симптомы урологических заболеваний. Основные симптомы урологических заболеваний
 Скачать 1.09 Mb. Скачать 1.09 Mb.
|
ЦИСТОГРАФИЯМетод исследования мочевого пузыря путём предварительного наполнения его контрастным препаратом или газообразным веществом с последующей рентгенографией. Впервые цистография с воздухом выполнена Wittek (1902). Wulf и Schonberg (1904) использовали в качестве контрастного препарата эмульсию висмута. Sgalitzer и Hryntsha (1921), с помощью этого метода изучили физиологию мочеиспускания, а также отчётливо получили на рентгенограмме изображение не только боковых, но и передней и задней стенок мочевого пузыря. Искусственному контрастированию мочевого пузыря должна предшествовать обзорная рентгенография малого таза. Техника выполнения цистографии варьирует в зависимости от цели и задач исследования. Нисходящая цистографияявляется заключительным этапом экскреторной урографии. Производится обычно на 45-60 мин. после внутривенного введения контрастного препарата. Рентгенограммы производят в передне-задней, прямой и полубоковой проекциях, а также после мочеиспускания. Нисходящая цистография не позволяет решать все диагностические вопросы, необходимые для планирования лечебных мероприятий. Однако в ряде случаев она становится единственным методом, позволяющим получить ориентировочные сведения о состоянии верхних мочевых путей и мочевого пузыря. 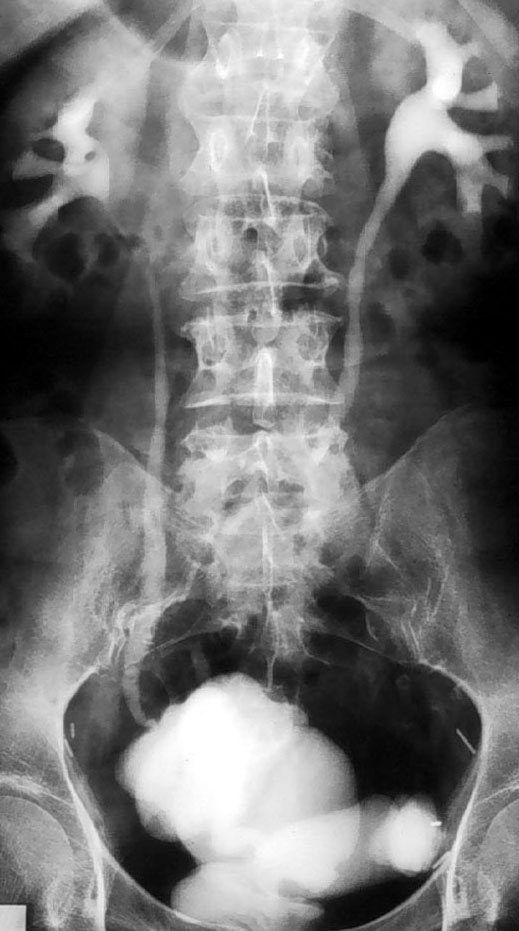 Рис. 9. Экскреторная урограмма. На нисходящей цистограмме видны дивертикулы мочевого пузыря. Восходящая (ретроградная) цистография чаще всего используется для диагностики повреждений и заболеваний мочевого пузыря и оценки состояния прилегающих к нему органов. Применяют следующие виды восходящей (ретроградной) цистографии: Цистография с рентгеноконтрастным препаратом. Цистография с газообразным рентгеноконтрасным веществом (кислород). Комбинированная цистография с рентгеноконтрастным препаратом и кислородом. Осадочную цистографию. Цистография с рентгеноконтрастным препаратомпозволяет выявить дивертикул мочевого пузыря, ренгеннегативный камень, опухоль, аномалии развития, травму, туберкулёз мочевого пузыря и т. д. Методика исследования. Перед введением контрастного препарата мочевой пузырь опорожняют через резиновый стерильный катетер № 16-18. Затем шприцом Жанне под небольшим давлением вводят в пузырь водорастворимое контрастный препарат в разведении 1:3 (например, 20% триомбраст и раствор фурацилина). Количество вводимого контрастного вещества определяется ёмкостью мочевого пузыря и в среднем составляет 150-200 мл. Производят снимки с различным направлением рентгеновского луча (вертикальное, косое), затем в полубоковых положения больного. Подобная многоосевая техника рентгенографии позволяет выявить дивертикулы стенки мочевого пузыря, определить размеры и конфигурацию внутрипузырной части предстательной железы, локализовать пузырные свищи. При выполнении снимка в момент мочеиспускания в положении больного на спине выявляют активный пузырно-мочеточниковый рефлюкс, при мочеиспускании на правом боку и согнутой в тазобедренном и коленном суставах правой конечности получают изображение шейки мочевого пузыря и простатического отдела мочеиспускательного канала. Снимок мочевого пузыря после самостоятельного мочеиспускания позволяет выявить остаточную мочу.  Рис. 10. Восходящая уретероцистография. Дивертикул уретры. Цистография с газообразным рентгеноконтрасным веществом (пневмоцистография)показана в случае подозрения на наличие в пузыре рентгенонегативных камней (ураты) и инородных тел, не выявляющихся обычной неконтрастной рентгенографией. Техника выполнения цистографии описана выше, только рентгеноконтрастного препарата в мочевой пузырь вводят газообразное вещество (кислород). Комбинированная цистография с рентгеноконтрастным препаратом и газообразным веществом (лакунарная цистография) используется для выявления камней и опухолей мочевого пузыря и предстательной железы. Методика исследования. В мочевой пузырь по катетеру вводят 15-20 мл жидкого рентгеноконтрастного препарата, а затем 150-200 мл кислорода. Цистограммы делают в трёх стандартных проекциях. Рентгенонегативные камни, аденомы предстательной железы видны на фоне «лужицы» рентгеноконтрастной жидкости как дефекты наполнения. Осадочную цистографиюосуществляют введением в мочевой пузырь 50-100 мл 10-15% суспензии сульфата бария, а после его отмывания через 30-40 мин 100-150 см3 кислорода. Метод позволяет получить наглядное изображение опухоли мочевого пузыря, так как на изменённой поверхности опухоли барий задерживается, а с нормальной слизистой оболочки мочевого пузыря смывается. Обычная цистография не даёт возможности судить о толщине стенок мочевого пузыря, это обеспечивает пневмоперицистография, предложенная Розенштейном (1921). Метод исследования особенно информативен при необходимости определения характера роста опухоли мочевого пузыря. Методика исследования. Мочевой пузырь наполняют кислородом в количестве 150-250 см3, а затем при помощи пункционной иглы над лобком на глубине 5-6 см вводят в околопузырную клетчатку 500 см3 кислорода. В результате на рентгенограмме удаётся видеть изображение стенок мочевого пузыря, их толщину и т. д. Все методики ретроградного контрастирования мочевого пузыря связаны с тем или иным инструментальным вмешательством и поэтому противопоказаны при острых воспалительных процессах в мочевом пузыре, уретре, простате, яичке, а также при профузной гематурии и небольшой емкости мочевого пузыря. Врач не должен переоценивать данные цистографии, если мочевой пузырь заполнен не полностью. В случае сомнений в результате цистографии её следует повторить. ПНЕВМОРЕН, ПРЕСАКРАЛЬНЫЙ ПНЕВМОРЕТРОПЕРИТОНЕУМ, ПНЕВМОПЕРИЦИСТОГРАФИЯ В последнее время эти методы исследования в урологии применяют редко с развитием менее инвазивного ультразвукового сканирования, для выявления наружных контуров почек, надпочечников, мочевого пузыря и предстательной железы. Пневморен заключается во введении кислорода или углекислого газа в околопочечное пространство путем поясничной пункции, техника которой аналогична таковой при паранефральной блокаде. Метод предложен Розенштейном (1921). Показания: опухоли, кисты, сморщивания почек или новообразования забрюшинного пространства. Противопоказания: тяжелое общее состояние больного, острые воспалительные процессы в забрюшинной и околопочечной клетчатке, злокачественные опухоли почки больших размеров. Методика исследования. Положение больного на боку с подложенным под поясничную область валиком. Производят пункцию околопочечной клетчатки в точке, расположенной по наружному краю длинной мышцы спины и под нижним краем XII ребра. Через иглу в околопочечную клетчатку медленно вводят от 150 мл. (детям) до 500-750 мл. (взрослым) кислорода или углекислого газа. Рентгенограммы выполняют через 15 мин после окончания введения. При необходимости рентгенограммы можно повторить спустя сутки. Учитывая слабое развитие околопочечной клетчатки, большую величину почек у детей, особенно раннего возраста, применение пневморена может явиться причиной возникновения тяжелых осложнений (газовая эмболия, коллапс, повреждение иглой почки, развитие забрюшинной гематомы), поэтому в детской урологии отдают предпочтение пресакральному пневморетроперитонеуму. Пресакральный пневморетроперитонеум предложил Руиз-Ривас (1947). Показания: диагностика аплазии и гипоплазии, сморщивание, экстраренальный рост опухоли и кисты почки, новообразования надпочечников, а также внеорганных забрюшинных опухолей. Противопоказания: тяжелое общее состояние больного, некомпенсированная сердечно-сосудистая недостаточность, острые воспалительные заболевания анальной области, пресакральной и забрюшинной клетчатки, заболевания крови, тяжелые формы атеросклероза, варикозное расширение вен прямой кишки и таза, тяжелые формы гипертонической болезни. Методика исследования. Сначала выполняют обзорный снимок, затем укладывают больного на стол в коленно-локтевом положении с приподнятым тазом. Газ вводят в рыхлую пресакральную клетчатку, связанную с различными слоями ретроперитонеального пространства. Промежность пунктируют длинной иглой в точке, отстоящей на 1 см кпереди от вершины копчика, под контролем пальца, введенного в прямую кишку. Непрерывно инъецируя раствор новокаина, иглу проводят на глубину 10-15 см и медленно вводят по ней 1-1,5 л кислорода. Рентгенографические исследования выполняют через 40-60 мин. после инсуффляции кислорода. Пневморетроперитонеум позволяет получить изображение контуров почек, надпочечников, что особенно важно при распознавании опухолей надпочечников и забрюшинного пространства. При пневмоперицистографии 500-600 мл. кислорода вводят в околопузырную клетчатку путем надлобковой или промежностной пункции. Четкое изображение стенок мочевого пузыря удается получить при сочетании пневмоперицистографии с цистографией. Для повышения диагностической ценности данные методы исследования необходимо сочетать с экскреторной урографией, ретроградной пиелографией, почечной артериографией. |
