Бейкин С_333гр_Курсовая работа ОКИ. Острые кишечные инфекции. Принципы лечения острых кишечных инфекций у детей раннего возраста
 Скачать 0.71 Mb. Скачать 0.71 Mb.
|
Возмещение дефицита электролитов:Определение дефицита солей базируется на лабораторных данных. Учитывая преимущественно изотонический тип дегидратации при ОКИ у детей, определение электролитов крови всем детям с диареей не обязатель-но. Оно показано при тяжелых формах заболевания. Определение Na+ и K+ обязательное при эксикозах 3 ст. и у детей с эксикозами 2 ст., у которых тяжесть состояния не отвечает тяжести диареи, имеет место отягощенный анамнез, нет быстрого эффекта от проведения регидратационной терапии. Рассчитать дефицит натрия, калия или других ионов можно по следующей формуле: Дефицит иона в молях = (ИОН норма - ИОН больного) х М х С, где М – масса тела больного, С – коэффициент объема внеклеточной жидкости (у детей раннего возраста С-0,25). Далее необходимо определить и учесть количество натрия и калия в растворах, которые переливаются, объем и соотношение которых уже рассчитано. После проведения экстренной внутривенной регидратации необходимо проверить уровень натрия и калия в плазме крови. Учитывая важность ионов магния для организма ребенка, а также то, что потери магния идут параллельно с потерями калия, на первом этапе регидратационной терапии показано введение 25% раствора хлорида магния в дозе 0,5-0,75 ммоль/кг массы тела (1 мл раствора содержит 1 ммоль магния). Рассчитанный объем жидкости необходимо вводить на протяжении суток. Если нет доступа к центральной вене, жидкость вводят в периферические вены, то инфузию необходимо проводить в течение 4-8 часов, повторяя инфузию, при необходимости, через 12 часов. Соответственно этот больной внутривенно получает ту часть рассчитанного суточного объема жидкости, которая приходится на этот отрезок времени (1/6 суточного объема – на 4 часа, 1/3 – на 8 часов и т.п.). Тот объем, что остался, вводят через рот. Контролем правильной регидратационной терапии является состояние ребенка, динамика массы тела и диурез. При выборе растворов и их соотношения для проведения регидратационной терапии необходимо учитывать тип обезвоживания. Учитывая особенности детского возраста, которые создают условия для развития гипернатриемии, отека клеток при неадекватной регидратацион-ной терапии, у детей раннего возраста необходимо осторожно подходить к выбору растворов для парентеральной регидратации. Следует максимально ограничить или исключить растворы, которые содержат относительно большое количество натрия (Дисоль, Трисоль, Квартасоль, Ацесоль, Лактасоль, Хлосоль и т.п.). Наиболее оптимальными кристалоидными растворами для проведения парентеральной регидратации у детей раннего возраста является 5% раствор глюкозы и 0,9% раствор хлорида натрия, раствор Рингера-лактат. Коллоидные растворы 5-10% альбумина целесообразно использовать лишь при гиповолемическом шоке или гипоальбуминемии. При изотонической регидратации в первые сутки в условиях сохране-ния микроциркуляции стартовым раствором является 5% раствор глюкозы с изотоническим раствором натрия хлорида в соотношении 2:1. При нарушении микроциркуляции, признаках эксикоза 3 ст. и шоке терапию начинают 5% альбумином. Параллельно проводят коррекцию содержания калия, магния, из физио-логичной потребности и расчета на дефицит при наличии ионограммы. При тяжелой форме эксикоза обязательно проводят коррекцию кислотно-щелочного баланса крови согласно необходимых параметров. Для этого используют 4-8,5% раствор гидрокарбоната натрия. 8,5% раствор гидрокарбоната натрия разводят 5% глюкозой в соотношении 1:1. Доза бикарбоната, при возможности определения кислотно-щелочного баланса в крови, рассчитывается по формуле: 4% NaHCO3 мл = ВЕ ммоль/л х массу тела х 0,5. При невозможности определения параметров кислотно-щелочного баланса гидрокарбонат натрия вводят только больным с тяжелыми формами ОКИ при явных клинических признаках эксикоза 3 степени, гиповолемического шока. В таких случаях 4% раствор соды вводят в дозе 4 мл/кг массы тела ребенка. Рассчитанное количество бикарбоната делится на 3-4 введения и вводится внутривенно капельно вместе с растворами глюкозы. С бикарбонатом вводится дополнительное количество натрия, которое следует учитывать при расчетах объема парентеральной регидратации (особенно при коматозных состояниях), чтобы не углубить отек мозга. - В дальнейшем для возмещения обезвоживания от текущих патологических потерь и коррекции содержания электролитов плазмы крови, вводят глюкозо-солевые растворы в объеме физиологической потребности организма в жидкости. Гипертонический тип. Содержание натрия в плазме крови – более 150 ммоль/л. Развивается она в результате преобладания потерь жидкости над потерей солей со стулом, рвотой, при излишне быстром введении солей на фоне недостаточно введенного количества жидкости. В пер-вые сутки терапию гипертонической дегидратации начинают с введе-ния 2,5% глюкозы, в сочетании с изотоническим раствором хлорида натрия в соотношении 2- 3:1. При проведении регидратационной терапии у больных с гипертонической дегидратацией нужно учитывать суточную потребность организма в натрии, которая составляет 2-3 ммоль/кг массы тела. Эта потребность должна учитывать и содержание натрия в инфузионных растворах. Если при эксикозе уровень натрия в плазме крови 140-150 ммоль/л, то количество натрия снижается в 2 раза от физиологичных потребностей, а при повышении его в плазме крови более 150 ммоль/л – полностью исключают растворы, которые содержат натрий. С целью предупреждения отека головного мозга при проведении инфузи-онной терапии необходим постоянный контроль осмолярности плазмы крови и массы тела больного. Допустимым является прирост осмолярно-сти плазмы крови на 1 мосмоль/год жизни и массы тела (до 8% в сутки). На этом этапе инфузия проводится со скоростью 15-20 капель в час, так как быстрое введение глюкозы инициирует осмотический диурез и это препятствует адекватной абсорбции жидкости в почках. Гипотонический тип. Содержание натрия в плазме крови – менее 130 ммоль/л. Причина – в преобладании потерь солей над жидкостью, или избыточного введении воды без адекватного количества солей. Встречается она при кишечных инфекциях, которые сопровождаются частой рвотой или при проведении оральной регидратации растворами, которые содержат недостаточное количество солей. При этом виде эксикоза жажда умеренная, больные отдают преимущество солоноватым растворам. Внешние признаки дегидратации выражены нерезко: кожа холодная, бледная, влажная, «мраморная», выражен акроцианоз. Слизистые оболочки умеренно сухие, большой родничок у маленьких детей западает, что отличает эту разновидность обезвоживания от гипертонической. Тургор тканей снижен, кожная складка расправляется медленно. Дети вялые, заторможены, адинамичны. В тяжелых случаях возможны судороги (при уровне натрия 120 и менее ммоль/л), летаргия, гипотермия. Количество введенного натрия за сутки состоит из суточной потребности и его дефицита, который рассчитывается по формуле, но прирост натрия в плазме крови не должен превышать 3-5 ммоль/кг/сутки. Коррекцию натрия проводят полиионными растворами, которые по своему составу приближаются к межклеточной жидкости (0,9% раствор хлорида натрия, Рингера-лактат) в смеси с 5% глюкозой в соотношении 1:1. В случае невозможности проведения мониторинга электролитов в сыворотке крови, глюкозо-солевые растворы вводятся в соотношении 1:1. Параллельно с коррекцией содержания натрия в плазме крови, проводят коррекцию содержания калия и магния, который состоит из суммы физиологичных потребностей и дефицита, который рассчитывается по формуле. Согласно рекомендаций специалистов МЗ, при необходимости проведения быстрой (болюсное введение) инфузионной терапии в условиях отсутствия лабораторного контроля, на первом этапе регидратации объем раствора (Рингера-лактат или 0,9% раствора хлорида натрия) для инфузионной терапии и скорость введения следующие. Наблюдение за ребенком во время регидратационной терапии, при необходимости проведения быстрой регидратации, состоит в следующем: состояние ребенка проверяется каждые 15-30 минут до восстановления наполнения пульса на лучевой артерии. Если состояние ребенка не улучшается, увеличивают скорость введения растворов. После каждого часа оценивается состояние ребенка путем проверки кожной складки на животе, уровень сознания, возможность пить. После того, как введен весь объем жидкости, опять оценивают состояние: - Если признаки тяжелого обезвоживания сохраняются, то повторяется введение растворов по той же схеме. - Если состояние улучшается, но остаются признаки умеренного эксикоза, переходят на оральное введение глюкозо-солевых растворов. Если ребенок на грудном вскармливании, то рекомендуется продолжить кормление. При проведении парентеральной регидратации у детей с токсической энцефалопатией, скорость введения растворов не должна превышать 15 мл/кг/час. При этих состояниях суточный прирост массы тела в первые 3 дня не должен превышать 1-3%. N.B! - В основном парентеральная регидратация проводится введением растворов: "Хлосоль", "Квартасоль", реополиглюкин. Этиотропноелечение. В большинстве случаев этиология не установлена – КИНЭ (кишечная инфекция неустановленной этиологии) и терапевтическая тактика определяется на основании определения этиопатогенетической группы диареи (на основании эпидемиологических и клинических данных): преобладание водянистой диареи у детей раннего возраста предполагает (в большинстве случаев) вирусную этиологию, поэтому - назначение антибактериальных средств при диарее у детей не рекомендуется. Показаниями к антибактериальной терапии являются: а) инвазивная диарея (с лихорадкой и/или примесями гноя, крови, слизи, зелени в стуле: гемоколит, шигеллез, кампилобактериоз, холера, амебиаз); б) диарея у иммуноскомпроментированных больных (ВИЧ-инфицированные дети; дети, которые находятся на иммуносупрессивной терапии (химическая, лучевая), продолжительной кортикостероидной терапии; дети с гемолитичес-кой анемией, гемоглобинопатиями, аспленией, хронически-ми заболеваниями кишечника, онко-, гематологическими заболеваниями); в) среднетяжелая и тяжелая форма диареи путешественников и холера. Показания к парентеральному введению антибиотиков: невозможность приема через рот (рвота, отсутствие сознания и т.п.); больные с тяжелыми и среднетяжелыми формами ОКИ и иммунодефи-цитными состояниями; подозрение на бактериемию (сепсис), внекишечные очаги инфекции; дети в возрасте до 3 месяцев с высокой лихорадкой. Антибактериальные препараты, рекомендованные для лечения ОКИ у детей: 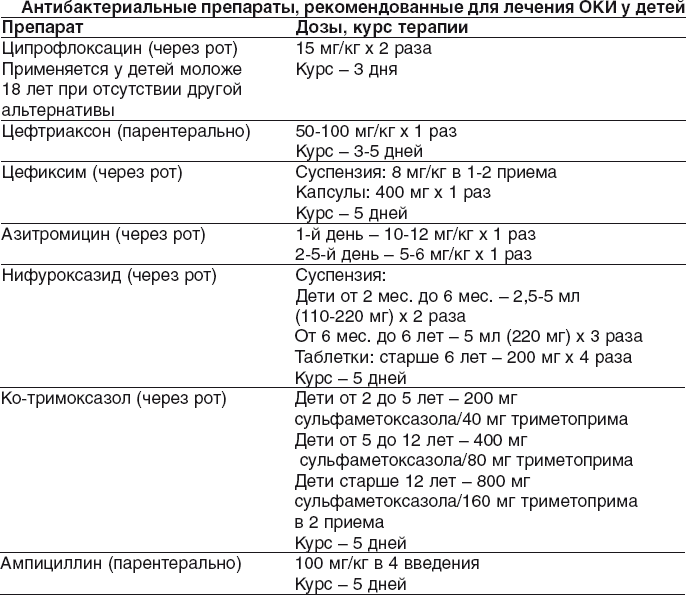 В остальных случаях достаточно проведения патогенетической терапии. ВидыприменяемойтерапииприОКИудетейраннеговозраста: диетотерапия (стол №4) (приложение 1); лечебно-охранительный режим регидратационная терапия: введение водно-электролитных растворов (глюкозо-солевые растворы «Регидрон», «Оралит», «Цитроглюкосолан»); дезинтоксикационная терапия; этиотропная терапия (проводится индивидуально в зависимости от варианта и тяжести течения заболевания); симптоматическая терапия; Вспомогательноелечение. Уменьшить длительность интоксикации при ОКИ и ускорить выздоровление могут энтеросорбенты (Энтеросгель). Основой для применения энтеросорбентов при ОКИ у детей является то, что они способны фиксировать на поверхности своей клетки возбудителей ОКИ. Сорбенты тормозят адгезию микроорганизмов на поверхности слизистой оболочки кишки, снижают транслокации микрофлоры из кишечника во внутреннюю среду организма и, таким образом, препятствуют генерализации инфекционного процесса. Энтеросорбенты фиксируют на своей поверхности ротавирусы, что находятся в полости кишечника. Кроме возбудителей ОКИ, энтеросорбенты выводят из организма токсины микробов и продукты их метаболизма. В дальнейшем, терапия у детей при ОКИ может включать назначение специфических пробиотиков, таких как Lactobacillus GG или Saccharomyces boulardii, диосмектита или рацекадотрила. Они уменьшают выраженность и продолжительность диареи независимо от этиологии заболевания. Однако, некоторые симбиотические (пробиотические) микроорганизмы с известными положительными эффектами для здоровья, включая молочнокислые бактерии и даже бифидобактерии, могут подавлять рост и развитие микрофлоры кишечника, нарушая кишечный метаболизм вследствие энзимной активности, провоцируя оппортунистические инфекции (вызываемые условно-патогенной микрофлорой), увеличивать частоту аллергической сенсибилизации и аутоиммунных нарушений, вызывать микроэкологический дисбаланс, модифицировать экспрессию генов, переносить гены антибиотикорезис-тентности и вирулентности, нарушать целостность эпигенома и генома, индуцировать повреждение хромосомной ДНК, активировать сигнальные пути, связанные с раком и другими хроническими заболеваниями. С учетом исследований этих недостатков, результатом эволюции концепции пробиотиков стали «метабиотики» - структурные компоненты пробиотических (симбиотических) микроорганизмов («малые молекулы») и/или их метаболиты и/или сигнальные молекулы с определенной (известной) химической структурой. Одним из первых «метабиотиков» (метаболитных пробиотиков), влияющих на обмен веществ через воздействие на колонизационную резистентность желудочно-кишечного тракта (ЖКТ), стал «Хилак форте». Поскольку Хилак форте действует лишь в просвете кишечника, не всасыва-ется и не метаболизируется в организме, он подходит для приема детьми раннего возраста и прекрасно переносится. Препарат назначают 3 раза в сутки внутрь до или во время приема пищи, разбавляя небольшим коли-чеством жидкости (исключая молоко): детям: по 20–40 капель на прием; после улучшения состояния суточная доза может быть уменьшена наполовину. Выводы: Лечение следует начинать с немедикаментозного (уход и лечебно-охранительный режим, диета), что исключит риски осложнений основного заболевания. При медикаментозном лечении детей с острой инфекционной диареей, в силу преимущества вирусной этиологии, рекомендуется применять патогенетичес-кое лечение в виде промывания с последующей оральной регидратацией; применение медикаментозного этиотропного лечения обосновано лишь при инвазивной диарее, диарее иммуноскомпрометированных, среднетяжелой и тяжелая форма диареи путешественников и холере. После проведения ре-гидратации, если нет потребности в этиотропном лечении, показано вспо-могательное лечение: использование препаратов, влияющих на состояние кишечной микробиоты (энтеро-сорбенты, а в дальнейшем «метабиотики»). |
