Пародонтологическая Азбука. Пародонтологическая Азбука
 Скачать 1.35 Mb. Скачать 1.35 Mb.
|
|
Детоксикация поверхности корня Исследования показали, что удаление налета, токсинов и камня с оголенных поверхностей корней улучшает состояние пародонта. Последовательность изменений представлена на рисунке 10-8. При развитии изменений в интактном пародонте (рис. 10-8а) происходит формирование карманов (рис. 10-8Ь). Хроническое воспаление десны приводит к деполимеризации части десневых волокон, апикальной миграции прикрепленного эпителия и некоторой потере альвеолярной кости. Происходит увеличение размера десны в результате нарастания отека. В десне присутствует молодая васкуляризованная соединительная ткань, большое количество лимфоцитов, клеток плазмы, фибр о б ластов и нейтрофилов (все элементы защиты и регенерации). Такая новая гранулематозная ткань имеет мало шансов регенерировать из-за продолжающегося повреждения продуктами жизнедеятельности микроорганизмов налета. Патологический процесс может быть купирован с помощью детоксификации поверхности корня (механическое сглаживание корня и химическая обработка) и адекватного удаления отложений. Отек спадет, и гранулематозная ткань переродится в грануляционную ткань с последующей регенерацией коллагена десны. По мере созревания тканей при отсутствии налета будет происходить дальнейшее снижение отека, что приведет к созданию ситуации, представленной на рисунке 10-8с. 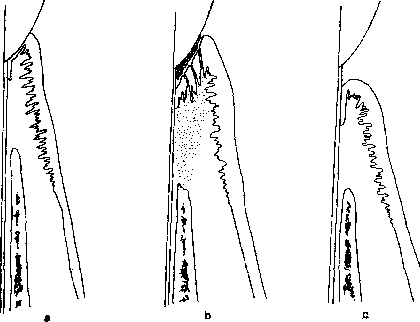 Рисунок 10-8. ЗАЖИВЛЕНИЕ КОСТИ Общие принципы В течение жизни происходит постоянное обновление кости. В здоровом состоянии существует баланс между активностью остеобластов и остеокластов. Это равновесие может быть нарушено в результате изменений функциональных требований или под действием заболевания. Кроме того, любое хирургическое вмешательство в некоторой степени может повлиять на кость. Степень выраженности изменений зависит от нескольких факторов, включая тип кости (кортикальная или губчатая), толщину кости, манипуляций с костью во время операции и тип закрытия раны после операции. Например, если во время операции была обнажена тонкая кость в проекции корней клыков верхней челюсти и оставлена открытой после операции, следует ожидать резорбции или секвестрации открытого участка кости в послеоперационном периоде. Только очень небольшая часть кости сможет регенерировать. Однако в схожей ситуации губчатая кость подвергнется лишь незначительной резорбции в начальном периоде заживления с последующей регенерацией. При проведении пар од онтологической операции необходимо учитывать следующее: По возможности кость после операции должна быть закрыта мягкими тканями. Чем толще слой мягкой ткани, закрывающей кость во время процедуры и после нее, тем меньший о бьем кости резорбируется в результате операции. 3. Тонкая кость быстрее и легче резорбируется, чем толстая. Толстая интерпроксимальная кость имеет хорошее кровоснабжение (губчатое вещество), что позволяет пережить потерю кровоснабжения со стороны наднадкостничных сосудов результате операции. И наоборот, тонкая кость в проекции корней (минимум или отсутствие губчатого вещества) почти полностью зависит от наднадкостничных сосудов, что приводит к резорбции кости при потере этого источника кровоснабжения. Такая тонкая кость обычно встречается в области клыков, первых премоляров и медиальных корней первых моляров верхней челюсти. В области этих зубов могут быть обнаружены щелевидные или окончатые дефекты кости (см. главу 1). При планировании и проведении хирургических вмешательств необходимо учитывать толщину вестибулярной кости в проекции корней зубов. Внутрикостные дефекты Мно гае пар од онтологические процедуры направлены на стимуляцию формирования новой кости для устранения костных дефектов. На рисунке 10-9а показан срез в медиально-дистальной плоскости через проксимальные поверхности двух зубов с изображением кости и десны. Хронические внутрикостные дефекты характеризуются тремя видами изменений, обычных для большинства хронических поражений: 1. Транссептальные волокна представляют собой пучки, прорастающие в дефект и идущие к цементу соседнего зуба. Стенки дефекта представлены кортикальной костью. Прикрепленный эпителий расположен апикальнее гребня кости и доходит до основания дефекта. При необходимости достижения нового прикрепления и обеспечения лучшей поддержки зуба клетки должны образовать новый цемент, новые коллагеновые волокна и новую кость. Чтобы обеспечить доступ репаративным клеткам к области дефекта, необходимо удалить соединительнотканную часть кармана, эпителий кармана, транссептальные волокна и гранулематозную ткань. После иссечения мягких тканей необходимо перфорировать кортикальную кость стенок дефекта (пенетрация в костномозговое вещество), чтобы обеспечить доступ полипотенциальных клеток красного костного мозга для восстановления аппарата прикрепления (рис. 10-9Ь). В идеале нужно добиться полной регенерации цемента, кости и пародонтальнои связки. Однако иногда в результате лечения удается достичь только частичной регенерации. Обсуждение эффективности процедур, направленных на создание нового прикрепления, представлено в главе 17.  Рисунок 10-9. Костные материалы Аутогенные костные трансплантаты в течение многих лет успешно использовались для устранения костных дефектов пародонта. Точные механизмы действия трансплантата на заживление и регенерацию, однако, остаются неизвестными. Считается, что первичный эффект аутогенных трансплантатов заключается в стимуляции остеогенеза, кроме того, предполагается действие трансплантата в качестве фактического источника новой кости. Другим возможным преимуществом использования аутогенных трансплантатов является то, что они могут играть роль механической преграды или барьера, что предотвращает прорастание эпителия в область раны. Трансплантаты могут служить каркасом, способствующим пролиферации и миграции клеток и сосудов в ране. Действие костных аутотрансплантатов Действие кальцифицированных костных аутотрансплантатов (и других используемых материалов) заключается в следующем: 1. Трансплантат может содержать живые остеобласты и остеоциты, способствовать росту новой кости и замещается ею. Жизнеспособность остеоцитов сохраняется только тогда, когда клетки находятся достаточно близко (1 мм) от источника питания. Это позволяет предположить, что остеоциты, расположенные в толще относительно большого трансплантата, могут погибнуть. 2. Трансплантат может не иметь живых клеток, но способствовать росту кости с постепенным замещением трансплантата новой костью. 3. Трансплантат может оставаться инертным неживым фрагментом и не играть никакой роли в процессе заживления. 4. Трансплантат может полностью резорбироваться в процессе заживления и служить каркасом для новой формирующейся кости. 5. Трансплантат может не содержать живых клеток, не играть значительной роли и может обнажиться в послеоперационном периоде. Обнажение трансплантата может произойти через несколько месяцев после хирургического вмешательства Заживление при направленной тканевой регенерации Данные, полученные в исследованиях на животных, показали, что ключевой аспект заживления раны заключается в типе клеток, который первый репопуляризуется в области операции. Различные типы клеток мигрируют в области хирургической раны с разной скоростью. Регенерация становится возможной при замедлении миграции некоторых клеток и тканей (например, эпителия и соединительной ткани) и создании условий для миграции в области раны других (таких как недифференцированные мезенхимальные клетки из пародонтальной связки и остеобласты). Эта концепция называется направленной тканевой регенерацией. При практическом использовании концепции для отграничения соединительной ткани и эпителия используют барьерные мембраны. Заживление раны в пространстве под мембраной так, как описано выше. ДРУГИЕ АСПЕКТЫ ЗАЖИВЛЕНИЯ РАН Питание и системные расстройства Заживление происходит на клеточно-молекулярном уровне и требует д опо лните льных затрат энергии и утилизации питательных веществ, необходимых для анаболического и катаболического процессов. Любое состояние нарушающее поглощение, переваривание, всасывание, транспортировку и утилизацию пищи может препятствовать заживлению. Такие состояния как диабет, дефицит витаминов, минералов и компонентов пищи (например, белков), тяжелые гормональные нарушения, употребление табака замедляют процесс заживления. Возраст Сам по себе возраст не оказывает никакого влияния на заживление после пар од онтологической операции. Большое значение имеет общее состояние здоровья. Асептика Асептика является основным условием для достижения успешного результата любого хирургического вмешательства в полости рта. Во избежание инфицирования раны и увеличения периода заживления при проведении пар од онтологических операций необходимо предотвращать попадание патогенов в хирургическое поле. Кроме того, необходимо использовать все возможные средства профилактики инфицирования ран: наличие стерильных перчаток, инструментов и салфеток обязательно при выполнении любых процедур в полости рта. Скорость заживления Предполагается наличие максимально возможной скорости, с которой может происходить очищение клеток, формирование новых материалов, миграция клеток сквозь ткани или их регенерация. В настоящее время, нет метода, способного ускорить эти процессы. Вероятно, лучшее, что можно сделать, это постараться избежать замедления заживления. По этой причине, в период заживления необходимо избегать погрешностей в диете, травм, воздержаться от курения и употребления алкоголя. ЗАЖИВЛЕНИЕ РАН ПОСЛЕ ПРОВЕДЕНИЯ ПАР ОДОНТОЛОГИЧЕСКИХ ОПЕРАЦИЙ В заключение настоящей главы можно сказать, что многие принципы заживления ран могут непосредственно определять успех или неудачу пар од онтологической операции. Наиболее важные принципы перечислены ниже: 1. Раны десны могут выглядеть клинически нормальными через несколько недель после операции, но окончательное заживление и формирование коллагеновых волокон завершится лишь спустя многие месяцы. 2. Чем ближе сопоставление краев лоскутов и меньше сгусток, тем быстрее происходит эпителизалия, то есть запечатывание медленно созревающей соединительной ткани от полости рта. 3. При выполнении лоскутных операций необходимо обеспечивать минимальную толщину сгустка в пространстве между зубом и раневой поверхностью для создания повторного прикрепления волокон соединительной ткани на первоначальном уровне или нового прикрепления более коронально. 4. Для лучшего заживления десневой ткани при апикальном смещении лоскутов, захват десны следует осуществлять за край лоскута. 5. Относительно тонкий свободный десневой трансплантат на принимающем ложе и небольшой сгусток между ними способствуют лучшему приживлению трансплантата. 6. Для успешного заживления раны с поверхности корня необходимо удалять налет, камень и контаминиров энный цемент. После завершения операции кость должна быть закрыта мягкой тканью. Чем толще слой мягкой ткани, закрывающей кость во время или после операции, тем меньше атрофия кости. 9. Тонкая кость легче подвергается резорбции, чем толстая. При устранении внутрикостных дефектов необходимо удалять всю десневую составляющую кармана (эпителий, межперегородочные волокна, гранупематозную ткань). Кроме того, необходимо проводить перфорации кортикальной кости для создания доступа полипотенциальных клеток. 1 Принципы пародонтологической хирургии Arthur R. Vernino Основная цель пародонтологаческой хирургии заключается в создании условий, способствующих поддержанию зубного ряда пациента в здоровом и функциональном состоянии в течение всей жизни. ПРИЧИНЫ ПРОВЕДЕНИЯ ХИРУРГИЧЕСКИХ ВМЕШАТЕЛЬСТВ Обеспечение доступа Хирургическое вмешательство позволяет стоматологу обеспечить доступ к поверхности корня и альвеолярной кости. Такой доступ облегчает обработку корня и устранение твердых отложений, контаминированного цемента, бактерий и продуктов распада тканей с поверхности корня. Удаление токсичных продуктов с поверхности корня помогает устранить воспалительный процесс. Кроме того, снижение глубины при зондировании после операции позволяет пациенту обеспечить лучший доступ ко всем поверхностям зуба и улучшить, таким образом, качество самостоятельной гигиены полости рта. Восстановление пародонта В других главах настоящей книги описаны хирургические методы, направленные на восстановление мягких тканей и кости, разрушенных в результате заболевания. Такие операции в основном заключаются в пересадке костных материалов и трансплантатов. Модификация костной архитектуры Костные дефекты и деформации изменяют физиологичный контур пародонта, что способствует накоплению налета и развитию заболевания. Контурировка кости для удаления костных дефектов позволяет устранить участки, способствующие накоплению налета, а также облегчает пациенту доступ к поверхности зуба для проведения эффективной гигиены полости рта Устранение пародонтальных карманов Не всегда удается полностью устранить пародонтальные карманы, однако их глубину можно снизить посредством проведения различных резекционных и регенеративных манипуляций (главы с 13 по 19). Основная цель заключается в уменьшении глубины пародонтальных карманов до приемлемого уровня, когда можно проводить эффективную профессиональную и самостоятельную гигиену. АСПЕКТЫ, КОТОРЫЕ НЕОБХОДИМО УЧИТЫВАТЬ ДО ОПЕРАЦИИ Информированное согласие пациента При представлении пациенту плана пар од онтологического лечения необходимо указать, что операция может быть частью этого плана. Пациент должен четко понимать преимущества и возможные осложнения, связанные с предполагаемым лечением. Пациенту необходимо тщательно объяснить возможные альтернативные способы терапии, чтобы пациент мог принять информированное решение. Результат обсуждения и согласие пациента должны быть документированы в письменном виде в стоматологической карте. Противопоказания для проведения пародонтологической операции Для проведения хирургического вмешательства существует ряд противопоказаний. При наличии определенных медицинских проблем (например, некомпенсированные сахарный диабет или гипертензия) проведение операции не рекомендовано. До начала проведения любого вида пар од онтологического лечения необходимо собрать полный медицинский анамнез (см. главу 3). Для успешного проведения пародонтологической операции обязательно тщательное удаление отложений. Еще на ранней стадии лечения пациент должен быть проинформирован о том, что хирургическое вмешательство не будет проведено, если не осуществляется адекватная самостоятельная гигиена, а также если пациент не способен постоянно осуществлять хорошую гигиену и не понимает ее значения. Необходимо принимать во внимание возможность возникновения еще большей степени деструкции пародонта, чем та, которая уже была до операции. Вме ш ате ль ств о, направленное на коррекцию значительной деструкции пародонта, может привести к еще большему повреждению тканей, а не к восстановлению здоровья, комфорта и функции пародонта. Во многих случаях экстракция зуба является наиболее оптимальным способом лечения (например, при наличии пародонтита тяжелой степени). Некоторые пациенты отказываются от проведения операции, несмотря на то, что им тщательно объяснили все преимущества хирургического вмешательства. В подобных случаях лучше всего будет прекратить убеждать пациента в необходимости проведения операции и определить альтернативный способ лечения для сохранения имеющегося зубного ряда в течение максимального срока. Клиницист не должен проводить пар од онтологического хирургического вмешательства, если не чувствует себя уверенно при выполнении той или иной операции у конкретного пациента или не уверен в возможности обеспечения адекватного поддерживающего лечения для какого-либо пациента. Стоматолог не потеряет статуса или репутации в глазах пациента, если при наличии сложной клинической ситуации направит пациента к более квалифицированному специалисту. Устранение инфекции /1 этап лечения Мероприятия, направленные на устранение инфекции (часто называют первоначальным этапом или первой фазой терапии), необходимо завершить до операции. Устранение инфекции является наиболее важной частью пар од онтологического лечения. Во время этого этапа можно выполнить следующее: Оценить степень сотрудничества пациента. Оценить заживляющий потенциал пациента. Провести дополнительный инструктаж пациента по самостоятельной гигиене. Снизить необходимость проведения операции или ее о бьем. Улучшить состояние мягких тканей, что облегчит работу с ними во время операции. После терапии, направленной на устранение инфекции, должно пройти от трех до шести недель. Затем необходимо провести тщательное повторное обследование и оценить произошедшие изменения, чтобы определить дальнейший план пар од онтологического лечения. В таблице 11-1 представлен алгоритм принятия решений, основанный на клинических данных, и варианты терапии, которые можно выбрать на данном этапе. Таблица 11 -1. Алгоритм принятия решений: Нет Глубина кармана по сравнению с пере оначальным обследованием Снижена Не изменена + 1 мм Увеличена на 2 мм и более Кроеото Локализованный -\ивость Нет Рутинное поддерживающее лечение Да Возможно: Усиление гигиены Повторная детоксикация корней Лечение отдельных участков Сокращение интервалов между сеансами Рутинное поддерживающее лечение Возможно: Усиление гигиены Повторная детоксикация корней Лечение отдельных участков (может включать операцию) Возможно: 1. Операция 2. Направить пар одонтологу Генерализ ованный Рутинное поддерживающее лечение Возможно: При неадекватной гигиене: 1. Повторный инструктаж При адекватной гигиене: Системная АБ терапия Направить пар одонтологу Рутинное поддерживающее лечение Возможно: При неадекватной гигиене: 1. Повторный инструктаж При адекватной гигиене: Системная АБ терапия Операция Направить пар одонтологу Возможно: 1. Системная АБ терапия Операция Направить пар одонтологу Да Возможно: 1. Операция 2. Направить пар одонтологу Возможно: 1. Системная АБ терапия Операция Направить пар одонтологу Устранение беспокойства В большинстве случаев беспокойство со стороны пациента может бьпь устранено дружелюбным и внимательным отношением к нему или к ней. Хирург-пар одонтолог должен внушать спокойствие и уверенность в своей способности выполнить хирургическое вмешательство. Некоторых пациентов нельзя избавить от беспокойства без применения транквилизаторов или седативных средств. Для этой цели могут бьпь использованы различные препараты и методы При использовании седативных препаратов клиницист обязан бьпь досконально знаком со всеми аспектами применения лекарственных средств, а также с оборудованием и методами, необходимыми для устранения нежелательных побочных эффектов. Антибиотики Профилактическое применение антибиотиков до операции обязательно для групп пациентов, имеющих следующую системную патологию: Большинство врожденных пороков сердца. Ревматическое поражение сердца или другие приобретенные пороки клапанов. Цциопатический гипертрофический су б аортальный стеноз. Пролапс митрального клапана с митральной недостаточностью. Протезы клапанов сердца. Протезы суставов (см. ниже). Патология иммунной системы (консультация лечащего врача). Подробное обсуждение рекомендаций Американской Медицинской Ассоциации, Американской Кардиологической Ассоциации и Американской Стоматологической Ассоциации проведено в главе 6. Относительно применения антибиотиков у пациентов с протезированными суставами существуют разные мнения. Для определения оптимального режима антибактериальной терапии необходимо проконсультироваться с лечащим врач ом-ортопед ом. В поддержку концепции антибиотикопрофилактики после пар од онтологических операций существует довольно мало данных. Применение антибиотиков широкого спектра для подавления микроорганизмов и улучшения заживления после подсадки костных материалов считается достаточно обоснованным. Концентрация тетрациклина в жидкости десневой бороздки в 2-10 раз превосходит концентрацию препарата в плазме. Такая высокая концентрация в области десневой бороздки делает тетрациклин особенно эффективным при использовании костных материалов. Средняя дозировка составляет 250 мг каждые 6 часов, начиная со дня операции и еще в течение 7-14 дней после. Тетрациклин не следует принимать одновременно с пищей, поскольку это может привести к нарушению всасывания препарата. Кроме того, такой антибиотик может вызвать изменение цвета растущих зубов, таким образом, препарат следует с осторожностью назначать беременным или детям с развивающимся зубным рядом. Тетрациклин противопоказан пациентам с почечной и печеночной недостаточностью, а также при аллергии к препарату. Асептика Исключительно важно проводить пар од онтологическую операцию в асептических условиях. Полость рта невозможно стерилизовать, однако необходимо прилагать все усилия для предотвращения перекрестной контаминации и переноса в полость бактерий из внешней среды. Все инструменты должны быть про стерилизованы и помещены на стерильный операционный стол. Хирург должен надеть хирургическую шапочку, маску и перчатки. Поверх формы хирурга необходимо прикрепить стерильную салфетку. Пациент должен быть накрыт стерильными салфетками, а его (ее) глаза и волосы можно накрыть стерильными полотенцами. Необходимо тщательно избегать попадания нестерильных предметов в область операции. Экстренные состояния Клиницист должен знать побочные эффекты всех применяемых препаратов и стараться предотвратить их возникновение. Весь персонал клиники должен иметь доступ к реанимационным препаратам и оборудованию и уметь правильно их использовать. Реанимационное оборудование необходимо регулярно проверять, чтобы убедиться, что оно находится в исправном состоянии. Каждый сотрудник клиники должен иметь действующий сертификат, позволяющий оказывать реанимационные мероприятия. Чтобы эффективно действовать при устранении экстренных состояний, полезно устраивать регулярное обучение всего персонала. Анестезия Пар од онтологические операции обычно выполняют под местной анестезией. Хирург должен использовать минимальное количество анестетика, достаточное для обеспечения комфорта пациента во время вмешательства. Клиницист должен знать, что дозировка, метод введения и особенности васкуляризации в области введения будут влиять на степень обезболивания. Стоматолог должен точно знать минимальную терапевтическую и максимально допустимую концентрацию используемого препарата. Максимальная дозировка лидокаина гидрохлорида у здорового человека при сочетании с сосудосуживающим средством составляет 3,2 мг на фунт тела (? мг на кг). Капсула, содержащая 1,8 мл 2% раствора лидокаина гидрохлорида, соответствует 36 мг лидокаина гидрохлорида (20 мг на мл). Используя эту информацию, легко рассчитать максимальную дозу лидокаина для здорового пациента. Например, 12 капсул 2% лидокаина гидрохлорида (36 мг на 1 капсулу) - это максимальное количество препарата, которое можно ввести пациенту массой 140 фунтов (? кг) (140 х 3,2 мг = 448 мг, т.е. 448 мг = 12,4 капсулы). Обычно, при проведении пар од онтологических операций нет необходимости использовать анестетики с концентрацией адреналина выше 1:100,000 (0,01 мг/мл). Максимальная дозировка адреналина у здорового взрослого человека составляет 0,2 мг адреналина в течение одного визита к стоматологу (Ю капсул лидокаина с концентр ацией адр еналина 1:100,000). Пациентам с выр аженной с ер д е чно -сосудистой патологией не следует вводить более 0,04 мг адреналина в течение одного визита (2 капсулы анестетика по 1,8 мл с концентрацией адреналина 1:100,000). Внимание: любой местный анестетик необходимо вводить аспирирующим шприцом и со скоростью приблизительно 1 мл в минуту. ХИРУРГИЧЕСКИЕ АСПЕКТЫ План операции До операции стоматолог должен еще раз тщательно изучить рентгенограммы пациента и информацию, касающуюся глубины пародонтальных карманов, количество прикрепленной и кератинизировэнной десны, костный контур. Эти данные используют для выбора оптимального хирургического вмешательства. Несмотря на необходимость наличия определенного плана лечения, клиницист должен быть достаточно квалифицированным, чтобы изменить план операции при возникновении неожиданных проблем во время проведения вмешательства. Кроме того, клиницист обязан знать о вероятных анатомических ограничениях, которые могут повлиять на ход операции. Набор инструментов и дизайн лоскута Режущие инструменты и инструменты для сглаживания поверхности корня должны быть острыми. Тупые инструменты травмируют ткани, усложняют лечение и раздражают клинициста. При обнаружении в хирургическом наборе тупого инструмента его необходимо заменить на острый стерильный инструмент до операции. Обязательно иметь под рукой несколько дополнительных лезвий для скальпеля. Тщательный контроль локализации острия лезвия предотвращает случайное отсечение лоскута. Необходимо как можно более аккуратно работать с тканями во время манипуляции, поскольку даже незначительная травма приводит к гибели большого количества клеток. Например, при ретракции лоскута после его формирования для меньшего травмирования рстрактором нужно твердо опираться на кость, а кс на подлежащую часть л ос куга. Необходимо избегать проведения послабляющих разрезов в сторону неба или вдоль язычной альвеолярной пластины нижней челюсти. Подобные разрезы, особенно НаПСОС, МОГУТ НаруШПТЬ КрОВОСПаОЖСППС TKUI1CK МСДПаЛЬИСС раЗреЗа. КрОМС ТОГО, ПрП проведении разреза в дпстальисм отделе пеба существует риск повреждения небной артерии. Кровотечение из нее может довольно значительным. Такие разрезы сложны для наложения швов, медленно заживают и вызывают выраженный дискомфорт в послеоперационном периоде, особенно на нижней челюсти. Подобных проблем можно избежать, продлив основной разрез на несколько зубов медиально или дистально от области операции. При необходимости выполнения вертикальных послабляющих разрезов их нужно проводить так, чтобы не нарушить кровоснабжение лоскута (рис. 11-1). Вертикальные послабляющие разрезы необходимо проводить по касательной к поверхности зуба, чтобы сохранить межзубные сосочки для наложения швов и предотвратить некроз краев раны. Ни при каких обстоятельствах нельзя проводить вертикальные разрезы в проекции корня (рис. 11-2). Использование ослабленного в результате пар од онтологического заболевания зуба в качестве точки опоры при откидывании лоскута (особенно с небной стороны) может привести к случайному удалению такого зуба. Обязательно обеспечение хорошей визуализации в течение всего хода вмешательства. Кровь и слюна должны быть эвакуированы из области операции посредством аспирации или периодической аппликации салфеток и достаточной ирригации. Марлевые салфетки не должны иметь ватного наполнителя. Контурировка кости может быть проведена с помощью острых долот или боров. Для предотвращения соскальзывания инструмента, особенно при использовании ручного инструмента, все манипуляции необходимо проводить с крайней осторожностью. Использование наконечников и боров должно сопровождаться обильной ирригацией. Для улучшения визуализации при проведении контурировки кости целесообразно применять наконечники с волоконной оптикой. Работа с высокоскоростным вращающимся инструментом должна проводиться прерывисто и с легким надавливанием. Рисунок 11-1  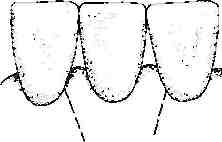 / llptlBNJIbHU . / llptlBNJIbHU .\ / Heirpsinn:u.irf> Рисунок 11-2 НЕПРАВИЛЬНОЕ ВЬШО ЛНЕНИЕ ВЕРТИКАЛЬНЫХ РАЗРЕЗОВ 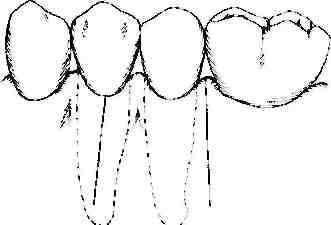 |
