Профилактика и лечение анемий у детей школьного возраста. ВКР Дамбинова Екатерина. Профилактика и лечение анемий у детей школьного возраста на базе детской поликлиники гбу рс(Я) Нерюнгринская црб
 Скачать 7.63 Mb. Скачать 7.63 Mb.
|
|
По причине возникновения анемия бывает: физическая (травмы, операции и др.); пищевая (плохой рацион); генетическая (наследственная); инфекционная (вторичная, появляющаяся на фоне других заболеваний); радиационная (из-за воздействия радиации); возникающая при отравлении химикатами и медикаментами. По типу заболевания выделяют следующие виды: 1) связано с недостаточной выработкой эритроцитов костным мозгом: железодефицитная; белководефицитная; медьдефицитная; талассемия; витаминодефицитная; оротовая ацидурия; 2) скрытая анемия, которая напоминает по проявлениям другие формы заболевания, но симптоматика при этом проявляется существенно реже. Анемии у детей также разделяются на степени тяжести по содержанию гемоглобина (Hb) в крови: - легкая форма болезни (110-90 г/л); - средняя (90-70 г/л); - тяжелая (70-50 г/л); - сверхтяжелая (до 50 г/л). Причины развития анемии у детей школьного возраста разнообразны. Обычно малокровие развивается незаметно, исподволь. У ребенка постепенно нарастает бледность, пропадает жизнерадостность, он становится вялым, скучным, начинает хуже есть. Обращение к врачу и исследование крови позволяют распознать это заболевание и своевременно принять меры к его устранению. Одностороннее питание, нерегулярный прием пищи, еда наспех, «всухомятку», негигиенический образ жизни, — все эти факторы отрицательно влияют на кроветворение и могут быть причиной анемии. Сегодня большинство школьников проводят много времени за компьютерами. Ограничение движений, переутомление, отсутствие свежего воздуха и солнца, - вот еще одна причина анемии. Причиной анемии может быть и курение подростка. Моноокись углерода, содержащаяся в сигаретах, соединяясь с гемоглобином, образует вещество под названием "карбоксигемоглобин". Эта форма гемоглобина не обладает способностью переносить кислород. Нередко причиной развития малокровия у школьников служат глисты, особенно широкий лентец (рыбий солитер), власоглав, карликовый цепень. Выделяемые ими ядовитые вещества тормозят выработку кровяных телец. Кроме того, некоторые глисты, например, власоглав, питаются кровью, другие (карликовый цепень) при прикреплении к стенке кишечника вызывают в ней воспалительные изменения и кровотечение из мест повреждения. Имеются глисты (широкий лентец), которые при своем развитии поглощают не только питательные вещества, но и витамин В12, необходимый для правильного кроветворения. В результате развивается анемия. Чтобы предупредить попадание глистов в организм, надо строго соблюдать правила гигиены: мыть руки перед едой и после пользования туалетом, бороться с мухами, употреблять в пищу тщательно вымытые овощи и фрукты, соответствующим термическим способом обрабатывать мясо и рыбу (тщательно их варить или жарить). Причиной малокровия у школьников может явиться сильное кровотечение на почве травмы, инфекционные и другие заболевания, вызывающие весьма опасные состояния. Многие из частых в прошлом заболеваний (малярия, сифилис, тяжелые формы туберкулеза, приводившие к развитию анемии у детей) в нашей стране встречаются в настоящее время очень редко. Применение современных лекарственных средств позволяет сейчас быстро «справиться» с многими инфекционными заболеваниями и тем самым предупредить развитие малокровия. 1.2 Группы риска по железодефицитной анемии Для того чтобы выявить заболевание на раннем сроке, необходимо знать группу риска детей, у которых может развиться железодефицитная анемия. В нее входят недоношенные дети или дети, которые имеют нерациональное питание. Часто железодефицитная анемия возникает у детей, родившиеся от женщин, у которых во время беременности так же наблюдалась железодефицитная анемия, была угроза прерывания или перенашивания беременности, с обострением хронических заболеваний или острой формой какого-либо инфекционного заболевания (неспецифический язвенный колит, болезнь Крона, язвенная болезнь и т.д.); дети, родившиеся от женщин, беременность и роды которых протекали неблагоприятно. Так же в группе риска могут быть дети с такими заболеваниями, как рахит, диатез, гипотрофия и дисбактериоз кишечника или дети, с повышенной физиологической потребностью железа -крупные дети, рожденные с большой массой тела, а также дети второй половины года. Реже заболевание возникает у детей, имеющих инфекционные заболевания (пиелонефрит, туберкулез). К группе риска так же можно отнести детей, в рационе которых содержится большое содержание молока, так как этот продукт уменьшает всасываемость желудком железа, и помимо этого может вызывать раздражение слизистой оболочки кишечника [18]. Часто причиной ЖДА может быть то, что механизм кроветворения у детей раннего возраста еще не налажен и на него могут повлиять даже самые малозначительные факторы. Другой причиной может быть быстрый рост, так как при этом организм требует большего количества питательных веществ. Таким образом, в группу риска по заболеванию железодефицитной анемией входят недоношенные, дети с обострением хронических заболеваний или острой формой некоторых инфекционных заболеваний. 1.3 Клиническая картина анемии у детей школьного возраста Железодефицитная анемия - наиболее часто встречаемый вид анемии, является приобретенным заболеванием, которое характеризуется недостаточным содержанием железа в сыворотке крови и костном мозге, в последствие заболевание сопровождается нарушением образования гемоглобина, что приводит к гипохромии. Степень выраженности симптомов железодефицитной анемии зависит от скорости ее развития (например, при медленном развитии, характерном для ЖДА, времени для развития компенсаторных механизмов достаточно) и ее длительности. Анемия легкой степени, а иногда даже средней, нередко протекает без симптомов. Железодефицитная анемия обычно проходит в легкой форме и проявляется общими симптомами (рис. 4, 5). Клинически проявляется в основном только снижением активности ребенка, но отмечаются так же и извращения вкуса, дистрофические изменения кожи, мышечная слабость. Более выражены изменения в лабораторных показателях. Можно заметить не только истощение запасов железа в депо, но и в сыворотке и белках-переносчиках. В латентный период происходит снижение насыщения трансферрина железом. Признаки анемии появляются только тогда, когда уровень гемоглобина сильно снижается относительно индивидуального исходного показателя пациента (Приложение 1). Симптомы в основном более выражены у больных с другими хроническими неинфекционными заболеваниями, к примеру, эрозивными или язвенными болезнями желудочно-кишечного тракта, воспалительными заболеваниями тонкого кишечника (целиакия, болезнь Крона) или при стремительном развитии анемии. 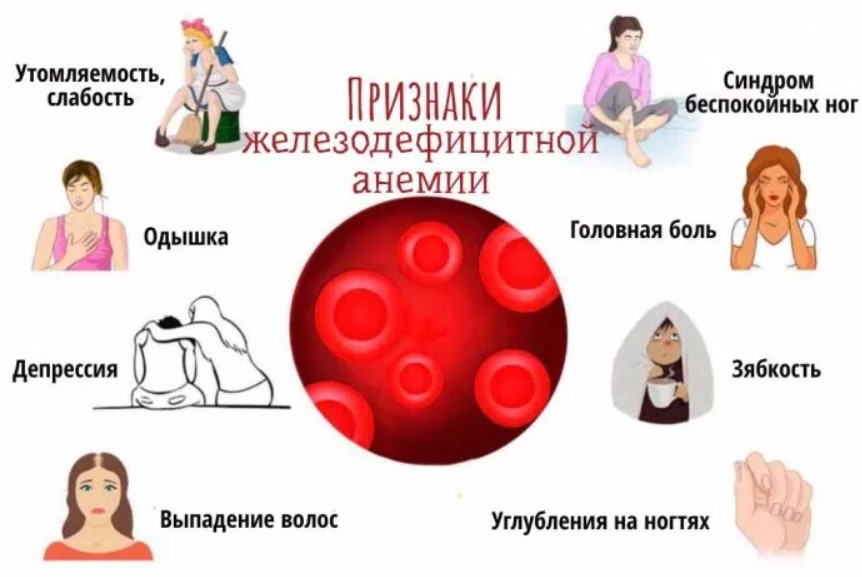 Рисунок 4. Признаки ЖДА Один из главных признаков - бледность кожных покровов, однако данная информативность ограниченна другими факторами, определяющими цвет кожи. Так что более информативным признаком является бледность слизистых покровов - полости рта, ногтевого ложа и конъюнктивы век. Ребенок вялый, капризничает, плачет, отсутствует или вообще пропадает аппетит. Регресс моторных навыков - проявляется у детей до года. Появляется шершавость и сухость кожи, «трещинки» в уголках рта, волосы становятся ломкими и тусклыми, часто беспокоит кариес. К ряду возможных симптомов анемии относятся: головная боль, головокружение, шум в ушах, отсутствие менструаций и расстройства пищеварения. При тяжёлой анемии развивается гипоксия тканей или гиповолемия, в этом случае возрастает вероятность наступления сердечно-сосудистой недостаточности или шока. 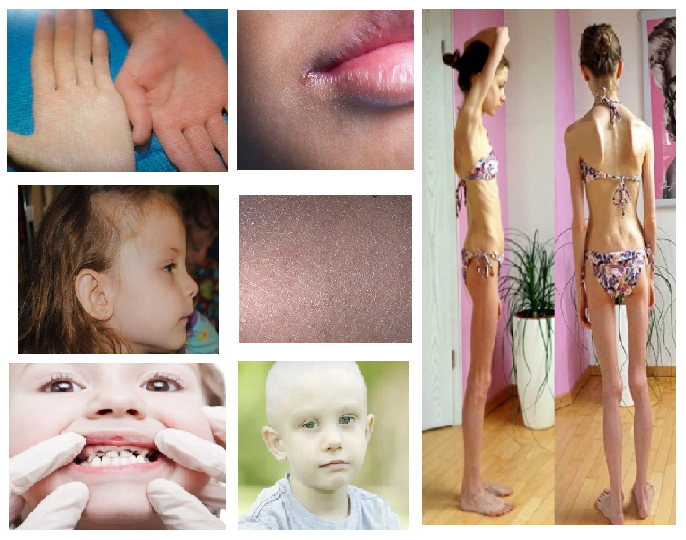 Рисунок 5. Симптомы анемии у детей Существует три стадии развития железодефицитной анемии. Первая (скрытая стадия) характеризуется незначительным истощением запасов железа без клинических проявлений, в этой стадии в организме происходит истощение депо. Выявить ее очень сложно, путем определения гемосидерина в микрофагах костного мозга. Так же в этой стадии можно заметить не значительное уменьшение уровня ферритина в сыворотке крови. Вторая стадия (латентный железодефицит) проявляется в виде гипохромии - снижается цифровой показатель крови. Появляется микроцитоз, уменьшается средний объем эритроцитов и гемоглобина в них. Третья стадия полностью раскрывает клиническую картину - снижается уровень сывороточного железа, резко снижается содержание гемоглобина в эритроците, наблюдается углубление гипохромии. Ребенок жалуется на общую слабость, недомогание, снижение работоспособности. Более подробно рассмотрим классификацию ЖДА по степени тяжести, в соответствии с уровнем гемоглобина. Первая степень (легкая) - ребенок сильно утомляется, наблюдается ухудшение памяти, бледность кожных покровов, слабость в мышцах, появляются жалобы на боли в области сердца, головокружение. Вторая степень (средняя) - симптомы, характеризующие легкую стадию, значительно усугубляются. Бледность кожных покровов нарастает, головокружение усиливается, ребенок даже при незначительной нагрузке сильно утомляется. Третья степень (тяжелая) - проявляется тахикардией, сильными головокружениями, перед глазами «звездочки», появляется отдышка, волосы начинают выпадать, а ногти становятся ломкими. Бледность кожных покровов и слизистых оболочек все больше набирает силу, конечности всегда холодные. Ребенок отказывается что- либо делать. Клиническая картина протекает с преобладанием астеновегетативного синдрома, который проявляется гипоксией органов и тканей, в том числе и головного мозга. При этом ребенок отстает в физическом и психическом развитии, наблюдается вегетососудистая дистония, мышечная гипотония, коллапсы, обмороки, энурез [9]. Эпителиального, который обусловлен изменениями со стороны кожных покровов и их придатков: сухость кожи, утолщением рогового слоя эпидермиса, ангулярный стоматит, глоссит, тусклость и выпадение волос, ломкость ногтей. Возможно нарушение процессов кишечного всасывания, опустошение тканевых резервов и ухудшение компенсации дефицита железа. Диспепсического, он характеризуется снижением аппетита, возникновением анорексии, дисфагии, запора, метеоризма, диареи. При длительном дефиците железа появляются извращенный аппетит (хочется есть мел, землю, краски, лед) и обоняние (нравится запах бензина, краски, лака). Со стороны сердечно-сосудистой системы – тахикардия, одышка, дистрофия миокарда, сердечный шумы. Иммунодефицитный синдром характеризуется частым возникновением ОРЗ и ОРВИ, который в свою очередь усугубляет уже имеющийся дефицит железа, тяжелым и долгим течением других инфекционных заболеваний. Гепатолиенальный чаще встречается у детей, страдающих тяжелой формой ЖДА, при нем увеличивается селезенка и печень [7]. Следует вывод, что основными клиническими проявлениями заболевания являются, в первую очередь, бледность кожных и слизистых покровов, слабость и частые головокружения, сильное утомление при незначительной нагрузке. Больного часто беспокоит усталость, одышка и учащенное сердцебиение, особенно после физической нагрузки. Часто заболевание сопровождается головной болью, шумом в ушах, раздражительность и нарушение сна. ЖДА часто взаимосвязана с каким-то состоянием организма или заболеванием, вызывающим абсолютный дефицит железа. Возникновению железодефицитной анемии предшествует развитие латентного дефицита железа (ЛДЖ), которое рассматривается как приобретенное функциональное состояние и характеризуется скрытым дефицитом железа, снижением запасов железа в депо и его содержанием в тканях. Железо является одним из важных микроэлементов, которые входят в состав тканей организма. Оно необходимо для образования гемоглобина - вещества, заполняющего эритроциты и для переноса кислорода от легких к тканям и органам. Именно поэтому при его дефиците ребенок чувствует слабость и утомление. Во время беременности железо поступает в организм малыша через плаценту, активно это происходит на 28-32 неделе. Железо беременной поступает в плаценту с током крови и если беременность протекает нормально, то ребенок получает 250-300 мг железа, что равно 70-75 мг/кг массы тела. При патологическом течении беременности нарушается плацентарный кровоток и развивается плацентарная недостаточность, что приводит к дефициту поступления железа в организм плода. Запасы железа в организме взрослого ребенка составляют 2-5 грамм (y мальчиков 50мг/кг, у девочек 35 мг/кг). Более половины содержится в эритроцитах, остальная часть – в костном мозге, селезенке и мышцах. Ежесуточно примерно 20 мг эритроцитов разрушается, и железо из них вновь поступает в гемоглобин. Ребёнку на 1 кг требуется значительно больше железа, чем взрослому, так как оно влияет не только на процесс кроветворения- от его содержания зависит интенсивный рост тканей. Так ребенок до полугода должен получать 6 мг железа в сутки, от полугода до года - 10 мг, а в подростковом возрасте - 12 мг. Особенностью распределения железа у детей младшего возраста является то, что содержание железа в эритроидных клетках выше, чем в мышечных тканях. Причиной недостатка железа может являться нарушение его баланса преобладания над потреблением, которое может наблюдаться при различных физиологических нарушениях организма. Такое состояние может возникнуть вследствие кровопотерь различного происхождения (при заболеваниях пищеварительного тракта - язвенная болезнь, полипы, постоянные носовые кровотечения, сосудистые аномалии). Это может быть, как постоянная небольшая потеря, так и хроническое скрытое кровотечение. Реже дефицит железа образовывается из-за однократного значительного кровотечения, превышающего запасы железа, либо же вследствие повторного кровотечения, в перерывах между которыми запасы железа не успевают восстановиться. По частоте встречаемости на первом месте стоят маточные кровотечения, затем кровотечения из пищевода, реже дефицит возникает после повторных легочных, почечных и носовых кровотечений. Важно отметить, что избыточна кровопотеря так же возможна при выраженных аллергических проявления на коже за счет потери со слущивающимся эпителием микроэлемента, например, при частых ОРВИ, так как вирусы используют для своей жизнедеятельности железо. Дети более чувствительны к кровопотерям, чем взрослые. У новорожденных возможно развитие железодефицитной анемии вследствие кровотечения, наблюдавшегося при предлежании плаценты или ее повреждении при кесаревом сечении, так как состояние плаценты имеет огромное значение, вследствие того, что баланс железа у плода напрямую зависит от транспортного механизма плаценты. Еще одной причиной может быть несбалансированное питание, так как недостаток железа у детей так же часто встречается при недостаточном употреблении его в пищевом рационе. Это наблюдается при постоянном недоедании или голодании, при ограничении питания в лечебных целях, при однообразном питании с большим преимуществом жиров. Но большее значение имеет не столько содержание железа в продукте, сколько эффективность его всасывания и усвоения. Оно всасывается в тощей и 12-перстной кишке, поэтому при каких-либо заболеваниях пищеварительного тракта нарушается всасывание железа и развивается его дефицит. Так же недостаток может возникнуть вследствие малого поступления железа в организм ребенка от матери во время беременности, при преждевременных родах, многоплодии и недоношенности. Так же одной из причин может быть нарушение усвоения железа. Основной причиной плохого всасывания железа являются рубцовые, воспалительные и атрофические процессы в точной кишке и ее резекция. Однако в жизни ребенка существую два периода в жизни, требующие большую необходимость в железе - первые два года, когда ребенок значительно растет, и второй - в период полового созревания, когда организм снова начинает быстрый рост. У девочек наступает дополнительная потребность в железе, в связи с началом менструальных кровотечений. Железодефицитная анемия – это приобретенное заболевание, которое может возникнуть вследствие кровопотерь хронического или однократного характера, неправильного и несбалансированного питания, или из-за нарушения усвоения железа. 1.4 Диагностика железодефицитной анемии В первую очередь железодефицитную анемию можно распознать на основании общего (ОАК) и биохимического анализа крови (БАК), дифференциальной диагностики (таблица 2). Особое значение в ОАК и БАК имеют показатели количества железа, к ним относятся: ферритин, сывороточное железо, трансферрин и общая железосвязывающая способность сыворотки. Таблица 2. Лабораторные критерии железодефицитной анемии у детей
При ЖДА в общем анализе крови будет замечено снижение уровня гемоглобина менее 110 г\л) и эритроцитов, так же будут заметны изменения морфологических характеристик эритроцитов. В биохимическом анализе крови в первую очередь внимание будет обращено на снижение концентрации сывороточного железа (менее 12,5 мкмоль\л) и повышение общей железосвязывающей способности сыворотки (более 69 мкмоль\л). Для железодефицитной анемии характерен выраженный микроцитоз (размер эритроцитов катастрофически маленький), анизоцитоз (эритроциты разные по размеру) и пойкилоцитоз (эритроциты разные по форме). Цветовой показатель (ЦП) эритроцитных клеток зависит от содержания гемоглобина в них. Поэтому возможны следующие виды окрашивания эритроцитов: нормохромные эритроциты - нормальное содержание эритроцитов (ЦП=0.85- 1.05); гипохромные эритроциты - пониженное содержание гемоглобина в эритроците (ЦП <0.85); гиперхромные эритроциты - повышенное содержание гемоглобина в эритроците (ЦП>1.05). В последние годы появилась возможность определения растворимых трансферриновых рецепторов, что тоже имеет не малую роль, ведь их концентрация в условиях ЖДА увеличивается (более 2,9 мкг\мл). Наглядно состав крови по показателям можно проследить в Приложении 2. При ЖДА в биохимическом анализе крови будет регистрироваться пониженная концентрация сывороточного ферритина и железа, пониженное насыщение трансферрина железом и повышенная общая железосвязывающая способность сыворотки. Дифференциальную диагностику железодефицитной анемии условно разделяется на два этапа. На первом этапе главной целью является определение патогенетического варианта анемии, то есть основной механизм, который обусловил снижение уровня гемоглобина. Это так называемая «синдромная» диагностика, в ходе которой выясняется отдельный синдром каждого из патогенетических вариантов анемии. На следующем этапе проводят диагностику патологического процесса, то есть выявляют причину железодефицитной анемии у конкретного больного. Для этого проводятся такие исследования, как рентгеноскопическое исследование желудочно-кишечного тракта, колоноскопия, гастроскопия, ирригоскопия, ректороманоскопия – для выявления наличия скрытого кровотечения. Так же следует исключить в первую очередь, наличие злокачественных новообразований, инфекции, протекающие хронически, системные заболевания соединительной ткани, хронические заболевания печени и кишечника. Можно сделать вывод, что в диагностике железодефицитной анемии наиболее значимы лабораторные исследования ОАК и БАК, позволяющие распознать уровень содержания гемоглобина в крови, ферритина и значения общей железосвязывающей способности сыворотки крови. |
