педиатрия ситуационная задача. педиатрия сит зад. Пульмонология Бронхиты. Бронхообструктивный синдром.
 Скачать 379.96 Kb. Скачать 379.96 Kb.
|
|
- частое и дробное питание (5–6 раз в день); прием механически и химически щадящей пищи; последний прием пищи должен быть не позднее, чем за 3–4 часа до сна; избегать употребления продуктов, усиливающих ГЭР (кофе, жиры, шоколад и т.д.); при выраженном рефлюксе принимать пищу стоя; после еды походить в течение получаса; спать на кровати, головной конец которой приподнят на 20 см; не есть менее чем за 2 часа до сна; нежелателен прием препаратов, снижающих тонус нижнего пищеводного сфинктера (теофиллин, прогестерон, антидепрессанты, нитраты, антагонисты кальция, НПВС, доксициклин); избегать нагрузки на мышцы брюшного пресса, работы в наклон, ношения тугих поясов, ремней). Домперидон (Мотилиум) 10 мг х 3 раза в день за 30 мин до еды. Курс 10 дней. Гевискон 1 ст.л. через 1 час после еды 3 раза в день и 4-й раз перед сном. Курс 7-10 дней. Эзомепразол (Нексиум) 40 мг х 1 раз в день. Курс 4 недели. Урсодезоксихолевая кислота (Урсофальк) 250 мг х 1 раз в день (в 20 часов). Курс 1 месяц. Физиолечение (СМТ-электрофорез с церукалом на область эпигастрия, ДМВ на воротниковую зону) № 5. Тактика диспансерного наблюдения за больным после выписки из стационара Наблюдение участковым педиатром (кратность осмотров: в первый год после острого периода – 1 раз в 3 мес., на второй год – 1 раз в 6 мес., в дальнейшем – 1 раз в 12 мес.) до передачи во взрослую сеть. Снятие с диспансерного учета через 3 года при отсутствии обострений. ЭФГДС – 1 раз в год (только больным, у которых не наступила ремиссия), рН-метрия желудка 1 раз в 2-3 года. Санаторно - курортное лечение в период ремиссии – 1 раз в год Физкультура: освобождение от занятий на 5 недель от обострения, затем специальная или подготовительная группа на 2 года. Терапия «по требованию»: при изжоге, чувстве тяжести в эпигастральной области – антациды; нексиум 20 мг (однократно в 15 ч). Курс 2 недели. Эталон ответа к задаче № 2. Предварительный диагноз: гастроэзофагальнорефлюксная болезнь? Дифференциальный диагноз с учетом наличия загрудинных болей («кардиальная маска») с болезнями сердца; травма грудной клетки, язвенная болезнь. Дополнительные исследования: общий белок и его фракции, АсАТ, АлАТ, глюкоза крови, билирубин, щелочная фосфатаза, холестерин, амилаза, натрий, калий, хлор. ФГДС с прицельной биопсией слизистой пищевода, внутрипищеводная рН–метрия, сфинктеро-манометрия, УЗИ желчного пузыря, ЭКГ, диагностика H.pylori. Лечение: диетотерапия (питание частое и малыми порциями, запрещаются продукты усиливающие гипотонию нижнего пищеводного сфинктера – томаты, чай, кофе, цитрусовые, шоколад, чеснок, лук, перец и др.), постуральная терапия (лечение положением) - нельзя принимать горизонтальное положение в течение 1-2 часов после еды; антациды (гевискон по 1 ст.л. после еды); блокаторы протонной помпы (нексиум 20 мг х 2 раза в день); прокинетики (ганатон 50 мг х 3 раза в сутки до еды). План диспансерного наблюдения и реабилитации: осмотр и наблюдение педиатром: каждые 3 месяца в течение первого года и после обострения, в последующем 2 раза в год; гастроэнтеролог: 2 раз в год; ОАК, ОАМ, БАК, анализ кала 2 раза в год. ФГДС 1 раз в год. Эталон ответа к задаче № 3. Предварительный диагноз: Бронхиальная астма. ГЭРБ? На основании жалоб пациента, анамнеза, стартового обследования. Дополнительные исследования: внутрипищеводная рН–метрия, сфинктеро-манометрия, диагностика H.pylori. Лечение: диетотерапия (питание частое и малыми порциями, запрещаются продукты усиливающие гипотонию нижнего пищеводного сфинктера – томаты, чай, кофе, цитрусовые, шоколад, чеснок, лук, перец и др.), постуральная терапия (лечение положением) - нельзя принимать горизонтальное положение в течение 1-2 часов после еды; антациды (гевискон по 1 ст.л. после еды); блокаторы протонной помпы (нексиум 20 мг х 2 раза в день); прокинетики (ганатон 50 мг х 3 раза в сутки до еды). План диспансерного наблюдения и реабилитации: осмотр и наблюдение педиатром: каждые 3 месяца в течение первого года и после обострения, в последующем 2 раза в год; гастроэнтеролог: 2 раз в год; ОАК, ОАМ, БАК, анализ кала 2 раза в год. ФГДС 1 раз в год. Эталон ответа к задаче № 4. Имеется ли взаимосвязь между этими заболеваниями? Взаимосвязь ГЭРБ и ожирения заключается в повышении внутрибрюшного давления при абдоминальной форме ожирения, которое часто сопровождается и ожирением внутренних органов (висцеральное ожирение). Высокое внутрибрюшное давление провоцирует вначале периодический, а позже – и регулярный заброс желудочного содержимого в пищевод, с формированием воспаления слизистой. С другой стороны, ожирение, НТГ и артериальная гипертензия являются составляющими метаболического синдрома, в основе патогенеза которого лежит гиперинсулинизм. Дополнительные исследования: внутрипищеводная рН–метрия, сфинктеро-манометрия, диагностика H.pylori. Рекомендации по изменению образа жизни: частое и дробное питание (5–6 раз в день), прием механически и химически щадящей пищи. Последний прием пищи должен быть не позднее, чем за 3–4 часа до сна. Избегать употребления продуктов, усиливающих ГЭР (кофе, жиры, шоколад и т.д.), нормализовать массу тела, спать на кровати, головной конец которой приподнят на 20 см, не есть менее чем за 2 часа до сна, избегать нагрузки на мышцы брюшного пресса, работы в наклон, ношения тугих поясов, ремней. Назначьте лечение по поводу рефлюкс-эзофагита. Домперидон (Мотилиум) 10 мг х 3 раза в день за 30 мин до еды. Курс 10 дней. Гевискон 1 ст.л. через 1 час после еды 3 раза в день и 4-й раз перед сном. Курс 7-10 дней. Эзомепразол (Нексиум) 40 мг х 1 раз в день. Курс 4 недели. Физиолечение (СМТ-электрофорез с церукалом на область эпигастрия, ДМВ на воротниковую зону) № 5. Составьте план диспансерного наблюдения и реабилитации. Наблюдение участковым педиатром (кратность осмотров: в первый год после острого периода – 1 раз в 3 мес., на второй год – 1 раз в 6 мес., в дальнейшем – 1 раз в 12 мес.) до передачи во взрослую сеть. Снятие с диспансерного учета через 3 года при отсутствии обострений. ЭФГДС – 1 раз в год (только больным, у которых не наступила ремиссия), рН-метрия желудка 1 раз в 2-3 года. Санаторно - курортное лечение в период ремиссии – 1 раз в год Физкультура: освобождение от занятий на 5 недель от обострения, затем специальная или подготовительная группа на 2 года. Терапия «по требованию»: при изжоге, чувстве тяжести в эпигастральной области – антациды; нексиум 20 мг (однократно в 15 ч). Курс 2 недели. Наблюдение кардиологом, эндокринологом. Эталон ответа к задаче № 5. Врожденный порок развития: ахалазия пищевода. Тактика ведения данного пациента: консультация детского хирурга, оперативное иссечение места сужения пищевода. Ахалазия пищевода - это нейрогенное расстройство функционирования пищевода неизвестной этиологии, вызывающее нарушение его перистальтики и способности нижнего пищеводного сфинктера (мышечный жом или клапан, осуществляющий запирательный механизм между пищеводом и желудком) к расслаблению. Прогноз зависит от стадии заболевания и объема вмешательства. Наблюдение детским хирургом, гастроэнтерологом. Эталон ответа к задаче № 6. Данные жалобы можно объяснить гастро-эзофагеальным и дуодено– гастро-эзофагеальным рефлюксом. План обследования: наиболее информативными обследования являются ФГДС, рентгенологическая водно-сифонная проба, пищеводная и желудочная рН-метрия, диагностика H.pylori, консультация пульмонолога. Тактика лечения: диета; прокинетики: Домперидон (Мотилиум) 10 мг х 3 раза в день за 30 мин до еды. Курс 10 дней; антациды (Гевискон 1 ст.л. через 1 час после еды 3 раза в день и 4-й раз перед сном. Курс 7-10 дней); ИПП: Эзомепразол (Нексиум) 40 мг х 1 раз в день. Курс 4 недели. При необходимости эрадикация H. pylori. Диспансерное наблюдение: Наблюдение участковым педиатром (кратность осмотров: в первый год после острого периода – 1 раз в 3 мес., на второй год – 1 раз в 6 мес., в дальнейшем – 1 раз в 12 мес.) до передачи во взрослую сеть. Снятие с диспансерного учета через 3 года при отсутствии обострений. ЭФГДС – 1 раз в год (только больным, у которых не наступила ремиссия), рН-метрия желудка 1 раз в 2-3 года. Санаторно - курортное лечение в период ремиссии – 1 раз в год Физкультура: освобождение от занятий на 5 недель от обострения, затем специальная или подготовительная группа на 2 года. Терапия «по требованию»: при изжоге, чувстве тяжести в эпигастральной области – антациды; нексиум 20 мг (однократно в 15 ч). Курс 2 недели. Прогноз благоприятный. Эталон ответа к задаче № 7. Тотальная гиперемия абдоминального отдела пищевода с очаговым фибринозным налетом и возможным появлением одиночных поверхностных эрозий, чаще линейной формы, располагающихся на верхушках складок слизистой оболочки пищевода. Моторные нарушения: отчетливые эндоскопические признаки недостаточности кардиального жома, тотальное или субтотальное провоцированное пролабирование на высоту 3 см с возможной частичной фиксацией в пищеводе. Неэффективность терапии обусловлена ранним прекращением приема антисекреторных препаратов Необходимо лечение ингибиторами протонного насоса (омепразол, эзомепразол, лансопразол) по 20 мг х 2 раза в день в течение 8 недель, далее – поддерживающая терапия тем же препаратом в половинной дозе «по требованию». План диспансерного наблюдения: Наблюдение участковым педиатром (кратность осмотров: в первый год после острого периода – 1 раз в 3 мес., на второй год – 1 раз в 6 мес., в дальнейшем – 1 раз в 12 мес.) до передачи во взрослую сеть. Снятие с диспансерного учета через 3 года при отсутствии обострений. ЭФГДС – 1 раз в год (только больным, у которых не наступила ремиссия), рН-метрия желудка 1 раз в 2-3 года. Санаторно - курортное лечение в период ремиссии – 1 раз в год Физкультура: освобождение от занятий на 5 недель от обострения, затем специальная или подготовительная группа на 2 года. Терапия «по требованию». Благоприятный. Эталон ответа к задаче № 8. Наиболее вероятный диагноз: атрезия пищевода, возможно трахеопищеводный свищ. Методы диагностики: рентгенография грудной клетки и брюшной полости, осмотр детским хирургом. Варианты (типы) атрезии пищевода: 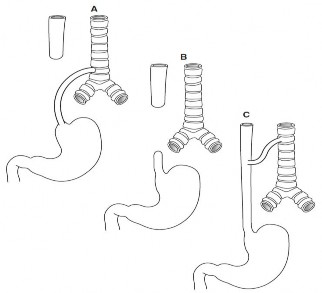 Эталон ответа к задаче № 9. А) проксимальная атрезия пищевода с дистальным свищом (80-90%) Б) Атрезия пищевода (10%) В) Н-тип трахеопищеводного свища (3%) Перевод в хирургическое отделение. При своевременном оперативном лечении благоприятный. Ведущий клинический синдром - изжога. ГЭРБ, стадия D. Пищевод Барретта. Риск развития аденокарциномы пищевода увеличивается в 20-40 раз. Тактика ведения больного: активное диспансерное наблюдение. ИПП: эзомепразол (нексиум) по 20 мг в день на срок 6 месяцев. Затем проводится контрольная ФГДС с гистологическим исследованием. При сохранении дисплазии низкой степени – продолжить прием ИПП ежедневно с последующим эндоскопическим исследованием с биопсией 1 раз в год. При выявлении дисплазии высокой степени решается вопрос о хирургических или эндоскопических методах лечения пищевода Барретта. При своевременном оперативном лечении благоприятный. Эталон ответа к задаче № 10. Боль в груди (ведущий симптом), диспептический синдром, удушье. Эндоскопически негативная ГЭРБ. ЭКГ, ЭКГ-мониторирование, УЗИ органов брюшной полости, суточная рН-метрия пищевода, тест с ИПП. Тест с ИПП: омепразол 40 мг/сут в течение 5 дней или рабепразол 20 мг/сутки в течение 3-5 дней (если в течение проведения теста клинические проявления уменьшаются на 50% и более, то у больного неэрозивная ГЭРБ). Лечение: Изменение образа жизни Консультация аллерголога для коррекции базисной терапии (переход на комбинированные иГКС), отменить теотард Прокинетики: Домперидон (Мотилиум) 10 мг х 3 раза в день за 30 мин до еды. Курс 10 дней; антациды (Гевискон 1 ст.л. через 1 час после еды 3 раза в день и 4-й раз перед сном. Курс 7-10 дней); ИПП: Эзомепразол (Нексиум) 40 мг х 1 раз в день. Курс 4 недели. По достижению ремиссии – терапия «по требованию». Гастриты, гастродуодениты. Функциональная диспепсия. Эталон ответа к задаче № 1. Поставьте клинический диагноз и обоснуйте его. К 29.5. Хронический антральный гастрит, ассоциированный с H. pylori, в стадии обострения. К 82.8. Дисфункция билиарного тракта по гипомоторному типу. Составьте диагностический алгоритм. На каком свойстве H. Pylori основана его экспресс-диагностика? Анализ данных анамнеза Клиническое обследование ФГДС с гистологией биоптата слизистой оболочки антрального отдела желудка Тесты диагностики НР – инфекции Методы исследования кислотообразующей функции желудка УЗИ органов брюшной полости Выделение основного фактора вирулентности – уреазы и расщепление уреазой мочевины, продукты расщепления которой (аммиак или углерод) можно определить в выдыхаемом воздухе или в биоптате Что такое синдром Менделя? Болезненность при поколачивании в эпигастрии (в зоне Шоффара) Какие схемы эрадикации H. pylori Вы знаете? Современные схемы эрадикации Helicobacter pylori у детей («Рекомендации по диагностике и лечению инфекции Helicobacter pylori у детей при хронических воспалительных заболеваниях верхних отделов пищеварительного тракта», 2001; Маастрихт-3, 2005) Тройная схема лечения (первая линия) Омепразол (рабепразол, эзомепразол) + амоксициллин + кларитромицин Висмута трикалия дицитрат + амоксициллин (кларитромицин, азитромицин, рокситромицин) + нифурател (фуразолидон, метронидазол) Висмута трикалия дицитрат + амоксициллин + кларитромицин (азитромицин, рокситромицин) Омепразол (рабепразол, эзомепразол) + амоксициллин (кларитромицин) + нифурател (фуразолидон, метронидазол) Ранитидин + Кларитромицин (азитромицин) + нифурател (фуразолидон) Ранитидин + Амоксициллин + нифурател (фуразолидон) Квадротерапия (вторая линия) Висмута трикалия дицитрат + омепразол (рабепразол, эзомепразол) + амоксициллин (кларитромицин, азитромицин, рокситромицин) + нифурател (фуразолидон, метронидазол) Для повышения эффективности эрадикации к основной схеме терапии рекомендуется добавлять пробиотики (линекс, бифиформ и т.п.) Курс лечения 14 дней Назначьте лечение данному больному, укажите принципы диспан- серного наблюдения. Диета по Певзнеру: на период обострения стол №1, далее стол №5. Антисекреторные препараты: омепразол по 20 мг 2 раза в сутки Эрадикационная терапия Цитопротекторы: сукральфат по 500 мг 4 раза в день – 4 недели. Антациды: маалокс, фосфалюгель – по 1 д.л. х 3 раза в день и на ночь Препараты УДХК (урсофальк, урсосан, урдокса) по 250 мг х 1 раз в день в 20.00 ч. Курс 1 месяц. Принципы диспансерного наблюдения: Продолжение лечения ИПП в течение 2 недель Осмотры гастроэнтеролога (педиатра) – в 1 год после обострения 4 раза в год, со второго года – 1-2 раза в год. Физкультура: освобождение от занятий на 5 недель от обострения, затем специальная или подготовительная группа на 2 года Санаторно-курортное лечение в период ремиссии 1 раз в год (в местных санаториях допускается и в период неполной ремиссии, т.е. в первые 3 месяца после обострения) Фитотерапия (в течение 3 недель) Методы контроля – ФГДС (по показаниям), тесты на НР-инфекцию (первый контрольный тест – через 6 недель после эрадикации). Снятие с диспансерного учета через 3-5 лет при отсутствии обострений и восстановлении секреторной, кислотообразующей и моторной функций желудка и двенадцатиперстной кишки Эталон ответа к задаче № 2. Сформулируйте и обоснуйте диагноз. К 29.9. Хронический гастродуоденит, ассоциированный с H. pylori, в стадии обострения. Реактивный панкреатит. Обоснование: Анамнез: в течение 2 лет жалобы на боли в животе, колющего характера, локализующиеся в левом подреберье и эпигастрии, возникающие через 10-15 минут после еды. Особенности образа жизни: неполноценное питание. Наследственность: у матери - хронический гастрит, у отца - язвенная болезнь двенадцатиперстной кишки, у бабушки (по матери) - гастрит. Данные осмотра: болезненность в эпигастрии и пилородуоденальной области, напряжение мышц. Результаты эзофагогастродуоденоскопии: слизистая желудка в антральном отделе пестрая, с утолщенными складками, на стенке желудка множественные разнокалиберные выбухания, точечные кровоизлияния различной давности. Слизистая луковицы очагово гиперемирована, отечна. Дыхательный уреазный тест и биопсийный тест на НР-инфекцию положительные (+++). Предложите дифференциально-диагностический алгоритм. |
