хирургия экз. ХИРУРГИЯ-ЭКЗ-ОТВ. Развитие хирургии до 19 века
 Скачать 1.41 Mb. Скачать 1.41 Mb.
|
|
116. Некрозы. Сухая и влажная гангрена. Причины развития, особенности течения. Лечение. Некроз - гибель тканей, целых органов или их частей в живом организме. Гангрена Гангрена - определенный вид некроза, отличающийся характерным внешним видом и обширностью поражения, в патогенезе которого существенное значение имеет сосудистый фактор. Характерный внешний вид тканей - черный или серо-зеленый цвет. Такое изменение окраски связано с разложением гемоглобина при контакте с воздухом. Поэтому гангрена может развиться только в органах, имеющих сообщение с внешней средой, воздухом (конечности, кишечник, червеобразный отросток, легкие, желчный пузырь, молочная железа). По этой причине не бывает гангрены мозга, печени, поджелудочной железы. Очаги некроза в этих органах внешне выглядят совсем иначе. Поражение целого органа или большей его части. Возможно развитие гангрены пальца, стопы, конечности, желчного пузыря, легкого и пр. В то же время не может быть гангрены ограниченной части тела, тыльной поверхности пальца и т. д. В патогенезе некроза основное значение имеет сосудистый фактор. Его влияние может сказаться как в начале развития некроза (ишемическая гангрена), так и на более позднем этапе (нарушение кровоснабжения и микроциркуляции при гнойном воспалении). Как и все виды некроза, гангрена может быть сухой и влажной.
ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ Лечение сухих некрозов Лечение сухих некрозов направлено на уменьшение зоны погибших тканей и максимальное сохранение органа (конечности). Местное лечение Задачами местного лечения сухого некроза являются прежде всего профилактика развития инфекции и высушивание тканей. Общее лечение При сухих некрозах общее лечение прежде всего носит этиотропный характер, оно направлено на основное заболевание, вызвавшее развитие некроза. Лечение влажных некрозов Местное лечение На ранней стадии задачей лечения является попытка перевода влажного некроза в сухой. Общее лечение Антибактериальная терапия Дезинтоксикационную терапию, Коррекцию функции органов и систем Комплекс сосудистой терапии. Хирургическое лечение Если через несколько часов (или через сутки) видно, что эффекта от консерват. лечения нет – хир. операция. При влажном некрозе хирургическое лечение заключается в удалении некротизированных тканей в пределах заведомо здоровых, неизмененных тканей. 117. Трофические язвы. Этиология, клиника, лечение. Трофическая язва - поверхностный дефект покровных тканей с возможным поражением глубже расположенных тканей, не имеющий тенденций к заживлению. Трофические язвы обычно образуются при хронических расстройствах кровообращения и иннервации. По этиологии выделяют атеросклеротические, венозные и нейротрофические язвы. Учитывая, что при трофической язве, как и при ране, существует дефект покровных тканей, важно определить их отличия друг от друга 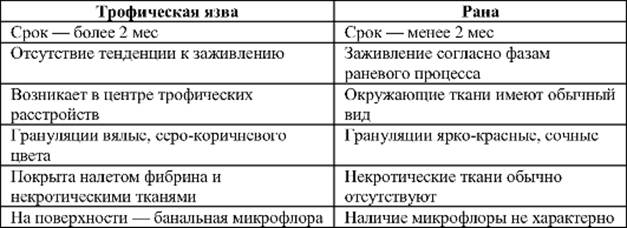 Лечение трофических язв При трофических язвах применяют местное и общее лечение. Местное лечение При местном лечении трофической язвы перед хирургом стоят три задачи: • борьба с инфекцией, • очищение язвы от некротических тканей, • закрытие дефекта. Общее лечение Улучшение кровообращения. При этом используют как консервативные, так и хирургические методы. 118. Тромбоз и эмболия. Этиология, патогенез, клинка. Принципы лечения, в зависимости от стадии по Савельеву. Тромбоз - прижизненное образование тромба в просвете сосуда, нарушающего гемодинамику и Разделяют 2 формы тромбоза: • венозный тромбоз и • артериальный тромбоз, По отношению к просвету сосуда может быть: пристеночным и закупоривающим. Эмболия - Патологическое состояние, при котором просвет сосуда полностью или частично закрывается каким-либо телом (эмболом) Классификация эмболов: Оторвавшийся тромб (тромбоэмболия) Пузырек газа (газовая эмболия) Капли жира (газовая эмболия) Твердое тело (кальциевый детрит, пуля и т.д.) Скопление опухолевых или бактериальных клеток Причина эмболий: Мигрирующие тромбы из левых отделов сердца – мерцательная аритмия, пароксизмы Инфаркт миокарда Аневризма сердца Септический эндокардит Легочных вен Жировая, ин. Тело – пуля, опухолевые клетки и др. Патогенез острого тромбоза (R. Virchov, 1856 г.) триада Вирхова I.Повреждение сосудистой стенки. II.Нарушения (и, в частности, замедление) кровотока. III.Изменепия состава крови. Клиника: Боль! – резкая, выраженная Снижение или отсутствие чувствительности Похолодание – заметное Парезы – плегии Активные и пассивные движения Тактика лечения в зависимости от стадий по Савельеву I (ИН) консервативное лечение и наблюдение IА консервативное лечение и наблюдение в течение 48 – 72 часов , затем отсроченная эмболэктомия IБ консервативное лечение и наблюдение в течение 24 часов, затем отсроченная эмболэктомия II A консервативное лечение и наблюдение в течение 24 часов, затем отсроченная эмболэктомия II Б экстренная операцияпрофилактика постишемического синдрома, венозное кровопускание, регионарная гемосорбция, регионарная перфузия, гемодиализ, форсированный диурез III А экстренная операция, профилактика постишемического синдрома, венозное кровопускание, регионарная гемосорбция, регионарная перфузия, гемодиализ, форсированный диурез III А экстренная операция, профилактика постишемического синдрома, венозное кровопускание, регионарная гемосорбция, регионарная перфузия, гемодиализ, форсированный диурез III Б экстренная операция, профилактика постишемического синдрома, венозное кровопускание, регионарная гемосорбция, регионарная перфузия, гемодиализ, форсированный диурез, решение вопроса о необходимости экстренной ампутации при признаках нежизнеспособности конечности. 119. Облитерирующая болезнь периферических артерий. Этиология, патогенез, классификация. Облитерирующие заболевания периферических артерий — группа болезней, которые приводят к сужению и закупорке артерий в разных частях тела. Этиология. Факторы риска. Гиперкоагуляция, Гомоцистеинемия Образ жизни (курение, питание,малоподвижность) Диабет Гипертония Инфекция? Ожирение Генетика Гиперлипидемия Возраст Пол Патогенез Закупорка сосуда ↓ Снижение перфузии тканей ↓ Нарушение микроциркуляции (при регионарном АД менее 20 – 30 мм рт ст) ↓ Нарушение обмена между кровью и тканями ↓ Снижение поступления пластического и энергетического материала к тканям, снижение интенсивности процесса удаления продуктов метаболизма ↓ Усиление интенсивности анаэробного гликолиза, снижение аэробного ↓ •Накопление продуктов метаболизма → Болевой синдром •Снижение интенсивности репаративных процессов → Трофические язвы, гангрена Классификация облитерирующих заболеваний Классификация хронической артериальной недостаточности (А.В. Покровский, 1979 г.) I степень – боль в нижних конечностях при большой физической нагрузке (более 1000 метров) II А степень – дистанция перемежающей хромоты от 200 до 1000 метров II Б степень – дистанция перемежающей хромоты от 15 до 200 метров III степень – дистанция перемежающей хромоты менее 15 метров, боли в покое IV степень – язвенно-некротические изменения в тканях Хроническая артериальная недостаточность Облитерирующий атеросклероз Облитерирующий эндартериит Неспецифический аорто-артериит Посттромботическая окклюзия артерий Посттравматические окклюзии артерий Диабетическая ангиопатия (склероз Манкеберга) Болезнь (синдром) Рейно 120. Облитерирующая болезнь периферических периферических артерий. Принципы диагностики. Симптомы плантарной и пальмарной ишемии. Топическая диагностика Определение пульсации (отсутствие пульсации свидетельствует об окклюзии вышерасположенного сосуда) Определение аускультативных феноменов над магистральными сосудами (появление систолического шума свидетельствует о наличии стеноза сосуда) Определение пульсации В норме пульсация аорты (при невыраженной толщине передней брюшной стенки) определяется по средней линии живота от мечевидного отростка до уровня пупка Пульсация бедренной артерии определяется в точке, находящейся на границе внутренней 1/3 и средней 1/3 Пупартовой связки Пульсация подколенной артерии определяется в центре подколенной артерии при максимальном расслаблении мышц Пульсация задней большеберцовой артерии определяется на середине расстояния между медиальной лодыжкой и ахиловым сухожилием Пульсация передней большеберцовой артерии определяется на передней поверхности голени между медиальной и латеральной лодыжками Пульсация тыльной артерии стопы определяется между I и II плюсневыми костями Определение аускультативных феноменов Систолический шум можно определить при наличии стеноза более 30 % и только над крупными сосудами: аортой, подвздошными и общими бедренными артериями Функциональные пробы (симптомы плантарной ишемии) Проба Гольдфлама (1910 г.) Проба Оппеля (1911 г.) Проба Laignel-Lavastina (1924 г.) Проба Панченко (1937 г.) Проба Самуэльса (1943 г.) Инструментальные методы диагностики Термографические методы исследования Реовазография Ультразвуковые методы диагностики Ангиография 121. Принципы лечения облитерирующей болезни артерий конечностей. Принципы консервативной терапии устранение неблагоприятных факторов (охлаждение, курение, алкоголь, диета) Патогенетическая терапия – статины! или др. Антиагреганты – аспирины, клопидогрел Реологические гемокорректоры (нафтидрофурил, целастозол) Симуляция метаболических процессов (витамины группы В, препараты никотиновой кислоты) Анальгетики Антикоагулянтная терапия (прямые, непрямые) ФТЛ (УВЧ, токи Бернара, магнитотерапия, родоновые и сероводородные ванны, озокерит) Эфферентная терапия (квантовая терапия, плазмаферез, ГБО) Главные принципы консервативной терапии больных с перемежающейся хромотой: пожизненность, непрерывность лечения, дифференцированный подход с учётом нозологической формы и стадии заболевания, комплексность лечения с использованием всех вариантов лечебных воздействий. активное участие пациента в лечебном процессе с пониманием им принципов лечения и умением адекватно оценивать своё состояние. Основные направления консервативного лечения больных с хронической артериальной недостаточностью нижних конечностей: нормализация или улучшение липидного обмена; улучшение микроциркуляции,; стимуляция коллатерального кровотока; повышение антиоксидантной активности крови. Методы хирургического лечения Непрямые реваскуляризирующие операции Реконструктивные операции Рентгенэндоваскулярные вмешательства Органоуносящие операции 122. Хроническая венозная недостаточность нижних конечностей. Этиология. Патогенез. Заболевания, приводящие к развитию хронической венозной недостаточности Варикозная болезнь нижних конечностей Посттромбофлебитическая болезнь нижних конечностей Врожденные ангиодисплазии Гипоплазия (аплазия) венозной системы Артеро-венозные свищи Патогенез ХВН (роль венозных клапанов) Недостаточность сафенофеморального соустья Рефлюкс через перфорантную вену Недостаточность сафено-поплитеального соустья Рефлюкс по варикозной болезни Рефлюкс по глубокой венозной системе  Патогенез: Недостаточность венозных клапанов → рефлюкс крови → венозный застой → повышение вынозного давления → повышение проницаемости капилляров → отек → гипоксия → язва → воспалительная реакция → отек → гипоксия (круг) 123. Хроническая венозная недостаточность нижних конечностей. Принцип диагностики. Диагностические задачи Уточнить причину ХВН Оценить состояние клапанного аппарата поверхностных вен Определить проходимость глубоких вен Выявить недостаточные перфорантные вены Инструментальная диагностика Флеботонометрия Ультразвуковое дуплексное ангиосканирование Флебография Жалобы, предъявляемые больными с ХВН Быстрая утомляемость нижних конечностей Чувство тяжести и распирающие боли в ногах Судороги в икроножных мышцах Парестезии Отеки голени и стоп Наличие варикозно расширенные вены Трофические расстройства при ХВН Липодерматосклероз Гемосидероз Белая атрофия кожи Параварикозная экзема Трофическая язва Классификация функциональных проб Пробы, оценивающие функцию остиального клапана Троянова-Тренделенбурга Гаккенбруха Пробы, оценивающие функцию коммуникантных вен Пратта – 2 Шейниса Пробы, оценивающие проходимость глубоких вен Дельбе-Пертеса |
