фарм. Рецепт, его составные части. Прописи лекарственных форм
 Скачать 411.56 Kb. Скачать 411.56 Kb.
|
|
сульфамонометоксин и др. в отличие от препаратов короткого действия они плохо проникают через ГЭБ и выводятся медленнее, потому что в большей степени связываются с белком и хорошо реабсорбируются, т.к. более липофильны. Их вводят 1-2 раза в сутки. в) сверхдлительного действия: сульфалени др. Он еще медленнее выводится в связи с высокой степенью реабсорбции и вводится 1 раз в неделю. Препараты, действующие в просвете кишечника (плохо всасываются из желудочно-кишечного тракта и создающие в нем действующую концентрацию): фталазол, сульгини др. Чаще применяют фталазол, его назначают в первый прием 2 г, а потом по 1 г 4-6 раз. Препараты для местного применения: сульфацил натрия (альбуцид),сульфазина серебрянная соль. В 70-ые годы прошлого века были созданы сульфаниламиды в комбинации с триметопримом, который угнетает дигидрофолатредуктазу и нарушает образование тетрагидрофолиевой кислоты. Поскольку эти препараты нарушают синтез нуклеиновых кислот на 2-х этапах (на уровне образования дигидрофолиевой и тетрагидрофолиевой кислот), они в отличие от некомбинированных СА: более широкого спектра действия, в их спектре появляются сальмонеллы, протей, гемофильная палочка, легионеллы и др. микробы. более активны, действуют бактерицидно, эффективны по отношению микробов, привыкших к сульфаниламидам без триметоприма. более токсичны, так как процесс перехода дигидрофолиевой кислоты в тетрагидрофолиевую, который они нарушают, есть и в организме человека. Эти препараты хорошо всасываются из желудочно-кишечного тракта, проникают в ткани, выделяются в основном с мочой. К ним относятся бактрим (бисептол, ко-тримоксазол) и близкие к нему препараты потесептил, гросептол, дитрим, а также сульфатон и лидаприм. Эти препараты относятся к СА средней продолжительности действия и вводятся 2 раза в сутки. Бактрим в первый прием принимают по 0,48 г 3 таблетки, а потом по 2 таблетки 2 раза в сутки. Показания к применению. Хорошо всасывающиеся препараты применяют при заболеваниях, вызванных чувствительными микроорганизмами к ним: ангинах, пневмониях, бронхитах, менингитах, инфекциях, мочевыводящих путей и т.д. по спектру действия. Плохо всасывающиеся из желудочно-кишечного тракта: для лечения кишечных инфекций – колитов, колиэнтеритов, бациллярной дизентерии, при операциях на кишечнике для предупреждения гнойных осложнений. Учитывая, что микроорганизмы при этих заболеваниях могут быть не только в просвете кишечника, но и в его стенке, поэтому эти препараты применяют вместе хорошо всасывающимися СА. Местно в глазной практике для профилактики и лечения воспалительных заболеваний глаз, в том числе для профилактики и лечения гонорейного поражения (бленореи) у новорожденных детей. При раневой инфекции, особенно в виде припудривания, лучше не применять, так как в гною, продуктах распада тканей их активность снижается, как уже было сказано, там много ПАБК. Побочные эффекты. Они вызывают: 1) аллергические реакции; 2) кристалоурию, так как ацетилированные производные плохо растворяются, особенно в кислой среде, выпадают в осадок, нарушая проходимость канальцев. СА длительного и сверхдлительного действия кристаллурию вызывают реже, так как применяются в меньших дозах и меньше ацетилируются. Для профилактики этого побочного эффекта СА применяются с обильным щелочным питьем; 3) угнетение кроветворения (лейкопению, агранулоцитоз, апластическую анемию), гемолитическую анемию, метгемоглобинообразование и др., особенно с триметоприом. Поэтому комбинированные препараты назначают под контролем анализа крови, беременным и детям до 6 лет желательно их не применять (а ведь применяют); 4) диспепсические явления (тошноту, рвоту); 5) со стороны ЦНС: головную боль, общую слабость; 6) суперинфекцию (кандидоз); 7) гиповитаминоз; 8) нарушение функции печени, почек и др. В настоящее время в связи с появлением активных антибиотиков, фторхинолов и других химитерапевтических средств СА стали пременяться реже, а стрептоцид, норсульфазол, сульфадимезин из-за малой активности совсем перестали применять. Хотя при инфекциях, вызванных чувствительными микроорганизмами к СА, они достаточно эффективны и нередко используются в амбулаторной практике, в первую очередь комбинированные препараты с триметопримом. 1) Выписать сульфаниламид с бактерицидной активностью: Rp.: Bactrimi 0,48 D.t.d. №30 in tab. S. Внутрь по 2 таблетки 2 раза в день после еды. 2) Выписать средство при бациллярной дизентерии: Rp.: Phthalazoli 0,5 D.t.d. №10 in tab. S. Внутрь по схеме. (1-2-й дни по 2 таблетки 6 раз в сутки (по 1 г каждые 4 ч), в 3-4-й - по 2 таблетки 4 раза в сутки (по 1 г каждые 6 ч), в 5-6-й - по 2 таблетки 3 раза в сутки (по 1 г каждые 8 ч). Всего на курс 25-30 г.) 104. Производные нитрофурана. Выписать средство при бациллярной дизентерии, средство при пиелонефрите. Нитрофураны обладают широким спектром противомикробногодействия. Они губительно влияют на кокки, возбудителей газовой гангрены, кишечную палочку, шигеллы, сальмонеллы, различные штаммы протея; простейшие: лямблии, трихомонады; некоторые хламидии и другие микроорганизмы, устойчивые к сульфаниламидам и антибиотикам.Устойчивость микроорганизмов к нитрофуранам развивается медленно. Механизм действия. Нитрофураны в своей структуре имеют нитрогруппу, которая в микроорганизме превращается в аминогруппу, т.е. они присоединяют водород, нарушая его перенос по дыхательной цепи, тем самым блокируют синтез макроэргов. Вид действия бактерицидный. Фурацилинглавным образом используется как антисептик. Его широко применяют при гнойно-воспалительных заболеваниях: гнойных ранах, пролежнях, язвах, ожогах и т.д. Используют для промывания полостей (плевральной и др.), гайморовых пазух, для лечения конъюнктивитов, блефаритов и др. Применяют в виде раствора и мази в составе новых комбинированных препаратов (фулевил, клефурин и др.) Фуразолидон наиболее активен по отношению грамотрицательных микроорганизмов: кишечной палочки, шигелл, сальмонелл, протея, энтеробактера и др., вызывающих кишечные инфекции, а также простейших: трихомонад и лямблий, слабо влияет на возбудителей гнойной и анаэробной инфекции. Применяют фуразолидон для лечения: 1) заболеваний ЖКТ: а) бациллярной дизентерии, б) брюшного тифа, в) паратифов, г) пищевых токсикоинфекций; 2) трихомонадных кольпитов, уретритов; 3) лямблиоза. Вводят внутрь после еды по 0,1-0,15 г 4 раза в день, детям – по 10 мг/кг в сутки в 3-4 приема, интравагинально и ректально. Фуразолидон повышает чувствительность организма к этиловому спирту, т.к. блокирует альдегиддегидрогеназу, прекращая превращение этилового спирта на стадии уксусного альдегида. Поэтому иногда его используют для лечения алкоголизма. Фурагин и фурадонинприменяют при инфекции мочевыводящих путей, т.к. они хорошо всасываются из ЖКТ, выводятся почками, создавая в мочевыводящих путях бактерицидную концентрацию (это главным образом – уросептики). Фурагин применяютвнутрь после еды по 0,1-0,15-0,2 г 3 раза в день. Фуразолин применяют при кишечных инфекциях и инфекциях мочевыводящих путей. Все нитрофураны нельзя принимать более 10-14 дней. Побочные эффекты. Они могут вызвать: 1)диспепсические явления:потерю аппетита, тошноту, изжогу, иногда рвоту, поэтому их применяют после еды; 2)нейротоксикозы: головную боль, головокружение; 3)мышечные дистрофии; 4)у детей иногда поражение зрительного нерва; 5)аллергические реакции; 6)фотодерматозы; 7)некоторые нитрофураны угнетают сперматогенез. Для уменьшения побочных эффектов их применяют с большим количеством воды, блокаторами Н1- рецепторов (димедрол), препаратами витаминов группы В. В последнее время резорбтивный эффект нитрофуранов в связи с большим количеством нежелательных эффектов, появлением новых антибиотиков широкого спектра действия и высоко активных синтетических химиотерапевтических средств (фторхинолонов и др.) стал применяться относительно ограниченно. Вместе с тем фурациллин продолжает широко применяться местно, в том числе в составе новых комбинированных препаратов (фулевил, фурапласт и др). 1) Выписать средство при бациллярной дизентерии: Rp.: Furazolidoni 0,05 D.t.d. №30 in tab. S. Внутрь после еды по 2 таблетки 4 раза в день. 2) Выписать средство при пиелонефрите: Rp.: Furagini 0,05 D.t.d. №30 in tab. S. Внутрь после еды по 2 таблетки 3 раза в день. 105.Производные 8-оксихинолина. Выписать средство при пиелонефрите, средство при бациллярной дизентерии. Обладают антибактериальной, антипротозойной и противогрибковой активностью; препараты различаются между собой и противомикробному спектру. Механизм действия. Они взаимодействуют с Fe, Cu, образуя хилаты, тем самым нарушают функцию некоторых ферментов, что приводит к бактериостатическому эффекту. Они делятся на хорошо и плохо всасывающиеся из ЖКТ. Нитроксолин (5-НОК, т.е. 5-нитро-8-оксихинолин). Он хорошо всасывается из ЖКТ и выделяется в неизмененном виде с мочой, создавая здесь высокую бактериостатическую концентрацию. Применяют как уросептик, т.е. при воспалительных заболеваниях мочевыводящих путей, а также для профилактики инфекций после операции на почках и мочевых путях. Часто эффективен при устойчивости микробов к другим антибактериальным средствам. Назначают внутрь по 0,1, в тяжелых случаях по 0,15-0,2 г 4 раза в день во время еды. Хлорхинальдол высоко активен по отношению грамположительных (особенно кокков), а также некоторых грамотрицательных бактерий. Плохо всасывается из ЖКТ, создавая здесь действующую концентрацию. Применяют после еды по 0,2 г 3 раза в день, в легких случаях по 0,1 г 3 раза в день при кишечных инфекциях (бациллярная дизентерия, сальмонеллез, пищевые токсикоинфекции, кишечные инфекции, вызванные стафилококкоми, протеем и другими энтеробактериями, а также дисбактериоз). Побочные эффекты. Могут вызвать особенно при длительном применении: 1) диспепсические явления; 2) периферические невриты; 3) повреждение зрительного нерва; 4) аллергические реакции; 5) нарушение функции печени и почек и др. В связи с этим в настоящее время препараты данной группы стали использовать весьма ограниченно. Средство при пиелонефрите Нитроксолин Rp.: Nitroxolini 0,05 D.t.d. № 10 intab. S. По 2 таблетки 4 р/двнутрьпослееды Средствоприбациллярнойдизентерии Хлорхинальдол Rp.: Chlorchinaldoli 0,1 D.t.d. № 10 in tab. S. По 2 таблетки 3 р/д внутрь после еды 106.Производные хинолона. Выписать средство из этой группы. К первым препаратам этой группы относится открытая в 60-х годах прошлого века кислота налидиксовая (пр. нафтиридина). Спектр противомикробного действия. Она губительно действует на грамотрицательные микроорганизмы: кишечную палочку, протей, шигеллы, сальмонеллы, возбудителя катаральной пневмонии (палочка Фридлендера). Эффективна по отношению микроорганизмов, устойчивых к антибиотикам и сульфаниламидам. Устойчивость бактерий к препарату развивается быстро. Механизм действия. Нарушает синтез ДНК, которая является одним из растковых факторов микроорганизмов. Вид действия:бактерицидный и в меньшей концентрации бактериостатический. Фармакокинетика. Хорошо всасывается из желудочно-кишечного тракта, выводится почками до 80% в неизмененном виде. Показания к применению. Применяется: 1) главным образом как уросептик, т.е. при воспалительных заболеваниях мочевыводящих путей (циститы, пиелиты, пиелонефриты), вызванных чувствительными микроорганизмами к этому препарату. Наиболее эффективна при острых инфекциях; 2) для профилактики инфекций при операциях на почках и мочевом пузыре. Побочные эффекты. Препарат может вызвать: 1) аллергические реакции; 2) нейротоксикоз, выражающийся в головной боли, головокружении, скоропроходящих нарушениях зрения, у детей может вызвать судороги; 3) диспепсические явления: тошноту, рвоту, понос; 4) фотодерматозы и др. Не применяют детям до 2 лет, беременным женщинам в первые 3 месяца, при нарушении функции печени и почек, кислоту налидиксовую нельзя применять вместе с нитрофуранами, т.к. она ослабляет их эффект. В последнее время в связи с устойчивостью микроорганизмов к налидиксовой кислоте стала широко применяться пипемидиевая кислота (палин, пимидель), которая рассматривается как видоизмененная молекула налидиксовой кислоты. В отличие от налидиксовой кислоты она губительно действует и на синегнойную палочку, некоторые грамположительные (золотистый стафилококк) микроорганизмы. Она также применяется при острых и хронических заболеваниях мочевыводящих путей. Доза и ритм введения. Внутрь назначают по 0,4 г 2 раза в сутки. Детям от 1 до 15 лет- 15 мг/кг в сутки в 2 приема. Противопоказана при беременности. Осторожность необходима при почечной недостаточности. Дети, принимающие препарат, должны находиться под тщательным врачебным контролем. Во время лечения назначают обильное питье. К производным хинолона, содержащим фтор, относятся, открытые в последнее время фторхинолоны. Спектр противомикробного действия. Они обладают широким спектром противомикробного действия, высоко активны по отношению аэробных грамотрицательных микроорганизмов, в том числе гонококков, кишечной палочки, шигелл, сальмонелл, энтеробактера, возбудителя катарральной пневмонии, синегнойной палочки (особенно ципрофлоксацин), а также микоплазм, хламидий и др. Менее активны по отношению грамположительных и анаэробных бактерий, установлена также эффективность некоторых средств при микобактериозах, в том числе при туберкулезе (офлоксацин, ципрофлоксацин). Привыкание микроорганизмов к фторхинолонам развивается медленно. Вид действия:бактерицидный. Механизм действия. Нарушают структуру и функцию ДНК и РНК, синтез белков, стабильность мембран Фармакокинетика. Они всасываются из желудочно-кишечного тракта. Мало связываются с белками плазмы, хорошо проникают в органы и ткани. Через гематоэнцефалический барьер проникают отдельные препараты. Выделяются почками в неизмененном виде. Препараты: пефлоксацин (абактал), норфлоксацин, офлоксацин (таривид), ципрофлоксацин (ципролет) и др. Пефлоксацин применяют внутрь в 1-ый прием 0,8 г, а потом по 0,4 г 2 раза в сутки во время еды, запивая большим количеством воды. При тяжелых инфекциях (инфекционном эндокардите и септицемии) его вводят внутривенно капельно в первый прием по 0,8 г (растворив 2 ампулы в 500 мл 5% раствора глюкозы), а затем по 0,4 г 2 раза в сутки. Растворять этот препарат в изотоническом растворе хлористого натрия и другими растворителями, содержащими ионы хлора, нельзя. В связи с высокой эффективностью при нетяжелых иныекциях их назначать не следует. Основные показания. 1) инфекции мочевыводящих путей; 2) осложненные инфекции дыхательных путей (вызванных грамотрицательной микрофлорой); 3) остеомиелиты; 4) простатиты; 5) инфекции, вызванные сальмонеллами; 6) шигеллами; 7) синегнойной палочкой и др. В последнее время появились фторхинолоны ІІ поколения, одним из которых является моксифлоксацин. Он более активно действует на грамположительные бактерии, в частности стрептококки, стафилококки, атипичные, анаэробные возбудители и др. К новым препаратам так же относятся левофлоксацин, гемифлоксацин и др., которые значительно эффективнее действуют на грамположительные бактерии при сохранении бактерицидного действия на грамотрицательные бактерии. Все они хорошо всасываются из желудочно-кишечного тракта, обладая высокой биодоступностью. Как и моксифлоксацин, их вводят внутрь 1 раз в сутки. Побочные эффекты. В основном переносятся хорошо. Однако могут вызвать: 1) головную боль; 2) бессонницу или сонливость; 3) беспокойство; 4) тремор, что возможно связано с их накоплением в ЦНС и угнетением рецепторного связывания с ГАМК; 5) в больших дозах могут быть судороги; 6) аллергические реакции; 7) фотодерматозы; 8) диспепсические явления; 9) суперинфекция и др. В эксперименте у растущих животных эти средства могут вызвать артропатии, проявляющиеся появлением везикул и эрозий на хрящевой поверхности суставов. До сих пор нет данных об этой патологии у людей, тем не менее они противопоказаны детям и подросткам до 15-18 лет (в период формирования скелета), а также беременным и кормящим матерям. Выписать средство из этой группы: Кислота пипемидиевая (ПИМИДЕЛЬ) Rp.: Acidipipemidieci 0,4 D.t.d. № 10 incaps. S.по 1 капсуле 2 раза в день (утром и вечером). 107. Производные хиноксалина. Выписать препарат из этой группы. Обладают широким спектром противомикробного действия. В спектре: вульгарный протей, синегнойная палочка, шигеллы, сальмонеллы, возбудители катаральной пневмонии (палочка Фридлендера), стафилококки, стрептококки, патогенные анаэробы (в том числе возбудители газовой гангрены). Действуют на штаммы бактерий, устойчивых к антибиотикам и другим химиотерапевтическим средствам. Механизм действия. Нарушают синтез клеточной стенки. Вид действия: бактерицидный. Препараты: хиноксидин и диоксидин. Наиболее широко применяют диоксидин при тяжелых септических состояниях, гнойно-воспалительных процессах различной локализации, вызванных чувствительными микробами к нему: гнойных плевритах, эмпиеме плевры, абсцессе легкого, перитоните, сепсисе, цистите, ранах с наличием глубоких полостей и др. Применяют только взрослым и в стационаре. Внутривенно вводят в суточной дозе 0,6-0,9 г 2-3 раза капельно в виде 0,10,2% раствора на 5% глюкозе. Расчет: раствор 0,5% в ампулах по 10 мл, значит, в одной ампуле 0,5-100 мл, х-10 мл; х=0,05 г порошка. Сколько ампул за сутки? 0,6:0,05=12 ампул или 0,9:0,05=18 ампул. Следовательно, 12 ампул или 18 ампул, по 6 ампул 2 раза или по 9 ампул 2 раза. Диоксидин вводят также в полости от 10 до 50 мл 1% раствора, максимальная суточная доза 1% 70 мл. Для лечения гнойных ран, ожогов назначают 5% мазь, 0,5-1% растворы. Побочные эффекты. При введении в вену или полости возможны: 1) головная боль, головокружение; 2) озноб, повышение температуры; 3) судорожные подергивания мышц и др. Для предупреждения побочных реакций назначают противогистаминные средства и хлористый кальций. В условиях эксперимента выявлено тератогенное и эмбриотоксическое действие, в связи с чем противопоказан при беременности и кормлении грудью. Он оказывает также мутагенное действие, в связи с этим резорбтивный эффект диоксидина не используется у детей, а у взрослых используют только при тяжелых формах заболевания и при неэффективности других антибактериальных средств. Противопоказана также при недостаточности надпочечников. Выписать препарат из этой группы. Диоксидин Rp.: Sol.Dioxidini 0,5% (в полости 1%) D.t.d. № 10 inamp. S. По 6 ампул 2 р/д в/в капельно, предварительно растворив в 400 мл 5% рра глюкозы 108. Противотуберкулезные средства: классификация, препараты, спектр, механизм и вид противомикробного действия, показания для применения, побочные эффекты этих средств. Выписать самое активное противотуберкулезное средство, рифампицин. Классификация В основу современных классификаций противотуберкулезных средств положены их клиническая эффективность и переносимость. Наиболее распространенной является классификация, согласно которой все противотуберкулезные средства делятся на: препараты первого ряда (основные или жизненно важные) – это ИЗОНИАЗИД, РИФАМПИЦИН, ПИРАЗИНАМИД, СТРЕПТОМИЦИН, ЭТАМБУТОЛ препараты второго ряда (резервные): к ним относятся ЭТИОНАМИД, ПРОТИОНАМИД, ЦИКЛОСЕРИН, КАПРЕОМИЦИН, КАНАМИЦИН, АМИКАЦИН, РИФАБУТИН, ФТОРХИНОЛОНЫ (ЦИПРОФЛОКСАЦИН, ОФЛОКСАЦИН, ЛОМЕФЛОКСАЦИН), ПАСК. Существует классификация Международного союза борьбы с туберкулезом, в основу которой положен принцип эффективности. группа (препараты высокой эффективности): ИЗОНИАЗИД, РИФАМПИЦИН. группа (препараты средней эффективности): СТРЕПТОМИЦИН, КАНАМИЦИН, ЦИКЛОСЕРИН, ФЛОРИМИЦИН, ЭТАМБУТОЛ, ЭТИОНАМИД, ПРОТИОНАМИД, ПИРАЗИНАМИД. группа (препараты низкой эффективности): ПАСК, ТИОАЦЕТАЗОН. Туберкулез – хроническое специфическое заболевание человека, вызываемое микобактериями туберкулеза, и сопровождающееся развитием инфильтративно-деструктивного казеозного воспаления во внутренних органах с преимущественным поражением легких. Туберкулез могут вызвать следующие представители семейства Mycobacteriaceae: M. tuberculosis, M. bovis и, занимающие промежуточное положение между ними, M. аfricanum. Человек – это единственный источник возбудителей. Лечение туберкулеза на современном этапе комплексное. Оно включает химиотерапевтические, хирургические и санаторные методы. Химиотерапевтическое лечение среди перечисленных методов занимает ведущее место, должно проводиться длительно, систематично, и регулярно, в силу того, что возбудитель и само заболевание имеют рад особенностей: Биологические и морфологические свойства микобактерий определяют быстрое развитие резистентности (привыкания). Имеющиеся в клеточной стенке миколовые и фтионовые кислоты придают устойчивость к химиотерапевтическим средствам. При монотерапии изониазидом в течение 2 мес. 70% возбудителей теряет чувствительность к нему. При туберкулезе выражены и распространены тканевые изменения. Микроорганизмы находятся в массах казеозного некроза и окружены макрофагами, эпителиоидными клетками, перифокальным воспалением. Таким образом, создаются условия для ограничения доступа химиотерапевтических средств. В силу выраженной туберкулезной интоксикации, иммунодепрессии, у больных угнетаются процессы регенерации. В связи с этим в настоящее время согласно нормативным документам ВОЗ лекарственная терапия туберкулеза проводится комбинацией не менее 2-3 химиотерапевтических средств. В лечении туберкулеза выделяют две фазы: 1) начальная, или интенсивная, терапия, направленная на прекращение размножения и уменьшение количества бактерий (назначают не менее 3-4 препаратов на 3-4 мес.) и 2) фаза продолжения лечения, направленная на уничтожение персистирующих, преимущественно внутриклеточных, форм (назначают 2-3 препарата, к которым микобактерии проявляют полную чувствительность, на 4-6 месяцев). Цели химиотерапии: 1. Консервативное лечение. 2. Подготовка больных к операции. 3. Профилактика у контактных лиц. Выбор противотуберкулезного средства и длительность лечения сейчас определяются: 1) формой и тяжестью туберкулеза; 2) характером предыдущего лечения; 3) чувствительностью микобактерий и 4) переносимостью препарата больным. Все противотуберкулезные антибиотики широкоспектрные, синтетические препараты – узкоспектрные (лепра). 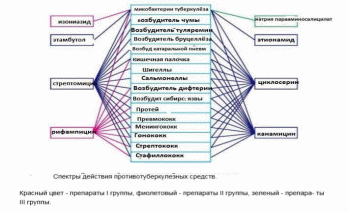 Антибиотики Стрептомицин (аминогликозидный антибиотик, продуцируется лучистыми грибами). Получен Селменом Ваксманом, внедрен в 1946 году. Спектр действия широкий: наиболее активен в отношении Гр(-) микроорганизмов, но действует и на Гр(+): эффективен в отношении микобактерий туберкулеза, кокков, возбудителей сибирской язвы, чумы, туляремии, дифтерии, бруцеллеза, инфлюэнцы, катаральной пневмонии, протея, кишечной палочки, шигелл, сальмонелл. Не действует на анаэробов, спирохет, риккетсий, простейших, вирусы, грибы. Механизм действия: нарушение синтеза белка на рибосомах микроорганизма. Вид действия – бактерицидный, в низких концентрациях и в очаге туберкулеза – бактериостатический. Фармакокинетика. Плохо всасывается из ЖКТ, хорошо проникает в ткани, хуже в легочную, поэтому кроме внутримышечного пути введения при поражении легких можно вводить интратрахеально, интракавернозно. Не проникает через ГЭБ, проходит через плаценту. Выводится почками. Препараты. Стрептомицина сульфат, стрептомицина хлоркальциевый комплекс. Показания. 1)Для лечения всех форм и локализаций туберкулеза. Назначается, если микобактерии чувствительны к нему. Дозы и ритм введения. 1 г в/м 1 раз в сутки 2 раза в неделю. Больным старше 40 лет – 0,75 г 1 раз в сутки 2 раза в неделю. Стрептомицина хлоркальциевый комплекс менее токсичен и только он может вводиться эндолюмбально. Канамицин (аминогликозидный антибиотик, выделен в 1957 г. японским ученым Умезава, продуценты – лучистые грибы). Оказывает такое же действие, как и стрептомицин, однако в его спектре нет возбудителей бруцеллеза, туляремии, чумы. Эффективен в отношении микобактерий, потерявших чувствительность к стрептомицину, а также в отношении микроорганизмов, резистентных к тетрациклину, левомицетину, макролидам. Механизм и вид действия, фармакокинетика аналогичны стрептомицину. Применяется в виде канамицина моносульфата (выпускается в виде таблеток и используется внутрь для санации ЖКТ) и канамицина сульфата. Канамицина сульфат используется только как резервный противотуберкулезный антибиотик резорбтивно – основной путь в/м, может использоваться и в/в. Назначается по 1 г 1 раз в сутки. Применяется и для лечения тяжелых инфекций, вызванных резистентными к другим противомикробным препаратам микроорганизмами в дозе 0,5 г 2-3 раза в сутки. Отметим, что канамицин – это устаревший аминогликозид. Амикацина сульфат (один из наиболее активных антибиотиковаминогликозидов, полученный полусинтетическим путем из канамицина А группой японских исследователей в 1972 г.). Спектр, механизм, вид действия, фармакокинетика такие же, как у стрептомицина. Вводят внутримышечно и внутривенно по 1 г 1 раз в сутки. Побочные эффекты всех вышеперечисленных антибиотиков. Поскольку они являются представителями группы аминогликозидов, им свойственны: 1) ототоксичность; 2) нефротоксичность; 3)миорелаксантная активность; 4) аллергические реакции в виде контактного дераматита и др.; 5) способны вызывать суперинфекцию, 6)гиповитаминоз и 7) угнетать кроветворение. Рифамицины К рифамицинам относят рифампицин и рифабутин. Рифампицин (полусинтетический антибиотик, полученный из природного рифамицина SV в 1963 г.). Спектр активности широкий и включает: микобактерии туберкулеза, атипичные микобактерии, возбудитель лепры, Гр(-) и Гр(+) кокки, возбудителей инфлюэнцы, коклюша, сибирской язвы, тюляремии, эффективен в отношении шигелл, риккетсий, Гр(+) анаэробов – клостридий. К рифампицину быстро развивается лекарственная устойчивость. Механизм действия. Ингибирует синтез РНК. Обладает бактерицидным видом действия, при снижении концентрации действует бактериостатически. Хорошо всасывается из ЖКТ, приникает в ткани, через ГЭБ, выводится с желчью и, в небольшом количестве – с мочой. Показания: 1)Для лечения всех форм и локализаций туберкулеза внутрь в дозе 0,45-0,6 г в один прием, при плохой переностимости – в 2 приема. При быстро развивающихся деструктивных формах можно вводить в/в капельно в тех же дозах. 2) Для лечения инфекций другой этиологии – как правило, при тяжелых септических процессах. Рифампицин не назначают беременным. Побочные эффекты: аллергические реакции, гепатотоксичность, лейкопения, падение АД при быстром в/в введении, флебиты, суперинфекция. Рифабутин (полусинтетический антибиотик, производное природного рифамицина S). По многим свойствам сходен с рифампицином, но является противотуберкулезным средством резерва. Отличия от рифампицина: 1) действует на штаммы М.т., устойчивые к рифампицину; 2) более активен в отношении атипичных микобактерий; 3) более длительный период полувыведения; 4) применяется только для лечения туберкулеза и атипичных микобактериозов; 5) не применяется у детей до 14 лет. Назначается только внутрь. Доза и ритм введения как у рифампицина – 0,15-0,3 г 1 раз в сутки. Циклосерин (противотуберкулезный антибиотик, выделенный в 1955 г. Харндтом, продуцируется лучистыми грибами). В настоящее время его получают синтетическим путем. Широкоспектрный антибиотик, но наиболее активен в отношении М.т. Используется только для лечения туберкулеза, как резервный препарат. К нему очень редко развивается устойчивость микобактерий. Механизм действия. Является конкурентным антагонистом Dаланина. Нарушает синтез этой аминокислоты в бактериальной клетке. В зависимости от концентрации способен оказывать бактерицидный и бактериостатический вид действия. Хорошо всасывается при приеме внутрь, проникает в ткани, через ГЭБ, выводится, главным образом, почками. Очень токсичный антибиотик. Побочные эффекты: 1) Нейротоксичность, проявляющаяся развитием головной боли, тремора, судорожного синдрома, депрессии, невритов; 2) Аллергические реакции. Капреомицин Антибиотик полипептидной структуры. Активен в отношении только МТ. Бактериостатический вид действия связан с нарушением синтеза белка. Фармакокинетика. Не всасывается при приеме внутрь. При в/м введении проникает в ткани, не проходит через ГЭБ. Не метаболизируется, выводится почками в активном виде. Показания – применяется как резервный препарат при развитии устойчивости к препаратам I ряда или их плохой переносимости. Дозы и ритм введения – в/м 15-30 мг/кг в сутки в одно введение, но не более 1 г. Побочные эффекты: 1) нефротоксичность, 2) аллергические реакции, 3) ототоксичность; 4) инфильтраты и стерильные абсцессы в местах введения. Синтетические противотуберкулезные средстваПрепараты ГИНК (гидразида изоникотиновой кислоты). Препараты ГИНК были синтезированы в 1912 году в Праге, но применяются в клинической практике только с 1952 года – именно тогда была обнаружена их противотуберкулезная активность. Известны следующие производные ГИНК: изониазид, фтивазид, метазид, опиниазид. Спектр действия. Узкоспектрные препараты. Эффективны в отношении М.т., менее активны в отношении других М. Механизм действия. Нарушают синтез миколовых кислот, ДНК, нарушают фосфорилирование витамина В6. Изониазид. Самое активноепротивотуберкулезное средство. Вид действия: действуют бактерицидно на делящиеся М.Т., б/статически – на покоящиеся микробы. Фармакокинетика. Хорошо всасывается при приеме внутрь, проникает в ткани, через ГЭБ, выводится почками в неизменном виде. В популяции люди делятся по скорости инактивации изониазидана: 1) быстрых инактиваторов – период полувыведения составляет 1 часи 2) медленных инактиваторов с периодом полувыведения 3 ч.Это наследственно обусловленная особенность человека генетически детерминирована и определяется активность ферментов системы цитохрома Р-450. Показания и режим дозирования. Изониазид назначается при всех формах и локализациях туберкулеза только в сочетании с другими противотуберкулезными препаратами. Внутрь 5-15 мг/кг в сутки в 2-3 приема (0,3-0,35 – 1,0 г на весь организм). Для профилактики дозы такие же, но в 1-2 приема. При тяжелом процессе изониазид вводят в/в в тех же дозах. При поражении легких применяют интракавернозно, интратрахеально, при поражении костей – в свищи. Побочные эффекты. 1) Аллергические реакции, 2) Нефротоксичность: со стороны ЦНС – эйфория, головокружение, бессонница, судороги; со стороны периферической нервной системы – невриты, поражение II пары ЧМН, что связано с дефицитом витамина В6.; 3) Диспепсия – принимать изониазид следует только после еды; 4) Из-за повышения накопления катехоламинов в синапсах – боль в сердце. ГИНК стимулируют синтез АКТГ и ГК, в связи с чем оказывают на очаг специфического воспаления и патогенетическое противовоспалительное действие. Препараты ГИНК обладают анаболическим действием, больные их получающие набирают в весе. Производные ПАСК (парааминосалициловой кислоты) . Натрия-парааминосалицилат, Б-ПАСК. Спектр действия. Узкоспектрные – активны только в отношении МТ. В основе туберкулостатическое действия ПАСК лежит антагонизм с парааминобензойной кислотой, являющейся ростковым фактором МТ, а также с пантотеновой кислотой и биотном. При введении внутрь хорошо всасываются, хорошо проникают в ткани, выводятся с мочой. Показания. Как резервный препарат при всех локализациях туберкулезного процесса в случае непереносимости других ПТП, а также для преодоления лекарственной устойчивости МТ. Достоинством ПАСК является то, что к ней медленно развивается привыкание МТ. Дозы и ритм введения. 9-12 г в сутки в 3-4 приема, при плохой переносимости – 6 г в 2-3 приема. При обострении прогрессирующих форм внутривенно вводят 3% раствор ПАСК. Побочные эффекты. 1) Аллергические реакции, 2) Диспепсия, 3) Гипотиреоз и зобогенный эффект, 4) При внутривенном введении – флебиты, 5) поражение печени. |
