КЛИНИЧЕСКАЯ АНГИОЛОГИЯ том 2-351-449. Стратегия и тактика комплексно
 Скачать 1.4 Mb. Скачать 1.4 Mb.
|
|
Стратегия и тактика комплексного лечения: проводят консервативную коррекцию кровотока в течение 1—3 нед с целью подготовки условий для возможного снижения уровня ампутации (под контролем динамики Тср02); местное лечение растворами йо-дофоров; после консервативного лечения (в зависимости от роста значений Тср02) производят ампутацию (эк-зартикуляцию) пораженной конечности с окончательным формированием культи. Операцию выполняют на том уровне конечности, где показатели Тср02 возросли до 30 мм рт.ст. Вариант III: ▲ общее состояние больного средней тяжести или тяжелое; ▲ нет возможностей для выполнения реконструктивной сосудистой операции; ▲ местно ишемическое поражение в виде влажной гангрены. Стратегия и тактика комплексного лечения: на первом этапе проводят общую интенсивную терапию одновременно с хирургическим лечением: высокая гильотинная или гильотинно-лоскутная ампутация (экзартикуляция) пораженного сегмента конечности без ушивания раны культи; продолжают общую интенсивную терапию в послеоперационном периоде и местное лечение раны культи растворами йодофоров; на втором этапе после стабилизации общего состояния больного выполняют реампутацию с окончательным формированием культи конечности. Вариант IV: ▲ общее состояние больного удовлетворительное или средней тяжести; ▲ имеются условия для выполнения реконструктивной сосудистой операции; ▲ местно ишемическое поражение в виде сухой гангрены. Стратегия и тактика комплексного лечения: на первом этапе производят реконструктивную сосудистую операцию. На втором этапе через небольшой интервал времени (1—3 нед), необходимый для компенсации кровотока (определяют по динамике значения Тср02), выполняют ампутацию (экзартикуляцию) пораженной конечности с окончательным формированием культи; лечение дополняется консервативной коррекцией кровотока. Вариант V: ▲ общее состояние больного средней тяжести или тяжелое; ▲ имеются условия для выполнения реконструктивной сосудистой операции; ▲ местно ишемическое поражение в виде влажной гангрены пальца или дистальной части стопы. Стратегия и тактика комплексного лечения: общая интенсивная терапия одновременно с хирургическим лечением: ампутация пальца или резекция стопы без ушивания раны; продолжение общей интенсивной терапии в послеоперационном периоде; местное лечение раны растворами йодофоров; после стабилизации общего состояния больного производится хирургическая коррекция кровотока; после компенсации кровотока в тканях (определяют по динамике значения Тср02) производят реампутацию с окончательным формированием культи конечности. Деление клинических ситуаций на представленные варианты сугубо условно и зависит от сочетания тех или иных факторов у каждого больного. Выбор уровня ампутации. Условия, при которых выполняют ампутацию и экзартикуляцию пальца стопы, резекцию и дистальную ампутацию стопы: •сохраненный или восстановлен ный магистральный кровоток до нижней трети голени; 351 значение лодыжечно-плечевого индекса желательно выше 0,6; значение Тср02 на уровне ампутации должно быть равно или больше 30 мм рт.ст. Условия, при которых производят ампутацию голени: невозможность формирования культи стопы на минимально необходимом уровне и распространение ишемических и гнойных поражений на нижнюю половину голени; сохраненный или восстановленный магистральный кровоток по глубокой артерии бедра с хорошими перетоками в области коленного сустава; значение градиента между нижней третью бедра и верхней третью голени не более 30 мм рт.ст.; значение Тср02 на уровне ампутации голени (граница верхней и средней третей) должно быть равно или больше 30 мм рт.ст. Условия, при которых производится ампутация бедра: невозможность сохранения голени; сохраненный или восстановленный магистральный кровоток по общей и глубокой бедренным артериям; значение градиента между системным артериальным давлением (плечо) и сегментарным (верхняя треть бедра) не должно превышать 30 мм рт.ст.; значение Тср02 на уровне ампутации бедра должно быть равно или больше 30 мм рт.ст. Условия, при которых выполняется экзартикуляция бедра: невозможность выполнения ампутации бедра при наличии жизнеспособных тканей по задней и наружной поверхности верхней трети бедра; отсутствие магистрального кровотока по всем артериям бедра; снижение значения Тср02 на уровне верхней трети бедра ниже 30 мм рт.ст. Условия, при которых выполняются ампутация и экзартикуляция пальца кисти, резекция и ампутация кисти: при измерении системного артериального давления значение градиента между верхней третью конт-ралатерального (непораженного) плеча и нижней третью предплечья не должно превышать 30 мм рт.ст.; сохраненный или восстановленный магистральный кровоток до нижней трети предплечья; значение Тср02 на уровне ампутации должно быть равно или больше 30 мм рт.ст. Условия, при которых выполняется ампутация предплечья: невозможность формирования культи кисти и распространение ишемических и гнойных поражений на предплечье; при измерении сегментарного артериального давления значение градиента между нижней третью плеча и верхней третью предплечья не должно превышать 30 мм рт.ст.; сохраненный или восстановленный магистральный кровоток по глубокой артерии плеча с хорошими перетоками в области локтевого сустава; значение Тср02 на уровне ампутации предплечья должно быть равно или больше 30 мм рт.ст. Условия, при которых выполняется ампутация плеча: невозможность сохранения предплечья; при измерении системного артериального давления значение градиента между здоровым и пораженным плечами не должно превышать 30 мм рт.ст.; сохраненный или восстановленный магистральный кровоток по подмышечной артерии; значение Тср02 на уровне ампутации плеча должно быть равно или больше 30 мм рт.ст. 7.17.1. Ампутации нижних конечностей Ампутации на уровне стопы. После успешно выполненных сосудистых реконструкций ампутацию погибших пальцев и/или части стопы луч- 352 ше производить через определенный промежуток времени, необходимый для улучшения кровотока. Возможно после реваскуляризации одновременно с сосудистой операцией или в течение 1—2 нед; после артериализа-ции венозного русла стопы — через 3—4 нед. При ампутации пальцев стопы и самой стопы используют лоскуты тыльной, подошвенной и боковых поверхностей сегмента. В зависимости от объема и конфигурации гнойно-некротического поражения пальцев и стопы возможно применение так называемых атипичных лоскутов из тканей, сохранивших жизнеспособность. Для закрытия раневых поверхностей, образовавшихся на стопе после хирургической обработки гнойно-некротического очага, целесообразно применение жизнеспособных покровных тканей ампутированного пальца. В этих случаях из непораженных мягких тканей пальца формируют кожно-фасциальный лоскут. При помощи последнего закрывают раневую поверхность стопы, которую невозможно ликвидировать за счет местных тканей. Весьма важным приемом при закрытии ран стопы и формировании ее культи является деэпителизация избыточного лоскута кожи с последующим использованием его в качестве пломбировочного материала для ликвидации подлоскутных полостей и полости над культей кости. Ампутация пальцев стопы. Показаниями к ампутации пальцев стопы являются сухая или влажная гангрена фаланги или всего пальца; краевые некрозы мягких тканей, охватывающие более Уз окружности пальца; длительно не заживающие ишемичес-кие язвы пальца; гнойно-деструктивные поражения скелета пальца на фоне выраженной ишемии. При указанных состояниях в зависимости от протяженности поражения производят: ампутацию пальца на уровне средней фаланги; ампутацию пальца на уровне основной фаланги; экзартикуляцию пальца; ампутацию по Гаранжо (вычленение всех пальцев в плюснефалан-говых суставах). Ампутацию пальца проводят только лоскутным способом. В зависимости от локализации гнойно-некротического очага формируют лоскуты тыльной, подошвенной или боковых поверхностей. Во время этих операций вместе с гнойно-некротическим очагом необходимо максимально иссечь и рубцо-во-измененные ткани. Пересечение костных фаланг пальцев выполняют в поперечном направлении осциллирующей пилой. При наличии соответствующих условий (данные о хорошем уровне микроциркуляции в стопе) необходимо стремиться сохранить даже небольшую длину культи основной костной фаланги. Особенно это касается I и V пальцев, играющих большую роль в опороспособ-ности стопы (рис. 7.73). Концы культей костных фаланг тщательно закругляют и обрабатывают рашпилем с целью предотвращения избыточного давления выступающими участками на мягкие ткани. Сухожилия разгибателей пересекают чуть выше края тыльного лоскута. Сухожилия сгибателей вытягивают в дистальном направлении и пересекают как можно проксимальнее. Сухожильное влагалище сгибателей иссекают, после чего края раны хорошо адаптируют. При необходимости полость над костной культей ликвидируют 1—2 синтетическими рассасывающимися швами. Культю пальца формируют при помощи редких П-об-разных швов, накладываемых только на кожу. Подобные швы позволяют избежать ишемии краев раны. Экзартикуляция пальца. В случаях, когда нет возможности сохранить основание основной костной фаланги при достаточном количестве жизне- 23 - 4886 353 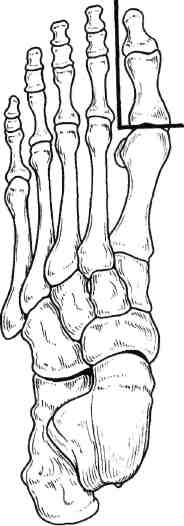  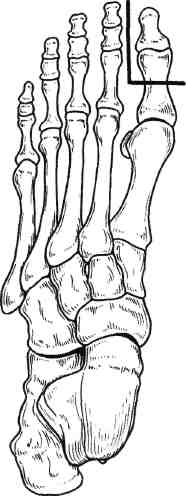 Рис. 7.73. Уровень ампутации пальца стопы. Рис. 7.74. Уровень экзар-тикуляции пальца стопы. Рис. 7.75. Уровень ампутации стопы по Гаранжо. способных мягких тканей, выполняют экзартикуляцию пальца в плюс-нефаланговом суставе (рис. 7.74). Для лучшего заживления раны удаляют суставной хрящ с головки плюсневой кости и иссекают суставную капсулу. Ушивание раны проводят по принципам, описанным выше. Ампутация по Гаранжо. При ише-мическом поражении всех пяти пальцев стопы Гаранжо предложил ампутацию стопы в виде экзартикуляции пальцев в плюснефаланговом сочленении (рис. 7.75). Этот вид ампутации позволяет сохранить наибольшую длину стопы и ее наилучшую опоро-способность, однако в клинике сосудистой хирургии применение данного способа ограничено из-за небольшого количества пациентов, у которых ишемическое поражение охватывает всего лишь дистальные фаланги пальцев. Ампутация и резекция стопы. Показаниями к ампутации и резекции стопы являются сухая или влажная гангрена переднего и среднего или заднего отделов стопы; аналогичные изменения ее боковых или центральных секторов; длительно не заживающие гнойно-некротические раны стопы на фоне критической ишемии; выраженные боли в дистальной части стопы с соответствующими морфологическими изменениями при невозможности хирургической коррекции критической ишемии; гнойно-деструктивные поражения скелета стопы на фоне критической ишемии. У пациентов с сосудистой патологией в зависимости от объема и распространенности поражения производят следующие усечения стопы: резекция стопы; ампутация стопы по Шарпу (трансметатарзальная ампутация стопы); • ампутация стопы по Лисфранку. Резекцию стопы делят на краевую, секторальную, поперечную. 354  а б Рис. 7.76. Уровень краевой резекции стопы. а — по наружному краю; б — по внутреннему краю. 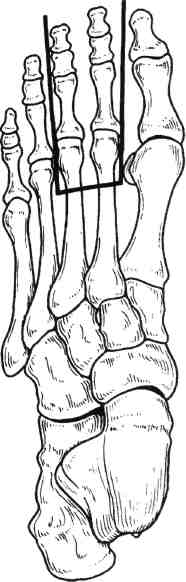 Рис. 7.77. Уровень секторальной резекции стопы. Распространение гнойно-некротического поражения мягких тканей на область и за пределы плюснефа-лангового сустава и гнойно-деструктивные изменения в последнем являются показаниями к экзартикуляции пальца с резекцией головки плюсневой кости. Краевая резекция стопы — хирургическое иссечение сегмента стопы с одним или несколькими пальцами по наружному или внутреннему краю (рис. 7.76, а, б). Резекцию головки I и V плюсневых костей необходимо производить в косом направлении. Тем самым исключается давление на мягкие ткани по боковой поверхности стопы выступающими острыми участками культи плюсневой кости в месте ампутации (как это бывает при попе- речной резекции), что является профилактикой развития вторичных некрозов и трофических язв. Увеличению мягкотканного массива над культей боковой плюсневой кости (I и V) способствует применение дупликатуры краев раны. С тыльного края раны иссекается эпидермис с частью дермы. Образовавшийся лоскут укладывают на опил плюсневой кости и подшивают ко дну раны. Поверх деэпителизированного тыльного лоскута накладывают подошвенный лоскут и подшивают его П-образны-ми кожными швами. Таким образом, на боковой опорной поверхности стопы воссоздаются устойчивые к нагрузкам покровные ткани за счет подошвенной кожи. При этом образуется мягкий, не спаянный с костью рубец. 23* 355 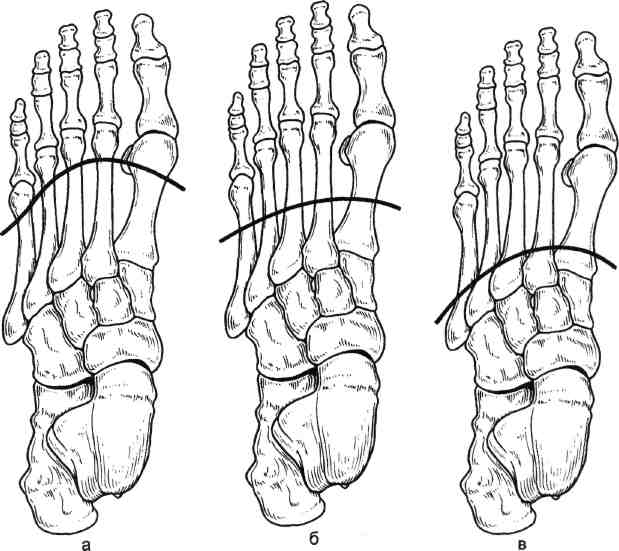 Рис. 7.78. Уровень ампутации стопы по Шарпу. а — низкая, б — средняя, в — высокая трансметатарзальная ампутация. Секторальная резекция стопы — хирургическое иссечение сегмента стопы с одним или несколькими внутренними пальцами (II—IV) (рис. 7.77). Локализация поражения на одном или нескольких из внутренних пальцев и у их основания является показанием к экзартикуляции пальца с резекцией головки плюсневой кости. В данном случае производят поперечную резекцию на уровне шейки плюсневой кости. В связи с ограниченностью операционного поля во время резекции головки плюсневой кости (особенно II, III и IV) следует стараться не повредить здоровые соседние плюснефаланговые суставы, которые располагаются в непосредственной близости. Рану ушивают по общепринятой методике. По возможности для закрытия раневого дефекта необходимо использовать жиз- неспособные покровные ткани ампутированных пальцев. Поперечная резекция стопы и есть собственно ампутация стопы. Ампутация стопы по Шарпу (трансметатарзальная ампутация стопы) (рис. 7.78). Наиболее выгодная операция в анатомическом и функциональном плане. При этом типе ампутации сохраняются дистальные точки прикрепления сухожилий некоторых мышц голени, вследствие чего культя стопы не теряет свою функцию и устойчивость. Усечение стопы производят на любом уровне плюсневых костей. Различают низкую ме-татарзальную ампутацию — ниже головок плюсневых костей (рис. 7.78, а), среднюю — на уровне диафиза плюсневых костей (рис. 7.78, б) и высокую — через основания плюсневых костей (рис. 7.78, в). В классическом варианте форми- 356 рование культи стопы производят при помощи подошвенного кожно-фас-циального лоскута. Однако у больных с критической ишемией в составе лоскута следует сохранять и жизнеспособные мышцы для его лучшего кровоснабжения. Целесообразно применять и атипичные лоскуты, формируемые из сохранивших жизнеспособность тканей удаленных пальцев. При распространенном поражении тыльных покровных тканей значительную помощь оказывает пластика свободным расщепленным кожным лоскутом. Ампутация стопы по Лисфранку представляет собой экзартикуляцию стопы в плюсне-предплюсневом суставе (суставе Лисфранка) (рис. 7.79, а). Суставную капсулу рассекают скальпелем по линии сустава, начиная сзади бугристости пятой плюсневой кости в сторону второй плюсневой кости (с латеральной стороны) и сзади бугорка первой плюсневой кости также в сторону второй плюсневой кости (с медиальной стороны). Затем пересекают связку, соединяющую первую клиновидную кость со второй плюсневой костью (ключ Лисфранка) и полностью раскрывают сустав. Культю стопы после вычленения по Лисфранку формируют за счет подошвенного лоскута. При необходимости операцию дополняют пластикой свободным расщепленным кожным лоскутом. Хей несколько видоизменил данную операцию, дополнив ее резекцией выступающей части первой клиновидной кости для сглаживания торца культи стопы (рис. 7.79, б). Ампутация стопы по Лисфранку имеет ряд недостатков: короткая длина культи; возможность формирования контрактур голеностопного сустава в порочном положении культи стопы (в эквинусном и эквинова-русном положении) и как следствие образование длительно незаживающих трофических язв. Ампутации стопы на более высоком уровне (по Жоберу, Бона—Иеге- 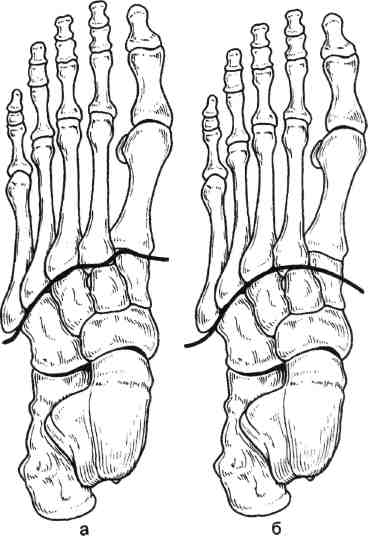 Рис. 7.79. Уровень ампутации стопы по Лисфранку (а) и по Лисфранку—Хею (б). ру, Лабори, Шопару, Пирогову, Годунову) — уровне костей предплюсны и заднего отдела стопы — в настоящее время утратили свое значение и в сосудистой хирургии не применяются. Ампутация голени. Показаниями к ампутации голени являются гангрена пальцев стопы при невозможности любого вида коррекции кровотока в нижней конечности; сухая и влажная гангрена переднего и среднего отделов стопы с обширным поражением мягких тканей на подошвенной поверхности; гангрена всей стопы и нижней трети голени. Существует несколько способов ампутации голени: фасциопластический, миопластический и костнопластический. В настоящее время у больных с критической ишемией нашли применение только два первых способа. При фасциопластическом способе ампутации голени во время опера- 357 ции выкраивают два кожно-фасци-альных лоскута: передний и задний. Лоскуты включают глубокую фасцию голени. Размеры лоскутов одинаковые, либо передний лоскут чуть больше заднего. После усечения голени по принципам, приведенным в общей части главы, глубокая фасция голени и покровные ткани сшиваются над культями мышц и костей (рис. 7.80). Метод, предложенный И.Г.Исакя-ном (1959), предусматривает формирование только одного кожно-фас-циального лоскута: переднего или заднего. В настоящее время используется преимущественно задний кожно-фас-циальный лоскут. Наиболее предпочтительны при ампутации голени миопластические способы, обеспечивающие сшивание мышц антагонистов, усиление мышечного тканевого кровотока и повышение тонуса сосудистой стенки. Ампутация голени по Бюржесу (рис. 7.81). Метод основан на применении одного заднего кожно-мы-шечного лоскута, содержащего икроножную мышцу. После ампутации голени культя формируется за счет вышеназванного лоскута, путем подшивания икроножной мышцы к 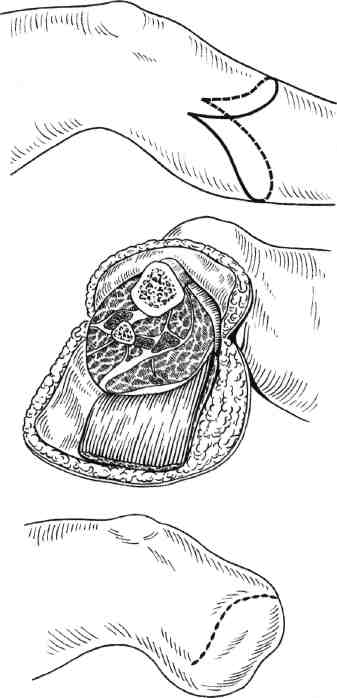 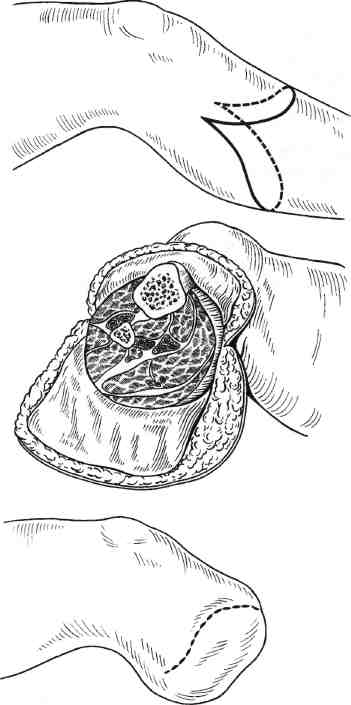 Рис. 7.80. Фасциопластический способ ампутации голени в верхней трети. Рис. 7.81. Миопластический способ ампутации голени в верхней трети по Бюржесу. 358 мышцам-антагонистам и к надкостнице болыпеберцовой кости. Однако у больных с окклюзией поверхностной бедренной, подколенной и всех артерий голени при использовании этого метода почти в половине случаев развиваются некрозы тканей и нагноение послеоперационной раны культи голени. К миопластическому способу ампутации голени относится модификация метода Бюржеса по Митишу— Светухину. Способ разработан в Институте хирургии им. А.В.Вишневского РАМН для больных с хронической критической ишемией. При окклюзии артерий голени, поверхностной бедренной и подколенной артерий у больных с сохраненным кровотоком по глубокой артерии бедра развиваются коллатеральные перетоки на уровне коленного сустава. Через коллатерали происходит питание тканей верхней трети голени. В этой ситуации наиболее васкуляризо-вана икроножная мышца, так как ее питающая артерия отходит выше щели коленного сустава, что позволяет сформировать хорошо васкуляризо-ванный икроножный кожно-мышеч-ный лоскут при ампутации на уровне верхней трети голени. В то же время кровоснабжение камбаловидной мышцы существенно страдает, так как осуществляется из бассейна окклю-зированной заднеберцовой артерии. В.А.Митиш и А.М.Светухин (1997) предложили во время ампутации голени полностью удалять камбало-видную мышцу, а при необходимости и мышцы передней и наружной групп и формировать культю голени за счет икроножного кожно-мышеч-ного лоскута [11]. Техника операции (рис. 7.82). Продольным разрезом по наружной (граница наружной и задней групп мышц) и внутренней поверхностей голени рассекают кожу, подкожную жировую клетчатку и собственную фасцию голени. Разрез мягких тканей в дистальном направлении доводят до уровня слияния сухожильного 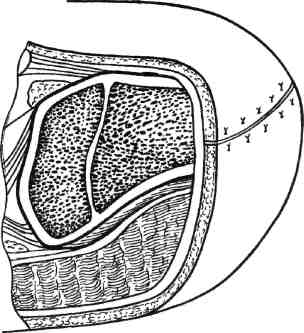 Рис. 7.82. Миопластический способ ампутации голени в верхней трети по Бюржесу в модификации Митиша—Светухина. растяжения икроножной мышцы с камбаловидной или до уровня, расположенного на 3—4 см выше границы отека и гиперемии тканей в случае распространения воспаления на голень. После рассечения собственной фасции голени выделяют икроножную и камбаловидную мышцы и тупо разделяют их друг от друга на всем протяжении. Дистальную ножку образовавшегося заднего мягкотканного комплекса рассекают (с пересечением сухожилия икроножной мышцы) и, таким образом, формируют задний икроножный кожно-мышечный лоскут. Выделяют верхнюю половину камбаловидной мышцы и отсекают ее от проксимальных точек прикрепления (от головки и задней поверхности малоберцовой кости и от подколенной линии болыпеберцовой кости). При этом широко обнажается сосудисто-нервный пучок в верхней трети голени. Это дает возможность максимально атравматично обработать нервные стволы и сосуды на необходимом уровне. Поперечным полуовальным разрезом по переднебоковым поверхностям голени на 1,0 см ниже предполагаемого уровня пересечения больше- 359 берцовой кости рассекают кожу, подкожную клетчатку и фасцию. Верхний край раны мобилизуют, отделяя от надкостницы болыиеберцо-вой кости в виде кожно-фасциально-го лоскута на протяжении 1,5—2 см. В косопоперечном направлении рассекают переднюю и наружную группы мышц с обработкой сосудов и нерва. Пилой Джигли поочередно производят транспериостальную остеотомию малой и большой берцовых костей. Малоберцовую кость перепиливают на 1,5—2 см выше выбранного уровня пересечения большебер-цовой кости. Гребень болыыеберцовой кости резецируют в косом направлении. Поперечно рассекают оставшиеся мышцы задней группы. После произведенной ампутации культю голени можно условно разделить на 2 части: переднюю — передний кожно-фасциальный лоскут и культи берцовых костей с окружающими мышцами и заднюю — икроножный кожно-мышечный лоскут. Икроножный кожно-мышечный лоскут должен быть длиннее остальных частей на значение, равное сагиттальному поперечнику торца формируемой культи. Образовавшееся пространство позади берцовых костей дренируют перфорированной силиконовой трубкой и ликвидируют, подшивая заднюю часть культи к передней синтетическими рассасывающимися нитями. Оба конца дренажной трубки выводят на кожу через отдельные разрезы. Торцовые поверхности культей берцовых костей закрывают задним кожно-мышечным лоскутом, после чего избыточную часть икроножного лоскута иссекают. Края раны адаптируют друг к другу П-образными швами. После операции проводят ас-пирационное дренирование в течение 1—3 дней. Этот метод ампутации голени обладает рядом преимуществ: • культю голени формируют из тканей с сохраненным или развитым коллатеральным кровоснабжением; во время операции возможны тщательная ревизия тканей верхней трети голени, перевязка сосудистого пучка на необходимом уровне, мобилизация и пересечение нервных стволов на проксимальном уровне без их натяжения, что исключает травмирование нервов на протяжении; снижается вероятность местных послеоперационных осложнений, так как удаляется их источник — ише-мизированные ткани (в частности, камбаловидная мышца); сразу формируют культю голени правильной цилиндрической формы; возможно выполнение успешной ампутации голени после неудачной попытки шунтирования берцовых артерий; удаление камбаловидной мышцы в позднем послеоперационном периоде способствует уменьшению степени атрофии и редукции культи, что снижает возможность плохой фиксации протеза на культе и порш-необразных его движений при ходьбе. Противопоказаниями к применению данного метода ампутации являются следующие факторы: ▲ окклюзия магистральных артерий пораженной конечности с уровня пупартовой связки, включая глубокую артерию бедра; ▲ показатели транскутанного напряжения кислорода менее 28—30 мм рт.ст. на уровне предполагаемой ампутации голени. Применяя разработанный метод ампутации голени у больных с критической ишимией с 1993 г., авторы получили положительный результат в 98,7 % случаев. Экзартикуляция голени. У больных с критической ишемией экзартикуляция голени или чресколенная ампутация как самостоятельная операция практически не используется. В настоящее время она нашла свое применение как промежуточный этап при ампутации нижней конечности у больных с тяжелым общим состоянием и большим объемом поражения тканей. 360 Техника экзартикуляции проста и малотравматична. Полуовальным разрезом тканей по передней поверхности области коленного сустава формируют длинный передний лоскут. Разрез начинают с уровня мыщелка бедренной кости, ведут его ниже бугристости большеберцовой кости на 2—3 см и заканчивают на уровне другого мыщелка. По ходу разреза пересекают собственную связку надколенника, подвздошно-берцовый тракт, сухожилие двуглавой мышцы бедра у большеберцовой кости. Далее рассекают переднюю и боковые стенки капсулы коленного сустава, его боковые и крестообразные связки. Од-нозубым крючком бедренную кость поднимают кверху, обнажают заднюю стенку капсулы сустава и пересекают ее. Выделяют сосудисто-нервный пучок. Разделяют сосуды и нервы и обрабатывают их описанным выше способом. Отсекают головки икроножной мышцы от точек их проксимального прикрепления. Затем рассекают фасцию, жировую клетчатку и кожу по задней поверхности коленного сустава. У тяжелых больных с распространенной гангреной стопы и голени (особенно при влажной гангрене) на первом этапе хирургического лечения целесообразно производить эк-зартикуляцию голени без ушивания послеоперационной раны. Преимущества этой операции заключаются в быстроте (продолжительность вмешательства — 1—3 мин), малой трав-матичности (не перепиливается кость и пересекаются только сухожилия), отсутствии или минимальной крово-потере, формировании раны мягких тканей с минимальной площадью. Рана в конце операции не ушивается. Повязка накладывается с растворами йодофоров. После стабилизации общего состояния больного и коррекции показателей гомеостаза выполняют реампутацию бедра одним из описанных ниже способов. Ампутация бедра. Показаниями к ампутации бедра являются сухая или влажная гангрена нижней конечности вследствие окклюзии артерий голени и бедра. При ампутации бедра разные авторы в зависимости от ее уровня используют один из следующих способов: фасциопластический, тендопласти-ческий, миопластический и костнопластический. У больных с ишемичес-кой гангреной конечности костнопластический способ ампутации не нашел широкого применения и в настоящее время не используется. Ампутация бедра в нижней трети. Для ампутации конечности в нижней трети бедра при окклюзирующих заболеваниях сосудов чаще всего применяют фасциопластический способ, реже — тендопластический. Фасциопластический способ ампутации бедра в нижней трети (рис. 7.83) включает следующие моменты: формируют передний и задний кожно-фасциальные лоскуты; мышцы бедра пересекают круговым способом на 4—5 см проксимальнее верхушек лоскутов; сосудистый пучок пересекают и прошивают чуть выше намеченного уровня пересечения кости; нервы в нижней трети бедра (n.tibia-lis, n.perineus communis, s.saphenus et 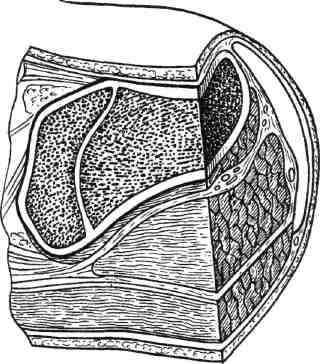 Рис. 7.83. Фасциопластический способ ампутации бедра в нижней трети. 361 n.cutaneus femoris posterior) обрабатывают и пересекают выше предполагаемого уровня остеотомии бедренной кости на 3—4 см; бедренную кость перепиливают транспериос-тально в плоскости пересеченных мышц; полость раны дренируют перфорированной силиконовой трубкой, подсоединяемой к активной аспирации; кожно-фасциальные лоскуты сшивают над опилом кости. Рис. 7.84. Миопластический способ ампутации бедра в средней трети. 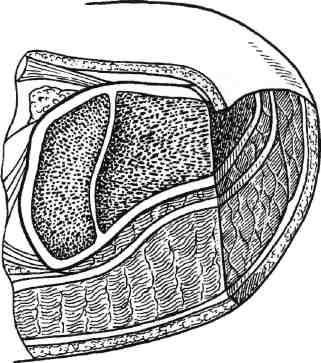 Ампутация по Каллендеру относится к классу тендопластических операций; так же как и при ампутации по Гритти—Шимановскому, формируют два лоскута: несколько больший передний и задний. Завершают формирование переднего лоскута вычленением надколенника и иссечением остатков капсулы коленного сустава. Усечение бедренной кости производят тотчас выше мыщелков. Опил бедренной кости покрывают сухожилием четырехглавой мышцы, которое фиксируют к мышцам и надкостнице по задней поверхности кости. Заканчивают операцию сшиванием переднего и заднего лоскута кожными швами. Этот способ ампутации у больных сосудистой патологией применяется редко. Ампутацию бедра в средней трети и верхней трети выполняют по фасци-опластическому (аналогично ампутации в нижней трети бедра) и мио-пластическому способам. При миопластическом способе формируют два равнозначных лоскута — передний и задний (рис. 7.84). Бедренную кость пересекают транс-периостально у основания лоскутов. Мышцы-антагонисты сшивают над опилом бедренной кости. Завершают операцию дренированием раны перфорированной трубкой и сшиванием лоскутов кожными швами. В послеоперационном периоде проводят ас-пирационное дренирование. Аналогично выполняют подвер-тельную и межвертельную ампутации бедра. Экзартикуляция бедра. Показаниями к экзартикуляции бедра у больных с облитерирующими поражениями сосудов являются ишемическая гангрена конечности при окклюзии общей подвздошной, наружной подвздошной артерий. Операция проводится по миоплас-тическому способу. Особенностью является использование для формирования культи наиболее жизнеспособных мышц задней группы. Кровоснабжение последних происходит через коллатерали из ягодичных артерий. Экзартикуляция бедра по Фарабе-фу. При этом способе экзартикуляции используют передний или наружный ракеткообразный разрез тканей. При переднем разрез кожи начинают выше и по середине паховой складки. Далее ведут его на бедро ниже паховой складки на 6—7 см. Затем цир-кулярно огибают бедро на уровне ягодичной складки, возвращаясь на переднюю поверхность. Послойно пересекают подкожно-жировую клетчатку, фасции и мышцы. Попутно обнажают магистральные сосуды и нервные пучки, обрабатывая их классическим способом. Переднюю поверхность капсулы тазобедренного сустава рассекают вдоль шейки бедренной кости. Отсекают капсулу сустава от 362 тела подвздошной кости. Сильно ротируют бедро кнаружи и пересекают круглую связку головки бедренной кости. Последнюю вывихивают из вертлужной впадины, полностью пересекают капсулу тазобедренного сустава и освобождают большой вертел и бедренную кость от мягких тканей. После удаления нижней конечности избыток мягких тканей иссекают и формируют культю наложением швов на мышцы, фасцию и кожу. Наружный ракеткообразный разрез начинают на 5—6 см выше большого вертела и на уровне ягодичной складки огибают бедро. Далее экзар-тикуляцию выполняют аналогично описанному выше способу. Экзартикуляция бедра по Петровскому. Суть этого способа заключается в предварительной перевязке подвздошных сосудов на стороне экзар-тикуляции и использовании заднего кожно-мышечного лоскута для формирования культи. 7.17.2. Ампутации верхних конечностей Показаниями к ампутации верхней конечности являются гангрена вследствие облитерирующего атеросклероза (крайне редко); диффузная ар-териовенозная ангиодисплазия, сопровождающаяся нарушением макро-и микроциркуляции, нарушением трофики, выраженным болевым синдромом и невозможностью хирургической коррекции кровотока; запущенные формы облитерирующего тромбангиита Бюргера. Ампутации верхних конечностей производят по принципу максимальной экономии, насколько это возможно при ишемических язвенно-некротических поражениях. Усечения на всех уровнях выполняют только лоскутным способом. При этом используют как классические, так и атипичные лоскуты из тканей, сохранивших удовлетворительное кровоснабжение и жизнеспособность. Придерживаясь принципа сберегатель- ного лечения, уровень ампутации верхней конечности должен соответствовать границе жизнеспособных мягких тканей, а не пропагандируемым в специальной литературе так называемым ампутационным схемам. Ампутация и экзартикуляция пальцев кисти. Показаниями к ампутации и экзартикуляции пальцев кисти являются язвенно-некротические поражения фаланг, гангрена фаланги или всего пальца, гнойно-деструктивные поражения костей и суставов пальца вследствие окклюзионно-сте-нотического процесса. В этих ситуациях в зависимости от объема поражения производят ампутацию пальца на уровне одной из фаланг, экзарти-куляцию одной из фаланг или всего пальца. Операцию выполняют лоскутным способом, соблюдая все описанные выше принципы ампутации. Ампутации на уровне кисти. Показаниями к резекции и ампутации кисти являются ишемические гнойно-некротические поражения пальцев с вовлечением тканей кисти. В зависимости от объема поражения производят краевые и секторальные резекции кисти, ампутации кисти на уровне пястных костей. Возможны атипичные схемы резекции и ампутации кисти с целью сохранения ее функции. Экзартикуляция кисти. Показанием к экзартикуляции кисти является сухая или влажная гангрена кисти. Линия усечения и возможность сохранения той или иной кости запястья зависит от жизнеспособности мягких тканей в зоне ампутации. В случаях вынужденного удаления костей запястья шиловидные отростки лучевой и локтевой костей резецируют. Культю формируют лоскутным способом. Ампутация предплечья. Ампутацию предплечья выполняют в случаях, когда гнойно-некротический процесс вследствие окклюзирующих поражений сосудов верхних конечностей распространяется и охватывает часть предплечья. 363 На всех уровнях предплечья производят фасциопластическую ампутацию лоскутным способом, используя классические и атипичные лоскуты. Возможно выполнение и мио-пластической ампутации. Однако этот вид операции сопряжен с большим укорочением костей предплечья, что ведет к потере длины культи. Обработку мягких тканей, сосудов и нервов проводят по общепринятой методике. Кости предплечья опиливают транспериостально на одном уровне и закругляют рашпилем. Экзартикуляция предплечья. Показанием к экзартикуляции предплечья является субтотальное поражение последнего некротическим процессом. Экзартикуляция предплечья в настоящее время имеет право на жизнь, так как формируется длинная и более выгодная в функциональном отношении культя верхней конечности, чем при ампутации плеча. Ампутация плеча. Ампутацию плеча на любых уровнях выполняют фасци-опластическим способом с применением одного или двух лоскутов. Использование миопластического способа приводит к большему укорочению культи плечевой кости и тем самым уменьшению длины рычага культи. Формируют как классические лоскуты, так и атипичные из тканей, сохранивших жизнеспособность. Экзартикуляция плеча. Экзартикуляция плеча в сосудистой хирургии применяется крайне редко. Вычленение проводится лоскутным способом. После пересечения большой грудной мышцы перевязывают и пересекают сосуды выше подкрыльцо-вой ямки. Нервы обрабатывают выше уровня плечевого сустава. Под-крыльцовый нерв по возможности сохраняют. При больших поражениях параар-тикулярных тканей вычленение в плечевом суставе производят атипично. В этих ситуациях для замещения дефекта покровных тканей целесообразно использование полнослойных лоскутов, выкроенных на грудной стенке. Подобный хирургический прием нашел свое применение и при более дистальных ампутациях верхней конечности, когда поражение покровных тканей по размерам значительно больше, чем поражение мышц и костей. |
