сборник лекции по медицине катастроф. Тактика оказания медицинской помощи в чрезвычайных ситуациях. Организация защиты населения от чрезвычайных ситуаций
 Скачать 1.46 Mb. Скачать 1.46 Mb.
|
|
ЭЛЕКТРОТРАВМА - это поражение человека электрическим током с развитием глубоких функциональных расстройств органов и систем, прежде всего - ЦНС, органов кровообращения и дыхания. Электротравму можно получить при соприкосновении не только с источниками электрического тока, но и с предметами, случайно оказавшимися под напряжением, а также на расстоянии - при дуговом контакте или в результате замыкания фазы тока на землю. Электротравма может возникнуть и при неумелом освобождении пострадавшего от поражения электрическим током. Специфическое действие электрического тока выражается в следующих аффектах: 1) электрохимическом (электролиз, нарушение ионного равновесия на мембранах клеток, коагуляция белков, некроз тканей); 2) тепловом (контактные ожоги, поражение костей); 3) механическом (расслоение тканей, отрыв частей тканей и тела); 4) биологическом (фибрилляция сердца, апноэ, судорожный синдром, ларингоспазм). Неспецифическое действие электротока обусловлено его преобразованием в другие виды энергии вне организма. Так, от раскаленных проводников возникают термические ожоги, от вольтовой дуги - поражение роговицы и конъюнктивы глаз, атрофия зрительного нерва, от звуковой волны - баротравма уха. Возможно отравление и продуктами горения (газами) при возгорании электротехнических установок, пластмассовых покрытий кабелей, трубопроводов. Переменный ток обладает большим повреждающим действием, опасным для жизни он может быть уже при напряжении 50-60 В. При напряжении 127-380 В смерть наступает у каждого четвертого, а при напряжении 1000 В - у каждого второго пораженного. Переменный ток в 3000 В практически всегда вызывает смерть человека. Опасность повреждающего действия тока снижается с уменьшением его частоты. Так, при частоте 60 Гц опасность поражения током уменьшается, а при частоте около 500 кГц - полностью отсутствует, хотя при этом сохраняется опасность термического поражения. Поражающее действие электрического тока обусловлено, в основном, его силой (при силе тока 15 мА уже невозможно самостоятельно разжать, например, кисть и освободиться от источника тока). Клиническая картина электротравмы обусловлена ее патогенезом, направлением прохождения тока (петля тока), характерно, прежде всего, вскрикивание пораженного, при котором могут возникать ларингоспазм и асфиксия. В легких случаях больной испуган, жалуется на “искры” в глазах, появление светобоязни. В более тяжелых случаях отмечаются головная боль, головокружение, иногда тошнота (рвота), клонические судороги, парез языка, мышечные боли. Иногда наблюдаются потеря сознания с ретроградной амнезией, серьезные диэнцефальные синдромы. Часто больные жалуются на боли в области сердца, сердцебиение, тахиаритмии или брадикардию (блокада сердца). Выделяются 4 степени тяжести нарушений при электротравме: 1-я степень: преобладают тонические сокращения мышц без утраты сознания. После прекращения воздействия тока у пострадавших наблюдаются болевой синдром, возбуждение (иногда оглушение), бледность и похолодание кожных покровов, одышка, тахикардия, повышение артериального давления; 2-я степень: тонические судороги сопровождаются утратой сознания без выраженных кардио-респираторных расстройств; 3-я степень: наблюдаются кома, острые расстройства дыхания и кровообращения, развивается гипотензия. Возможны повреждения внутренних органов: разрывы легочных сосудов, очаговые некрозы паренхиматозных органов, отек легких и мозга, отслойка сетчатки. Системный гемолиз может осложниться развитием острой почечной недостаточности. Иногда первичное поражение ЦНС приводит к резкому торможению центров регуляции дыхания и кровообращения вплоть до электрической летаргии, когда признаки жизни практически не обнаруживаются при традиционном обследовании пострадавшего; 4-я степень: фибрилляция желудочков или апноэ центрального происхождения, клиническая смерть (особенность последней - ее пролонгация до 7-10 мин). Центральное апноэ, развивающееся чаще всего при прохождении электротока через голову, носит обычно стойкий характер и может рецидивировать в постреанимационном периоде. Паралич дыхательного центра, как и фатальные аритмии, тромбозы сосудов пораженных конечностей, иногда наступает не сразу, а в течение последующих 2-3 ч. Электрический ток поражает ткани не только в месте контакта, а на всем пути прохождения через тело пострадавшего, что нередко сопровождается тяжелой эндогенной интоксикацией при небольших внешних поражениях. Диагностика электротравмы особых затруднений не представляет и основывается на осмотре места происшествия, опросе пострадавшего и свидетелей, выявлении знаков тока и вышеперечисленных клинических признаках (после примерной оценки петли тока). Неотложная помощь состоит в освобождении пострадавшего от воздействия тока, что само по себе может спасти ему жизнь: необходимо отключить источник тока (рубильник, пробки) или перерубить провода на разных уровнях топором с деревянной сухой рукояткой. Можно оттащить пострадавшего за ремень или сухую полу одежды, избегая касаний обнаженных конечностей или обуви (металлические гвозди), используя сухую ткань, дерево, стеклянную или пластиковую тару. При 1-2-й степенях поражения электротоком специальных мероприятий не требуется, пострадавшего нужно успокоить, назначить внутрь или парентерально анальгин, тавегил. Более тяжелые степени поражения требуют проведения ИВЛ “рот в рот” или аппаратами через воздуховод (маску). Если в течение получаса спонтанное дыхание не восстанавливается, необходимо продолжить ИВЛ кислородно-воздушной смесью. При остановке эффективного кровообращения первичную реанимацию проводят в стандартной последовательности: механическая дефибрилляция, ИВЛ, закрытый массаж сердца, проведение ЭИТ, инфузии кровезаменителей, натрия гидрокарбоната. Реанимационные мероприятия продолжают длительно, не менее 30 мин, до восстановления эффективного кровообращения или же появления явных признаков биологической смерти (помутнение роговицы, симптом “кошачьего глаза”). Пострадавшие госпитализируются в реанимационные или хирургические отделения (отделения термической травмы) многопрофильных больниц в зависимости от тяжести поражения. Оказание помощи пациентам хирургического профиля Характеристика поражений хирургического профиля, особенности хирургической тактики и этапное лечение пораженных в ЧС мирного и военного времени. Хирургическая помощь в ЧС как мирного, так и военного времени, будет являться ведущей в системе медицинской помощи. Оказывается на том этапе медицинской эвакуации, где имеется хирург. Хирургическая помощь по своему содержанию может быть квалифицированная и специализированная. По срочности оказания мероприятия квалифицированной хирургической помощи делятся на три группы: первая группа: неотложные мероприятия по жизненным показаниям, отказ от выполнения которых угрожает гибелью пораженного в ближайшие часы. вторая группа: вмешательства, несвоевременное выполнение которых может привести к возникновению тяжелых осложнений. третья группа: операции, отсрочка которых при условии применения антибиотиков не обязательно приведет к опасным осложнениям. Специализированная хирургическая помощь оказывается врачом-хирургом, получившим специализированную подготовку в узких или специальных разделах и применяющим специальное оборудование. Оказывается в профилированных больницах. Механические и термические факторы являются одними из основных поражающих факторов природных и искусственных катастроф. Механическая и ожоговая травма ведут к поражениям, требующим неотложной хирургической помощи, ведут к высокому удельному весу летальности. Механические факторы катастроф (взрывная волна, метательное действие, вторичные снаряды, придавливание разрушенными конструкциями зданий, шахт, обвалы, оползни, ураганы, смерчи, наводнения и др.) ведут к тяжелым травматическим поражениям. Характеризуя очаг поражения, возникающий в результате механических факторов, следует подчеркнуть, что в структуре потерь по локализации первое место по частоте, как правило, занимает черепно-мозговая травма. Травмы конечностей и раны мягких тканей обычно делят второе и третье место. На четвертом месте травмы с синдромом длительного сдавления ("краш-синдром"). 70% - пораженные с множественными и сочетанными травмами. Среди причин смерти на первом месте находится травма, не совместимая с жизнью, на втором - травматический шок, на третьем - острая кровопотеря. Классификация ран По наличию сопутствующих повреждений магистральных сосудов, нервных стволов различают осложнённые и неосложнённые раны. По проникновению в полость тела (грудную, брюшную, полость сустава, черепа) выделяют проникающие и непроникающие ранения. По характеру ранящего предмета выделяют раны неогнестрельного происхождения, огнестрельные раны и минновзрывные. По характеру повреждения тканей различают раны колотые, резаные, рубленые, ушибленные, рваные, укушенные, отравленные, огнестрельные. Неогнестрельного происхождения. Колотые раны наносят колющим оружием (штык, игла и др.). Анатомической особенностью их является значительная глубина при небольшом повреждении покровов. При этих ранах всегда имеется опасность повреждения жизненно важных структур, расположенных в глубине тканей, в полостях (сосуды, нервы, полые и паренхиматозные органы). Внешний вид колотых ран и выделения из них не всегда обеспечивают достаточно данных для постановки диагноза. Так, при колотой ране живота возможно ранение кишки или печени, но выделения кишечного содержимого или крови из раны обычно обнаружить не удается. При колотой ране области с большим массивом мышц в глубине может быть повреждена крупная артерия, но в связи с сокращением мышц и смещением раневого канала наружное кровотечение может отсутствовать. Образуется внутритканевая гематома с последующим развитием ложной аневризмы. Колотые раны опасны тем, что из-за бедности симптомов могут быть просмотрены повреждения глубоколежащих тканей и органов, поэтому необходимо особо тщательное обследование пострадавшего. Опасны колотые раны также тем, что с ранящим оружием в глубину тканей вносятся микроорганизмы, а раневое отделяемое, не находя выхода наружу, служит для них хорошей питательной средой, что создает особо благоприятные условия для развития гнойных осложнений. Резаные раны наносят острым предметом. Они характеризуются набольшим количеством разрушенных клеток; окружающие ткани не повреждаются. Зияние раны позволяет произвести осмотр поврежденных органов и создает хорошие условия для оттока отделяемого. При резаной ране имеются наиболее благоприятные условия для заживления, поэтому, обрабатывая любые свежие раны, их стремятся превратить в резаные. Скальпированные раны – разновидность резаных, характеризуются отслойкой кожи и подкожной клетчатки от подлежащих тканей, такая рана может быть следствием травмы режущим предметом, который движется по касательной, или отрыва кожи с подкожной клетчаткой. Рубленые раны наносят тяжелым острым предметом (шашка, топор и др.). Для таких ран характерны глубокое повреждение тканей, широкое зияние, ушиб и сотрясение окружающих тканей, снижающие их сопротивляемость и регенеративные способности. Ушибленные и рваные раны являются следствием воздействия тупого предмета. Они' характеризуются большим количеством размятых, ушибленных, пропитанных кровью тканей с нарушением их жизнеспособности. Ушибленные кровеносные сосуды нередко тромбируются. В ушибленных ранах создаются благоприятные условия для развития инфекции. Укушенные раны характеризуются не столько обширными и глубокими повреждениями, сколько тяжелой инфицированностью вирулентной флорой рта человека или животного. Течение этих ран чаще, чем других, осложняется развитием острой инфекции. Укушенные раны могут быть заражены вирусом бешенства. Отравленные раны - это такие раны, в которые попадает яд (при укусе змеи, скорпиона, проникновении отравляющих веществ) и др. Огнестрельные раны. Огнестрельные раны отличаются от всех остальных характером ранящего оружия (пуля, осколок); сложностью анатомической характеристики; особенностью повреждения тканей с зонами полного разрушения, некроза и молекулярного сотрясения; высокой степенью инфицированности; разнообразием характеристики (сквозные, слепые, касательные и др.). Огнестрельные ранения возникают в результате поражения огнестрельным оружием, могут быть: • пулевыми • дробовыми • осколочными — наиболее сложные По характеру раненого канала: • сквозные (имеют входное и выходное отверстие) • слепые (только входное отверстие) • касательные (поверхностное повреждение органа или ткани) При полете пули впереди нее создается ударная волна — слой уплотненного воздуха. Пуля с устойчивым движением, прошедшая с большой скоростью навылет, вызывает меньшее разрушение тканей, чем осколок. Осколок вращается в нескольких плоскостях и его зазубренные края повреждают ткани больше, чем гладкие пули. Полость раненого канала, диаметр его входного и выходного отверстий, как правило, не совпадают с диаметром ранящего снаряда. Кроме того, под действием ударной волны на ткани диаметр выходного отверстия раненого канала всегда больше диаметра входного отверстия. Через входное отверстие в раненой канал попадает воздух, бактерии, инородные тела (обрывки одежды, обуви, земля) — происходит первичное загрязнение раны. Область поражения тканей, включающая зоны раненого канала, первичного некроза и молекулярного сотрясения, по своему диаметру может превышать диаметр ранящего снаряда в 30-40 раз. Минновзрывные травмы. Называют боевое многофакторное поражение, возникающее вследствие сочетанного воздействия ударной волны, газовой струи, пламени, токсичных продуктов, осколков корпуса боеприпаса и вторичных ранящих снарядов (камней, песка, комьев земли, осколков соседних предметов). Влекут за собой в основном комбинированные поражения: обширные раны, вплоть до отрыва конечности, множественные скелетные травмы, ожоги. У таких пострадавших имеют место выраженный болевой и геморрагический шоки, интоксикация, иммунные и метаболические нарушения. Виды кровотечений. КРОВОТЕЧЕНИЕМ называется излияние крови из кровеносных сосудов или паренхиматозных органов. Различают кровотечения: артериальное, венозное, капиллярное, паренхиматозное, смешанное. Капиллярное кровотечение происходит при повреждении мелких сосудов. Кровь сочится по всей поверхности раны, как из губки. Как правило, такое кровотечение не бывает обильным. Останавливается капиллярное кровотечение наложением давящей повязки непосредственно на рану. Артериальное кровотечение определяется по алому, ярко-красному цвету крови, которая выбрасывается из раны пульсирующей струей, иногда в виде фонтана. Оно опасно для жизни, так как раненый за короткий промежуток времени может потерять большое количество крови. Поэтому необходимо быстро остановить кровотечение. Самым простым способом его остановки является пальцевое прижатое артерии выше места ранения. Однако прижатое артерии применимо лишь в течение короткого срока, необходимого для подготовки наложения жгута или закрутки (на конечностях) или стерильной давящей повязкой на других участках тела. При кровотечении из раны, расположенной на шее, прижимают сонную артерию на стороне ранения ниже раны Для остановки артериального кровотечения при ранении конечностей накладывают жгуты или закрутки. Места наложения кровоостанавливающих жгутов показаны. Наиболее надежный способ остановки артериального кровотечения из конечностей - наложение резинового, матерчатого жгута или закрутки, сделанной из подручных материалов: ремня, полотенца и т.п. Венозное кровотечение определяется по темно-красному, вишневому цвету крови, которая вытекает из раны непрерывной струей, но медленно, без толчков. Такое кровотечение может быть обильным. Для его остановки достаточно наложить стерильную тугую давящую повязку и придать возвышенное положение пострадавшей части тела. При повреждении крупных вен на конечности накладывают жгут. Большое значение имеет правильная остановка носового кровотечения. В этом случае пораженный должен лежать или сидеть с расстегнутым воротником рубашки, без головного убора, голова должна быть слегка запрокинута назад, к ногам следует положить грелку, на переносицу - холодные примочки. Кровотечение из внутренних органов возникает вследствие сильных ушибов. Его признаки: резкая бледность лица, слабость, частый пульс, одышка, головокружение, сильная жажда и обморочное состояние. В таких случаях надо немедленно вызывать врача, а до его прихода создать пострадавшему полный покой. На живот или к месту травмы положить пузырь со льдом; холод суживает сосуды, способствует остановке кровотечения. Без разрешения врача пораженному нельзя давать пить. Эвакуация таких больных производится с особой осторожностью и в первую очередь. В зависимости от того, куда истекает кровь, различают кровотечения: наружное: кровь истекает во внешнюю среду внутреннее: кровь истекает в полости, органы и в окружающие ткани скрытое: характеризуется стертыми клиническими проявлениями (не объяснимая слабость, повышенная утомляемость, головокружение, мелькание "мушек" перед глазами, обмороки, сонливость). Временные способы остановки наружного кровотечения: 1. давящая повязка: капиллярные кровотечения, истечение крови из поврежденных мелких артерий и вен останавливаются давящей повязкой 2. возвышенное положение конечности: кровотечение из вен конечности дополнительно к давящей повязке может быть остановлено приданием конечности возвышенного (выше уровня сердца) положения 3. максимальное сгибание конечности: артериальное кровотечение из дистальных отделов конечности целесообразно останавливать, используя приемы их фиксации в положении максимального сгибания. Следует помнить, что на сгибательную поверхность локтевого сустава или в подколенную ямку необходимо укладывать матерчатый валик 4. прижатие артерии пальцем: показанием для прижатия артерии пальцем служат массивные артериальные кровотечения. На конечностях сосуды прижимают выше раны, на шее и голове - ниже 5. наложение жгута: это наиболее надежный способ временной остановки кровотечения. В зависимости от локализации кровотечения жгут накладывают на подмышечную область, верхнюю треть плеча, среднюю и нижнюю трети бедра. Время обескровливания конечности ограничено до 2-х часов летом и до 1 ч часов зимой. В случае продолжительной транспортировки, превышающей указанное время, пальцами пережимают магистральный сосуд, а жгут снимают и накладывают на новое место. Для остановки кровотечения из сонной артерии используют метод Микулича: сдавление раненых сосудов растянутым жгутом через ватно-марлевый валик, установленный в точке пальцевого прижатия сонной артерии; жгут фиксируют на запрокинутой на голову руке. При использовании матерчатого жгута сдавление сосуда производят постепенно, по мере закручивания деревянной палочки. При отсутствии кровоостанавливающего жгута можно пользоваться подручными средствами, используя их как закрутку. Нельзя применять жесткие тонкие структуры (проволока, шнурок). Внутреннее кровотечение травматическое. Наблюдается при закрытых травмах грудной и брюшной полости, когда повреждены паренхиматозные органы или магистральные сосуды и кровь изливается в плевральную и брюшную полость, а также при закрытых травмах черепа. Пострадавший бледен, покрыт холодным потом, губы, конъюктивы, ногтевые ложа бледные. Пострадавший жалуется на головокружение, шум в голове, мелькание "мушек перед глазами", просит пить. Головокружение усиливается в вертикальном положении, при физическом напряжении. Пульс частый, мягкий, систолическое АД снижено, дыхание учащено. При внутригрудном кровотечении больному необходимо придать положение с приподнятым изголовьем, чтобы облегчить дыхание. Пострадавшему дают кислород через маску, вводят 2 мл кордиамина, 2 мл сульфокамфокаина подкожно. При внутрибрюшном кровотечении пострадавшего укладывают на носилки на спину, дают холод на живот, вводят подкожно 2 мл кордиамина. Наркотические анальгетики вводить нельзя. Первая медицинская и доврачебная помощь Задачи ПМП: Временная остановка наружного кровотечения; Обезболивание; Транспортная иммобилизация. доврачебная помощь: 1. Контроль гемостаза — ревизия жгута. 2. Проведение инфузионной терапии — показания: низкое Ад, частый пульс, бледность кожных покровов, обильное пропитывание повязок кровью. В/в вводят 800-1200 мл кристаллоидных растворов. 3. При внутригрудном кровотечении больному необходимо придать положение с приподнятым изголовьем, чтобы облегчить дыхание. Пострадавшему дают кислород через маску, вводят 2 мл кордиамина, 2 мл сульфокамфокаина подкожно. 4. При внутрибрюшном кровотечении пострадавшего укладывают на носилки на спину, дают холод на живот, вводят подкожно 2 мл кордиамина. Наркотические анальгетики вводить нельзя. Каждая рана должна быть закрыта повязкой. Первая повязка, наложенная на рану в очаге поражения, называется защитной. Главное ее назначение — отграничить рану от окружающей среды, защитив ее от вторичного микробного загрязнения, дополнительной травматизации, воздействия отравляющих веществ. Может быть из подручных материалов, но обязательно гигроскопичной, т.к. активно адсорбирует раненой секрет вместе с элементами загрязнения и выполняет функцию механического очищения. Для профилактики развития раневой инфекции и при отсутствии противопоказаний (повреждения брюшной полости, отсутствие сознания) необходимо принять таблетку антибиотика широкого спектра действия из индивидуальной аптечки. Определение величины кровопотери: У взрослого человека ОЦК составляет 7% от и массы тела (при массе тела 85 кг ОЦК — 6 л). Существует несколько способов для оценки кровопотери: 1. В зависимости от характера и локализации травм. Эти данные служат ориентиром на самых ранних этапах оказания медицинской помощи. Средние величины кровопотери (л) при переломах костей:
Индекс Альговера (соотношение частоты пульса к уровню систолического АД): PS/сАД = 0,8 - объем кровопотери 10% 0,9-1,2 - объем кровопотери 20% 1,3-1,4 - объем кровопотери 30% 1,5 - объем кровопотери 40% Следует помнить о развитии шока в ответ на кровопотерю. При шоке 1 степени (компенсированная кровопотеря, обычно в объеме 5-10 мл/кг) явных нарушений гемодинамики может не быть. При шоке 2 степени (субкомпенсированная кровопотеря, обычно в объеме 11-18 мл/кг) систолическое АД снижается до 90-100 мм рт.ст., пульс учащен, усиливается бледность кожных покровов, периферические вены спавшиеся. При шоке 3 степени (некомпенсированная кровопотеря обычно в объеме 19-30 мл/кг) состояние тяжелое, систолическое АД 60-80 мм рт.ст., пульс учащен до 120 ударов в минуту, слабого наполнения. Резкая бледность кожных покровов, холодный пот. При шоке 4 степени (декомпенсированная кровопотеря, обычно больше 35 мл/ кг массы) состояние крайне тяжелое. Сознание становится спутанным и угасает. Систолическое АД ниже 60 мм рт.ст. Резкая тахикардия - до 140-160 ударов в минуту. Пульс определяется только на крупных сосудах. Неотложная помощь при шоке. 1. Мероприятия на месте происшествия: остановка кровотечения; инфузионная терапия (см. лекцию 6. «Инфузионная терапия при шоке на догоспитальном этапе») Не следует стремиться быстро поднимать АД как можно выше. Противопоказано введение прессорных аминов (мезатон, норадреналин и др.), так называемых противошоковых жидкостей. Нельзя вводить наркотические анальгетики при подозрении на повреждение внутренних органов или внутреннее кровотечение, а также при уровне систолического АД ниже 60 мм рт.ст. Вообще введение анальгетиков длительного действия, т.е. малоуправляемых, на месте происшествия и во время транспортировки нецелесообразно. Особенно это относится к нейролептикам и нейролептанальгетикам. Осторожнее всего следует относиться к больным с психомоторным возбуждением, так как последнее может быть обусловлено гипоксией или травмой мозга. Методом выбора является ингаляционный наркоз (закись азота с кислородом в соотношении 2:1, метоксифлюран). МЕРОПРИЯТИЯ ВО ВРЕМЯ ТРАНСПОРТИРОВКИ ПОСТРАДАВШЕГО: должно быть продолжено вливание полиглюкина или желатиноля. При множественных травмах и шоке 3-4 степени пострадавшего целесообразно транспортировать под закисно-кислородным наркозом. При выраженных расстройствах дыхания показана интубация трахеи и проведение искусственной вентиляции легких. Если интубацию провести невозможно, искусственное дыхание проводят при помощи маски. Если состояние пострадавшего тяжелое и предстоит длительная транспортировка, спешить не следует. Желательно предварительно хотя бы частично восполнить кровопотерю, провести обезболивание, надежную иммобилизацию и т.д. Однако при подозрении на внутреннее кровотечение госпитализацию следует провести как можно быстрее. Кровезамещающие жидкости делятся: гемодинамические (противошоковые): полиглюкин быстро увеличивает объем циркулирующей крови или же предупреждает его снижение; реополиглюкин нормализует нарушение микроциркуляции; желатиноль применяют при шоке, гнойно-септических осложнениях; при переливании этих жидкостей возможны осложнения (тахикардия, снижение АД, гиперемия лица) прекратить введение препарата, ввести 10 мл 10 % хлорида кальция, 20 мл 40 % глюкозы, сердечные и антигистаминные средства. Для предупреждения осложнений необходимо проводить биологическую пробу; дезинтоксикационные (гемодез): вводить со скоростью 40-80 капель в минуту, максимальная доза для взрослых 400 мл, для детей грудного возраста 5-10 мл/кг препараты белкового парентерального питания (белковые гидролизаты и аминокислотные смеси) регуляторы водно-солевого и кислотно-щелочного равновесия. Кровезамещающие жидкости, применяемые с лечебной целью, должны быть апирогенны, нетоксичны, стерильны. При помутнении, изменении цвета, появлении осадка из взвеси во флаконе раствор применять нельзя. Категорически запрещается переливать содержимое флакона нескольким больным. Помощь пострадавшим с травматическим шоком на догоспитальном этапе. Алгоритм осмотра пострадавших с шокогенной травмой. Всех пациентов с травматическими повреждениями необходимо быстро осмотреть. Чтобы быстро определить повреждения, угрожающие жизни, и правильно определить приоритеты для лечения, разработаны первичное и вторичное обследования. Первичный осмотр Первичный осмотр начинается с оценки: • дыхательных путей (А); • дыхания (В); • кровообращения (С). Рекомендуются дополнительные параметры осмотра: • неврологический статус, или потеря трудоспособности (D); • условия окружающей среды (Е). Рассмотрим подробнее первичный осмотр ABCDE. А – перед осмотром дыхательных путей у пациентов с травмой необходимо: иммобилизировать шейный отдел позвоночника с помощью цервикальной шины (воротника), так как до тех пор, пока не доказано обратное, считают, что у пациента с обширными травмами может быть поврежден шейный отдел позвоночника; проверить, может ли больной говорить. Если да, значит, дыхательные пути проходимы; выявить закупорку (обструкцию) дыхательных путей, вызванную языком (наиболее частая обструкция), кровью, выпавшими зубами или рвотными массами; произвести очистку дыхательных путей, оказывая давление на челюсть или подняв подбородок для удержания иммобилизации шейного отдела. Если закупорка вызвана кровью или рвотными массами, очистку нужно проводить с помощью электроотсоса. При необходимости следует вставить носоглоточный или ротоглоточный воздуховод. Помните, что ротоглоточный воздуховод можно использовать только у пациентов без сознания. Ротоглоточный воздуховод вызывает рвотный рефлекс у пациентов в сознании и полубессознательном состоянии. Если носоглоточный или ротоглоточный воздуховод не обеспечивают достаточную подачу воздуха, пациенту может потребоваться интубация. В – при самопроизвольном дыхании необходимо проверить его частоту, глубину, равномерность. Насыщение крови кислородом можно проверить с помощью оксиметрии. При обследовании необходимо обратить внимание на следующие моменты: использует ли пациент дополнительные мышцы при дыхании? слышны ли дыхательные пути билатерально? заметны ли девиация трахеи или набухание шейных вен? есть ли у пациента открытое ранение грудной клетки? Все пациенты с обширными травмами нуждаются в гипероксигенации. Если у пациента нет самопроизвольного свободного дыхания или его дыхание не эффективно, до интубации используют маску для искусственного дыхания. C – при оценке состояния кровообращения необходимо: проверить наличие периферической пульсации; определить кровяное давление пациента; обратить внимание на цвет кожи пациента – кожные покровы бледные, гиперемированные или произошли другие изменения? кожа на ощупь теплая, прохладная или влажная? вспотел ли пациент? есть ли явное кровотечение? Если у пациента выраженное наружное кровотечение, наложите жгут выше места кровотечения. Все пациенты с обширными травмами нуждаются по крайней мере в двух капельницах, потому им может понадобиться большое количество растворов и крови. При возможности следует использовать нагреватель для растворов. Если у пациента отсутствует пульс, немедленно проведите сердечно-легочную реанимацию. D – при неврологическом обследовании необходимо использовать шкалу коматозных состояний Глазго (W.С. Glasgow, 1845–1907), определяющую базовый психический статус. Также можно использовать принцип ТГБО, где Т – тревожность пациента, Г – реакция на голос, Б – реакция на боль, О – отсутствие реакции на внешние раздражители. Сохранять иммобилизацию шейного отдела необходимо до того, как будет сделан рентгеновский снимок. Если пациент в сознании и позволяет его психическое состояние, то следует перейти к вторичному осмотру. E – для обследования всех повреждений необходимо снять с пациента всю одежду. Если пострадавшему нанесено огнестрельное или ножевое ранение, необходимо сохранить одежду для правоохранительных органов. Переохлаждение приводит к многочисленным осложнениям и проблемам. Поэтому пострадавшего нужно согреть и поддерживать тепло. Для этого необходимо накрыть пациента шерстяным одеялом, подогревать растворы для внутривенного введения. Помните, что первичный осмотр – быстрая оценка состояния пострадавшего, направленная на определение нарушений и восстановление жизненно важных функций, без которых невозможно продолжать лечение. Первичный осмотр пациентов с травмой. 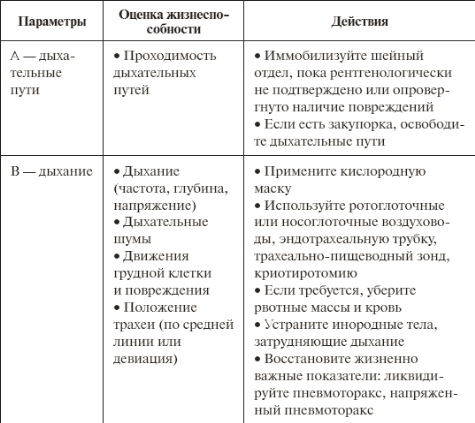 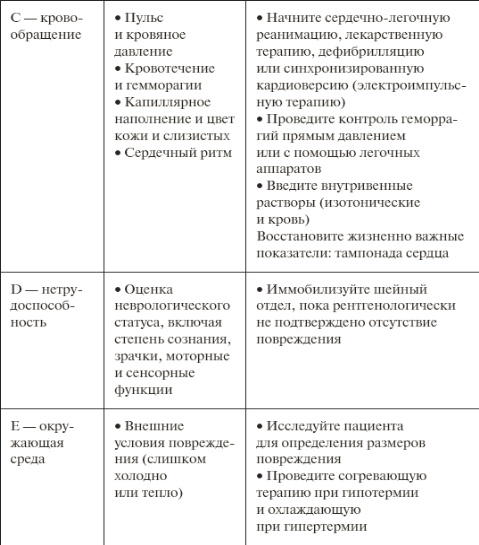 Вторичный осмотр После первичного осмотра производят более детальный вторичный осмотр. Во время него устанавливают все повреждения, полученные пострадавшим, разрабатывают план лечения и проводят диагностические тесты. Во-первых, проверяют дыхание, пульс, кровяное давление, температуру. При подозрении на травму грудной клетки артериальное давление измеряют на обеих руках. Затем: – устанавливают наблюдение за сердечной деятельностью; – получают данные оксиметрии пульса (если пациент замерз или у него гиповолемический шок, данные могут быть неточными); – используют мочевой катетер для отслеживания количества всасываемой и выделяющейся жидкости (катетер не используют при крово– или мочетечении); – используют назогастральный зонд для декомпрессии желудка; – с помощью лабораторных анализов определяют группу крови, уровень гематокрита и гемоглобина, проводят токсикологические и алкогольные скрининги, при необходимости делают тест на беременность, проверяют уровень электролитов в сыворотке. Оцените необходимость присутствия семьи. Родственникам может понадобиться эмоциональная поддержка, помощь представителя духовенства или психолога. Если кто-либо из членов семьи пожелает присутствовать при проведении реанимационных процедур, объясняйте все проводимые пострадавшему манипуляции. Постарайтесь успокоить пациента. Страхи пострадавшего могут быть проигнорированы из-за спешки. Это может ухудшить состояние потерпевшего. Поэтому необходимо разговаривать с больным, объясняя, какие обследования и манипуляции ему проводят. Ободряющие слова и добрые интонации помогут успокоить пациента. Для улучшения состояния больного также делают обезболивание и применяют седативные средства. Внимательно выслушайте пациента. Соберите как можно больше информации о пострадавшем. Затем тщательно осмотрите пострадавшего с головы до ног, переверните пациента, чтобы проверить, есть ли повреждения спины. Памятка «последовательность сбора информации у пациента» • Субъективно: что говорит пациент? Как произошел инцидент? Что он помнит? Какие жалобы он предъявляет? • Аллергоанамнез: страдает ли пациент аллергией, если да, то на что? Носит ли он при себе памятку для врачей (в виде браслета с гравировкой, выписку из истории болезни или медицинскую карту с противопоказаниями к лекарствам и проч.) на случай оказания экстренной помощи? • Лекарства: принимает ли пациент какие-либо лекарства постоянно, если да, то какие? Какие лекарства он принимал последние 24 часа? • Анамнез: какие заболевания перенес пострадавший? Были ли ему проведены хирургические вмешательства? • Время последнего приема пищи, последней прививки от столбняка, последней менструации (если пациентка детородного возраста, необходимо узнать, не беременна ли она)? • События, приведшие к травмам: как случился инцидент? К примеру, автомобильная авария могла произойти в результате перенесенного за рулем инфаркта миокарда, или пациент получил повреждения в результате падения во время обморока или головокружения. Травматический шок. Травматический шок – разновидность гиповолемического (геморрагического) шока, связанного с острой кровопотерей более 20% ОЦК вследствие тяжелой механической травмы, отягощенного болевым синдромом и эндогенной интоксикацией. |
