сестринское дело. СД%20ЭКЗАМЕН (копия). Теоретические вопросы Сестринский процесс. Третий этап сестринского процесса. Сестринский процесс
 Скачать 2.45 Mb. Скачать 2.45 Mb.
|
|
32.Постинъекционные осложнения. Первая помощь при анафилактическом шоке. Первая помощь при анафилактическом шоке: 1) немедленно прекратить введение препарата; 2)немедленно вызывать врача и реанимацию; 3) если лек. в-во уводилось в конечность - наложить жгут выше месте инъекции на 25 мин. и каждые 10 минут ослаблять жгут на 2-3 минуты; 4)уложить пациента в положении: голова ниже ног, повергнуто голову в сторону во избежании инспирации рвотных масс; 5) провести ревизию полости рта, выдвинуть нижнюю челюсть и снять зубные протезы; 6) ввести адреналин 0,1% в/м, предпочтительно в переднюю боковую поверхность бёдра. ( взрослым 0,3-0,5 мл, детям (6-13) - 0,3 мл, детям менее 6 - 0,15 мл) вводить под контролем АД; 7) обколоть в 5-6 точках место инъекции (0,5% р-р адреналина и 4,5% физ. Р-р,, ввести тавегил 0,1% 2 мл); 8) при отсутствии положительной динамики повторное введение адреналина в/м в эквивалентной дозе через 5 мин; 9) если возможно, начать ингаляцию кислорода через маску или конюлю с максимальным потоком; 10) систолическое давление необходимо поддерживать на уровне 100 мм. рт. ст. У взрослого и более 50 мм. рт. ст. у детей Осложнения: Инфильтрат Абцесс – гнойное воспаление мягких тканей с образованием полости, заполненной гноем Поломка иглы Масляная эмболия Воздушная эмболия Ошибочное введение лек препарата Повреждение нервных стволов Тромбофлебит Некроз Гематома Сепсис,спид,вирусный гепатит Аллергические реакции 33.Структура приёмного отделения. 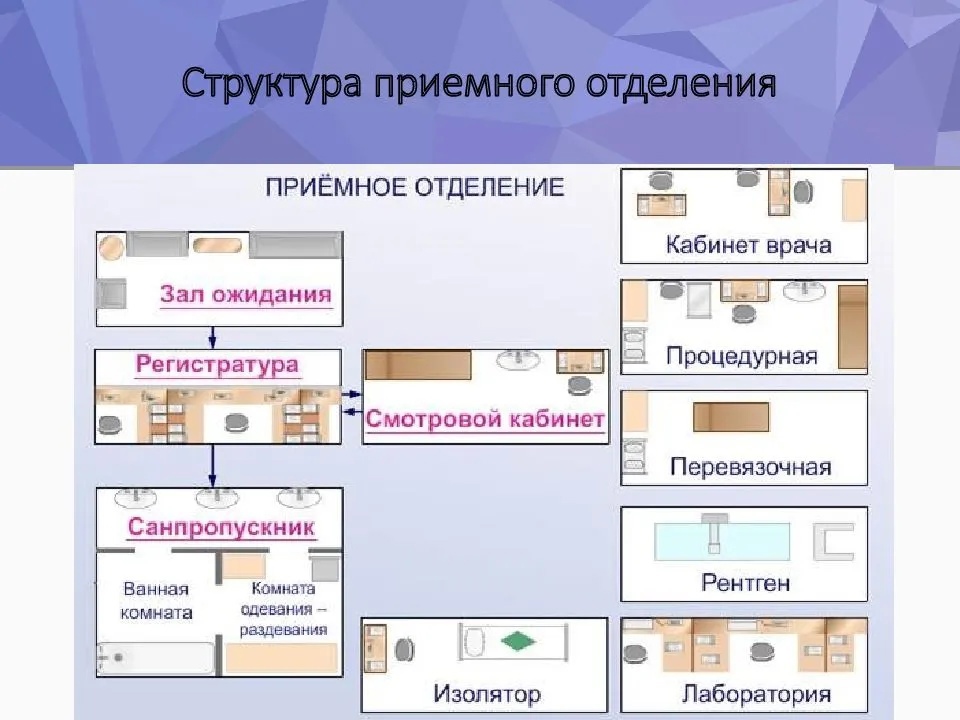 34.Техника безопасности при выполнении физиотерапевтических процедур. Перед началом рабочей смены кабинет готовят к приему больных. Для этого проветривают помещения, моют, кипятят инструменты и прокладки, моют ванны, разогревают парафин. проверяют исправность аппаратуры и дополнительных принадлежностей, удаляют пыль и пополняют запасы лекарственных препаратов. Прием больных проводит медицинская сестра в точном соответствии с назначением врача, указанным в процедурной карте. Неясные вопросы по технике проведения процедур необходимо устранить с врачом до приема больного. Больные поступают в кабинет в порядке очередности, указанной в талоне назначения. Первичных больных знакомят с правилами приема физиотерапевтических процедур, отмечают, что процедуры целесообразно проводить сразу после еды или натощак 35.Виды сознания больного. 1- Ясное - пациент полностью ориентируется в окружающей обстановке. 2- Спутанное( помраченное) - равнодушное , безразличное отношение пациента к своему состоянию , на вопросы отвечает правильно , но с опозданием . 3- Ступор( оглушение) - пациент плохо ориентируется в окружающем пространстве,вяло отвечает на вопросы , впадает в оцепенение . 4- Сопор - глубокое помрачение сознания. Пациент в состоянии ,, спячки,, Сильный раздражитель( окрик, укол) могут вывести его из этого состояния на короткое время. 5 – Кома - полная утрата сознания . Нет реакции пациента на болевые и звуковые раздражители . 36.Водолечение. Виды. Способы. Механизм действия. Водолечение – применения воды в целях лечения, профилактики и реабилитации больных. Водолечение подразделяется на гидротерапию и бальнеотерапию. Бальнеотерапия – лечебное применение естественных (природных) или искусственно приготовленных минеральных вод. Гидротерапия – применение пресной воды в чистом виде либо с добавлением различных веществ (хвойный экстракт, валериана, горчица) в целях лечения, профилактики и медицинской реабилитации. В зависимости от температуры воды различают водолечебные процедуры: холодные, если температура воды ниже 20 °С; прохладные – от 21 до 32 °С; индифферентные – от 33 до 36 °С; теплые – от 37 до 38 °С; горячие – от 39 °С и выше. Способы: * Обтирание - растирая в определенной последовательности отдельные участки тела(либо сам пациент, либо помогает мс) * Обливание - обнаженного больного, стоящего на деревянной решетке, в большом тазу или ванне обливают 2-3 ведрами, а затем энергично растирают согретой грубой простыней до легкого покраснения кожи. * Укутывание - обнаженного больного укладывают спиной (руки должны быть отведены за голову) на кушетку, покрытую суконным одеялом и сверху холщовой простыней, смоченной водой температуры 25-30˚С и хорошо отжатой. Затем его заворачивают во влажную простыню. * Души(местные и общие) * Ванны - 1)Общие холодные и прохладные ванны назначают в виде коротких (1-5 мин) процедур с одновременным или последующим растиранием тела. 2)Ванны индифферентной температуры обладают седативным и противозудным эффектами. 3)Теплые ванны уменьшают раздражительность, нормализуют сон, оказывают болеутоляющее, спазмолитическое и сосудорасширяющее действие. Продолжительность индифферентных и теплых ванн обычно составляет 10-20 мин. 4)Горячие ванны улучшают капиллярное кровообращение, повышают скорость обменных процессов. Их проводят в течение 2-5 мин. 5)Общие ванны с постепенно повышаемой от 37 до 42˚С) температурой и продолжительностью до 20 мин вызывают выраженную кожную гиперемию, обильное потоотделение, ускоряют обменные процессы. 5)Контрастные ванны проводят в двух ваннах большой емкости или в небольших бассейнах. Температура воды в одном из бассейнов может достигать 38-42˚С, во втором – 10-24˚С, причем разница температур в начале курса лечения не должна превышать 5-10˚С. Продолжительность пребывания в горячей воде составляет 2-3 мин, в холодной - до 1 мин. Так повторяют 3-6 раз. Лечебные ванны могут быть: 1)общие - полное погружение без головы 2)местные - конечности 3)полуванны- погружение до пояса Лечебные ванны по составу: 1)пресные 2)ароматические 3)лекарственные (отвары: ромашка, шалфей, череда) 4)минеральные - углекислые, сероводородные 37.Стомы, виды стом. Стома – это отверстие кишки, сформированное хирургическим путем после удаления всего или части кишечника, или мочевого пузыря, выведенное на переднюю брюшную стенку, предназначенное для отведения содержимого кишечника или мочи. Виды стом: В зависимости от органа стома называется: трахеостома — создается на передней поверхности шеи при рассечении стенки трахеи между двумя соседними хрящевыми кольцами для восстановления движения воздушного потока по верхним дыхательным путям. Аналогично называется вставляемая в трахеостомическое отверстие трубка, поддерживающая стенки трахеи от слипания; · гастростома — отверстие в желудке, формируется на передней брюшной стенке для подачи пищи непосредственно в желудок при повреждении, стриктуре или опухоли пищевода; нефростома — сделанное при пункции небольшое отверстие, в отличие от других видов вывод мочи из почечной лоханки наружу осуществляется катетером, без соединения кожи со стенкой полого органа. Нефростома необходима при блокировке оттока мочи по мочеточнику, что возникает при опухолевом поражении забрюшинных лимфоузлов, стенозе мочеточника; уростома — формируется из части мочеточника и, часто, резецируемого отрезка тонкой кишки, открывается в поясничной области, как и нефростома необходима для пассажа мочи при полном удалении мочевого пузыря после травмы или при раке; цистостома— этот вид необходим при нарушении оттока мочи по мочевыводящему каналу — уретре при аденоме или раке предстательной железы, для чего в мочевой пузырь вводится катетер, моча собирается по нему в специальный мешок; колостома — противоестественное анальное отверстие при выведении на брюшную стенку толстой кишки, при сдавлении её извне, обтурации её просвета опухолью или значительном сужении рубцами, имеет несколько подвидов в зависимости от уровня стомирования на протяжении кишечной трубки; еюностома — вывод отрезка тонкой кишки наружу в верхней части живота, часто решает задачи аналогично гастростоме и накладывается при раке желудка или его ожоге; илеостома — выведение на брюшную стенку конечной части тонкой кишки, причины аналогичны стомированию толстой кишки — непроходимость; цекостома — стомирование слепой кишки, выходное отверстие находится внизу живота справа. Виды толстокишечных колостом: асцендостома — в правом подреберье выводит наружу часть восходящего отрезка ободочной кишки; трансверзостома — накладывается в поперечно-ободочной кишке, следующем после восходящего отдела толстого кишечника, поэтому может выходить наружу под ребрами справа или слева и на небольшом расстоянии от средней линии живота; десцендостома — устанавливается на нисходящей части толстой кишки, формируется в левой половине живота сбоку ниже или выше линии талии; сигмостома — самый частый вид колостом, располагается внизу живота слева на уровне сигмовидной кишки, необходима при раке зоны перехода толстой кишки в прямую, а также при опухолях прямой кишки. Кишечная стома по внешнему виду может быть: одноствольной, когда наружу открывается только верхняя и здоровая часть кишки, остальная трубка удаляется, анальное отверстие наглухо зашивается, как правило, к такому варианту стомы прибегают при злокачественных опухолях; двуствольной, если на живот выводятся две части рассеченной кишки, при петлевой стоме две выведенные кишки располагаются рядом, при раздельной между кишечными отверстиями оставляют небольшой участок кожи. По длительности существования любая стома может быть: временной, то есть удаляемой после ликвидации причины, вызвавшей заболевание; постоянной. 38.Правила раздачи лекарственных препаратов в отделении ЛПУ. 1. Выдача пациентам лекарственных средств, содержащих ядовитые и наркотические средства, должно производиться только отдельно от прочих медикаментов. 2. Во избежание ошибки, перед вскрытием ампулы, упаковки, следует вслух прочесть название препарата, дозировку, сверить с назначение и после этого отпустить пациенту. 3. Применение наркотических лекарственных средств по назначению врача производится процедурной или палатной сестрой и присутствии врача с отметкой о проведённой инъекции в истории болезни и листе назначения. 4. Пероральный прием наркотических средств должен производиться только в присутствии медицинской сестры. ЗАПРЕЩАЕТСЯ: 1. Дезсредства, растворы для технических целей ( обра- ботки рук, инструментов, мебели, белья и т. д.) хранить вместе с медицинскими препаратами, предназначенными для лечения пациентов. 2. Выдавать лекарства без назначения врача, заменять одни лекарства другими, предварительно раскладывать препараты в ячейки, мензурки, пакеты и др. 3. Выписывать, оформлять и хранить лекарства под условными обозначениями, неутвержденными фармакопейным комитетом. 4. Отпуск лекарственных средств из аптек для лечебнопрофилактических учреждений при отсутствии доверенности на их получение. 5. Категорически запрещается получение лекарств из аптеки подсобным персоналом (санитаркам, шоферам и др.). 39.Подготовка пациента к в/в урографии. Подготовка пациента к в/в урографии. 1. Исключить из меню продукты, вызывающие усиленное газообразование в кишечнике – фасоль, горох, черный хлеб, молоко, капусту и газированные напитки; 2. Прием ферментных препаратов (Панкреатин, Мезим, Фестал) по 2табл. 3 раза в день во время еды; 3. Эспумизан по 2 табл. 3 раза в день или Активированный уголь 6 табл. однократно на ночь; 4. Последний прием пищи накануне исследования в 19:00; 5. Вечером перед исследованием и утром в день исследования - очистительная клизма. Можно воспользоваться готовой микроклизмой — Микролакс; 6. В день исследования — легкий завтрак (чай, каша или небольшой бутерброд, творог). Если исследование назначено на вторую половину дня, возможен второй легкий прием пищи за 3 часа до исследования. 40.Понятие «простейшая физиотерапия». Виды и цели простейших физиотерапевтических процедур. Простейшая физиотерапия - целенаправленное воздействие на организм человека с лечебной целью различными природными физическими факторами: водой, теплом, холодом, светом, электричество Виды: 1. Грелка Цель: согревание, снижение боли, стимуляция рассасывающего действия при воспалительных процессах.При рефлекторном расслабление гладкой мускулатуры происходит стимуляция кровенаполнения внутренних органов (локальное расширение сосудов). 2. Горчичники Цель : лечебная-отвлекающий, болеутоляющий эффект, стимуляция рассасывающего действия при воспалительных процессах. При соприкосновении горчицы с водой ( 40-45 С) происходит выделение эфирных масел , они вызывают местное кровенаполнение сосудов кожи за счет раздражающего действия. 3. Банки Цель: лечебная- отвлекающий, иммуностимулирующий, болеутоляющий эффект, активизация рассасывающего действия при воспалительных процессах, усиление крово и лимфообращение 4. Пузырь со льдом Цель : охлаждение, уменьшение кровотечения, снижение боли, отёчности тканей. 5. Согревающий компресс Цель: лечебная- рассасывающий, болеутоляющий эффект, снятие мышечного спазма. 6. Холодный компресс Цель: лечебная- охлаждение кожи , способствует сужению кровеносных сосудов, снижает чувствительность рецепторов , болеутоляющее действие . 7. Гирудотерапия Цель: кровоизвлечение , снижение свертываемости крови 8. Оксигенотерапия ( применение кислорода) 41.Лечебно-охранительный режим. Виды положений пациента в постели. активное – больной произвольно, самостоятельно меняет положение в постели исходя из своих потребностей; пассивное – больной неподвижен, из-за резкой слабости не может самостоятельно из- менить своё положение в кровати, также при бессознательном состоянии больного; вынужденное – больной принимает позу, облегчающую его состояние Положение ФАУЛЕРА Цель: придание пациенту физиологического положения (выполняется одной медсестрой). Показания: кормление (прием пищи самостоятельно), выполнение процедур, требующих данного положения; риск развития пролежней и контрактур. Оснащение: набор подушек, валики, упор для стоп, половинки резинового мяча (2 штуки), 2 салфетки. Примечание: процедура может выполняться как на функциональной, так и на обычной кровати. Положение СИМСА Цель: придание пациенту физиологического положения (выполняется одной или двумя медсестрами; пациент может помочь лишь частично или не может помочь вообще). Показания: вынужденное или пассивное положение, смена положения при риске развития пролежней или пролежнях. Оснащение: дополнительная подушка, упор для ног или мешок с песком, валики, половинка резинового мячика. Положение на ПРАВОМ БОКУ Цель: придание пациенту физиологического положения Показания: смена белья, предварительный этап для другого перемещения, риск развития пролежней Оснащение: дополнительная подушка, упор для ног или мешок с песком Положение ЛЁЖА НА СПИНЕ Цель: придание пациенту физиологического положения Показания: вынужденное или пассивное положение; риск развития пролежней; гигиенические процедуры в постели Оснащение: дополнительная подушка, валики, упор для стоп, две простыни, скатанные в рулон, полотенце Практические вопросы: 1.Продемонстрируйте алгоритм постановки гипертонической клизмы. Цель: лечебная. Показания: атонические запоры, запоры на фоне отеков, повышение внутричерепного давления, стимуляция кишечника после операции. Оснащение: грушевидный баллон или шприц Жане, стерильный резиновый наконечник, катетер или газоотводная трубка, шпатель, вазелин, гипертонический 10 % раствор (натрия хлорида — 200 мл или 25 % раствор магния сульфата — 200 мл по назначению врача), туалетная бумага, перчатки, клеенка, пеленка, судно, лоток, ширма, емкость с дезинфектантом. Противопоказания: кровотечение из ЖКТ, острые язвенно-воспалительные процессы в прямой кишке, неясные боли в животе, спастические запоры. |
