Учебник. 2е изд., исправл и доп. 2010. 368 с
 Скачать 3.67 Mb. Скачать 3.67 Mb.
|
|
ГЛАВА 8 ВОЗМОЖНОСТИ ПРИМЕНЕНИЯ АДАПТИРОВАННОЙ АВТОРАМИ МОДЕЛИ УХОДА В. ХЕНДЕРСОН Прочитав эту главу, Вы узнаете: • о проведении первичной сестринской оценки состояния пациента по каждой из 10 фундаментальных потребностей; • о проблемах жизнеобеспечения в терминологии фундаментальных потребностей; • о планировании сестринского ухода (цели, вмешательства и периодичность оценки); • о текущей и итоговой оценке результатов сестринского ухода. Понятия и термины: • Альцгеймера болезнь- слабоумие в результате возрастных изменений головного мозга; • аналгезия- потеря болевого чувства; • аутизм(от греч. autos- сам) - психическое состояние рефлексии, отчуждённости от коллектива; • аутизм (ранний детский)- синдром, характеризующийся нарушением социальных взаимоотношений, расстройством речи и понимания, неравномерностью интеллектуального развития; • афазия- расстройство (полное или частичное) речи вследствие поражения головного мозга; • гемиплегия- односторонний паралич мышц; • дефекация- опорожнение кишечника; • инсульт- внезапное нарушение мозговой деятельности из-за недостаточности мозгового кровообращения; • кахексия- истощение; • контрактура(от лат. contractura- стягивание, сокращение) - нарушение подвижности; • метаболизм- обмен веществ; • ОСТ- отраслевой стандарт; • параплегия- паралич обеих (нижних или верхних) конечностей; • парез- неполный паралич; • пикфлоуметрия- определение пиковой скорости выдоха; • постуральный дренаж- положение тела, способствующее улучшению отхождения мокроты; • синдром ночного апноэ- кратковременная остановка дыхания во сне; • тетраплегия- паралич верхних и нижних конечностей; • тремор- непроизвольно возникающее дрожание; • эйфория- повышенное, радостное настроение; • электроэнцефалография (ЭЭГ)- запись электрических импульсов коры головного мозга. Сестринский процесс, разработанный Сестринской школой Йельского университета в 1960-е годы, базируется на системном подходе к оказанию медсестринской помощи, направленной на обеспечение потребностей пациента. В. Хендерсон, наиболее известная исследовательница сестринского дела того времени, указывала, что люди, как здоровые, так и больные, имеют определённые жизненные потребности. В список жизненно важных потребностей она включила пищу, жильё, любовь и признание окружающих, востребованность, чувство принадлежности к сообществу людей и независимость от них. Она детально разработала положение об основных действиях медицинской сестры по удовлетворению потребностей пациента и предложила список мероприятий, которые, по её мнению, охватывают наиболее важные направления деятельности медицинской сестры по отношению к пациенту: • обеспечение нормального дыхания; • обеспечение нормального питания и питья; • обеспечение удаления из организма продуктов жизнедеятельности; • помощь в поддержании правильного положения тела, перемене положения; • обеспечение сна и отдыха; • помощь в подборе необходимой одежды и её надевании; • помощь в поддержании нормальной температуры тела; • помощь в поддержании чистоты тела и защите кожи; • помощь в предупреждении всевозможных опасностей извне и наблюдение за тем, чтобы пациент не нанёс вреда другим; • помощь в поддержании контактов с другими людьми, выражении своих желаний и чувств; • содействие отправлению религиозных обрядов пациентом; • помощь в поиске возможности заниматься каким-либо делом; • содействие развлечениям пациента; • содействие обучению пациента. Каждый из перечисленных пунктов В. Хендерсон иллюстрировала различными примерами. В одних случаях медицинская сестра действует по собственной инициативе, в других выполняет предписания врача [33]. В модели В. Хендерсон в большей степени учитываются физиологические нужды человека, в меньшей - психологические, духовные и социальные потребности. Адаптируя к современным российским условиям модель, предложенную В. Хендерсон в книге «Основные принципы деятельности по уходу за пациентами», авторы данного учебного пособия несколько изменили перечень фундаментальных потребностей человека, сократив и объединив некоторые из них. Это обусловлено уровнем развития сегодняшнего сестринского дела и сестринского образования в РФ, реформа которого началась недавно, а также современным запросом населения в той или иной (новой по содержанию) сестринской помощи. Так, например, в обязанности медицинской сестры входит помощь пациентам и их родственникам в отправлении религиозных обрядов в соответствии с их вероисповеданием. Для этого медицинской сестре нужны знания в области обычаев и обрядов различных конфессий. Понимание и уважение чувств человека, исповедующего ту или иную религию, помогут медицинской сестре завоевать доверие пациента и членов его семьи, а значит, сделать сестринскую помощь более эффективной. Человек должен быть уверен, что и при его жизни, и в случае его смерти медицинская сестра будет осуществлять уход, учитывая существующие религиозные обряды и обычаи. Потребность человека в «удовлетворении своей любознательности» (14-я потребность по В. Хендерсон) не выделена авторами в качестве самостоятельной потребности, однако вопросы, связанные с мотивацией и обучением пациента здоровому образу жизни, рассматриваются в рамках 10 потребностей (а также в главе 10): • нормальное дыхание; • адекватное питание и питьё; • физиологические отправления; • движение; • сон; • одежда: способность одеваться, раздеваться, выбирать одежду; • личная гигиена; • поддержание нормальной температуры тела; • поддержание безопасной окружающей среды; • общение; • труд и отдых. 8.1. ПОТРЕБНОСТЬ В НОРМАЛЬНОМ ДЫХАНИИ 8.1.1. Первичная оценка Факторами риска нарушения функции дыхания являются хроническая обструктивная болезнь лёгких, трахеостомия, назогастральный зонд, рвота, травмы или операции на шее, лице, в полости рта ит.п. Для оценки удовлетворения потребности в нормальном дыхании (обеспечение достаточным количеством кислорода) медицинская сестра должна уметь провести как субъективное (расспрос), так и объективное (осмотр) обследование пациента. Наиболее часто встречающимися признаками, свидетельствующими о недостаточном обеспечении организма человека кислородом, являются одышка, кашель, кровохарканье, боль в груди, тахикардия. Одышка - субъективное ощущение затруднения дыхания. Пациент, как правило, говорит, что ему не хватает воздуха, нечем дышать. Признаками одышки являются учащение дыхания, изменение его глубины (поверхностное или, наоборот, более глубокое) и 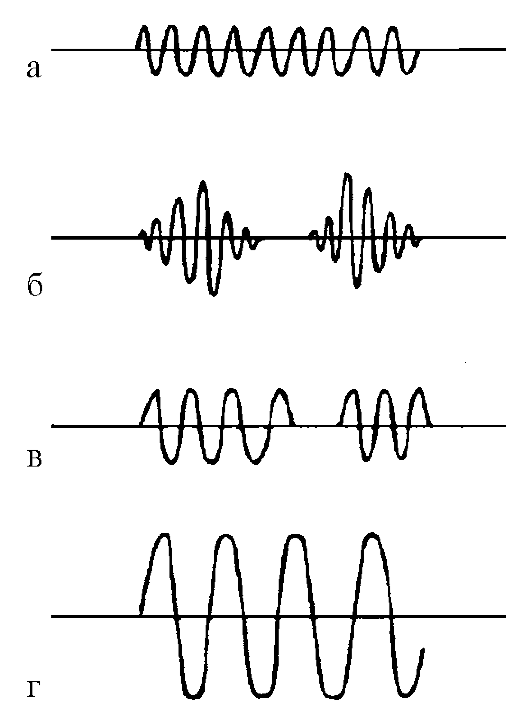 Рис. 8-1.Патологические типы дыхания. Рис. 8-1.Патологические типы дыхания.а - нормальное дыхание; б - дыхание Чейна-Стокса; в - дыхание Биота; г - дыхание Куссмауля ритма. Следует обязательно уточнить, при каких обстоятельствах появляется одышка. Одышка может быть физиологической, если она появляется после физической нагрузки или в стрессовой ситуации, и патологической (при заболеваниях органов дыхания, кровообращения, головного мозга, крови и др.). В некоторых случаях медицинская сестра может выявить патологическое нарушение ритма и глубины дыхания, которое наблюдается при заболеваниях головного мозга и его оболочек (кровоизлияние в мозг, опухоль и травма мозга, менингит и др.), а также при тяжёлых интоксикациях (уремическая, диабетическая кома идр.). В зависимости от изменения глубины дыхания может увеличиваться или уменьшаться дыхательный объём лёгких, дыхание может быть поверхностным или глубоким. Поверхностное дыхание часто сочетается с патологическим учащением дыхания, при котором вдох и выдох становятся короче. Глубокое дыхание, наоборот, в большинстве случаев связано с патологическим урежением дыхания. Иногда глубокое дыхание с большими дыхательными движениями сопровождается громким шумом - большое дыхание Куссмауля (рис. 8-1), характерное для глубокой комы (длительной потери сознания). При отдельных видах одышки может нарушаться ритм дыхательных движений. Нарушение функции дыхательного центра вызывает такой вид одышки, при которой через определённое число дыхательных движений наступает заметное на глаз (от нескольких секунд до минуты) удлинение дыхательной паузы или кратковременная задержка дыхания (апноэ). Такое дыхание называется периодическим. Известно два вида одышки с периодическим дыханием. Дыхание Биота характеризуется ритмичными движениями, которые чередуются через равные отрезки времени с продолжительными (до 30 с) дыхательными паузами. Дыхание Чейна-Стокса отличается тем, что после продолжительной дыхательной паузы (апноэ) сначала появляется бесшумное поверхностное дыхание, которое быстро нарастает по глубине, становится шумным и достигает максимума на 5-7-м вдохе, а затем в той же последовательности убывает до очередной кратковременной паузы. Пациенты во время паузы иногда плохо ориентируются в окружающей обстановке или полностью теряют сознание, которое восстанавливается при возобновлении дыхательных движений. Кашель- защитно-рефлекторный акт, направленный на выведение из бронхов и верхних дыхательных путей мокроты и инородных тел. Кашлевой толчок - фиксированный звучный выдох. Кашель может быть сухим (без выделения мокроты) и влажным (с выделением мокроты). Мокрота может различаться по консистенции(густая, жидкая, пенистая), цвету(прозрачная, жёлто- зелёная, с кровью) и запаху(без запаха, зловонная, гнилостная). Следует знать, что эффективность кашля зависит от нескольких факторов: вязкости мокроты, смыкания голосовой щели, способности пациента сделать глубокий вдох и напрячь вспомогательные дыхательные мышцы для получения в дыхательных путях высокого давления. При повреждении нервных центров, мышечной слабости, парезе кишечника, болевом синдроме, наличии интубационной трубки или трахеостомы, а также несмыкании голосовых связок очистка лёгких с помощью кашля невозможна. Кровохарканье- выделение крови или мокроты с кровью во время кашля. Боли в грудной клетке возникают обычно при вовлечении в патологический процесс листков плевры. Следует уточнить у пациента: • локализацию боли; • интенсивность и характер боли; • причину усиления или уменьшения (например, он лежит на больном боку или прижимает больной бок рукой) боли. Признаками любой (по локализации) боли могут быть: • голосовые реакции (тихие или громкие стоны, плач, крик, изменение дыхания); • выражение лица (гримаса боли, стиснутые зубы, наморщенный лоб, крепко зажмуренные или широко раскрытые глаза, стиснутые зубы или широко раскрытый рот, прикусывание губ и т.д.); • телодвижения (беспокойство, неподвижность, напряжение мышц, непрерывное покачивание вперёд-назад, почёсывание, движения с целью защитить болезненную часть тела и т.д.); • снижение социальных взаимодействий (избегание разговоров и социальных контактов, осуществление только тех форм активности, которые облегчают боль, сужение круга интересов). Курение, особенно в течение продолжительного времени и большого количества сигарет, вызывает хроническую обструктивную болезнь лёгких и рак лёгких. Эти заболевания приводят к нарушению обеспечения организма кислородом, т.е. нарушают удовлетворение потребности в нормальном дыхании. Подобное действие может оказывать неблагоприятная окружающая среда (загазованность, запылённость, табачный дым и т.д.). Оценивая состояние пациента, необходимо обратить внимание на его положение (например, вынужденное положение сидя - ортопноэ, вынужденное положение на больном боку, высокое положение Фаулера), цвет кожных покровов и слизистых оболочек (цианоз, бледность). Оценивая потребность в нормальном дыхании, необходимо определить частоту, глубину и ритм дыхательных движений, а также исследовать пульс. В норме дыхательные движения ритмичны. Частота дыхательных движений у взрослого человека в покое составляет 16-20 в 1 минуту, причём у женщин на 2-4 больше, чем у мужчин. В положении лёжа число дыхательных движений обычно уменьшается (до 14-16 в 1 минуту), а в вертикальном положении увеличивается (18-20 в 1 минуту). Поверхностное дыхание обычно наблюдается в покое, а при физическом или эмоциональном напряжении оно более глубокое. Следует помнить, что в тех случаях, когда потребность в дыхании не удовлетворена вследствие какого-либо острого заболевания и острой дыхательной недостаточности (ОДН), при оценке состояния пациента можно выявить ряд характерных признаков. Одним из них является тахипноэ(учащение дыхания) до 24 в 1 минуту и более. Изменяется поведение человека: появляется беспокойство, иногда эйфория, многословие, возбуждение. Многословие вызвано страхом смерти. Говорить на фоне учащения дыхания всегда очень трудно. При высокой степени ОДН человек постепенно утрачивает сознание и впадает в кому. Изменяется и цвет кожных покровов. Чаще всего развивается цианоз,но ещё более опасной является серая бледность, так называемый землистый цвет холодной, покрытой липким потом кожи. ОДН сопровождается учащением пульса (тахикардия),иногда пульс становится частым и неаритмичным(тахиаритмия)илиредким (брадикардия).Артериальное давление вначале повышается (гипертензия),затем понижается (гипотензия). Пациент с ОДН нуждается в экстренной помощи всех членов медицинской бригады 8.1.2. Проблемы пациента На основании данных, полученных при оценке состояния пациента, формулируются те или иные проблемы пациента, связанные с неудовлетворением потребности в нормальном дыхании. Проблемы пациента могут быть связаны с такими причинами, как: • незнание, неумение, нежелание или невозможность занять положение, уменьшающее одышку и боль; • нежелание регулярно выполнять дыхательные упражнения; • неумение использовать плевательницу; • неумение использовать ингалятор; • риск инфекции дыхательных путей из-за неадекватных мер ухода за полостью рта, дыхательной аппаратурой и т.п.; • снижение физической активности (из-за одышки или боли); • страх смерти от удушья; • необходимость отказа от курения; • снижение аппетита из-за мокроты с неприятным запахом; • непонимание важности регулярного приёма назначенных врачом лекарственных средств и др. 8.1.3. Цели сестринского ухода Обсуждая совместно с пациентом план предстоящего ухода (при выявлении неудовлетворения потребности в нормальном дыхании), следует предусмотреть достижение пациентом одной или нескольких целей: • пациент будет знать и сможет занять положение, облегчающее дыхание; • у пациента восстановится (сохранится) физическая активность, необходимая для самообслуживания; • пациент сможет самостоятельно пользоваться ингалятором (плевательницей); • пациент будет принимать лекарственные средства в соответствии с назначениями врача; • пациент бросит курить (уменьшит количество выкуриваемых в день сигарет); • пациент будет знать приёмы самопомощи при приступе удушья; • пациент сумеет принять меры, уменьшающие дискомфорт, связанный с откашливанием мокроты; • пациент будет выполнять всю программу лечения; • пациент будет осуществлять профилактику инфекции дыхательных путей и др. 8.1.4. Сестринской уход Положение пациента в постели с приподнятым изголовьем кровати или использование двух-трёх подушек позволит значительно улучшить дыхание. Различные виды дренирующего положения улучшают выделение мокроты, а значит, способствуют выздоровлению. Постуральный дренаж будет эффективным (стимулирующим естественное отхождение мокроты) только в случае долгого пребывания пациента в заданном положении. Такой дренаж назначается врачом, а выполняется под наблюдением и при помощи медицинской сестры. Есть несколько поз для опорожнения различных сегментов лёг- ких. На рис. 8-2 изображены различные положения тела при постуральном дренировании лёгких в зависимости от локализации патологического процесса. Следует сказать, что постуральный дренаж наиболее эффективен в сочетании с другими методами стимуляции Таблица 8-1.Положение тела при постуральном дренировании лёгких
естественного отхождения и искусственного удаления мокроты. При этом необходимо учитывать, что некоторые из них, например вибрационный массаж, в период пребывания пациента в дренирующем положении значительно улучшают отхождение мокроты. Обучение пациента технике кашля даст ему возможность наиболее эффективно выводить мокроту. Один из способов: • сделать медленный глубокий вдох; • задержать дыхание на 2 с; • открыть рот и откашляться во время выдоха. Обучение определённым дыхательным приёмам также направлено на улучшение удовлетворения потребности пациента в нормальном дыхании. Один из этих приёмов заключается в том, что пациент выдыхает через сложенные трубочкой губы, при этом выдох удлиняется. При такой технике дыхания пациенты легче откашливают мокроту, т.е. кашель становится более продуктивным. По назначению врача медицинская сестра проводит оксигенотерапию (лечение кислородом). Кислород необходим для жизни, 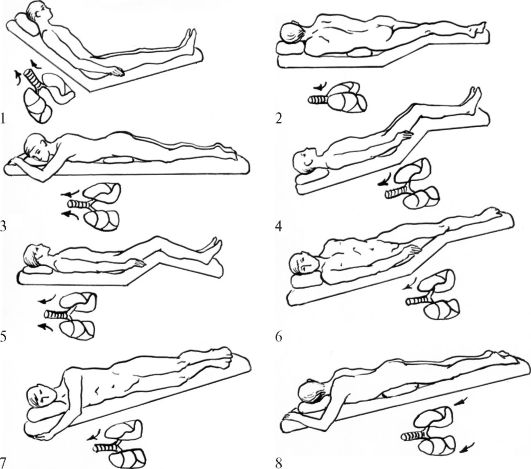 Рис. 8-2.Дренирующие положения тела в зависимости от локализации патологического процесса. Рис. 8-2.Дренирующие положения тела в зависимости от локализации патологического процесса.1 - верхушечные сегменты верхних долей; 2 - верхние сегменты нижних долей; 3 - передние сегменты верхних долей; 4 - боковые базальные сегменты нижних долей; 5 - задние сегменты верхних долей; 6 - переднебазальные сегменты нижних долей; 7 - язычковые сегменты; 8 - заднебазальные сегменты нижних долей поэтому при дыхательной недостаточности он используется как лекарство с целью заместительной терапии. |
