Лис - Пропедевтика внутренних болезней (1). Учебное пособие для студентов лечебного, педиатрического, медикопсихологического факультетов допущено Министерством образования
 Скачать 7.2 Mb. Скачать 7.2 Mb.
|
|
В анализе мочи при сахарном диабете отмечается глюкозурия, при развитии кетоацидоза и кетонурия. Осложнения сахарного диабета очень разнообразны. Они изложены выше в описании болезни. Но наиболее опасным является гипергликемическая кома. Гипергликемическая кома (кетоацидемическая, диабетическая КОМА) Причины развития комы: 1) нераспознанный и нелеченный сахарный диабет; 2) прекращение введения инсулина или других сахароснижающих препаратов, неправильный подбор дозы инсулина; 3) грубые нарушения диеты в виде большого приема углеводов, жиров, употребление алкоголя, самовольное изменение дозы инсулина и несистематическое его введение; 4) острые инфекционные заболевания, инсульт, инфаркт миокарда, физические и психические травмы, хирургические операции, которые значительно повышают потребность в инсулине. Клиническая картина Кетоацидемическая кома развивается медленно, постепенно. В начале развиваются явления кетоацидоза. От появления первых признаков кетоацидоза до потери сознания проходит несколько суток. В течение диабетического кетоацидоза различают 3 периода (стадии): I стадия - прекома – появляются общая слабость, повышенная утомляемость, головная боль, тошнота, снижается аппетит. У больных появляется запах ацетона изо рта. В крови отмечается гипергликемия, превышающая 16,5 ммоль/л. В анализе мочи – большое содержание глюкозы, кетоновые тела. II стадия - начинающаяся кома. Больных беспокоит многократная рвота. У части из них появляются боли в животе различной интенсивности, понос или запор. Нарастают вялость, сонливость, апатия, угнетается сознание с появлением ступора, затем сопора. III стадия – кома. Сознание полностью отсутствует. При осмотре наблюдаются признаки обезвоживания. Кожа сухая, холодная, иногда шелушащаяся, со следами расчесов. Губы сухие, покрытые запекшимися корочками. Лицо бледное, иногда имеется диабетический рубеоз. Черты лица заострены, глаза глубоко запавшие, глазные яблоки при надавливании мягкие, зрачки сужены. Тургор кожи и тонус скелетной мускулатуры снижены. На коже нередко обнаруживается ксантоматоз и фурункулез. Температура тела нормальная или сниженная. Появляется глубокое, редкое, шумное дыхание Куссмауля. В выдыхаемом воздухе запах ацетона. При аускультации легких иногда выслушивается шум трения плевры (из-за выраженной дегидратации). Пульс малый, частый, слабого наполнения. Артериальное давление снижено. Язык сухой, покрытый грязно-коричневым налетом. Может быть рвота с примесью крови (нарушение свертываемости, повышенная ломкость капилляров, развитие эрозивного гастрита). Живот обычно мягкий, часто пальпируется увеличенная печень. Мочеиспускание непроизвольное. Общий анализ крови: в связи с обезвоживанием и сгущением крови отмечается относительный эритроцитоз, нейтрофильный лейкоцитоз со сдвигом влево, СОЭ увеличена. Биохимический анализ крови: гипергликемия, превышающая 19 ммоль/л, большое содержание кетоновых тел, сниженное содержание калия, явления декомпенсированного метаболического ацидоза. Общий анализ мочи: глюкозурия и кетонурия. Гипогликемическая кома Гипогликемическое состояние возникает при значительном снижении сахара в крови. Чаще всего оно возникает при передозировке инсулина. Но оно может возникнуть так же, когда больной забывает принять пищу после введения инсулина. Клиническая картина Гипогликемическое состояние развивается при снижении содержания сахара в крови менее 2,75 ммоль/л и возникает чаще остро. У больного появляется ощущение общей слабости, голода, усиленная потливость, дрожание рук, иногда головная боль, головокружение, сердцебиение. Быстро нарастает возбуждение, потоотделение становится профузным, появляются признаки дезориентации. Больной становится злобным, агрессивным, кричит, совершает бессмысленные поступки. В последующем возникают клонические и тонические судороги, психомоторное возбуждение сменяется общей апатией, оглушенностью, сонливостью, затем развивается кома. Часто кома развивается без предвестников с внезапной потерей сознания. Объективно: Кожа бледная, влажная, ее тургор и тонус глазных яблок обычные. Язык влажный. Дыхание обычное. Запаха ацетона изо рта нет. Тахикардия, АД нормальное или слегка повышенное. Температура нормальная. Мышечный тонус, сухожильные и периостальные рефлексы повышены. Однако по мере увеличения продолжительности комы прекращается потоотделение, учащается и становится поверхностным дыхание, снижается артериальное давление, иногда появляется брадикардия. Лабораторные данные - низкий уровень сахара в крови и отсутствие ацетонурии (экспресс методы). БОЛЕЗНИ ЩИТОВИДНОЙ ЖЕЛЕЗЫ Пальпация щитовидной железы Ориентиром для пальпации щитовидной железы является перстневидный хрящ. Для пальпации перешейка ЩЖ большой палец левой или правой руки располагается ниже перстневидного хряща, а остальные четыре пальца – на боковую поверхность шеи. Для лучшего выявления перешейка просимбольного сделать глотательное движение. При этом переш 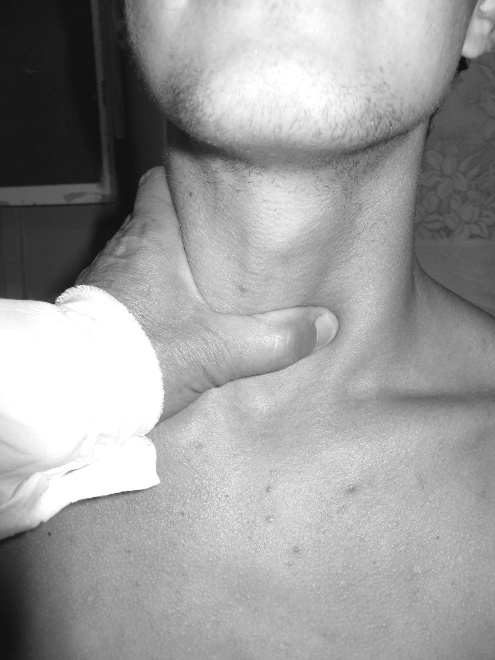 еек воспринимается в виде мягко-эластического поперечного валика различной ширины в зависимости от степени его увелечения. Д 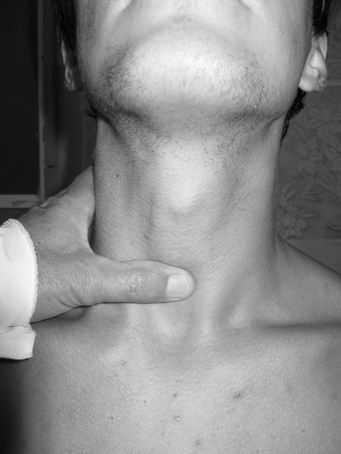 ля пальпации боковых долей слева или справа большим пальцем кисти отодвигают в сторону грудино-ключично-сосцевидную мышцу, а затем движением сверху вниз на боковой поверхности гортани определяем боковую долю ЩЖ (рис.78). Рис. 78. Пальпация перешейка (рис. слева) и боковой доли (рис. справа) щитовидной железы Степени увеличения щитовидной железы Согласно классификации ВОЗ размеры щитовидной железы определяются по следующим критериям. Группа 0 - зоба нет, щитовидная железа соответствует физиологическим параметрам. Группа I - разделяется на две категории: 1а - щитовидная железа диффузная, не видна при осмотре. При пальпации определяются перешеек и обе доли; 1б - железа диффузная или диффузно-узловая, видна при глотании или подъеме головы вверх, пальпируются увеличенные доли и перешеек, но контуры шеи не изменены. При наличии узлового образования независимо от размеров остальной части щитовидной железы при отсутствии увеличения контуров шеи размеры расцениваются как 1б. Группа II- включает случаи увеличения щитовидной железы с изменениями контуров шеи (симптом «толстой шеи»). Сюда входят как диффузные, так и диффузно-узловые формы зоба. Группа III - зоб больших размеров, виден на расстоянии, диффузный или диффузно-узловой, иногда с признаками сдавления окружающих тканей. Группа IV - больших размеров зоб, сдавливающий органы шеи, сопровождающийся нарушением функции глотания и дыхания. ДИФФУЗНЫЙ ТОКСИЧЕСКИЙ ЗОБ (Тиреотоксикоз) Диффузный токсический зоб - заболевание аутоиммунной природы, в основе которого лежит гиперфункция щитовидной железы, сопровождающаяся ее гиперплазией. Этиология и патогенез. К предрасполагающим факторам относятся: наследственная предрасположенность; очаги хронической инфекции, особенно нёбных миндалин; наличие других аутоиммунных заболеваний: инсулинзависимый сахарный диабет, гипопаратиреоз, первичный гипокортицизм, хронический гепатит. Важную роль в этиологии диффузного токсического зоба играют состояния длительного психоэмоционального перенапряжения, а также гормональная перестройка в период пубертации и во время климакса. Пусковой механизм, вызывающий заболевание - нарушение биосинтеза тиреоидных гормонов с избыточной секрецией тироксина в сосудистое русло, а также активация перехода тироксина в трийодтиронин в клетках тиреочувствительных тканей. Патогенез диффузного токсического зоба рассматривается в настоящее время как аутоиммунное заболевание. При этом заболевании имеется дефект Т-лимфоцитов, при котором снижается супрессорная их активность. Это способствует накоплению патологических клонов лимфоцитов, которые взаимодействуют с органоспецифическими антигенами щитовидной железы. В процесс вовлекаются и В-лимфоциты, продуцирующие тиреоидстимулирующие иммуноглобулины. Они взаимодействуют с рецепторами, расположенными на мембранах тиреоидных клеток, и приводят к повышению функции щитовидной железы, действуя подобно тиреотропину. Иммуноглобулины, повышающие функцию щитовидной железы, получили название «длительно действующий тиреоидный стимулятор». В основе симптомов тиреотоксикоза лежит резкое усиление выработки гормонов щитовидной железой (тироксина и трийодтиронина) с более интенсивным их выделением в ток крови. Первичный механизм действия йодтиронинов состоит в их влиянии на энергетический обмен клетки. При этом увеличивается поглощение кислорода, но разобщается окислительное фосфорилирование. Вследствие этого при тиреотоксикозе коэффициент полезного действия окислительных процессов понижается. Необходимое организму количество макроэргов (АТФ), может быть получено только путем увеличения тканевого дыхания. Поэтому наблюдается усиление окислительных процессов, вызываемое избытком тиреоидных гормонов. Клиническая картина Основные признаками тиреотоксикоза являются зоб (увеличение щитовидной железы), пучеглазие, тахикардия. Больных беспокоит общая слабость, быстрая утомляемость, раздражительность, потливость, дрожание рук, похудание, сердцебиение, чувство жара. В дальнейшем присоединяются жалобы, связанные с нарушением функции внутренних органов. Больные очень беспокойны, тревожно настроены, легко раздражаются по любому поводу. Им свойственны необычная суетливость, нетерпеливость. Они становятся конфликтными, неуживчивыми. Наблюдаются быстрая смена идей и настроения, непоследовательность поступков, психическая неустойчивость, беспричинные слезы, бессонница. Ухудшается память, наступает быстрая физическая и умственная утомляемость, вследствие чего чрезмерная активность больных является весьма непродуктивной. Больные находятся в состоянии постоянной спешки. Речь их становится торопливая и сбивчивая, движения резкие, порывистые. Характерно дрожание конечностей, особенно пальцев вытянутых рук (мелкий тремор - симптом Мари). Оно нередко сочетается с дрожанием век, губ, языка, всего туловища и головы. К наиболее типичным признакам болезни относятся и глазные симптомы тиреотоксикоза, в первую очередь экзофтальм (пучеглазие). Основной причиной экзофтальма считается накопление кислых мукополисахаридов в ретробульбарной клетчатке. Эти вещества интенсивно связывают воду и увеличивают в объеме ретробульбарную клетчатку, которая выталкивает глазное яблоко кпереди. "Глазные симптомы": симптом Дальримпля - широкое раскрытие глазных щелей; симптом Краузе - усиленный блеск глаз; симптом Кохера - отставание верхнего века от радужки при фиксации взгляда на медленно перемещающийся снизу вверх предмет; симптом Грефе - отставание верхнего века от радужки при фиксации взгляда на медленно перемещающийся предмет вниз; симптом Мебиуса - недостаточность конвергенции глаз; симптом Эллинека - гиперпигментация век; симптом Жофруа - отсутствие морщин на лбу при взгляде вверх. Прямой зависимости между выраженностью глазных расстройств и тяжестью тиреотоксикоза не отмечается, кроме этого перечисленные признаки не являются постоянными симптомами заболевания. Мышечная слабость - один из ранних и наиболее постоянных симптомов заболевания. Она связана с нарушением процессов фосфорилирования (переход АДФ в АТФ); поэтому, несмотря на то, что энергии образуется много (обмен веществ повышен), мышцы не могут использовать ее, и она израсходуется в виде усиленной теплопродукции. По этой причине отмечается стойкое повышение температуры тела (субфебрилитет) и значительное уменьшение подкожного жирового слоя (похудание). Сердечно-сосудистая система: тахикардия постоянного типа, сохраняется в состоянии покоя и во время сна. Увеличиваются ударный и минутный объемы сердца и скорость кровотока. Систолическое артериальное давление повышается, диастолическое - понижается. Пульс скорый. Границы относительной сердечной тупости расширяются только на поздних стадиях заболевания. Тоны сердца усилены, I тон напоминает хлопающий. У верхушки и над легочной артерией прослушиваются функциональные систолические шумы. Они связанные с увеличением скорости кровотока и изменением тонуса папиллярных мышц. Одним из наиболее частых осложнений является мерцательная аритмия (чаще тахисистолическая форма). При электрокардиографическом исследовании отмечается некоторое повышение амплитуды всех зубцов, особенно зубца Т. По мере дальнейшего развития заболевания эти изменения ЭКГ исчезают, появляется депрессия сегмента SТ и инверсия зубца Т на фоне относительного удлинения электрической систолы сердца. Желудочно-кишечный тракт. Аппетит повышен. Понижается количество желудочного сока и содержание в нем соляной кислоты и пепсина, усиливается перистальтика и ускоряется эвакуация пищи. Отмечается склонность к поносам. Наблюдается снижение экскреторной и инкреторной функции поджелудочной железы. Появляются гипергликемия, стеаторея. У больных может развиться жировая дистрофия печени. Эндокринная система. Щитовидная железа обычно увеличена, диффузная при пальпации, различной плотности, подвижна, безболезненна. При выраженной клинической картине заболевания наблюдается гипофункция половых желез, гипокортицизм. Лабораторная диагностика Общий анализ крови: может быть анемия, лейкопения, относительный лимфоцитоз. Биохимический анализ крови: увеличенное количество йода, связанного с белками (норма 40-80 мкг/л или 315-630 нмоль/л), снижение содержания холестерина, может отмечаться повышение содержания глюкозы. Верификация диагноза: повышение в крови содержания гормонов щитовидной железы - трийодтиронина (Т3 - норма 1,17-3,09 нМоль/л) и тироксина (Т4 норма - 62-141 нМоль/л). Основной обмен повышен. Радиоизотопные методы исследования: при пробах с радиоактивным йодом характерны ускоренное и повышенное поглощение его щитовидной железой и уменьшение выделения с мочой. Для этих целей определяют содержание I131 в железе через 2, 4, 6, 8, и 24 часа после его введения. На сканограмме щитовидной железы можно выявить интенсивное поглощение щитовидной железой изотопа I131, увеличение ее размеров, выявить «горячие очаги». При УЗИ щитовидной железы отмечается ее увеличение. Однако степень увеличения железы часто не отражает степень тиреотоксикоза. СТЕПЕНИ ТЯЖЕСТИ ТИРЕОТОКСИКОЗА I степень (легкая) - неосложненная форма заболевания (потеря массы тела не превышает 10%, тахикардия до 100 ударов в 1 минуту основной обмен не превышает +30%); II степень (средней степени)- форма заболевания с выраженными симптомами со стороны ЦНС, тахикардия от 100 до 120 сокращений в минуту, основной обмен повышен до +30-60%, потеря массы тела до 20 %; III степень (тяжелая) - тяжелая форма заболевания с резко выраженными симптомами болезни (быстро прогрессирующее похудание, резко выраженная психическая возбудимость и другие нервные симптомы, выраженная тахикардия - более 120 сокращений в минуту, основной обмен больше + 60%). К этой степени относятся также формы, осложненные мерцательной аритмией, сердечной недостаточностью, поражением печени, психозами. ГИПОТИРЕОЗ Гипотиреоз - заболевание, обусловленное недостаточной секрецией тиреоидных гормонов щитовидной железой. Этиология и патогенез. Гипотиреоз может быть первичным(процесс в самой щитовидной железе), вторичным (поражение, приводящее к прекращению продукции тиреотропного гормона гипофизом), третичным – поражение гипоталамуса. В зависимости от срока развития болезни первичный гипотиреоз бывает врожденный и приобретенный. Основными причинами врожденного гипотиреоза являются дефекты развития щитовидной железы (аплазия, гипоплазия), врожденные дефекты биосинтеза гормонов вследствие ферментопатий, дефицит йода в окружающей среде. Приобретенный гипотиреоз развивается в результате ятрогенных воздействий (хирургическое лечение зоба, тиреостатическая терапия, лучевые воздействия), аутоиммунных процессов, дефицита йода. Вторичный и третичный гипотиреоз являются следствием нейроинфекции, черепно-мозговых травм, сосудистой патологии, опухолей гипоталамо-гипофизарной области и сопровождаются снижением продукции тиреотропного гормона и тиролиберина соответственно. Основой патогенеза гипотиреоза является недостаточная продукция тиреоидных гормонов. Это приводит к нарушению процессов энергетического обмена, роста и развития организма. Наиболее характерным признаком является появление специфических отеков - микседемы, которые развиваются вследствие накопления в тканях гиалуроновой и хондроитинсерной кислот, муцина из-за нарушений метаболизма белков. Одновременно угнетается липолиз, нарушается метаболизм углеводов. |
