Лис - Пропедевтика внутренних болезней (1). Учебное пособие для студентов лечебного, педиатрического, медикопсихологического факультетов допущено Министерством образования
 Скачать 7.2 Mb. Скачать 7.2 Mb.
|
|
РЕВМАТОИДНЫЙ АРТРИТ Ревматоидный артрит (РА) – хроническое аутоиммунное системное воспалительное заболевание соединительной ткани с преимущественным поражением суставов по типу эрозивно-деструктивного прогрессирующего полиартрита. Этиология РА не установлена. В последние годы выявлена роль генетических факторов в развитии заболевания. У 52 % больных РА обнаруживаются антигены гистосовместимости системы HLA — DW4, при этом изменен генетический контроль над иммунными реакциями. Среди возможных причин обсуждается роль инфекционных агентов: стрептококков, микоплазм, гальпровии, вирусов. К развитию РА предрасполагают охлаждение, травма сустава, холодный и влажный климат. Чаще встречается у женщин. В основе патогенеза РА лежат генетически детерминированные аутоиммунные процессы, возникновению которых способствует дефицит Т-супрессорной функции лимфоцитов. Гипотетический этиологический фактор повреждает синовиальную оболочку сустава, развивается ответная местная иммунная реакция, и плазматическими клетками синовии продуцируется измененный агрегированный IgG. В свою очередь, он распознается иммунной системой как чужеродный антиген, и плазматические клетки синовии, лимфоузлов, селезенки начинают вырабатывать к нему антитела - ревматоидные факторы (РФ). Важнейшим является РФ класса IgM, который обнаруживается у 70-80 % больных РА. Доказано существование также и других типов РФ - IgG и IgA. При определении в крови больных РА классического РФ IgM говорят о серопозитивном варианте РА. Отмечается более легкое течение серонегативного РА. РФ может обнаруживаться и у здоровых лиц (в титре, не превышающем 1:64), при СКВ, ХАГ, синдроме Шегрена, гемобластозах, опухолях. В ряде случаев у больных РА выявляются и другие аутоантитела (к ДНК, ядрам клеток, коллагену, форменным элементам крови и др.). Взаимодействие агрегированного IgG с ревматоидными факторами приводит к образованию иммунных комплексов, которые фагоцитируются нейтрофилами и макрофагами синовиальной оболочки. Процесс фагоцитоза сопровождается повреждением нейтрофилов, выделением лизосомальных ферментов, медиаторов воспаления (гистамин, серотонин, кинины, простагландины и др.), что вызывает развитие воспалительных, деструктивных и пролиферативных изменений синовия и хряща. Образование иммунных комплексов способствует также агрегации тромбоцитов, формированию микротромбов, нарушениям в системе микроциркуляции. Повреждение иммунными комплексами тканей сустава ведет к дальнейшему аутоантителообразованию и хронизации воспалительного процесса. Поражения соединительной ткани и других органов и систем (системные проявления РА) связаны с развитием иммунокомплексного васкулита. Классификация (Республиканская научно-практическая конференция по реевматологии, Минск, 2003) Клинико-иммунологическая характеристика Серопозитивный ревматоидный артрит (М 05): Полиартрит (М 05) Ревматоидный васкулит (М 05.2) Ревматоидные узлы (М 05.3) Полинейропатия (М 05.3) Ревматоидная болезнь легких (М 05.1) Синдром Фелти (М 05.1) Серонегативный ревматоидный артрит (М 06.0): Полиартрит (М 06.0) Синдром Стилла взрослых (М 06.1) Степень активности (с сокращениями)
Рентгенологическая стадия (по Штейнброкеру) I - околосуставной остеопороз II - остеопороз, сужение суставной щели (единичные узуры) III - то же множественные узуры IV - то же костные анкилозы Функциональные классы (ФК): I – полностью сохранены А, Б, В. II – сохранены: А, Б, ограничена: В. III – сохранена А, ограничены: Б, В. IV – ограничены: А, Б, В. Где А – самообслуживание: одевание, принятие пищи, уход за собой и т.д. Б – непрофессиональная деятельность: элементы досуга, отдыха, занятия спортом и др. с учетом пола и возраста В – профессиональная деятельность: работа, учеба, ведение домашнего хозяйства. Клиническая картина. Характерным является поражение мелких суставов кистей, хотя и могут быть олиго- и моноартриты. Беспокоят боли, которые усиливаются во 2-й половине ночи, утром. Очень типична утренняя скованность. К вечеру движения в суставах облегчаются. Общие жалобы: общая слабость, разбитость, повышение температуры тела, потеря аппетита. Осмотр. Характерна деформация суставов (рис.79): 1) отклонение пальцев кисти в ульнарном направлении («плавник моржа»); 2) сгибательная контрактура проксимальных и переразгибание в дистальных межфаланговых суставах («пуговичная петля»); 3) расгибательная контрактура в праксимальном межфаланговом суставе и сгибательная контрактура в дистальном межфаланговом суставе (деформация по типу «лебединой шеи»). Возникает «атрофия бездействия» - межкостная атрофия. Иногда в подкожной клетчатке, в области локтевых суставов, над ахилловым сухожилием, в апоневрозе затылочных мышц определяются плотные 0,5-1,5 см ревматоидные узелки. Они не спаяны, подвижны – это очень характерный признак. 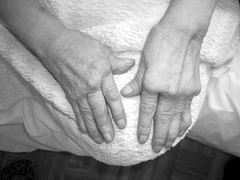 Рис. 79. Деформация кистей при ревматоидном артрите Лимфаденопатия, сплено-, гепатомегалия может наблюдаться у больных с юношеским РА. Суставно-висцеральная форма бывает в 20% случаев. При этом развивается миокардит, плеврит, фиброзирующий альвеолит, гломерулонефрит, амилоидоз различных органов, прежде всего почек. Лабораторные данные Общий анализ крови: признаки умеренной нормохромной анемии, при высокой активности и большой длительности заболевания анемия более выражена. Количество лейкоцитов и величина СОЭ зависят от степени активности процесса. Наиболее важный и закономерно изменяющийся показатель - повышение СОЭ. Биохимические исследования неспецифичны и используются для установления степени активности воспалительного процесса. Выявляются диспротеинемия - уменьшение уровня альбуминов и увеличение - глобулинов, прежде всего 1- и 2 -фракции, повышение содержания фибриногена, серомукоида, гаптоглобина, сиаловых кислот в зависимости от активности процесса, появление в крови С-реактивного белка (СРБ). Иммунные исследования крови: а) наличие РФ. Определяется с помощью реакции Волера-Роуза, латекс-теста, дерматоловой пробы. Реакция Волера-Роуза основана на способности сыворотки больного РА вызывать агглютинацию сенсибилизированных бараньих эритроцитов, считается положительной с титра 1:32. Латекс-тест и дерматоловая проба заключаются в способности РФ склеивать нагруженные человеческим глобулином частицы латекса и дерматола. Положительны, начиная с титра 1:20. Исследовать РФ в настоящее время рекомендуется параллельно в двух реакциях; б) содержание в крови В-, Т-лимфоцитов, иммуноглобулинов (часто снижение количества Т-лимфоцитов, Т-супрессорной функции, дисиммуноглобулинемия). Инструментальные исследования Рентгенография суставов. Ведущие признаки: околосуставной эпифизарный остеопороз, сужение суставной щели, краевые эрозии (узуры). Эти изменения развиваются последовательно. Остеопороз околосуставной проявляется крупнопетлистой костной структурой (в связи с рассасыванием части костных балок), истончением и подчеркнутостью контуров кортикального слоя, исчезновением постепенного перехода от серого тона губчатого вещества к более светлому контуру кортикального слоя, «размытостью» трабекулярного рисунка эпифизов. Сужение суставной щели возникает вследствие деструкции хряща. Эрозии (узуры) раньше всего появляются в проксимальных межфаланговых, пястно-фаланговых (чаще в головках II—III пястных костей) суставах, костях запястья, в лучезапястном суставе, головках плюсневых костей. В наиболее тяжелых случаях формируется анкилоз. При трактовке рентгенологических данных следует учитывать, что нормальная ширина суставной щели составляет: в коленном суставе – 4-8 мм, тазобедренном – 4-5 мм, плечевом - 4 мм, локтевом, голеностопном и грудино-ключичном –3-4 мм, лучезапястном –2-2,5 мм, в пястно-фаланговых и межфаланговых –1,5 мм. В диагностическом отношении наиболее важны следующие симптомы: стойкий полиартрит с симметричным поражением пястно-фаланговых, проксимальных межфаланговых (особенно II и III пальцев) и плюснефаланговых суставов; постепенное прогрессирование суставного синдрома с вовлечением новых суставов; костные эрозии на рентгенограммах; стойкое наличие РФ в крови; подкожные ревматоидные узелки. Американской ревматологической ассоциацией предложены диагностические критерии (таблица 14). Для постановки диагноза ревматоидного артрита необходимо наличие по крайней мере четырех из семи критериев. Признаки 1-4 должны устойчиво сохраняться не менее 6 недель. Таблица 14. Диагностические критерии ревматоидного артрита (Американская ревматологическая ассоциация, 1987)
|
