6 итог по патшизе. Вариант 4 Виды расстройств функции эндокринных желез, их характеристика. Типы гормональных эффектов, их харка
 Скачать 6.14 Mb. Скачать 6.14 Mb.
|
|
3.Причины возникновения нервных расстройств, их характеристика. Экзогенные: биологические возбудители(вирусы бешенства, полиомиелита, токсины микробов), синтетические яды и ядохимикаты, фармакологические препараты, интенсивные стрессорные воздействия, перегрузка информацией, требующей быстрой обработки и принятия важный решений, «слово»(может вызвать нарушения психической деятельности, поведения, расстройства различных функций по условно-рефлекторному механизму) Эндогенные: первичные: изменения внутренней среды организма(нарушения кровообращения в ЦНС, гипоксия, ишемия), эндокринные нарушения( СД, гипо- и гипертиреоз), опухоли в ЦНС, воспалительные процессы в ЦНС, наследственные нарушения деятельности генетического аппарата нейронов( б.Дауна, эндогенные психозы). Вторичные: изменения нейронов, нарушение секреции и рецепции нейромедиаторов, нарушение межнейрональных и системных отношений, изменение нервной трофики, образование аутоантител к нервной ткани, формирование патологических систем и ГПУВ. 4.Структурные и нейрохимические компоненты антиноцицептивной системы. Структурные: серое вещество околоводопроводного пространства, ядра шва, ядра покрышки среднего мозга, сегментарный аппарат (интернейроны желатинозной субстанции). Нейрохимические: опиоидергическая система, ГАМКергическая система, серотонинергическая система, каннабиоидная система, норадренергическая система.  Основные контуры (механизмы) регуляции активность эндокринных желез, их характеристика. 1. Автономная (базальная) саморегуляция активности эндокринной функции, основанная на обратном влиянии обменных процессов. Установлена в экспериментах с перфузией железы растворами, содержащими регулируемый фактор (метаболит) в различных концентрациях, и характеризуется следующей закономерностью: регулируемый железой метаболит оказывает стимулирующее действие на эндокринную функцию, если гормон снижает его содержание, но тормозит ее, если гормон повышает содержание метаболита (пример: влияние уровня глюкозы крови на выделение инсулина и глюкагона). Этот механизм – основа поддержания метаболического гомеостаза. 2. Взаимодействие между гипофизом и железами-"мишенями" – основано на прямой положительной (стимулирующей) связи и обратной отрицательной (тормозящей) и носит также название "плюс-минус-взаимодействие". Например, аденогипофиз выделяет АКТГ, оказывающий стимулирующее действие на кору надпочечников и выделение кортизола, который, в свою очередь, тормозит секрецию АКТГ. Этот принцип является основой саморегуляции активности эндокринной системы и обеспечивает поддержание эндокринного гомеостаза (рис. 3). 3. Нервный контроль эндокринной активности. Осуществляется через гипоталамус. Основные пути: парааденогипофизарный (нервно-проводниковый), реализуемый через симпатические и парасимпатические нервы желез; трансгипофизарный, включающий гипоталамические факторы (гормоны) и гуморальный контроль функций аденогипофиза. Известные транспортные системы, обеспечивающие движение БАВ в гипофиз: выделение в портальную систему гипофиза гипоталамических факторов, активирующих (либерины) или угнетающих (статины) гормонопоэз в передней доле гипофиза (табл. 2); аксональный транспорт – перенос нейрогормонов (вазопрессина и окситоцина) из нейросекреторных ядер (супраоптического и паравентрикулярного) в заднюю долю гипофиза. 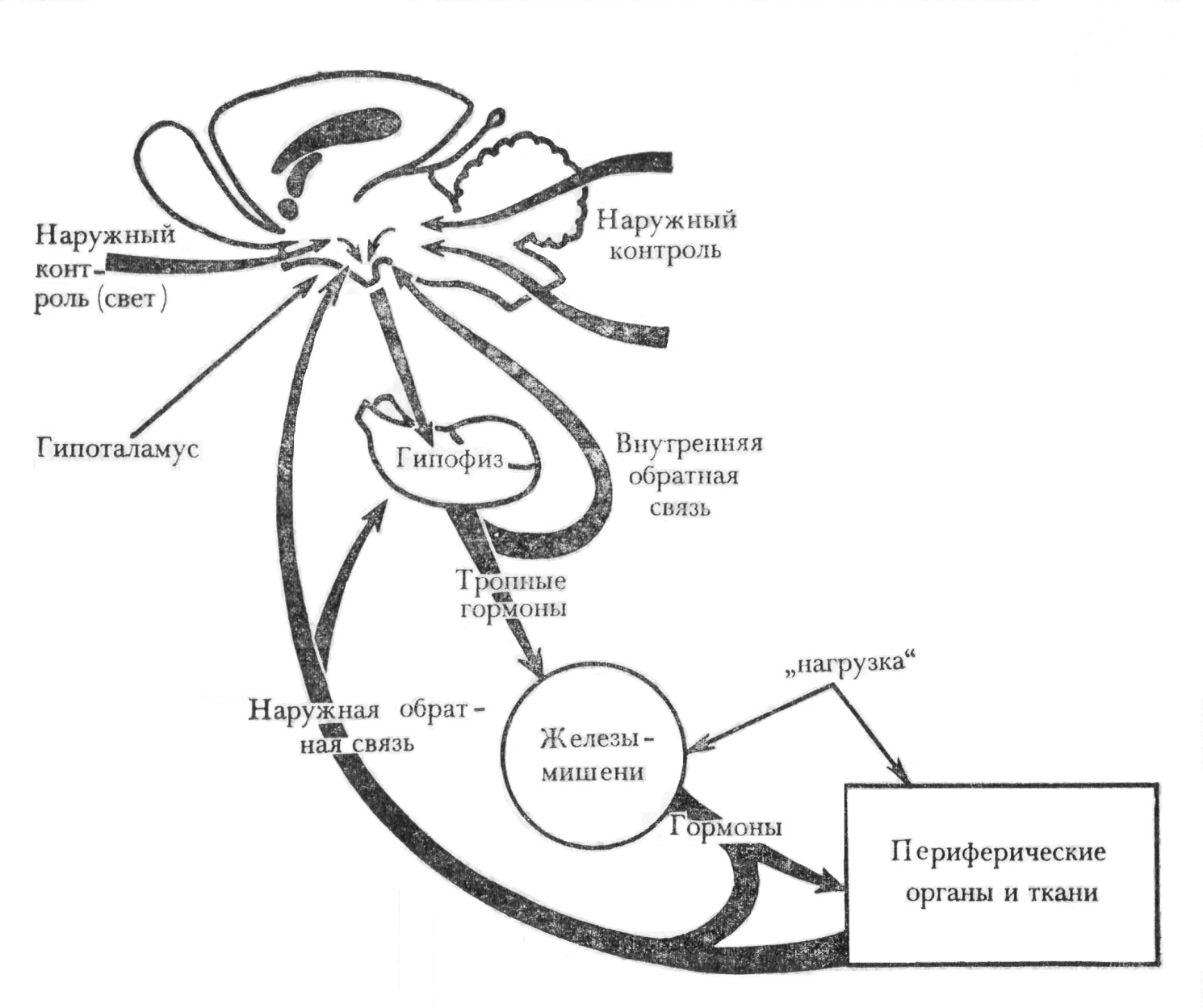 Гипоталамическая регуляция функций аденогипофиза контролируется отрицательной обратной связью. Например, кортиколиберин увеличивает секрецию АКТГ, который тормозит активность гипоталамических клеток, продуцирующих кортиколиберин. В системе регуляции активности длинных эндокринных осей "гипоталамус-гипофиз-железа-мишень" эта петля обратной связи носит название "короткой петли". Второй вариант регуляции активности такой же оси – "длинная петля" обратной связи, т.е. взаимодействие между гипоталамусом и железой-мишенью, основанное на существовании чувствительности гипоталамических нейронов, продуцирующих соответствующий рилизинг-фактор, к гормону соответствующей железы-мишени. Все эти взаимодействия обеспечивают поддержание эндокринного гомеостаза. 4. Внешний контроль. В нем принимают участие лимбические структуры, старая и новая кора, через которые осуществляются воздействия из внешней среды (холод, тепло, свет, факторы, вызывающие психическое и эмоциональное напряжение, и т.д.). Внешний контроль переводит эндокринную систему на иной функциональный уровень, соответствующий новым потребностям организма, т.е. адаптацию к меняющимся условиям внешней среды Механизмы нарушений энергетического и углеводного обмена при гипертиреозе Уменьшение запасов жира: усиление мобилизации жира из депо и его окисление в печени, торможение перехода углеводов в жир. Усиление углеводного обмена: активация фосфорилазы и гексокиназы печени, усиление пентозного пути обмена углеводов, активация инсулиназы печени. Механизмы развития гипергликемии при гипертиреозе: избыток тироксина → увеличение гликогенолиза → гипергликемия; избыток тироксина → повышение активности гексокиназы → усиление всасывания глюкозы в кишечнике гипергликемия; избыток тироксина → увеличение активности инсулиназы в печени → разрушение инсулина → гипергликемия; избыток тироксина → усиления пентозного пути → повышенное образование НАДФ-Н2 в тканях → увеличенное образование кортикостероидов → гипергликемия. Нарушения энергетического обмена: тиреотоксикоз → разобщение окисления и фосфорилирования митохондриях клеток → энергия окисления НАД-Н2 и НАДФ-Н2 не аккумулируется в АТФ → увеличение концентрации АДФ и неорганического фосфата → усиление окислительных процессов; разобщение окисления и фосфорилирования → уменьшение концентрации АДФ и неорганического фосфата → усиление окислительных процессов. Условия (факторы риска) возникновения расстройств нервной системы, механизмы их влияния. Патогенные факторы, вызывающие повреждения нервной системы, имеют экзогенную либо эндогенную природу. Экзогенные патогенные факторы могут быть нейротропными, поражающими определенные структуры нервной системы, т.е. специфическими. Неспецифические этиологические факторы повреждают не только нервную, но и другие ткани. К экзогенным факторам, поражающим нервную систему, относятся биологические возбудители: вирусы (бешенство, полиомиелит), микробы (лепра), растительные токсины (стрихнин, кураре), микробные токсины (ботулинический, столбнячный), спирты (этиловый, метиловый), ядохимикалии (хлорофос), отравляющие вещества и др. Специфическим для человека патогенным фактором является слово. Оно может вызвать нарушения психической деятельности, поведения, расстройства различных функций по условно-рефлекторному механизму. Эндогенные патогенные факторы делятся на первичные и вторичные. К первичным относятся наследственные нарушения деятельности генетического и хромосомного аппаратов нейронов. С ними связаны наследственные болезни нервной системы (болезнь Дауна, эндогенные психозы и др.), нарушения кровообращения в различных отделах ЦНС, ишемия и др. К вторичным эндогенным патогенным воздействиям относятся поражения внутренних органов и систем, когда нервная ткань вовлекается в патологический процесс в ходе развития основного заболевания (печеночная энцефалопатия, уремическая кома, диабетические нейропатии и комы и т.д.). Этиологичекие факторы вызывают изменения в нервной системе. Последние играют роль патогенетических факторов: изменения нейронов, нарушение выделения и рецепции нейромедиаторов, приобретенные альтерации генома нейронов, изменения межнейрональных отношений, нервной трофики, образование антител к нервной ткани, нарушение работы антисистем (противоболевой, противосудорожной и др.). Типовыми патогенетическими изменениями могут быть формирование агрегатов гиперактивных нейронов, представляющих собой генераторы патологически усиленного возбуждения (ГПУВ), образование патологических детерминант, патологических систем и патологической доминанты. Понимание особенностей патогенеза и знание механизмов развития патологического процесса необходимы для проведения адекватной патогенетической терапии. Так, бесполезно лечить вызванные столбнячным токсином поражения ЦНС только противостолбнячной сывороткой, нейтрализующей столбнячный токсин, так как последний уже связался с нервными элементами и вызвал соответствующие изменения в ЦНС (в частности, повреждение белков, участвующих в выделении тормозных передатчиков). Терапия на этой стадии должна быть направлена на устранение последствий действия столбнячного токсина (подавление гиперактивности нейронов, борьба с судорогами и др.). Применение противостолбнячной сыворотки на данной стадии необходимо для нейтрализации новых порций столбнячного токсина, продуцируемого в ране столбнячной палочкой. Реализация патогенных воздействий зависит от их силы и продолжительности - чем сильнее и длительнее эти воздействия, тем значительнее их эффект. Однако даже слабые патогенные воздействия, если они продолжительны и постоянны, могут вызывать глубокие и устойчивые изменения нервной системы. Например, при дробном, повторяющемся введении нейротропных токсинов (столбнячный, ботулинический и др.) их суммарная доза, вызывающая патологический эффект и гибель животного, может быть меньше той, которая вызывает аналогичный эффект при однократном введении всей дозы токсина (феномен Беринга). Ежедневная электрическая стимуляция структур мозга током подпороговой силы, не сопровождающаяся видимой реакцией, обусловливает нарастание судорожной готовности мозга. С течением времени на те же подпороговые воздействия животное отвечает уже судорогами (феномен «раскачки», или киндлинг). В повседневной жизни длительно действуют многие стрессорные, неврозогенные факторы, профессиональные вредности и т. п. Факторы, не вызывающие патологии исходно нормальной нервной системы, могут приобрести патогенное значение для нервной системы, измененной предыдущими патологическими процессами, при генетически обусловленной предрасположенности, повышенной возбудимости и пр. Лимбические структуры, в частности гиппокамп, более других способны развивать и сохранять патологическую гиперактивность, которая может быть вызвана даже однократным патогенным воздействием. Важную роль в сохранении патологических эффектов играет пластичность нервной системы - способность закреплять возникшие изменения. Это свойство обеспечивает возможность ее развития, образования новых связей, обучения, структурных перестроек и др. Однако пластичность - слепая сила, она закрепляет не только биологически полезные, но и патологические изменения. Благодаря пластичности закрепляются возникшие структурнофункциональные патологические изменения в нервной системе (например, синаптические нарушения, образовавшиеся генераторы возбуждения, патологические системы и др.). С пластичностью связаны во многих случаях хронизация патологического процесса и его устойчивость к лечебным воздействиям. Патогенетические изменения в нервной системе представляют собой два рода явлений. Первое из них - повреждение и разрушение морфологических структур, функциональных связей и физиологических систем. Оно обозначено И.П. Павловым как «полом» и является результатом непосредственного действия патогенного агента. Другое явление заключается в возникновении новых, патологических интеграций из измененных нервных структур. Сам «полом» не является развитием патологического процесса. Он играет роль причины и условия этого развития, которое осуществляется собственными эндогенными механизмами поврежденной нервной системы. На уровне межнейрональных отношений такой интеграцией является агрегат гиперактивных нейронов, на уровне межклеточных отношений - новая организация, состоящая из измененных отделов ЦНС - патологическая система. Таким образом, собственно патогенез нервных расстройств характеризуется не только разрушением, но и возникновением патологических образований - агрегата нейронов и патологической системы, т.е. происходит раз- рушение физиологических и формирование патологических систем. Типовые формы расстройств чувствительности:определение понятий,виды по уровню поражения сенсорной системы, причины их развития.  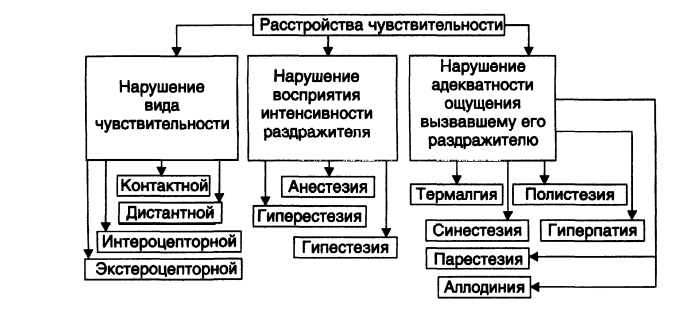  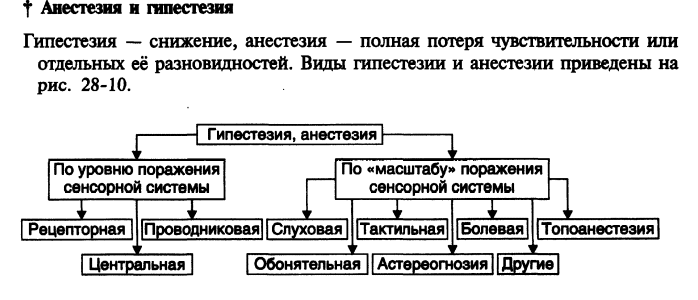      Вариант 8 Процессы, составляющие эндокринную функцию. Генетические обусловленные дефекты биосинтеза гормона I. Биосинтез гормонов. Известны два основных типа генетического контроля синтеза гормонов: 1. Прямой контроль – синтез в полисомах предшественников белково-пептидных гормонов, характеризующийся схемой: ген → мРНК → прогормон → гормон. 2. Опосредованный контроль по схеме: гены → мРНК → фермент → гормон. II. Секреция. Секреция многих гормонов осуществляется импульсно, дискретными порциями. При этом секреторный процесс может включать различные механизмы: 1. Освобождение гормона из секреторных гранул, происходящее с использованием энергии АТФ и при участии ионов кальция (белково-пептидные гормоны, катехоламины). 2. Освобождение из белковосвязанной формы (тиреоидные гормоны).3. Экзоцитоз по схеме: миграция гранул, содержащих гормон, к мембране клетки → растворение мембраны в месте контакта → прорыв содержимого гранулы в межклеточное пространство → диффузия в капилляры.4. Диффузия через плазматические мембраны (стероидные гормоны). III. Транспорт гормонов кровью. Происходит в двух формах: свободной и связанной. В отношении транспорта в связанной форме выделяют: 1.Специфическое связывание со специальными транспортными белками 2.Неспецифическое связывание – связывание с гамма-глобулинами, ад-сорбция на эритроцитах. Биологическое значение связывания: предотвращение чрезмерного гормонального эффекта; создание биологического резерва гормона; защита гормона от быстрой инактивации; защита гормона от быстрого выведения. IV. Взаимодействие гормона с клеткой-мишенью включает процесс рецепции и трансдукции. Рецепция основана на существовании на поверхности или внутри клетки специальных веществ, обладающих высокой избирательной чувствительностью (аффинностью) к сигнальной молекуле-лиганду. В зависимости от локализации рецепторов различают два основных типа взаимодействия: мембранный (контактный, внеклеточный) и внутриклеточ-ный, включающий два варианта: цитозольный и ядерный . 1. Мембранный тип рецепции характерен для белковых и полипептидных гормонов, для которых мембрана клеток непроницаема. Последовательность взаимодействий при этом: взаимодействие гормона и рецептора → образование активного комплекса "гормон + рецептор" → активация соответствующего фермента, включающего определенную систему вторичных (вторых) посредников, которые обеспечивают формирование ответа клетки на сигнал (гормон). 2. Внутриклеточный тип рецепции. А. Цитозольный тип внутриклеточной рецепции. Характерен для стероидных гормонов, проникающих через мембрану клеток. Схема взаимодействия: образование активного комплекса "гормон + рецептор" → транслокация комплекса в ядро клетки и связывание с хроматиновым рецептором → избирательная инициация транскрипции мРНК → изменение белкового синтеза. Б. Ядерный тип внутриклеточной рецепции установлен для тиреоидных гормонов. Внутриклеточные рецепторы локализованы в ядре клетки и связаны с хроматином. Связывание рецепторов с тиреоидными гормонами усиливает экспрессию генетической информации с усилением синтеза специфической мРНК, кодирующей ферментные белки соответствующего биологического ответа. Трансдукция. Образование комплекса гормон – рецептор инициирует активацию внутриклеточных процессов, обеспечивающих в конечном итоге ответ клетки, обусловленный ее спецификой. Это явление получило название трансдукции биологического сигнала в клеточный ответ. V. Инактивация гормонов. В этом конечном этапе любой эндокринной функции принимают участие обменные процессы, протекающие при использовании гормона в реагирующих тканях (активация, реактивация, взаимопревращения), т.е. периферические превращения и катаболизм, а также специальные процессы инактивации. Генетически обусловленные дефекты биосинтеза гомонов: 1. Гипофункция железы 2. Накопление в железе образующихся до места блокады промежуточных продуктов биосинтеза 3. Нарушение механизма обратной связи и развитие дополнительных патологических процессов. |
