Билеты ответы. Билеты 2018г (Восстановлен). Задача по специальности состоит из описания конкретной ситуации и пяти заданий к ней
 Скачать 0.97 Mb. Скачать 0.97 Mb.
|
|
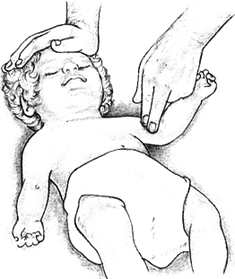
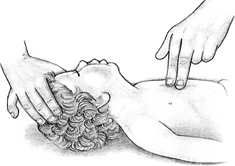
НА ГОСПИТАЛЬНОМ ЭТАПЕ ПРИГОТОВИТЬ а) аппаратуру и инструментарий: шприцы, иглы, пузырь для льда, грелка, лоток; б) лекарственные препараты: 3% раствор перекиси водорода, 0,1 % раствор адреналина, 1% викасол, гипертонический раствор хлорида натрия, 10% глюконат кальция, дицинон, аминокапроновая кислота. Оценка достигнутого: носовое кровотечение прекратилось – рекомендации осмотра ЛОР-врача; носовое кровотечение продолжается – госпитализация в стационар Задание № 2 Оцениваемые компетенции: ОК1,ОК2,ОК3, ОК6, ОК12,ПК2.1, ПК2.2, ПК2.3, ПК2.4, ПК2.5 Инструкция и условия выполнения задания: Внимательно прочитайте вопросы Отвечая на вопросы, будьте последовательны в изложении Максимальное время выполнения задания: 15 мин. Ребенок родился от 1 беременности, роды затяжные, обвитие пуповины вокруг шеи. Масса тела при рождении 3200 г, длина 51 см, оценка по шкале Апгар – 5 баллов. При сестринском обследовании выявлено: кожные покровы цианотичные, ребёнок вялый, физиологические рефлексы и мышечный тонус умеренно снижены, отмечается тремор рук и подбородка, дыхание аритмичное, ЧДД — 32 в минуту, ЧСС — 100 в минуту. Вопросы к заданию №2 1. Определите и обоснуйте неотложное состояние, которое развилось у ребёнка. Асфиксия 2. Составьте алгоритм неотложной помощи с обоснованием каждого этапа. АЛГОРИТМ ОКАЗАНИЯ НЕОТЛОЖНОЙ ПОМОЩИ ПРИ АСФИКСИИ НОВОРОЖДЕННОГО Информация, позволяющая медицинской сестре заподозрить асфиксию новорожденного: дыхание отсутствует или затруднено; мышечный тонус, двигательная активность, реакция на осмотр снижена или отсутствует; цианоз или бледность кожных покровов; оценка по шкале Апгар 0-6 баллов ТАКТИКА МЕДИЦИНСКОЙ СЕСТРЫ
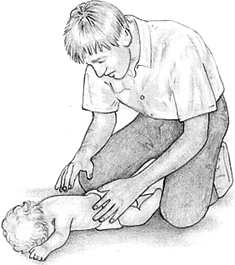
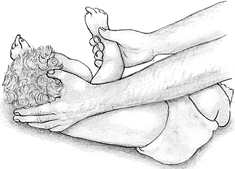
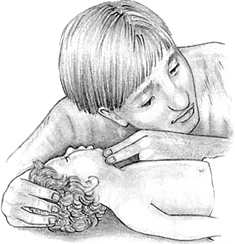
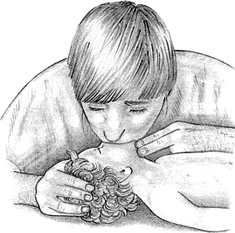
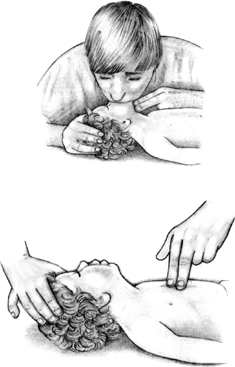
НА ГОСПИТАЛЬНОМ ЭТАПЕ ПРИГОТОВИТЬ а) аппаратуру и инструментарий: обогреваемый столик, источник лучистого тепла, тёплые стерильные пелёнки, детский ларингоскоп, эндотрахеальные трубки, аппаратура для подачи кислорода, мешок Амбу, аппарат ИВЛ, электроотсос, резиновые груши, отсосные катетеры, фонендоскоп, кардиомонитор, шприцы, иглы. б) лекарственные препараты: адреналин 0,1%, изотонический раствор натрия хлорида, витамин К, 5% альбумин, 4% натрия гидрокарбонат. Оценка достигнутого: дыхание самостоятельное, ЧСС выше 100, кожа розовая (или акроцианоз) – реанимационные мероприятия прекращают. ЧСС ниже 100 – реанимационные действия продолжаются Продемонстрируйте ИВЛ и закрытый массаж сердца новорожденному на кукле-фантоме. Технология проведения сердечно-легочной реанимации пациента / пострадавшего. Ребенок до 1 года. Информация, позволяющая медицинской сестре заподозрить неотложное состояние – клиническую смерть: отсутствие сознания; отсутствие дыхания (редкое дыхание или любой тип патологического дыхания является абсолютным показанием для проведения СЛР); отсутствие пульса на плечевой артерии; отсутствие спонтанной двигательной реакции; широкие зрачки; кожные покровы бледные.
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| | Экзаменационный билет №2 | | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Задание № 1 Пациент 22 лет поступил на лечение в кожное отделение с диагнозом: чесотка. Пациент жалуется на зуд, усиливающийся в ночное время, высыпания на коже. Настоящие жалобы появились 2 дня назад, после временного проживания в общежитии. При осмотре медицинская сестра выявила: состояние пациента удовлетворительное, положение активное. На коже живота, боковых поверхностей туловища, в межпальцевых складках кистей, по сгибательным поверхностям верхних и нижних конечностей имеются везикуло-папулезные высыпания, чесоточные ходы, экскориации. Других изменений не выявлено. Пациенту назначено: 1. Режим палатный, диета № 15. 2. Клинический минимум. 3. Обработка кожи 20% эмульсией бензилбензоата, но он не знает, как это правильно делать. Вопросы к заданию №1 Составьте план сестринского ухода данного пациента с учётом этапов сестринского процесса. Объясните пациенту, как он должен вести себя в отделении. Обучите пациента правилам обработки кожи бензилбензоатом. Чесотка, определение, причины развития, клинические проявления, принципы лечения. нкубационный период чесотки от трех дней до двух недель, но при внимательном осмотре можно заметить места входа чесоточного клеща уже в первые дни после инфицирования. После того, как самки начинают активно откладывать яйца, клинические проявления чесотки нарастают. Отмечается нестерпимый зуд, усиливающийся в вечернее и ночное время. На коже видны чесоточные ходы в виде линейных воспаленных участков, воспалительная реакция при чесотке объясняется еще и присутствием в слюне паразита химически активных веществ, поэтому в зоне поражения может наблюдаться аллергическая инфильтрация. Из-за сильного зуда, кожа мацерируется, на теле наблюдаются расчесы, иногда покрытые кровянистыми корочками. Клинические проявления чесотки зависят от активности жизнедеятельности клеща, от того, насколько соблюдается личная гигиена и от степени аллергизации организма к возбудителю. Лечение чесотки При терапии чесотки вне зависимости от схемы, необходимо обрабатывать всю кожу, а не только пораженные участки, за исключением волосистой части головы (кроме случаев, когда чесотка локализуется и на коже головы). Мытье тела и смена нательного и постельного белья совершать только до и после лечения чесотки, во время терапии мытье тела запрещено. Продемонстрируйте на статисте технику обработки кожи 20% эмульсией бензилбензоата. Бензилбензоат, выпускаемый в виде эмульсий, является самым распространенным антискабиозным препаратом, так как он обладает малой токсичностью и высокой эффективностью. Перед применением необходимо вымыть все тело, потом обработать верхние конечности, нижние конечности и туловище за исключением волосистой части головы. Время втирания должно составлять не менее двух минут на каждую область. Производится смена нательного и постельного белья с двойным проглаживанием после стирки. Через два дня по той же схеме проводится повторный курс. Этим достигается воздействие на особи, которые находились в фазе личинок. При полном купировании эпидемического очага и отсутствии реинфицирования двойного курса Бензилбензоатом достаточно чтобы вылечить чесотку. После окончания лечения мебель, одежду необходимо обработать раствором антисептика или же УФ-облучением | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||