Экзамен инфекции. 1 билет. Инф болезни
 Скачать 0.53 Mb. Скачать 0.53 Mb.
|
6 билет. ИММУНИТЕТУстойчивость организма, его способность противостоять чужеродным агентам. 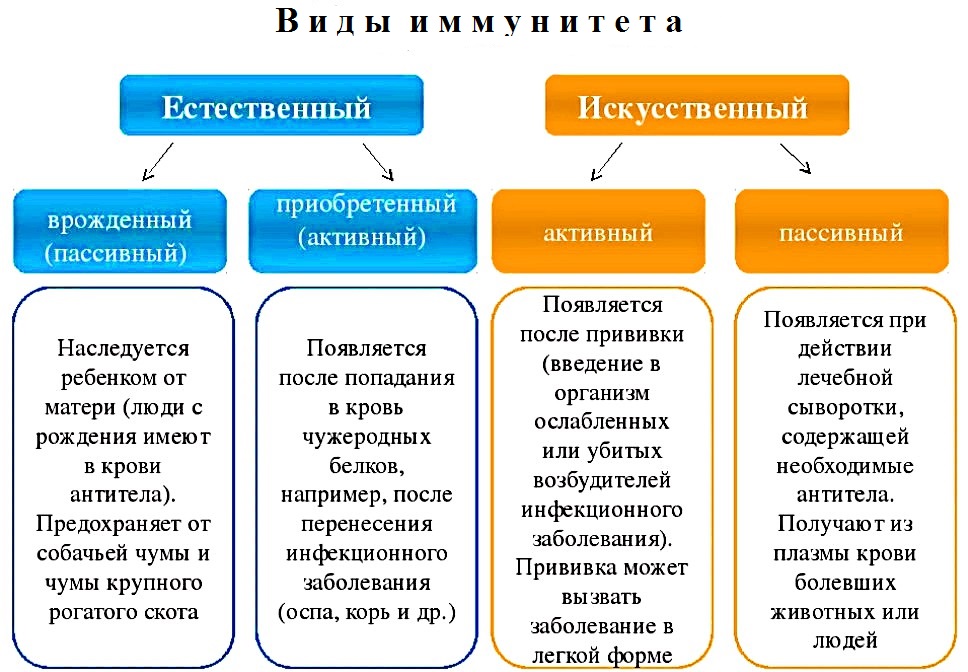 Неспецифические механизмы иммунитета – это общие факторы и защитные приспособления организма. К ним относятся кожа, слизистые оболочки, явление фагоцитоза, воспалительная реакция, лимфоидная ткань, барьерные свойства крови и тканевых жидкостей. Каждый из этих факторов и приспособлений направлен против всех микробов. Неповреждённые кожа, слизистые глаз, дыхательных путей с ресничками мерцательного эпителия, желудочно-кишечного тракта с кислотами и ферментами, половых органов с нормальной микрофлорой являются непроницаемыми для большинства микроорганизмов. Слюна содержит лизоцим, обладающий антимикробным действием. В слизистых оболочках желудка и кишечника вырабатываются кислоты, щелочи, энзимы - ферменты, которые способны уничтожить болезнетворные микробы (патогены), а также вредные вещества, попадающие туда. На слизистых оболочках существует естественная микрофлора, способная препятствовать прикреплению патогенов к этим оболочкам, и защищать, таким образом, организм. Кислая среда желудка и кислая реакция кожи – биохимические факторы не специфической защиты. Слизь также неспецифический фактор защиты. Она покрывает клеточные мембраны на слизистых оболочках, связывает попавшие на слизистую оболочку патогены и убивает их. Состав слизи смертелен для многих микроорганизмов. Специфические механизмы иммунной защиты - это вторая составляющая иммунной системы. Они срабатывают при проникновении чужеродного микроорганизма (патогена) через естественные неспецифические защитные приспособления организма. Появляется воспалительная реакция на месте внедрения патогенов. Воспаление локализует инфекцию, происходит гибель проникших микробов, вирусов или других частиц. Основная роль в этом процессе принадлежит фагоцитозу. Фагоцитоз – поглощение и ферментативное переваривание клетками фагоцитами микробов или других частиц. При этом организм освобождается от вредных чужеродных веществ. В борьбе с инфекцией происходит мобилизация всех защитных сил организма. С 7 – 8 дня болезни включаются специфические механизмы иммунитета. Это образование антител в лимфатических узлах, печени, селезёнке, костном мозге. Специфические антитела образуются в ответ на искусственное введение антигенов при проведении прививок или в результате естественной встречи с инфекцией. 7 билет. БРЮШНОЙ ТИФИнфекционная патология острого характера, вызываемая бактерией Salmonella typhy, которая поражает эндотелиальную выстилку сосудов и лимфоидные формирования тонкого кишечника. Антропоноз (повсеместная) инфекция, но преимущественно распространённая в тёплых странах. Первоисточник инфекции — люди (больные и носители). Ненамеренным источником брюшнотифозной бактерии иногда становятся улитки, устрицы, инфицирующиеся в контаминированной (загрязнённой вирусом) воде. Механизм передачи — фекально-оральный (водный, пищевой, контактно-бытовой пути). Основные факторы заражения — это вода и пища, загрязнённые тифозной бактерией. Индекс восприимчивости организма (его способность реагировать на внедрение возбудителя развитием заболевания или носительства) составляет 40-50%. Сезонность летне-осенняя (в жарких странах круглогодично). Иммунитет типоспецифичный, продолжительный, однако не исключается вторичное заболевание через длительное время. Инкубационный период длится от 7 до 25 дней. Заболевание начинается постепенно, при этом лихорадка имеет постоянный характер. Патогенез: Входные ворота — рот. Далее микроорганизмы переходят в желудок (часть их гибнет), затем в тонкий кишечник и его слизистую оболочку, где захватываются макрофагами, в которых тифозные бациллы не только не погибают, но живут и даже множатся После этого сальмонеллы мигрируют в лимфоидные органы тонкого кишечника (одиночные лимфатические узлы и бляшки Пейера), а оттуда в умеренном количестве попадают в кровь. Начинается развитие бактерий в брыжеечных и забрюшинных лимфоузлах, а после посредством грудного протока происходит высвобождение их в системный кровоток — начинается бактериемия (часть их гибнет с высвобождением эндотоксина), вызывая интоксикацию: происходит токсинный удар по нервным центрам с преобладанием процессов торможения. В дальнейшем при борьбе организма и микроба начинается освобождение человеческого тела от сальмонелл посредством органов выделения (преимущественно в печени): большая часть их погибает, а некоторые поступают с желчью в просвет кишечника и выделяются в окружающую среду, а оставшиеся снова проникают в лимфоидные образования кишечника. Отдача брюшнотифозной бактерии идёт различными путями с различными секретами организма (кал, моча, пот, материнским молоком). Приблизительно на пятый день заболевания появляются антитела IgM к возбудителю, а к концу второй недели специфические антитела Ig G. Под влиянием иммунных факторов может происходить L-трансформация бактерий, приводящая к длительному неинфекционному процессу (для иммунитета) и возникновению рецидивов. Периоды патологических изменений в тонком кишечнике: первая неделя — набухание групповых лимфатических фолликулов; вторая неделя — их некроз; третья неделя — отторжение некротических масс и образование язв; третья-четвёртая неделя — период чистых язв; пятая-шестая неделя — заживление язв. Симптомы: Лихорадочный период составляет 2-3 недели, при этом отмечаются значительные колебания температуры тела в суточной динамике. Одним из первых симптомов, развивающихся в первые дни, является побледнение и сухость кожи. Высыпания появляются, начиная с 8-9 дня болезни, и представляют собой небольшие красные пятна до 3 мм в диаметре, при надавливании кратковременно бледнеющие. Высыпания сохраняются в течение 3-5 дней, в случае тяжелого течения приобретают геморрагический характер. На протяжении всего периода лихорадки и даже при ее отсутствии возможно появление новых элементов сыпи. Утолщение языка, на котором четко отпечатываются внутренние поверхности зубов. Язык в центре и у корня покрыт белым налетом. При пальпации живота отмечается вздутие вследствие пареза кишечника, урчание в правом подвздошье. Больные отмечают склонность к затруднению дефекации. С 5-7 дня заболевания может отмечаться увеличение размеров печени и селезенки (гепатоспленомегалия). Начало заболевания может сопровождаться кашлем, при аускультации легких отмечаются сухие (в некоторых случаях влажные) хрипы. На пике заболевания наблюдается относительная брадикардия при выраженной лихорадке – несоответствие частоты пульса температуре тела. Отмечается приглушение сердечных тонов, гипотония. Разгар заболевания характеризуется интенсивным нарастанием симптоматики, выраженной интоксикацией, токсическим поражением ЦНС (заторможенность, бред, галлюцинации). Осложнения: Инфекционно-токсический шок; Почечная недостаточность (анурия); Перитонит. Диагностика: Клинический анализ крови (лейкопения, лимфоцитоз, умеренное ускорение СОЭ) Анализ мочи (белок, эритроцитурия, повышенное содержание цилиндров) Бактериология (посев крови на среду Раппопорт с добавлением желчи) Серологический метод - РНГА, изменение титра Лечение: Этиотропная терапия заключается в назначении курса антибиотиков (хлорамфеникол, ампициллина). Совместно с антибиотикотерапией с целью профилактики рецидивирования заболевания и формирования бактерионосительства нередко проводят вакцинацию Сестринский уход: Контроль за соблюдением строгой изоляции больного и бактерионосителя Контроль за соблюдением строгого постельного режима Контроль за режимом приема пищи Контроль за соблюдением водного режима Контроль за переданными продуктами от родственников Контроль за соблюдением чистоты кожи и слизистых Контроль за чистотой постельного и нательного белья Профилактика пролежней Контроль за ЧСС, температурой тела, ЧД, ЧП, АД, за стулом и мочеиспусканием, психическим состоянием больного При появлении первых признаков осложнения сообщить врачу |
