зачет_урология_теория. 1. Количественные изменения мочи и
 Скачать 0.52 Mb. Скачать 0.52 Mb.
|
Дифференциальная диагностика острого серозного и острого гнойного пиелонефрита.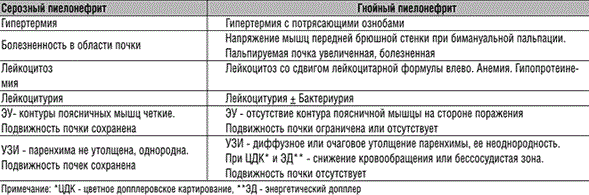 Острый паранефрит. Клиника. Диагностика. Лечение.Паранефрит - воспаление околопочечной жировой клетчатки. Нередко болезнь возникает после травмы или охлаждения поясничной области или гематогенного проникновения в околопочечную клетчатку микрофлоры из гнойных очагов в других органах (абсцесса, фурункула, ангины и др.). Это первичный паранефрит. При переходе инфекции на паранефрий, в том числе при прорыве гнойника из соседних органов (почки, печени, червеобразного отростка и др.), возникает вторичный паранефрит. Клиника. Острый паранефрит начинается с повышения температуры тела до 39-40°С, что сопровождается признаками тяжелой интоксикации. Через 3-4 дня к этому присоединяется боль в поясничной области на стороне развивающегося гнойника. При осмотре пациента с паранефритом можно заметить сглаженность поясничной области, вынужденное положение тела с приведенным к животу бедром на больной стороне. Вследствие вовлечения в воспалительный процесс поясничной мышцы становится резко болезненной даже попытка разогнуть согнутую ногу. Диагностика.Для распознавания паранефрита необходимо учитывать и клиническую картину болезни, и результаты урографии. При этом можно обнаружить на урограммах сколиоз поясничного отдела позвоночника и отсутствие контура поясничной мышцы. На выделительных урограммах дыхательные движения почки на стороне паранефрита отсутствуют или резко ограничены. УЗИ при остром гнойном паранефрите может выявить очаги гнойного расплавления жировой клетчатки. Дифференциальная диагностика. Если заболевание сопровождается наличием плотного бугристого образования, определяемого в поясничной области, то его следует дифференцировать от опухоли почки. Лечение. Острый паранефрит в ранней стадии излечивается консервативно. Назначают антибиотики, сульфаниламиды, средства, восстанавливающие микроциркуляцию, витамины, иммуномодуляторы, физиотерапевтические процедуры. При неэффективности консервативного лечения и подозрении на нагноение необходима операция, заключающаяся в люмботомии, вскрытии паранефрального абсцесса и ревизии всех гнойников, всей околопочечной клетчатки и дренировании ее трубками тампонами. Прогнозпри остром паранефрите обычно благоприятный Хронический пиелонефрит. Клиника. Диагностика. Лечение.Пиелонефрит — неспецифический инфекционно-воспалительный процесс, протекающий преимущественно в тубулоинтерстициальной зоне почки Клиническоетечениехронического пиелонефрита отличается упорным течением и склонностью к обострениям. В фазе ремиссии симптомы болезни отсутствуют. При активном воспалении налицо картина острого пиелонефрита со всеми присущими ему симптомами. Обострению хронического пиелонефрита могут способствовать охлаждение и изменение климатических условий проживания, повышенные физические и психические нагрузки и нарушение уродинамики. Клинические симптомы вне обострения болезни: Общие: -слабость и утомляемость -головная боль -сухость во рту -снижение работоспособности -эпизодический субфебрилитет -уменьшение относительной плотности мочи Местные: -тяжесть или тупая боль в поясничной области -помутнение мочи Поактивностивоспалительногопроцессав почке хронический пиелонефрит подразделяют на 3 фазы: Фаза активного воспалительного процесса Субфебрилитет, иногда и более высокая температура тела, недомогание, повышенная утомляемость, боли в поясничной области, ознобы, лейкоцитурия свыше 25 000 в 1 мл мочи, бактериурия свыше 100 000 и более в 1 мл мочи, наличие активных лейкоцитов и клеток Штернгеймера-Мальбина, повышение в крови количества средних молекул в два-три раза, увеличение СОЭ. Фаза латентного воспалительного процесса Клинические симптомы заболевания отсутствуют, в моче большое количество лейкоцитов с обнаружением среди них активных лейкоцитов – свидетельство наличия пиелонефрита. Фаза ремиссии Жалобы отсутствуют, лабораторные показатели находятся в пределах нормы. Называют периодом клинического выздоровления. Диагностика.Почти у половины больных хронический пиелонефрит протекает без выраженных урологических симптомов. Среди всех лабораторных исследований приоритет отдается анализам мочи. Если обычная микроскопия ее осадка не выявляет повышенного количества лейкоцитов, то необходимо выполнение исследований для обнаружения скрытой лейкоцитурии: проба Каковского-Аддиса (количество лейкоцитов в суточной моче), проба Амбурже (количество лейкоцитов, выделяющихся за 1 мин), проба Альмейды-Нечипоренко (количество лейкоцитов в 1 мл свежевыпущенной мочи). Не менее существенно для выявления хронического пиелонефрита и определение степени бактериурии. Присутствие в 1 мл мочи не менее 105 колониеобразующих единиц (КОЕ) микроорганизмов подтверждает пиелонефрит. При бессимптомном течении хронического пиелонефрита для его выявления по специальным показаниям могут применяться провокационные тесты (преднизолоновый или пирогеналовый). Обоснование наличия хронического пиелонефрита будет более убедительным, если после провокации обнаружится лейкоцитурия. Некоторую диагностическую ценность имеют снижение относительной плотности мочи, уменьшение скорости канальцевой секреции и реабсорбции, поскольку при хроническом пиелонефрите прежде всего нарушается функция канальцев. На обзорной урограмме: уменьшение размеров и повышение плотности тени почки, вызванные рубцовыми изменениями ее паренхимы (при длительно существующем хроническом пиелонефрите) На выделительных урограммах: чашки могут быть раздвинуты, а шейки их сужены (преобладание процессов инфильтрации), или наоборот - чашки приобретают булавовидную форму и сближаются (преобладание процессов рубцевания). На отсроченных урограммах можно видеть задержку выведения рентгеноконтрастного вещества из больной почки. Симптом Ходсона: на выделительной урограмме при соединении чашек больной почки получается ломаная линия (в норме она должна быть выпуклой, параллельной наружному контуру почки). Симптом обнаруживают примерно у каждого третьего больного с хроническим пиелонефритом. Уменьшение количества функционирующей паренхимы у больных с хроническим пиелонефритом можно оценить по процентному отношению площади чашечно-лоханочной системы к площади всей почки. Если этот показатель выше 40 %, значит, есть основание говорить о хроническом пиелонефрите. Характерные артериографические признаки хронического пиелонефрита - уменьшение числа и даже полное исчезновение мелких сегментарных артерий, уменьшение длины и коническое сужение к пери ферии крупных сегментарных артерий, которые «теряют» свои ветви («обгорелое дерево»). По мере усугубления процесса сморщивания почки тень ее на нефрограмме становится меньше, снижается и количество сосудов почки. Радиоренография позволяет оценить секреторную функцию канальцев и функцию выведения мочи каждой почкой отдельно и охарактеризовать эти процессы в динамике наблюдения за больным. При сцинтиграфии иногда выявляется дефект накопления радиофармпрепарата соответственно локализации рубцово-склеротических изменений в почке. В последнем случае необходима дифференциальная диагностика с новообразованием почки. Дифференциальную диагностику хронического пиелонефрита, кроме новообразования почки, необходимо проводить с гипоплазией, туберкулезом, гломерулонефритом, амилоидозом почки. При сморщивании почки необходима дифференциальная диагностика с гипоплазией почки. Лечениедолжно предусматривать: устранение причин, вызывающих нарушение оттока мочи или почечного кровообращения; проведение этиотропной антибактериальной терапии; назначение иммунокорригирующих средств. Для восстановления оттока мочи проводят оперативные вмешательства в зависимости от «первичного» заболевания - нефролитиаза, ДГПЖ, нефроптоза, гидронефроза и др. Антибиотики и химиотерапевтические средства назначают с учетом чувствительности микрофлоры мочи к антибактериальным препаратам. Для лечения применяют полусинтетические пенициллины, цефалоспорины, аминогликозиды, тетрациклины, макролиды, фторхинолоны, а также химиопрепараты. Дозы препаратов и длительность лечения больных с хроническим пиелонефритом зависят от фазы активности воспалительного процесса и функционального состояния почки. Один из принципов лечения больных с хроническим пиелонефритом - частая смена антибактериальных средств из-за быстрого развития устойчивости к ним возбудителей заболевания. Прогнозпри хроническом пиелонефрите зависит от длительности заболевания и становится неблагоприятным при развитии хронической почечной недостаточности и нефрогенной артериальной гипертензии. |
