Факультетская терапия.. 1. Острый бронхит. Этиология, патогенез. Клинические проявления поражения мелких и крупных бронхов. Профилактика заболевания. Острый бронхит
 Скачать 7.83 Mb. Скачать 7.83 Mb.
|
|
Нарушение функции проводимости (блокады сердца) – это прекращение проведения импульсов деполяризации в нижележащие отделы проводящей системы. Различают неполные блокады сердца, когда возникает или замедление, или периодическое прекращение проведения импульса, и полные, характеризующиеся полным прекращением проведе- ния всех импульсов. В зависимости от локализации выделяют блокады синоаурикулярную, внутрипредсердную, атриовентрикулярные, ножек пучка Гиса и внутрижелудочковую. Этиология. Сердечные причины – ИБС, пороки сердца, кардиомиопатии, сердечная недостаточность, гипертонический криз. Электролитные нарушения – изменение концентрации в крови ионов К, Mg, Ca. Прием лекарственных препаратов – антиаритмические средства, диуретики, антидепрессанты. Врожденные аномалии. Механизм нарушения проведения импульса: Замедление проведения и блокады. Односторонние блокады и re-entry. Блокады проведения. Методы исследования – ЭКГ, суточное мониторирование ЭКГ, чреспищеводное электрофизиологическое исследование, ЧПЭС. Электрокардиографические признаки нарушений функции проводимости сердца
45. Фибрилляция предсердий. Патогенез. Осложнения и их профилактика. Фибрилляция предсердий (ФП) — вид аритмии сердца, характеризующийся полной асинхронностью сокращений миофибрилл предсердий с прекращением их насосной функции. При фибрилляции предсердий наблюдается частое, беспорядочное, хаотичное возбуждение и сокращение отдельных групп мышечных волокон предсердий. Патогенез Для возникновения устойчивой ФП необходимо наличие двух составляющих: y пусковых или триггерных факторов аритмии; y аритмогенного субстрата аритмии, обеспечивающего самостоятельное поддержание ФП. В подавляющем большинстве случаев (95%) триггерным фактором ФП является патологическая высокочастотная электрическая активность в устьях легочных вен, отражением которой на ЭКГ является частая ранняя предсердная экстрасистолия (по типу «Р на Т») и/или пробежки предсердной тахикардии (как монофокусной, так и хаотической). Более редкими триггерными факторами фибрилляции предсердий являются экстрасистолы из полых вен, а также предсерд В настоящее время рассматриваются две альтернативные электрофизиологические гипотезы самостоятельного поддержания ФП: y наличие одного или нескольких высокочастотных роторов в предсердиях или легочных венах с постоянно меняющимся характером проведения импульсов на окружающий миокард предсердий; ные экстрасистолы. y циркуляция множественных волн микро-re-entry в предсердиях по неопределенному, случайному пути. Наиболее опасными осложнениями ФП являются тромбоэмболические, в том числе ишемический кардиоэмболический инсульт (возникновение ФП у больных без поражения клапанов сердца увеличивает риск инсульта от 5 до 10 раз, а при наличии клапанного порока — в 17 раз), тромбоэмболии сосудов конечностей и инфаркты внутренних органов. Осложнения фибрилляции предсердий Острая сердечная недостаточность - развивается в случае наличия у больного кроме ФП другой сердечно-сосудистой патологии. Если у больного нет сопутствующей патологии, тогда острые нарушения не наблюдаются. Ишемический инсульт - развивается в результате попадания тромбов из левого предсердия в сосуды головного мозга. Осложнение возникает с частотой 6% за год, при этом больше касается больных с неревматической патологией. Поэтому очень важно проводить профилактику тромбоэмболии соответствующим лечением. Меры профилактики и прогноз В отличие от фибрилляции желудочков, данная патология представляет гораздо меньшую опасность для человека. Несмотря на это, игнорирование проблемы часто становится причиной осложнений. Прогноз во многом зависит от основного заболевания. Он ухудшается при инфаркте и тяжелых сердечных пороках в анамнезе. Плохой прогноз при мерцательной аритмии на фоне тромбоэмболии. Первичная профилактика направлена на предупреждение заболеваний, на фоне которых может развиться фибрилляция. Для этого необходимо придерживаться следующих рекомендаций: вести подвижный и здоровый образ жизни; своевременно лечить артериальную гипертензию; обогатить рацион свежими фруктами и овощами; есть меньше жирной и острой пищи; пить больше жидкости; не воспринимать все близко к сердцу; заниматься спортом; отказаться от курения и алкоголя; принимать лекарства только, согласно назначенной врачом схеме; исключить контакт с химикатами. Если ритм сердца нарушен, то следует обращаться к кардиологу при первых же жалобах. Таким образом, мерцание предсердий является опасной патологией, которая с годами может привести к сердечной недостаточности. 46. Фибрилляция предсердий. Определение. Эпидемиология. Клинические проявления и классификация. 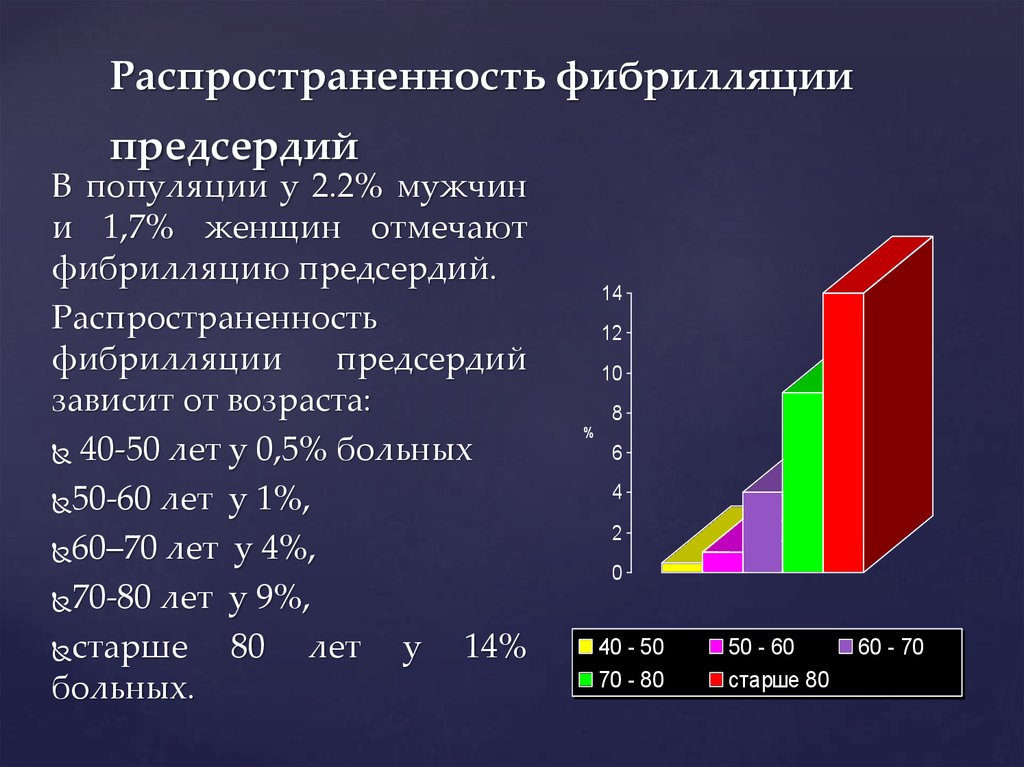 Фибрилляция предсердий (ФП) — вид аритмии сердца, характеризующийся полной асинхронностью сокращений миофибрилл предсердий с прекращением их насосной функции. При фибрилляции предсердий наблюдается частое, беспорядочное, хаотичное возбуждение и сокращение отдельных групп мышечных волокон предсердий. Фибрилляция предсердий (ФП) — вид аритмии сердца, характеризующийся полной асинхронностью сокращений миофибрилл предсердий с прекращением их насосной функции. При фибрилляции предсердий наблюдается частое, беспорядочное, хаотичное возбуждение и сокращение отдельных групп мышечных волокон предсердий.Однако наиболее типичные симптомы заболевания — сердцебиение, неправильный ритм, «перебои» в работе сердца, одышка в покое и при незначительной физической нагрузке, головокружение, боль за грудиной, отеки на ногах, предобморочные состояния, выраженная слабость. При этом имеются определенные отличия в выраженности симптомов у мужчин и женщин ФП является причиной трети всех госпитализаций по поводу нарушений ритма сердца. Основные причины госпитализаций при ФП — острый коронарный синдром, сердечная недостаточность, тромбоэмболические осложнения и необходимость неотложного купирования ФП. ФП сопряжена с двукратным возрастанием риска смерти, прежде всего кардиальной, независимо от наличия других факторов риска. Классификация ФП По течению: y Впервые выявленная ФП — впервые возникший диагностированный эпизод аритмии — может быть дебютом любой другой формы. y Пароксизмальная — рецидивирующая аритмия, эпизоды которой продолжаются не более 7 дней (часто менее 48 ч.), которые всегда купируются самостоятельно (спонтанно) с восстановлением синусового ритма. y Персистирующая — рецидивирующая аритмия, эпизоды которой самостоятельно не купируются, но синусовый ритм всегда восстанавливается после применения лекарственных препаратов или разряда электрического дефибриллятора. Эпизоды аритмии могут продолжаться более 7 дней. y Длительно персистирующая — аритмия продолжительностью более 1 года, но если стратегия лечения направлена на восстановление синусового ритма с помощью медикаментозного лечения антиаритмиками или с использованием хирургических методов. y Постоянная — аритмия, сохраняющаяся более одного года без периодов восстановления синусового ритма вне зависимости от причины этого (вследствие неэффективности применяемого для этого лечения или от неприменения его). По частоте сердечных сокращений различают следующие формы: y брадисистолическая форма ФП — протекает с нормальной или сниженной частотой сердечных сокращений (реже 60–50 желудочковых сокращений в минуту) и отсутствием дефицита пульса тахисистолическая форма ФП — характеризуется учащением сердечных сокращений (более 100 в 1 минуту в покое) и сопровождающаяся дефицитом пульса y нормосистолическая форма ФП, при которой частота сокращений желудочков находится в нормальных для здорового человека физиологических пределах (60–100 в 1 мин.) По выраженности ff волн: y крупноволновая ФП — характеризуется наличием на ЭКГ сравнительно крупных и редких (300–500 в 1 мин.) ff зубцов и амплитудой в отведении V1 более 2–3 мм; обычно наблюдается при пороках сердца с перегрузкой предсердий; y мелковолновая ФП — определяется наличием на ЭКГ относительно мелких и частых (500–700 в 1 мин.) ff волн, амплитудой в отведении V1 менее 2 мм; обычно наблюдается при кардиосклерозе. Классификация EHRA по степени выраженности клинических проявлений (EHRA-шкала) Шкала симптомов («EHRA-score») представляет простой клинический инструмент для оценки симптомов во время ФП: y EHRA I — нет симптомов; y EHRA II — легкие симптомы, обычная ежедневная активность пациента не нарушена; y EHRA III — серьезные симптомы, обычная ежедневная активность пациента нарушена; y EHRA IV — инвалидизирующие симптомы, обычная ежедневная активность пациента прекращена. 47. Фибрилляция предсердий. Клинические проявления. ЭКГ-признаки. Фибрилляция предсердий (ФП) — вид аритмии сердца, характеризующийся полной асинхронностью сокращений миофибрилл предсердий с прекращением их насосной функции. При фибрилляции предсердий наблюдается частое, беспорядочное, хаотичное возбуждение и сокращение отдельных групп мышечных волокон предсердий Однако наиболее типичные симптомы заболевания — сердцебиение, неправильный ритм, «перебои» в работе сердца, одышка в покое и при незначительной физической нагрузке, головокружение, боль за грудиной, отеки на ногах, предобморочные состояния, выраженная слабость. При этом имеются определенные отличия в выраженности симптомов у мужчин и женщин ФП является причиной трети всех госпитализаций по поводу нарушений ритма сердца. Основные причины госпитализаций при ФП — острый коронарный синдром, сердечная недостаточность, тромбоэмболические осложнения и необходимость неотложного купирования ФП. ФП сопряжена с двукратным возрастанием риска смерти, прежде всего кардиальной, независимо от наличия других факторов риска. ЭКГ отсутствие зубцов Р, наличие разноамплитудных, полиморфных волн ff, переходящих одна в другую без четкой изолинии между ними, а также абсолютная хаотичность и нерегулярность ритма желудочков. Последний признак не регистрируется в случаях сочетания ФП и АВ-блокады III степени (при феномене Фредерика) (рис. 12). При этом все R-R интервалы одинаковы. 48. Пароксизмальная наджелудочковая тахикардия. Патогенез, клиника. Неотложная помощь.. Пароксизмальная тахикардия (ПТ) – это приступообразное увеличение частоты сердечных сокращений свыше 100 (обычно 140-250) в минуту при сохранении их правильного ритма, обусловленное патологической циркуляцией возбуждения по миокарду или активацией в нем патологических очагов высокого автоматизма. В клинической практике выделяют две основные формы пароксизмальных тахикардий: желудочковую (вентрикулярную) и наджелудочковую (суправентрикулярную), в зависимости от локализации очага патологической импульсации. Клиническое течение и исходы наджелудочковых тахикардий по сравнению с желудочковыми более благоприятны. Суправентрикулярные тахикардии реже ассоциируются с органическими заболеваниями сердца и дисфункцией левого желудочка, однако высокая симптоматичность, приводящая к инвалидности пациента, наличие таких опасных клинических проявлений, как пресинкопе и синкопе, внезапная аритмическая смерть (2-5%) позволяют рассматривать пароксизмальные наджелудочковые тахикардии (ПНТ) как потенциально жизнеугрожающие. Минимальная продолжительность пароксизмальных тахикардий (ПТ) составляет 3 сердечных цикла (такие эпизоды носят название «пробежек» тахикардии). Приступ пароксизмальных наджелудочковых тахикардий (ПНТ) обычно длится от нескольких часов до нескольких суток и способен спонтанно купироваться. Устойчивые (дни, месяцы) пароксизмальные наджелудочковые тахикардии (ПНТ) встречаются очень редко. Лечение сводится к купированию приступа пароксизмальной наджелудочковой тахикардии (ПНТ) и последующему подбору поддерживающей антиаритмической терапии; в ряде случаев применяется оперативное лечение. |
