Практика Хирургия. 1 Заболевания и повреждения органов грудной клетки Плевральные пункции (асс.)
 Скачать 10.28 Mb. Скачать 10.28 Mb.
|
|
У здорового человека подколенная артерия хорошо пульсирует с обеих сторон, сосудистая стенка ровная, гладкая, эластичная. Усиление пульсации отмечается после физической нагрузки. Усиленная, одинаковая с обеих сторон пульсация подколенных артерий наблюдается при гипердинамическом типе гемодинамики (НЦД, артериальная гипертензия, тиреотоксикоз), а также при аортальной недостаточности. Локальное пульсирующее опухолевидное образование в области артерии - типичный признак истинной или ложной аневризмы. Оба вида аневризмы пальпаторно определяются как эластичные образования, связанные с артерией. Тромбированная аневризма пальпаторно воспринимается как плотное,непульсирующее образование. Вновь обращаем внимание на недопустимость интенсивной, массирующей пальпации аневризмы, это может привести к отрыву тромба и возникновеню тромбоэмболии.
Ослабление величины пульса подколенных артерий может быть двусторонним и односторонним. Двустороннее ослабление или исчезновение пульсации бывает при расстройствах центральной гемодинамики (падение артериального давления, снижение периферического сопротивления, снижение сократительной функции миокарда), а также при нарушении проходимости аорты на разных уровнях, в том числе подвздошных и бедренных артерий. Одностороннее ослабление пульсации или ее отсутствие бывает при посттравматической закупорке артерии (тромб, перевязка), атеросклеротическом сужении просвета артерии, артериите, тромбангиите, эмболии артерии, сдавлении артерии рубцом, опухолью. Некоторые из перечисленных процессов могут быть двусторонними (артериит, тромбангиит, атеросклероз). Над ложной аневризмой при пальпации можно определить систолическое дрожание. Резко уплотненная артерия по всей длине в виде тяжа, чаще плохо пульсирующая, бывает при ее тромбировании, артериите, склеротическом поражении. В сомнительных случаях оценки проходимости подколенной артерии и ее ветвей необходимо исследование состояния пульсации артерии тыла стопы и задней большеберцовой артерии в медиальной параахилловой ямке позади медиальной лодыжки. Аускультация подколенной артерии проводится в положении пациента лежа на животе с вытянутыми ногами, фонендоскоп ус- танавливается в месте наибольшей пульсации сосуда, прижатие прибора умеренное, чтобы не вызвать стенотического шума. Аускультация этой артерии используется при измерении артериального давления на нижних конечностях. У здорового человека при выслушивании подколенных артерий никаких тонов и шумов не слышно. Систолический тон на подколенных артериях можно услышать у больных с лихорадкой, а систолический шум при локальном стенозировании сосуда, при аневризме и при наличии артериовенозного свища.
Исследование артерии тыла стопы Эта артерия у большинства людей легко доступна исследованию, так как лежит поверхностно под кожей. Однако всегда надо учитывать вероятность ее атипичного расположения, и поэтому отсутствие пульсации в типичном месте еще не означает патологию. Тыльная артерия стопы является продолжением передней большеберцовой артерии. Она идет по тылу стопы от средины голеностопного сустава по направлению к первому межпальцевому промежутку.Лучшим местом ее исследования является свод стопы над предплюсной и началом плюсны. Несмотря на поверхностное расположение, эти сосуды, их пульсация у большинства людей не заметны. Цвет кожи, трофика кожи стопы, мышц и ногтей, двигательная функция пальцев при хорошей проходимости сосудов нормальны. При нарушении проходимости артерии тыла стопы возможны бледность кожи стопы, трофические расстройства кожи, мышц, ногтей, однако степень их выраженности зависит также от состояния проходимости задней большеберцовой артерии. Если она хорошо проходима, то трофика поддерживается благодаря множеству анастамозов между этими артериями. Пальпация артерии тыла стопы - ведущий метод физического исследования этого сосуда. Ее проводят часто, так как эта артерия используется как индикатор проходимости артерии голени, особенно у мужчин среднего и пожилого возраста в связи с частым их поражением стенозирующим атеросклерозом и облитерирующим тромбангиитом. Пальпация артерии тыла стопы начинается с ориентировочной пальпации - наложением вытянутых пальцев правой кисти поперек тыла стопы для обнаружения места наилучшей пульсации. Далее 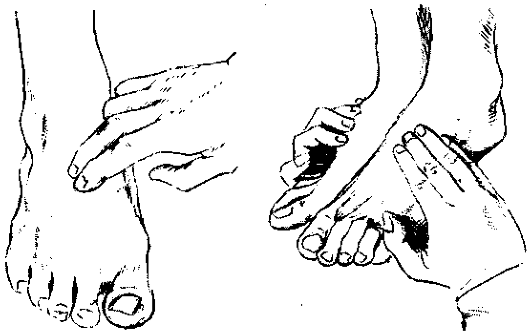 Рис. 369. Варианты пальпации артерии тыла стопы. Рис. 369. Варианты пальпации артерии тыла стопы.артерия исследуется установкой конечных фаланг двух-трех пальцев как и при исследовании пульса на лучевой артерии (рис. 369). Подобным образом артерии исследуются с каждой стороны.
Выраженность пульсации артерии тыла стопы слева и справа при нормальной ее проходимости и хорошей проходимости приводящих артерий одинаковая, сосудистая стенка эластичная, ровная, гладкая. Пульсация артерии тыла стопы может быть ослаблена или отсутствовать, что обусловлено либо расстройством центральной гемодинамики, нарушением проходимости аорты, подвздошных бедренных и подколенных артерий, либо местным процессом - артериитом, травматическим тромбозом или перевязкой сосуда, эмболией. Однако чаще это связано с поражением большеберцовых артерий стенозирующим атеросклерозом, облитерирующим тромбангиитом и нередко спазмом сосудов. О состоянии проходимости задней большеберцовой артерии можно судить по характеру ее пульсации, проводя пальпацию в медиальной параахилловой ямке позади внутренней лодыжки. Плотная, в виде шнура, слабо пульсирующая или непульсирующая артерия тыла стопы может быть при артериите, тромбозе или выраженном склерозе сосуда. Ввиду малого калибра аускультация артерии тыла стопы не проводится. Исследование капиллярного пульса Капилляры кожи, артериолы через наружный слой эпидермиса не просматриваются, хотя создают естественный бледно-розовый цвет кожных покровов. Наиболее доступным местом для оценки функционального состояния этих сосудов являются ногтевое ложе (рис. 370), а для микроскопического исследования - ногтевой валик. 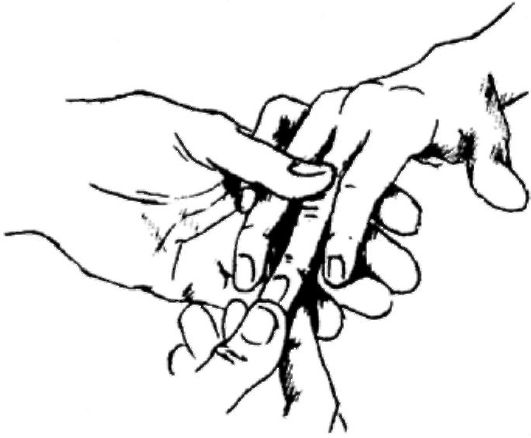 Рис. 370. Исследование капиллярного пульса ногтевого ложа. Рис. 370. Исследование капиллярного пульса ногтевого ложа.Если слегка надавить на дистальный край ногтевой пластинки, то можно увидеть периодическое, соответственно ритму сердца покраснение и побледнение всего фона. Подобное можно увидеть на коже лба после предварительного легкого трения карандашной резинкой или пальцем. Такую же пульсацию фона можно получить при легком давлении чистым предметным стеклом на слизистую губы, языка.
В зависимости от места происхождения различают истинный капиллярный и прекапиллярный пульс. Истинный капиллярный пульс - это пульсация артериальной бранши капилляра. Он легко выявляется в виде едва заметного пульсирующего покраснения ногтевого ложа даже без давления на конец ногтя у молодых людей, после тепловых процедур (душ, баня, прогревание на солнце). Такой пульс часто выявляется у больных тиреотоксикозом. Прекапиллярный пульс (пульс Квинке) - это пульсация более крупных сосудов, чем капилляры, он обусловлен пульсацией артериол. Визуально прекапиллярная пульсация более выражена, чем капиллярная. Ее можно видеть при осмотре ногтевого ложа даже без давления на ноготь, хорошо она видна на лбу и на губе. Выраженная прекапиллярная пульсация наблюдается при аортальной недостаточности в систолу за счет большого ударного объема и мощной пульсовой волны, доходящей до артериол. Измерение артериального давления (АД) Давление крови в артериальных сосудах зависит от объема циркулирующей крови, величины ударного объема левого желудочка и от величины периферического сопротивления. АД ритмично колеблется в течение каждого сердечного цикла, в систолу левого желудочка оно повышается, создавая систолическое АД, в диастолу оно снижается, представляя диастолическое АД. Систолическое АД определяется силой и скоростью сокращения левого желудочка, а также эластичностью магистральных сосудов. Оно удерживается в артериях в течение 0,1-0,12 с после прохождения через них пульсовой волны. Диастолическое давление достигает минимального уровня перед прохождением очередной пульсовой волны. Оно зависит от величины периферического сопротивления и объема циркулирующей крови. Разница между величиной систолического и диастолического давления называтеся пульсовым давлением, оно отражает степень колебания сосудистой стенки под воздействием пульсирующего потока крови в артериях. В норме пульсовое давление равно 40-60 мм рт.ст.
Артериальное давление определяется аускультативным или пальпаторным методом. Аускультативный метод позволяет определить систолическое, диастолическое, а затем - пульсовое давление. Пальпаторный метод - только систолическое. Аускультативный метод основан на выслушивании тонов над артериями при определенной степени их сжатия пневматической манжеткой. Пальпаторный метод - на появление пульсовой волны на лучевой артерии по мере снижения давления в манжетке и восстановления проходимости сосуда. Обычно АД измеряется на руках на плечевых артериях, а по показаниям на ногах на бедренных артериях. Техника измерения АД на руках. Измерение АД в основном проводится в сидячем положении пациента, но можно его проводить и в положении лежа, стоя, что зависит от состояния пациента, условий и задач исследования. Перед измерением АД пациент должен посидеть в спокойном состоянии в течение 10-15 мин. Это исключит или уменьшит влияние на АД физической и эмоциональной активности. Необходимо учитывать то, что посещение врача, сама процедура измерения АД для пациента с лабильной нервной системой нередко является стрессом. В момент исследования АД пациенту надо рекомендовать максимально расслабиться, не разговаривать и не смотреть на действия врача. Перед наложением манжетки рука пациента обнажается как можно выше, закатывание тугого рукава ухудшает условия иссле- дования и искажает показатели. Измерение АД через одежду недопустимо. Манжетка сфигмоманометра накладывается на плечо так, чтобы ее нижний край с отходящими трубками находился на 2-3 см выше локтевой ямки, а трубки располагались так, чтобы не мешать установке фонендоскопа на плечевую артерию (рис. 371). Плотность наложения манжетки проверяется просовыванием пальцев между манжеткой и кожей плеча, при правильном наложении между ними проходит лишь один палец.
После закрытия регулировочного вентиля врач нагнетает воздух в манжетку до уровня на 20-30 мм рт.ст. выше предполагаемого систолического давления. Для лиц молодого и среднего возраста обычно достаточно 150-160 мм рт.ст. Нагнетание до более высоких уровней (180-200 мм рт.ст.) может вызвать у пациента боль в плече и ответную гипертензивную реакцию. Лучше накачивание манжетки проводить под контролем пульса или фонендоскопа. Установив пальцы на лучевую артерию этой же руки, врач накачивает манжетку и следит за показателями манометра. Момент исчезновения пульса на лучевой артерии примерно соответствует уровню систолического давления.Далее давление в 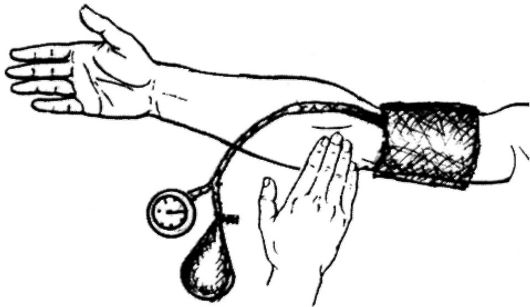 Рис. 371. Первый этап при измерении артериального давления на руке - правильное положение манжетки и обнаружение места пульсации плечевой артерии: Рис. 371. Первый этап при измерении артериального давления на руке - правильное положение манжетки и обнаружение места пульсации плечевой артерии:- манжетка накладывается на 2-3 см выше плечевого сгиба; - резиновая трубка манжетки расположена латеральнее плечевой артерии; - пальцы врача расположены поперек плечевой артерии. манжетке поднимается еще на 20-30 мм рт.ст., пальцы с лучевой артерии убираются, фонендоскоп устанавливается на плечевую артерию, вентиль осторожно открывается и проводится измерение АД. Накачивание манжетки можно проводить под контролем фонендоскопа, который устанавливается на плечевую артерию этой же руки. Нарастающее давление в манжетке приводит к появлению, а затем к исчезновению тонов, что соответствует полному пережатию сосуда. Отметив показатели манометра в этот момент, давление в манжетке поднимается еще на 20-30 мм рт.ст., после чего открывается регулировочный вентиль, давление в манжетке снижается со скоростью 5 мм рт.ст. в секунду. Момент появления устойчивого тона соответствует систолическому давлению, момент исчезновения тонов соответствует диастолическому давлению.
Воздух из манжетки должен быть выпущен до 0. После этого через 3-5 минут измерение АД следует повторить 2-3 раза, особенно у лиц с лабильной нервной системой. За это время большинство пациентов успокаивается, показатели АД стабилизируются. Врачом учитываются наименьшие цифры АД. Другие показатели АД учитываются лишь в общей оценке состояния регуляции кровообращения со стороны ЦНС. Точность измерения АД допускается в пределах 5 мм рт.ст. - 120/75, 100/65, 185/105 мм рт.ст. После измерения АД на одной руке исследование следует повторить на другой руке, особенно при повышенном или пониженном АД, а также у пожилых лиц. У них нередко разница показателей может быть значительной, что обусловлено нарушением проходимости подключичной, подмышечной или плечевой артерии. У здоровых разница АД на руках не должна превышать 10 мм рт.ст. Если у пациента выявлено повышенное АД на руках, то обязательным является измерение АД на нижних конечностях. Артериальное давление, установленное в условиях бодрствования пациента (дома, на производстве, в поликлинике, в стационаре), называется «случайным давлением», так как оно обусловлено влиянием множества экзогенных факторов. Артериальное давление, замеренное у пациента, находящегося в условиях основного обмена, называется «основным» или «базисным давлением», оно является для данного человека физиологической константой. Пальпаторный метод определения АД. После наложения манжетки на руку врач нащупывает пульс на лучевой артерии этой же руки. Затем нагнетает в манжетку воздух до уровня выше момента исчезновения пульса на 20-30 мм рт.ст. Далее открывается регулировочный вентиль, давление в манжетке снижается со скоростью 5 мм рт.ст. в секунду. Как только давление в манжетке станет чуть ниже систолического, появится пульсация на лучевой артерии.
Диастолическое и пульсовое давление этим методом определить невозможно. Уровень артериального давления для каждого человека индивидуален. Он зависит от множества факторов, в том числе и от зоны обитания: у жителей северных и южных широт, у живущих в условиях высокогорья АД ниже, чем у жителей средней полосы. У лиц умственного и тяжелого физического труда АД выше, чем у занимающихся умеренным физическим трудом. У рабочих горячих цехов всегда имеется склонность к гипотензии. У мужчин АД выше, чем у женщин того же возраста. У астеников АД ниже, чем у гиперстеников того же пола и возраста на 10-15 мм рт.ст. В утренние часы, натощак, в горизонтальном положении АД на 10- 20 мм рт.ст. ниже, чем в других ситуациях. В течение дня АД у всех людей колеблется в пределах +10 мм рт.ст. У лиц с повышенной возбудимостью нервной системы эти колебания могут быть значительными. Как рекомендует Комитет экспертов ВОЗ (1970) нормальным АД для всех возрастов надо считать уровень ниже 140/90 мм рт.ст. Для систолического давления нормальными считаются цифры в пределах от 90 до 140, для диастолического - 60-90 мм рт.ст. Однако лучше АД учитывать в зависимости от возраста, цифры нормы следующие: 15-30 лет - 110-120/70-75 мм рт.ст; 30-45 лет - 120-130/75-80 мм рт.ст.; старше 45 лет - 130-140/80-90 мм рт.ст. С позиций гипертонической болезни уровень АД в пределах 140/90 - 159/94 мм рт.ст. считается «опасной зоной» (пограничная гипертензия). АД 160/95 и выше считается признаком артериальной гипертензии. Кратковременный подъем АД у здоровых людей отмечается в момент эмоциональной и физической нагрузки и некоторое время после нее. Так, интенсивная мышечная работа способна вызвать подъем систолического давления в 1,5-2 раза от исходного. Тонизирующие напитки - чай, кофе, алкоголь, а также курение, охлаждение, перепады атмосферного давления провоцируют повышение АД.
Эпизодическое или постоянное повышение АД наблюдается при НЦД, гипертонической болезни, некоторых заболеваниях эндокринной системы, заболеваниях почек, коарктации аорты, аортальном пороке и др. Гипертензия может быть систолической или диастолической, или содружественной. |
