Практика Хирургия. 1 Заболевания и повреждения органов грудной клетки Плевральные пункции (асс.)
 Скачать 10.28 Mb. Скачать 10.28 Mb.
|
|
Оперативное пособие[править | править вики-текст] После выполнения лапаротомии осуществляют ревизию брюшной полости, перед началом которой рекомендуется произвести новокаиновую блокаду брыжейки тонкой и толстой кишок. Ревизия начинается от дуоденоеюнального перехода, постепенно приближаясь к илеоцекальному углу. Ориентирование производится по петлям кишечника, раздутых газом, которые располагаются выше места препятствия. При раздутии всего тонкого кишечника возникает предположение о локализации непроходимости в толстом кишечнике. При ревизии определяют жизнеспособность кишки, этиологию непроходимости. Особое внимание обращают на «типичные» места: угловые сегменты (печеночный и селезеночный углы ободочной кишки), места возникновения внутренних грыж (внутренние паховые и бедренные кольца, запирательные отверстия, карманы связки Трейца, Винслового отверстия, отверстия диафрагмы). Правила определения жизнеспособности кишки универсальны: После согревания кишки салфетками, смоченными в «горячем» изотоническом растворе натрия хлорида, в течение 10-15 мин, а также после введения 20-40 мл теплого 0,25 % раствора новокаина в брыжейку
Главной задачей оперативного вмешательства является восстановление пассажа по кишечнику: рассечение спаек, расправление заворота, узлов петель, дезинвагинация, удаление опухоли). Имеется несколько правил:
Часто этапом операции при кишечной непроходимости, является декомпрессия желудочно-кишечного тракта (интубация кишечника) эластическим зондом (толщина 8-9 мм) с многочисленными отверстиями (2-2,5 мм диаметром). Цели декомпрессии:
Чаще употребляется назогастральная декомпрессия, реже — ретроградная (от аборального к оральному отделу кишечника), через гастростому, цекостому, аппендикостому и другие. Зонды удаляются обычно на 3-6 сутки (при выраженном спаечном процессе — на 7-10 сутки). Длительно пребывание зонда может предрасполагать к развитию пролежней кишки. Критерии удаления зонда:
Оперативное пособие дополняют санацией и дренированием брюшной полости — промывают антисептическими растворами, электроотсасывателями («атмосами»), осушают салфетками. Часто используют широкое дренирование брюшной полости, до 4-х мест и более (например, в 2-х подвздошных областях и в 2-х подреберьях, спаренными дренажами и т. п.) 2.Чтение рентгенограмм (чаша Клойбера), контрастное исследование тонкого кишечника Рентген брюшной полости классифицируется на обзорный и контрастный. Рентгенография внутренних органов под рентгеновскими лучами не характеризуется высокой информативностью. Паренхиматозные и воздушные ткани не отражают излучение, поэтому на рентгенограммах не визуализируется четкой картины. Чтобы выявлять патологию полых структур и образований низкой плотности, необходимо их полное контрастирование (введение контрастного вещества). Ирригоскопия.'>3.Ирригоскопия. Ирригоскопия [править | править вики-текст] Материал из Википедии — свободной энциклопедии 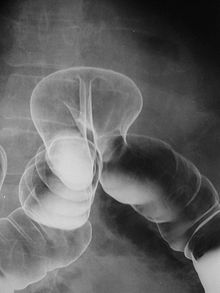 Внутренняя грыжа, визуализируемая при ирригоскопии Ирригоскопия (лат. irrigare — орошать + др.-греч. σκοπέω — наблюдаю, исследую) — рентгенологическое исследование толстой кишки с ретроградным введением в неё рентгеноконтрастного препарата. В ходе исследования выполняются рентгеновские снимки (ирригограммы). Содержание [убрать]
Ход исследования[править | править вики-текст] В прямую кишку пациента вводится наконечник клизмы, заполненной контрастным препаратом (чаще всего бариевой взвесью), после чего под контролем рентгеноскопии начинается заполнение толстого кишечника. Производятся обзорные и прицельные снимки в различных положениях пациента. Далее, после опорожнения кишечника, изучается рельеф его слизистой. В дальнейшем возможно заполнение толстой кишки воздухом («двойное контрастирование») с помощью аппарата Боброва для более детальной визуализации[1]. При подозрении на перфорацию кишечника или при толстокишечной непроходимости, вместо бариевой взвеси используется водорастворимый контрастный препарат. Процедура исследования аналогична описанной выше; при применении водорастворимых контрастных препаратов страдает качество полученных изображений. Отличия обычной ирригоскопии и ирригоскопии с двойным контрастированием[править | править вики-текст] В ходе выполнения ирригоскопии с двойным контрастированием слизистая оболочка кишки покрывается толстым слоем бариевой взвеси, после чего в просвет дозировано нагнетается воздух, что позволяет детально изучить растянутую слизистую оболочку. Двойное контрастирование противопоказано при подозрении на кишечную инвагинацию, при обследовании пациентов с избыточной длиной ободочной кишки или ослабленных пациентов, при выраженном дивертикулёзе. В ходе выполнения обычной ирригоскопии слизистая покрывается тонким слоем бариевой взвеси, после чего увеличивается жёсткость рентгеновского излучения, «пробивая» слой контрастного препарата[2]. Подготовка к исследованию[править | править вики-текст] Для получения рентгенологической картины рельефа слизистой толстого кишечника необходимо его полное очищение перед исследованием. За один-два дня перед ирригоскопией пациенту рекомендуется обильное питьё (до 2 л в сутки, при отсутствии противопоказаний). Из рациона исключаются овощи и фрукты, а также еда, способствующая газообразованию (чёрный хлеб, молоко и т. д.). Накануне исследования пациенту назначаются слабительные средства (сульфат или цитрат магния, либо касторовое масло), а также повторные клизмы с водой комнатной температуры. Вместо клизм возможно применение осмотических слабительных препаратов, растворённых в большом объёме жидкости (Фортранс). Показания к исследованию и риск осложнений[править | править вики-текст] Ирригоскопия обычно применяется для оценки состояния толстой кишки. С помощью ирригоскопии можно диагностировать и оценить степень изменений при язвенном колите и болезни Крона, визуализировать опухоли толстой кишки, свищи, дивертикулы и пороки развития. Ирригоскопия — метод, позволяющий оценить расположение и размеры толстой кишки, а также её функциональные особенности. По сравнению с колоноскопией, метод менее травматичен и реже приводит к развитию осложнений, стоимость исследования ниже. Ирригоскопия позволяет визуализировать патологические изменения в «слепых» для колоноскопии участках (за складками слизистой, в области изгибов ободочной кишки, в извитой сигмовидной кишке). Однако, для визуализации изменений практически на всём протяжении толстой кишки в большинстве случаев предпочтительна колоноскопия, которая позволяет не только выявить наличие патологического процесса, но и осуществить биопсию ткани для морфологического исследования, а также удалить некоторые образования. При ирригоскопии доза излучения меньше, чем при компьютерной томографии брюшной полости; время и доза излучения ограничиваются рентгенологом. Более серьёзным риском является перфорация толстой кишки, которая встречается крайне редко. Ректороманоскопия. Ректороманоскопия [править | править вики-текст] Материал из Википедии — свободной энциклопедии Ректороманоскопия — метод медицинской диагностики, при котором производится визуальный осмотр слизистой оболочки прямой кишки и в некоторых случаях дистальных отделов сигмовидной кишки. Исследование осуществляется с помощью специального прибора, ректороманоскопа. Он представляет собой трубку, которая содержит в себе осветительный прибор и устройство подачи воздуха. Воздухом раздувается полость прямой кишки, затем система подачи воздуха отсоединяется и устанавливается окуляр. Данная процедура используется для выявления различных новообразований прямой кишки, помимо визуального наблюдения зачастую имеется возможность взятия биопсии подозрительного участка стенки прямой кишки. Ректороманоскопия позволяет визуально оценить внутреннюю поверхность прямой и дистальной трети сигмовидной кишки до уровня 20—25 см от заднего прохода. Противопоказаний к осмотру кишки через ректоскоп практически нет. Однако при некоторых состояниях и заболеваниях (профузное кровотечение из кишки, сужение ее просвета врождённого или приобретенного характера, острые воспалительные заболевания анального канала и брюшной полости, острая трещина анального канала) исследование следует отложить на некоторое время. При умелом выполнении ректоскопия безболезненна или мало болезненна и не требует предварительной анестезии. Однако при её выполнении необходимо соблюдать определенную осторожность и технику введения тубуса прибора. Содержание [убрать]
Расположение пациента[править | править вики-текст] Пациент укладывается на кушетке на левый бок с приведенными к животу ногами. Перед началом введения ректоскопа пациента просят глубоко вдохнуть, задержать дыхание, а затем, медленно выдыхая, расслабить правое плечо и мышцы шеи. Рекомендуемое во всех руководствах по проктологии прошлых лет колено—плечевое или колено—локтевое положение для ректоскопии необязательно. Техника проведения манипуляции[править | править вики-текст] Тубус ректоскопа с введенным в него обтуратором, обильно смазанные вазелиновым или другим индифферентным маслом, вводится ротирующими движениями не более чем на глубину 4—5 см. После того, как тубус проведен за сфинктер, обтуратор извлекается и дальнейшее введение проводится под контролем зрения. Примерно на высоте 12 — 14 см, в области ректосигмовидного изгиба, для дальнейшего продвижения тубуса пациента еще раз просят сделать глубокий вдох и медленный выдох. При этом нужно подкачивать воздух грушей. Все эти действия позволяют легко проникнуть в сигмовидную кишку. Если продвижение тубуса затруднено, надо немедленно прекратить исследование. Появление боли при ректоскопии — важный диагностический признак, свидетельствующий либо о внекишечном образовании и деформации кишки, либо об анатомическом варианте развития толстой кишки. Детальный осмотр выполняют при выведении тубуса. Совершая круговые движения дистальным концом ректоскопа, осматривают стенки кишки от дистальной трети сигмовидной кишки до анального канала. Для осмотра анального канала больше подходит аноскоп. С целью унифицированной регистрации топографии патологических изменений, выявленных при осмотре заднего прохода и промежности, принято использовать схему циферблата часов. Условно окружность заднего прохода разделяют на зоны, соответствующие обозначениям циферблата часов, проецируемых в положении, при котором отметка «12 часов» будет расположена по мошоночному шву или половой щели, а отметка «6 часов» — по анокопчиковой линии (при положении тела больного на спине). При этом обозначение «9 часов» будет справа от ануса, а «3 часа» — слева. Линия, соединяющая их, условно проходит через середину заднепроходного отверстия и разделяет его на переднюю и заднюю полуокружности. Колоноскопия  Фото снимка слепой кишки при двойном контрастировании и тугом наполнении Что такое обзорная рентгенография брюшной полости Обзорная рентгенография брюшной полости показывает рентген контрастные камни желчного пузыря, мочевыводящих путей, мочевого пузыря, почек и толстого кишечника. При перфорации (разрушении стенки кишки) исследование позволяет обнаружить свободный газ под правым куполом диафрагмы и уровни жидкости в нижней части брюшной полости, а также малого таза. Обзорная рентгенография живота показывает:
Обследование не является профилактическим и не назначается каждому пациенту. Рентген живота проводят при подозрении на кишечную непроходимость, перфорацию стенки кишечника или при болях в пояснице. Что такое пассаж бария по кишечнику Пассаж бария по кишечнику проводится при подозрении на кишечную необходимость, но перед процедурой следует исключить перфорацию (разрушение стенки с выходом воздуха) желудочно-кишечного тракта с помощью ФГДС. 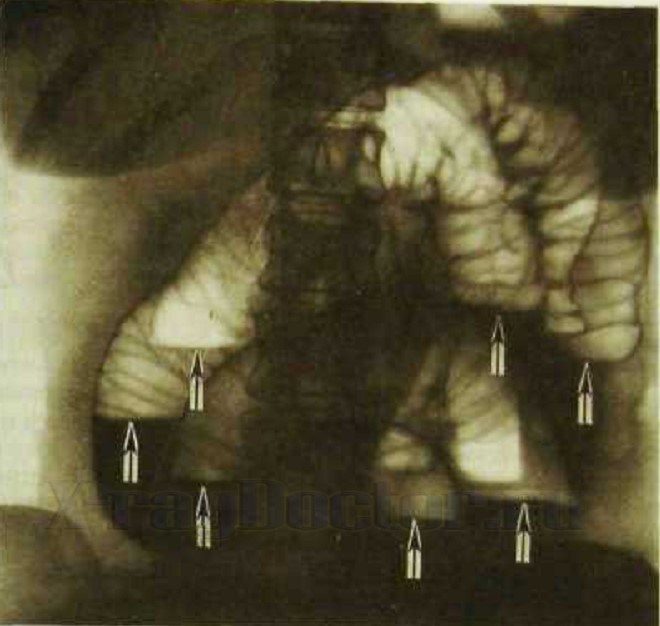 Фото рентгенограммы через 6 часов после принятия бария: прослеживаются чаши Клойбера (отмечены стрелками) при острой кишечной непроходимости Внимание! Пассаж с барием по кишечнику при разрушении стенки кишки противопоказан. Сернокислый барий является водонерастворимым контрастом. Его попадание в брюшину будет способствовать развитию перитонита (воспаление брюшины). Методика предполагает пероральное (через рот) применение контрастного вещества и выполнение снимков через 1, 3, 6, 9, 12 и 24 часа. Через эти промежутки времени контраст продвигается в разные отделы желудочно-кишечного тракта:
Пассаж с барием по кишечнику показывает:
Напомним, что рентген органов живота без контрастного вещества является малоинформативным. Зато он прекрасно показывает неотложное состояние – острую кишечную непроходимость, при которой виден свободный газ под куполом диафрагмы (симптом «серпа»). При выявлении таких признаков необходимо срочное оперативное вмешательство по выявлению причин прободения (перфорации). Когда делают обзорную рентгенографию органов брюшной полости с контрастом Обзорную рентгенографию органов брюшной полости делают при следующих болезнях:
При этих заболеваниях вначале выполняют обзорный рентген органов брюшной полости. Для этого необходима предварительная подготовка. Она предполагает очистительную клизму за 2 часа до процедуры. После выполнения обзорного снимка и при отсутствии рентген-признаков перфорации стенки кишечника выполняется контрастирование органов барием перорально. Внимание! При контрастном исследовании брюшной клетки и толстого кишечника (ирригоскопия) контраст вводится через прямую кишку. Методика пассажа с барием по желудочно-кишечному тракту 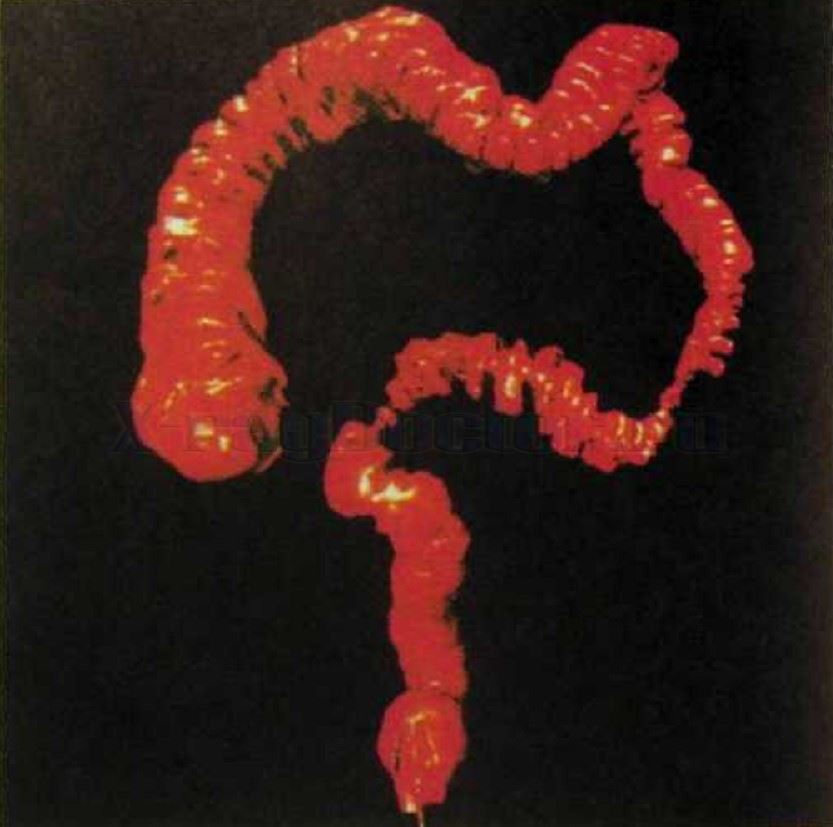 Виртуальная эндоскопия: спастические сокращения толстого кишечника при колите Методика пассажа является высокоинформативной для исследования тонкого кишечника. Данная часть полости живота имеет много анатомических образований, изгибов, анатомических сужений, опухолей, областей нарушенной моторики и секреторной активности. Для изучения всех отделов тонкого кишечника необходимо выполнять прицельные рентгенограммы через 30-60 минут. Вследствие этого рентген кишечника сопровождается значительной лучевой нагрузкой на пациента. По мере продвижения бария в полости живота можно изучить строение различных отделов. Когда при пассаже с барием на рентген-снимке прослеживается слепая кишка, исследование прекращают, чтобы дополнительно не облучать пациента. При болях в брюшной стенке, а также выявлении симптомов натяжения полости живота рентгенография может быть продолжена, чтобы изучить состояние толстого кишечника. Правда, его следует планировать заранее, чтобы качественно очистить желудочно-кишечный тракт (активированный уголь, фортранс). За 1-2 дня до процедуры человеку назначается бесшлаковая диета. Подготовка к контрастной рентгенографии живота Как проводится подготовка к обзорной рентгенографии брюшной полости с последующим контрастированием:
Для ликвидации шлаковых накоплений в кишечнике некоторые врачи рекомендуют препарат фортранс. Его можно приобрести в аптеке. Перед употреблением пакетик средства разбавляется литром кипяченой воды. Фортранс применяется вечером с интервалом через 1 час, пока не закончится дозировка, рекомендованная врачом. Рентген внутренних органов проводится при подозрении на опасные состояния. Если врач назначил исследование, не следует от него отказываться. Пассаж с барием способен спасти жизнь! Использование контрастного вещества для исследования желудочно-кишечного тракта и подготовка к обследованию требуют профессиональных навыков. Для получения качественных снимков необходимо не только умение назначать время выполнения рентгенограмм. Важно правильно приготовить барий. Это вещество разводится с водой, но не является водорастворимым. В зависимости от плотности взвеси получается изображение на рентгенограмме. Чтобы исследовать тонкую кишку, располагающуюся возле баугиниевой заслонки (тонкотолстокишечный переход), необходимо изготовить раствор низкой плотности. Колоноскопия [править | править вики-текст] Материал из Википедии — свободной энциклопедии Проведение колоноскопии Колоноскопи́я — это диагностическая медицинская процедура, во время которой врач-эндоскопистосматривает и оценивает состояние внутренней поверхности толстой кишки при помощи специального зонда. Колоноскопия дает возможность визуально диагностировать такие заболевания, как образованиеязвы, полипы и др., а также провести биопсию и удалить эти поражения. Колоноскопия позволяет удалять полипы размером в 1 мм и меньше. Сразу после удаления полипа его можно исследовать и определить, является ли он предраковым или нет. Колоноскопия во многом схожа с ректороманоскопией, но не является ей, разница заключается в обследуемых частях кишечника: колоноскопия позволяет обследовать весь толстый кишечник (120—152 см от общей длины), а ректороманоскопия — его дистальную часть (последние 60 см). Также, существует ещё один метод диагностики заболеваний толстого кишечника, основанный на рентгене – ирригоскопия. Но он годится исключительно для контурной диагностики, в то время как небольшие изменения рельефа в нем незаметны[источник не указан 793 дня]. Виртуальная колоноскопия — разновидность колоноскопии в 2D/3D формате, реконструируемая из результатов компьютерной томограммы (КТ) или ядерно-магнитной резонансной томографии (ЯМРТ) и относящаяся к полностью не инвазивным диагностическим методикам. На данный момент существуют споры относительно диагностических возможностей виртуальной колоноскопии. К тому же, виртуальная колоноскопия не позволяет проводить терапевтические манипуляции, такие как биопсия и удаление полипов/опухолей, и выявлять повреждения размером до 5 мм. Колоноскопия не рекомендуется для пациентов с активной стадией язвенного колита или болезни Крона, чтобы избежать перфорации толстой кишки. Содержание [убрать]
Медицинское применение[править | править вики-текст] Показания к применению колоноскопии:
Помимо диагностики опухолей кишечника, колоноскопия часто используется для диагностики воспалительных заболеваний у пожилых людей. В России[править | править вики-текст] Приказом МЗ и СР РФ от 2 июня 2010 года № 415н определено, что гастроэнтерологическое отделение или медицинская организация, имеющая в своей структуре кабинет врача-гастроэнтеролога, должны быть оснащены двумя колоноскопами с наборами для биопсии.[1] |
