пульпа232. 7 общая характеристика и функции цемент от лат
 Скачать 3.95 Mb. Скачать 3.95 Mb.
|
|
«пучковая костная ткань» (лат. textus osseus fasciculatus, англ. bundle bone, нем. Bundelknochen), рассматривая ее как особую разновидность пластинчатой костной ткани или как самостоятельный вид костной ткани. Этот термин обусловлен тем, что к стенке альвеолы прикрепляются, частично пронизывая ее, пучки волокон периодонтальной связки. Пучковая кость обладает некоторыми особенностями по сравнению с обычной пластинчатой: в ней имеются тонкие костные пластинки, расположенные параллельно друг другу и поверхности корня, разделенные хорошо выраженными ростовыми линиями, она содержит меньше коллагеновых фибрилл и больше основного (цементирующего) вещества, в ней выше концентрация минеральных веществ, что проявляется ее высокой плотностью на рентгенограммах. Пучковая кость может представлять собой единственный вариант костной ткани стенки альвеолы либо располагаться поверх обычной пластинчатой костной ткани. Она наиболее хорошо выражена в участках динамичной перестройки костной ткани, в частности при прорезывании зубов и их перемещении (например, на дистальной поверхности альвеол при физиологическом медиальном дрейфе зубов). Поверхность собственно альвеолярной кости пронизана множеством отверстий, образованных прободающими (фолькмановскими) каналами, через которые в периодонтальное пространство из костномозговых пространств и в обратном направлении проникают кровеносные и лимфатические сосуды и нервы. По этой причине стенку альвеолы иногда называют решетчатой, или ситовидной, пластинкой (лат. lamina cribriformis, или lamina cribrosa). Рентгенологически она имеет вид плотной пластинки (лат. lamina dura), которая служит диагностически важным ориентиром. Утрата ее плотности указывает на разрушение (резорбцию) костной ткани и может явиться симптомом воспалительных изменений тканей пародонта. 2. Поддерживающая альвеолярная кость включает: а) компактную кость, образующую наружную (щечную и губную) и внутреннюю (язычную и ротовую) стенки альвеолярного отростка, называемые также кортикальными пластинками альвеолярного отростка; б) губчатую кость, заполняющую пространства между стенками альвеолярного отростка и собственно альвеолярной костью. Кортикальные пластинки альвеолярного отростка продолжаются в соответствующие пластинки тела верхней и нижней челюсти. Они значительно тоньше 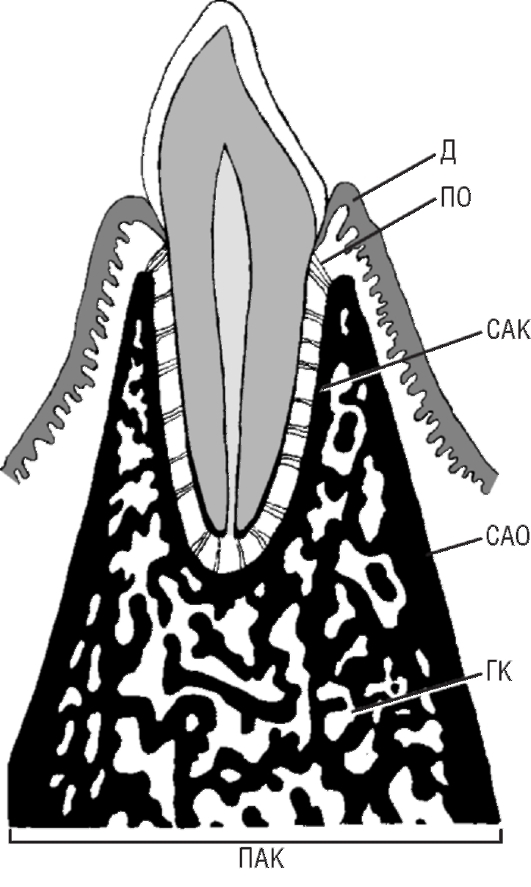 Рис. 9.9. Строение альвеолярного отростка: САК - собственно альвеолярная кость (стенка зубной альвеолы); ПАК - поддерживающая альвеолярная кость; САО - стенка альвеолярного отростка (кортикальная пластинка); ГК - губчатая кость; Д - десна; ПО - периодонт в альвеолярном отростке верхней челюсти, чем нижней; наибольшей толщины они достигают в области нижних премоляров и моляров, в особенности на щечной поверхности. Кортикальные пластинки альвеолярного отростка образованы продольными пластинками и остеонами; в нижней челюсти окружающие пластинки из тела челюсти проникают в кортикальные пластинки. В передних отделах обеих челюстей поддерживающая кость обычно имеет очень малую толщину, губчатая кость отсутствует, поэтому кортикальная пластинка сливается с собственно альвеолярной костью. Губчатая кость образована анастомозирующими трабекулами, распределение которых обычно соответствует направлению сил, воздействующих на альвеолу при жевательных движениях. Трабекулы распределяют силы, действующие на собственно альвеолярную кость, на кортикальные пластинки. В области боковых стенок альвеол они располагаются преимущественно горизонтально, у их дна имеют более вертикальный ход. Губчатая кость имеет более плотное строение вокруг зубов, подвергающихся большим жевательным нагрузкам. Число образующих ее трабекул варьирует в разных участках альвеолярного отростка, снижается с возрастом и в отсутствие функции зуба. Губчатая кость образует также межкорневые и межальвеолярные перегородки, которые содержат вертикальные питающие каналы, несущие нервы, кровеносные и лимфатические сосуды. Между костными трабекулами губчатой кости располагаются костномозговые пространства, заполненные у детей красным костным мозгом, а у взрослых - желтым костным мозгом. В этих пространствах находятся также остеогенные клетки. Участки красного костного мозга особенно хорошо выражены в губчатой кости верхней челюсти, где они могут сохраняться в течение всей жизни. 9.3.5. Структурные дефекты альвеолярного отростка В здоровом пародонте уровень гребня альвеолярной кости располагается примерно на 1-2 мм апикальнее свободного края десны, который проходит вблизи цементо-эмалевого соединения. В тонкой стенке альвеолярного отростка, окружающего крупные корни зубов, нередко встречаются анатомические дефекты костной ткани, хронологически возникающие чаще всего, по-видимому, в ходе прорезывания зуба. Участки альвеолярного отростка, в которых костная ткань отсутствует, имеют различную протяженность и топографию. Они выявляются обычно по вестибулярной поверхности корня зуба, который покрыт резко истонченной стенкой альвеолы. Выделяют два типа дефектов костной ткани альвеолярного отростка (рис. 9.10) - щелевидные (дегисценции) и окончатые (фенестрации). По различным данным, эти дефекты обнаруживаются у 20-70 % людей. В связи с такой большой распространенностью щелевидных и окончатых дефектов их наличие в альвеолярной кости нередко рассматривают не как патологическое явление, а как нормальный анатомический вариант строения. Между тем, независимо от конкретного типа дефекта альвеолярного отростка, его присутствие означает исключение части стенки альвеолы из поддерживающего аппарата зуба, поскольку в области дефекта связь альвеолы с цементом корня посредством периодонтальной связки отсутствует. Степень ослабления поддерживающего аппарата зависит от размеров и локализации дефекта. Дефекты стенки альвеолы предрасполагают также к рецессии десны и распространению инфекции. Щелевидный дефект, или дегис-ценция, альвеолярного отростка (от лат. dehiscere - раскрываться, англ. dehiscence - раскрытие) определяется как участок обнажения корня зуба - его неполного окружения костной тканью альвеолы, который протягивается от альвеолярного гребня в апикальном направлении на различное расстояние (до половины длины корня, по некоторым классификациям - на расстояние не менее 4 мм), далее толщина костной пластинки существенно увеличивается (см. рис. 9.10). Дегисценции встречаются у человека сравнительно часто; поражаются (в порядке уменьшения частоты) следующие зубы: нижние клыки и премоляры, верхние клыки и первые моляры. Дегисценция часто сопровождается рецессией десны - смещением десневого края ниже уровня эмалево-цементного соединения в апикальном направлении с обнажением цемента (см. главу 2). 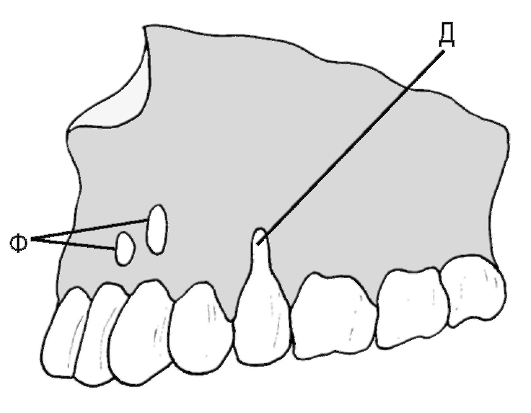 Рис. 9.10. Структурные дефекты альвеолярного отростка: Д - дегисценция (щеле-видный дефект) альвеолярного отростка; Ф - фенестрация (окончатый дефект) альвеолярного отростка Клиническое значение: дегисценции зубов верхней челюсти и верхнечелюстная пазуха. С практической точки зрения следует отметить, что в 40-50 % зубов верхней челюсти верхушка корня отделена от дна верхнечелюстной пазухи расстоянием всего в 0,1-1 мм. При этом примерно в 20 % моляров корни выступают в пазуху, а в 1-2 % из них в альвеолярной кости имеются участки дегисценции, т. е. корень, находящийся в верхнечелюстной пазухе, не полностью окружен костью. Воспалительный процесс в периапикальной области такого зуба может распространяться на верхнечелюстную пазуху, а удаление этого зуба создает прямую связь между пазухой и полостью рта. Окончатый дефект, или фенестрация, альвеолярного отростка (от лат. fene-stratio - образование отверстия, окна), как и дегисценция, представляет собой участок неполного окружения корня зуба костной тканью, который, однако, располагается ниже уровня интактного альвеолярного гребня. Он имеет вид «окна» в костной ткани альвеолы над корнем зуба (см. рис. 9.10). Размеры фе-нестраций варьируют в широких пределах, они встречаются по различным данным, в 2-3 раза чаще, чем дегисценции. Клиническое значение: преобразование фенестраций в дегисценции. Клиническое значение может иметь процесс самопроизвольного или связанного с хирургическими вмешательствами преобразования фенестраций в дегисценции в результате разрушения костной пластинки, отделяющей край фенестрации от гребня альвеолярной кости. Такое преобразование, в свою очередь, способно вызвать рецессию десны. Вследствие хирургических операций в результате повреждения тонких костных участков стенки альвеолы возможно возникновение новых фенестраций и дегисценций. 9.3.6. Регенерация и перестройка альвеолярного отростка Физиологическая регенерация альвеолярного отростка Общие закономерности физиологической регенерации альвеолярного отростка. Костная ткань альвеолярного отростка, как и костная ткань других участков скелета, обладает высокой пластичностью и в течение всей жизни после окончания ее формирования (моделирования) находится в состоянии постоянной перестройки, или ремоделирования. Вопросы возрастной перестройки костной ткани альвеолярного отростка рассмотрены ниже в следующем разделе настоящей главы. Перестройка (ремоделирование) костной ткани представляет собой циклический высокоупорядоченный процесс, включающий сбалансированную и скоординированную в пространстве и времени резорбцию кости остеокластами и ее новообразование остеобластами. Этот процесс осуществляется одновременно в многочисленных ограниченных зонах кости небольшими клеточными ассоциациями, которые известны как базовые многоклеточные единицы, БМЕ (в англоязычной литературе: Basic Multicellular Units, BMU), или костные перестроечные единицы, КПЕ (в англоязычной литературе: Bone Remodelling Units, BRU). Деятельность указанных клеточных единиц включает четыре этапа (фазы): 1) активацию; 2) резорбцию; 3) реверсию; 4) формирование. Фаза активации характеризуется выходом клеток в зоне перестройки кости из состояния покоя, повышением их активности и дифференцировкой. Клетки, выстилающие кость (покоящиеся остеобласты), раздвигаются и обнажают поверхность костного матрикса, к которой мигрируют и прикрепляются предшественники остеокластов, далее сливающиеся друг с другом и дифференцирующиеся в зрелые многоядерные остеокласты. Фаза резорбции (от лат. resorptio - рассасывание) характеризуется высокой активностью процессов разрушения костной ткани зрелыми остеокластами, которые образуют резорбционные лакуны (Хаушипа). Фаза резорбции завершается исчезновением остеокластов, которые, вероятно, погибают механизмом апоптоза. Фаза реверсии (от лат. reversio - обратный ход) характеризуется переходом от процессов резорбции костной ткани к ее формированию. В течение этой фазы макрофаги, сменяющие остеокласты, откладывают на поверхности лакун особое цементирующее вещество, способствующее привлечению остеобластов. На гистологических препаратах фазе реверсии соответствует так называемая линия реверсии - особый низкоминерализованный слой ма-трикса, поверх которого начинается отложение нового межклеточного вещества. Фаза формирования начинается с локальной дифференцировки остеобластов из их предшественников и их миграции в область резорбционной лакуны. Благодаря высокой синтетической и секреторной активности остеобластов лакуна постепенно заполняется межклеточным веществом - сначала необыз-вествленным (остеоидом), которое в дальнейшем подвергается минерализации. К концу фазы остеобласты утрачивают активность, 50-70 % из них погибают путем апоптоза, остальные уплощаются и превращаются в неактивные остеобласты (клетки, выстилающие кость). Процессы непрерывной перестройки обеспечивают адаптацию костной ткани к меняющимся функциональным нагрузкам и происходят как в стенках зубной альвеолы, так и в поддерживающей кости альвеолярного отростка. Трабекулярная костная ткань обновляется со средней скоростью 28 % в год, кортикальная - 4 % в год, вся костная ткань - около 10 % в год. Перестройка альвеолярного отростка при физиологическом перемещении зубов служит ярким примером адаптации костной ткани к меняющимся функциональным нагрузкам. В физиологических условиях после прорезывания зубов происходят два вида их перемещения: связанные со стиранием аппроксималь-ных (обращенных друг к другу) поверхностей и компенсирующие окклюзион-ное стирание. При стирании аппроксимальных (контактирующих) поверхностей зубов они становятся менее выпуклыми, однако контакт между ними не нарушается, так как одновременно происходит истончение межзубных перегородок (рис. 9.11). Этот компенсаторный процесс известен под названием 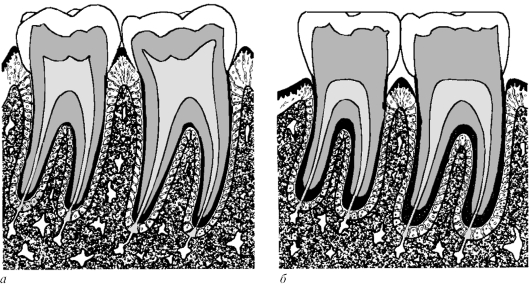 Рис. 9.11. Стирание аппроксимальных (контактирующих) поверхностей зубов и возрастные изменения периодонта: а - вид периодонта моляров вскоре после прорезывания; б - возрастные изменения зубов и периодонта: стирание окклюзионных и аппроксимальных поверхностей зубов, уменьшение объема полости зуба, сужение корневых каналов, истончение межзубной костной перегородки, отложение цемента, вертикальное смещение зубов и увеличение клинической коронки (по G.-H. Schumacher и соавт., 1990) аппроксимального, или медиального (мезиального), смещения (дрейфа) зубов. Предполагают, что его движущими факторами являются окклюзионные силы (в частности их компонент, направленный кпереди), а также влияние транс-септальных волокон периодонтальной связки, сближающих зубы. Основным механизмом, обеспечивающим медиальное смещение, является перестройка стенки альвеолы. При этом на медиальной ее стороне (в направлении перемещения зуба) происходят сужение периодонтального пространства и последующая резорбция костной ткани. На латеральной стороне периодонтальное пространство расширяется, а на стенке альвеолы происходит отложение грубо-волокнистой костной ткани, которая в дальнейшем замещается пластинчатой. В целом зубы сдвигаются по альвеолярному отростку, перемещаясь сквозь его костную ткань, которая подвергается непрерывной перестройке, рассасываясь в медиальном направлении - по ходу движения зубов - и откладываясь дисталь-но, в результате чего ширина периодонтальной связки остается неизменной. Стирание зуба компенсируется его постепенным выдвижением из костной альвеолы. Это явление получило наименование окклюзионного дрейфа (миграции) зубов. Важным механизмом этого процесса служит отложение цемента в области верхушки корня. При этом, однако, осуществляется перестройка и стенки альвеолы, на дне которой и в области межкорневых перегородок происходит отложение костной ткани. Описанный процесс достигает особой интенсивности при потере функции зуба в связи с утратой антагониста. Губчатая кость, окружающая собственно альвеолярную кость, также подвергается постоянной перестройке в соответствии с действующей на нее нагрузкой. Так, вокруг альвеолы нефункционирующего зуба (после утраты его антагониста) она подвергается атрофии - костные трабекулы становятся тонкими, а их число снижается. Перестройка альвеолярного отростка при ортодонтическом перемещении зубов Ортодонтическое перемещение зубов достигается благодаря использованию специальных устройств, которые, механически воздействуя на зуб, посредством периодонтальной связки оказывают влияние на стенку альвеолы. В основе перемещения лежит резорбция костной ткани в области сдавления и ее новообразование в зоне натяжения (рис. 9.12). Механические воздействия передаются с периодонта на стенку альвеолы, где они преобразуются в изменения активности клеток, вызывая изменения баланса провоспалительных и противовоспалительных цитокинов, факторов роста, транскрипционных факторов и метаболитов. Эти сигналы вызывают локальные сдвиги скорости дифференцировки остеобластов и остеокластов и их функциональной активности. В участках сдавления периодонтальной связки и костной ткани альвеолярной стенки преобладает картина усиленной дифференцировки и активации остеокластов, обеспечивающих резорбцию костной ткани. Активации остео-кластогенеза способствует секреция клетками периодонта RANKL, а его угнетение наступает под влиянием OPG. Остеокласты по завершении резорбции костной ткани подвергаются апоптозу.Резорбцию костной ткани усиливают также нарастание остеолитической активности остеоцитов, что проявляется существенным увеличением раз- 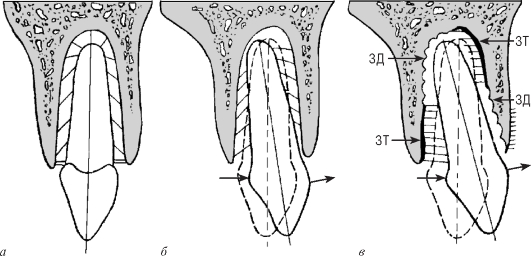 Рис. 9.12. Перестройка альвеолярного отростка при ортодонтическом горизонтальном перемещении зубов (стрелки указывают направление действия силы и перемещения зуба): а - нормальное положение зуба в альвеоле; б - наклонное положение зуба после воздействия силы; в - наклонно-вращательное перемещение зуба. В зонах давления происходит рассасывание костной стенки альвеолы; в зонах тяги - отложение кости (по Д. А. Калвелису, 1961, из Л. И. Фалина, 1963). ЗД - зоны давления; ЗТ - зоны тяги меров остеоцитарных лакун. Однако в участках резорбции встречаются не только остеокласты на различных стадиях своего цикла, но и фибробласты, эндотелиальные клетки, малодифференцированные клетки, макрофаги с признаками активного фагоцитоза и (уже спустя несколько дней) - остеобласты, обладающие высокой функциональной активностью. Таким образом, в участке сдавления стенки альвеолы процессы резорбции костной ткани сочетаются с явлениями ее регенерации, что противоречит ранее существовавшему мнению, согласно которому регенерация резорбированной альвеолярной стенки начинается только после прекращения воздействия ортодонтических сил. |
