5. Дәріс кешені- ишки ауру стом. азастан Республикасыны білім жне ылым министрлігі шж Талдыоран жоары медициналы колледжі мкк
 Скачать 245.15 Kb. Скачать 245.15 Kb.
|
|
Диффузды уытты жемсау туралы анықтама, түрлері, этиологиясы, клиникасы, диагностикасы, емі, диспансеризациялау. Гипотиреоз туралы анықтама, түрлері, этиологиясы, клиникасы, диагностикасы, емі, диспансеризациялау. Эндемиялық жемсау туралы анықтама, түрлері, этиологиясы, клиникасы, диагностикасы, емі, диспансеризациялау. Қантты диабет туралы анықтама, түрлері, этиологиясы, клиникасы, диагностикасы, емі, диспансеризациялау. Семіздік туралы анықтама, түрлері, этиологиясы, клиникасы, диагностикасы, емі, диспансеризациялау. № 6 ДӘРІС ДӘРІС ЖОСПАРЫ: Ревматоидті артрит туралы анықтама, түрлері, этиологиясы, клиникасы, диагностикасы, емі, диспансеризациялау. Деформациялық остеоартроз туралы анықтама, түрлері, этиологиясы, клиникасы, диагностикасы, емі, диспансеризациялау. Коллагеноздар туралы анықтама, түрлері, этиологиясы, клиникасы, диагностикасы, емі, диспансеризациялау.. Подагра туралы анықтама, түрлері, этиологиясы, клиникасы, диагностикасы, емі, диспансеризациялау. Аллергоздар туралы анықтама, түрлері, этиологиясы, клиникасы, диагностикасы, емі, диспансеризациялау. ДӘРІС ТЕЗИСТЕРІ: Тірек, қимыл-қозғалыс аппаратының аурулары. Ревматоидті артрит. Ревматоидті артрит – бұл бұындардың зақымданып толық деформацияға ұшырап және қызметтік қабілеттерінің бұзылуына әкеліп соғатын иммунды - қабыну созылмалы ауруы. Ревматоидті артритпен адамдар 20-50 жас аралығында, әйелдер ерлерге қарағанда жиі аурады. Бұл ауру өте кең таралған, науқастар мүгедекке ұшырайды, жұмысқа жарамдылығы жойылады. Этиологиясы. Бұл аурудың негізгі себебі анықталмаған. Бірақ ауырған науқастың ағзасында ерекше белок ревматоидті фактор (РФ) анықталған. Бұл белок басқа да қан сарысу белоктары мен қосылып, бұынның синовальды қабатында жинақталып қабынтады. Сонымен қатар бұл комплекстер ішкі мүшелердің ұсақ қан тамырлар қабырғасына да жинақталады (бүйрек, бауыр, жүрек, өкпе) және ол жерді де зақымдайды. Бейімдеуші ықпалдар. Бұл аурудың дамуына инфекциялар (баспа, ЖРВИ, тонизилит) суық тию себеп болады. Жиі климаты суық ылғал жерде, жұмыстық жағымсыз жағдайда: күні бойы суық және ылғалды бөлмеде, ауыр физикалық жұмыспен айналысу. Және тұқым қуалау жолымен берілуі тиіс. Клиникасы. Аурудың бастапқы сатысында дененің қызуы жоғарлайды, бұындары қабынып өзгереді және ауырсыну пайда болады. Қолдың ұсақ бұындары зақымданады. Бұындардың көлемі ұлғаяды, үстіндегі терісі қызарып, қызуы көтеріледі, қимылы ауырсынып шектеледі. Ертеңгісің бұындары тырысып тұрғандай сезіледі, бірақ күннің ортасына дейін немесе аяғына таман жойылады. Егер тырысу ұзақ уақытқа сезілсе, онда аурудың ағымы ауыр болады. Ауру толқын тәрізді ағыммен мінезделеді: рецидив жағдайы ремиссия кезеңімен ауысады, ол уақытта қабыну өзгерістері тынышталады, дене қызуы қалпына келеді, буындардың ауырсынуы басылып қимылы жақсарады. Ішкі мүшелер: жүрек, бүйрек, бауыр, өкпесінің жергілікті зақымдануы байқалады. Объективті. Зақымданған бұынның пішіні өзгерген, терінің ісінуі және гиперемиясы байқалады. Бұнда пальпация кезінде ауырсыну және одан барып қозғалыстың шектелуі болады. Аурудың алғашқы сатысында бұынның өзгеруі ревматизмге өте тән келеді, бұл қатаң диагноз қоюға әкеледі. Кейіннен терапияның әсерімен жақсарады. Бірақ бұл ауру созылмалы болғандықтан қайталанып рецидив беріп тұрады, бұл кезде жаңа бұындар зақымдана бастайды. Кейін барлық бұындар зақымдануы мүмкін. Кейде 2-3 бұын ғана зақымдалады. Әр рецидивтен кейін буындарда өзгерістер қалып отырады, анкилоз дамиды да бұындар қатып қалады және бұлшық ет атрофиясы дамиды да, қолы «морж сүзбеқанатына» ұқсап кетеді. 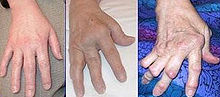 Диагностикасы. Қанда : ЭТЖ ұлғаяды, С – реактивті белок пайда болады және ремиссия кезінде де ұзақ уақыт болуы мүмкін. Аурудың ауыр түрінде анемия дамиды. Рентгенде бұындар әртүрлі өзгерген. Бастапқы кезеңде қуысы ғана тарылған; кейін, сүйек үлпасы өзгереді /остеопороз/. Сонымен қатар бұынның сүйегі шетке өсе бастайды. Науқасқа әр түрлі инфекция қосылып өлімге үшырайды. Емдеу: Комплексті ем тағайындау - қабыну процессімен күресіп бұынды қалпына келтіру. Стероидты емес қабынуға қарсы препараттарды тағайындайды: индометацин, вольтарен, ортофен, бруфен, диклофенак және т.б. Науқастар бұл емді жылдап қолданады, сондықтан кейін пайда болатын жағымсыз әсерлерді білу керек: диспепсиялық белгілер, гастрит, асқазан ойық жаралары. Ең соңында бұл дәрілердің күші келмегенде цитостатикалық препараттарды тағайындайды: азатиоприн, циклофосфан, хлорбутин. Бүл препараттар лейкопенияны туындайды, сондықтан стационарда ғана тағайындайды. Өте белсенді артритте бұындағы қабыну процессін жою үшін бұын ішіне гидрокортизон еңгізеді: 4-5 инъекция, 5-7 күн үзіліспен жеткілікті. Өте ұзақ эффект кеналог береді: бір-екі аптада бір рет енгізіледі. Жергілікті қабыну процессіне демексид аппликациясын қолданады. Физиотерапиялық процедуралар: парафиноаппликациялар, ультракүлгін сәулелері, родон ванналары, гидрокортизон фонофорезы. Емдік жаттығулар, массаж, хирургиялық емдеу арқылы буындардың қызметін қалпына келтіру. Санаторлық –курорттық ем өте көп қолдану. Алдын – алу: Бұл аурудың алғашқы алдын – алуы белгісіз. Ауруың белгілері байқалса онда науқас емханадағы ревматолог кабинетінде емделіп, диспансерлік тіркеуге алынады. Науқастың дәрілерге берілетін реакциясын бақылайды, рецидивке қарсы ем, ЛФК, ошақты инфекцияның санациясы жүргізіледі. Деформациялық остеоартроз. Деформациялық остеоартроз – бұындардың дегенеративті - дистрофиялық ауруы. Бұл ауру бұын шеміршегінің дегенерациясымен, кейіннен бұынның үстінің өзгеруі және сүйектің шетке өсуімен (остеофит) мінезделеді, бұл бұынның деформациясына және оның қозғалысының бұзылуына әкеледі. Дефформациялық остеоартроз адамның және жануарлардың ежелгі ауруларына жатады. Палеонтологиялық зерттеулердің көрсеткіші бойынша, тас дәуірінде өмір сүрген адамның қанқаларынан осы дефформациялық остеоартрозды байқаған. Бұл ауру бұын ауруларының ішінде ең кең таралған түрі: тексерілген халықтың барлық жастағы 10-12% осы аурумен ауырады. Науқастардың толық мүгедек болып қалуы өте сирек, тек жанбас бұындары зақымданғандарда кездеседі. Бірақ бұл ауру уақытша жұмысқа жармсыздыққа себеп болады, ерлерге қарағанда әйелдер жиі ауырады, бірақ 60 жастан кейін біраз тенеледі. Бұл аурудың клиникалық белгілері 40-45 жаста, ал әйелдерде менопауза кезінде байқалады. Этиологиясы. Бұл аурудың себебі толық анықталмаған. Бірақ дефформациялық остеоартрозда шеміршектің дегенерациясы байқалған, оның гидрофильдігі азаяды, кейіннен дәнекер улпамен ауысады. Шеміршек тармақтары тарамдалады оның ұсақ бөліктері бұынның синовальды қабықшасын тітіркендіреді де, қабыңу процессін дамытады. Бейімдеуші ықпалдар – бұл ауруды көптеген ықпалдар қоздыруы мүмкін. Бұның негізінде біріншілік және екіншілік деформациялық остеоартрозды ерекшелейді. Біріншілік остеоартроз – бұл түрінде, сау шеміршектік дегенеративті өзгеруі дамиды. Мысалы: мөлшерінен тыс физикалық күштің түсүі әсер етеді (спортсмендерде) немесе әйелдерде климакс кезінде. Сонымен қатар бұл ауру тұқым қуалауы мүмкін (егер анасында болса, онда бұл ауру қызына берілуі мүмкін). Екіншілік остеоартроз – бұл тұрінде шеміршек буын жарақат алғанда өзгереді, әсіресе бұын ішінде сынық болса – гемартроз. Клиникасы. Ең бастысы көп күш түскен бұынның зақымдануы – тізе және жамбас буындары. Қолда жиі дистальды фалангааралық бұындардың зақымдануы. Қалған бұындар патологиялық процесске кешірек шалдығады. Бұл ауру бастапқыда моноартрит сияқты басталады, бірақ біраз уақыттан кейін симметриялық бұындар зақымдануы мүмкін. Аурудың басы байқалмайды. Науқас аурудың бастапқы сиптомдарын айта алмайды. Негізгі шағымы – зақымданған бұынның күш түскенде қатты ауруы, бірақ тыныштықта жылдам өтіп кетеді, қозғалыс кезінде бұынның сыңғырлауы. Бертін келе ауырсыңу ұлғаяды, ол біраз ғана күш түскенде байқалады және ұзаққа созылады, кейде түнде де байқалады. Омыртқааралық бұындары зақымданғанда ауырсыңу белде байқалады, ал физикалық күш түскенде ауыр көтеруімен байланысты, басымырақ болады. Жиі науқастар қозғалып бірінші аттағанда пайда болып, жүргеннен кейін тез тарап кететін ауырсынуға шағымданады - бұл старттық ауырсынулар. Қатты ауырсыңулар болса кейннен жүрістің бұзылуы байқалады. Кейде бұын маңайында тері температурасы жоғарлап, ісіңу пайда болады, пальпация кезінде ауырсынады. Аурудың бастапқы кезінде зақымданған бұынның сырты өзгермейді, деформация дамуына қарай байқалады. Аурудың ағымы созылмалы: жағдайы бір жақсарып, жаңадан қайталанады. Диагностикасы. Қанда ешқандай ерекшіліктер білінбейді, бірақ синовиттің дамуында қабыңу процессі байқалуы мүмкін, ЭТЖ ұлғаяды. Рентгендік зерттеулер өте үлкен үлес қосады. Аурудың алғашқы сатысында рентгенограмма анық емес, бұын қуысының тарылуы байқалады және сүйектің бұынның беткейлік шетінің жеңіл ауысуын байқайды. Кейіннен бұын қуысының тарылуы мен остеосклероздың белгілері анық білінеді. Одан кейін сүйектің беткейлік бұынының пішіні өзгере бастайды: олар конгруэнтті емес бола бастайды. Бұл кезде сүйектің өсуі және сынықтар дамиды. Кейін әр түрлі бұын қабығының сүйектеңуі анықталады. Емдеуі: Комплексті емдеу қолдану қажет. Жергілікті. Ең алдымен бұынға түскен күшті азайту. Дене салмағын азайту. Ұзақ жүруді болдырмау, ауыр зат көтермеу, баспалдақпен көтерілүді шектеу. Науқасқа ескерту: жағдайы жақсаруымен - қозғалыстың көлемін кеңейтү. Зақымданған бұынның шеміршегінің зат алмасуын жақсарту үшін бұлшық етке – румалон, буын ішіне - атрепарон. Ауырсыңуға қарсы стероидті емес қабынуға қарсы препараттар: ортофен, индометацин, вольтарен, диклофенак, реоприн. Бұын ішіне тікелей - кеналог немесе гидрокортизон. Кең көлемінде физиотерапиялық әдісті қолдану. Ауырсыңу кезде ультрадыбыс, ультракүлгін сәулелерін, гидрокортизон ионофорезі эффективті. Ремиссия кезінде жергілікті жылу қолдану: бұынға озокерит, парафин аппликацияларын. Бұлшық еттерін қатайтуға гимнастика жатады: велосипед айдау, суда жүзу, сонымен қатар массаж жасау болады. Егер бұын анатомиялық жағынан ерекше өзгерген болса, онда хирургиялық емдеуге жол береді және санаторлы-курортты ем қолданады. Алдын-алу: Дер кезінде жарақат алған бұындарды емдеу. Жүйелік түрде жаттығумен айналысу, дене салмағын азайту. Жұмыс уақытында ұзақ бір қалыпты тұрыстан қашық болу керек. Ревматоидті артритпен және остеоартрозбен науқастың күтімі.
Коллагеноздар. Коллагеноздар - дәнекер ұлпаның және құрамында коллаген бар талшықтардың жүйелі түрде зақымданатын бір топ аутоиммунды аурулар: жүйелі қызыл жегі, склеродермия, дерматомиозит, түйінді периартериит, анкилоздаушы спондилоартрит (Бехтерев ауруы), ревматоидті артрит және ревматизм. Этиологиясы. Даму себептері нақты анықталмаған. Вирустық инфекциялар, ген өзгерістері, инсоляция, вакцинациялар, кейбір дәрмектер, физиотерапия, ультрадыбыс себепкер болады. Жүйелі қызыл жегі – дәнекер ұлпамен тамырлардың жүйелі аутоиммунды ауруы. Бейімдеуші ықпалдар. Болжамдар бойынша эстрогендер жүйелі қызыл жегінің дамуына септігін тигізеді: өйткені 80-90% бала көтеретін шақтағы (20-30 жастағы) әйелдерде және аборттан кейін кездеседі. Клиникасы. Ауру жиі көктемде, жазда буынның зақымдануынан басталады: аяқ қолдарының барлық буындары, жиірек қол саусақтың буындарында артрит пайда болады. Қалтырау, қызбалар, астеновегетативті синдром, 10 кг оданда артық салмақ жоғалтады. Науқастарда терісі зақымданып, «көбелектік» эритема бетке, маңдайға, иекке түседі. Бөртпелер барлық денеде болуы мүмкін. Кілегейлі қабықтары зақымданып плеврит, перикардит, перитонит, миокардит, эндокардит дамып, патологиялық процесс барлық мүшелерге (бүйрек, өкпе, асқазан, жұрек, бауырға) тарайды. Ауру ағымы ауырлап,өліммен аяқталады. Диагностикасы. Қанда лейкопения, тромбоцитопения, анемия, LE жасушалар, С-реактивті белок. Анкилоздаушы спондилоартрит (Бехтерев ауруы) – омыртқа бағанасының буындарын басым зақымдап, анкилозына алып келетін буындардың жүйелі созылмалы қабыну ауруы (грек. ankylos – қисық, иілген, spondilos - омыртқа). Бейімдеуші ықпалдар. Тұқым қуалауға бейімділік. Клиникасы. Ауру көбіне жас шақта басталады және ер кісілерде 3 есе жиі пайда болады. Ауру біртіндеп баяу басталады. Сегізкөз-бел аймағының ауырсынуы мен сіресуі пайда болады. Денені біраз қимылдатып жеңіл жаттығулардан уақытша басылады. Процесс біртіндеп төменнен жоғары кеуде, мойын омыртқаларына тарайды. Зақымданған буындар ауырады, қозғалысы шектеледі. 10-15% науқастарда шеттік аяқтың ірі және орта буындары зақымданады. Науқастың денесін иіп-жазуға немесе буруға шамасы келмейді, мәселен басын бурса - бүкіл денесімен бурылады. Жүре бара тыныс шамасыздығы, созылмалы өкпетекті жүрек, аорта қақпағының шамасыздығы, миокардит, перикардит және бүйрек зақымданады. Объективті.Дене қалпы еңкейіп «садақа сураушыға» ұқсайды және жүріс те өзгереді. Кеуденің тыныстық экскурсиясы шектеледі, арқаның тік бұлшықеттері атрофияланады. Диагностикасы. Қанда жоғарлаған ЭТЖ, рентгенде омыртқа буындарының анкилозы. Жүйелі склеродермия – терінің, ішкі ағзалардың дәнекер ұлпасының және ұсақ тамырларының жүйелі ауруы.( латын. scleros –қатты, dermos - тері ) Сирек кездесетін ауру, 30-50 жас аралығындағы әйелдерде кездеседі. Клиникасы. Басты белгісі – терінің өзгерісі 3 сатыда өтеді: ісіну, индурация, атрофия. Ісіну сатысында - терісі ісініп, май жаққандай жылтырайды, қыртыстары жойылып, тегістеледі. Индурация сатысында – тері аса тығыздалады, қыртыстары мен әжімдері жойылады. Мимикалық қимылдар жойылып, беті «бет пердесіне» тәрізденеді. Атрофия сатысында – тері жұқарады,тарылып тартылады және онда ерекше жылтырақ пайда болады. Науқастың денесі бетінен бастап тұтас солып, кішірейіп, тартылып қалады. Сонымен қатар ішкі ағзалар зақымданады. Диагностикасы. Қанда лейкоцитоз, ЭТЖ жоғарылау, анемия, СРБ пайда болады. Дерматомиозит – қаңқалық және тегіс салалы бұлшықеттің, терінің жүйелі қабыну ауруы. Клиникасы. Өте сирек кездесетін ауру.Ауру біртіндеп баяу басталады. Басында: беттің гиперемиясы мен ісінуі, дененің ашық күн саулесі тиген аймақтарының эритемасы, миалгия, бұлшықет әлсіздігі, артралгиялар, дене қызуының көтерілуі т.б. Кейін аяқ-қолдың, мойын бұлшықеттердің әлі кетеді. Бұлшықет диффузды зақымданып науқас қозғалуға әлі келмейді, тамақты, сілекейді жұта алмай аспирациялық пневмония жиі болады. Сонымен қатар ішкі ағзалар зақымданады. Түйінді периартериит – сегментті түрде ұсақ және орта калибрлі артерияларды басым зақымдайтын некроздаушы васкулит. Клиникасы. Аурудың көрінісі сан түрлі болуынан, ол ішкі аурулардың «хамелеоны» деп аталған. Ауру жедел түрде жоғары қызбадан, бұлшықеттердің ауырсынуынан, полиартралгиядан, тершендіктен, тері бетіне әртүрлі бөртпелердің түсуінен басталады. Кейін әлсіздік, арықтау, терінің ерекше шубарланып, бөртпеленіп, ойылып зақымдануы. Бұлшықеттерінің әлсіздігі, атрофиясы, қатты ауырсынуы, буындардың деформациясы, стенокардия, миокард инфарктісі, бүректің, нерв, эндокринді жүйесінің зақымдануы. Ауру тез өрістеп, 5-12 айда өліммен аяқталады. Емі. Коллагеноздардың негізгі емі – глюкокортикоидтер, цитостатиктер, аминохинолинолин, стероидтық қабынуға қарсы дәрмектер, плазмоферез жасау. Болжамы. Ішкі ағзалардың зақымдануының өмір үшін болжамы нашар. Өлімнің негізгі себептері: бүйректің, жүректің созылмалы шамасыздығы, перитонит, ми бұзылыстары т.б. Подагра. Подагра – қан құрамында зәр қышқылының көбеюінен оның натрийлік тұзының (уратардың) ұлпаларда жиналуынан дамитын созылмалы ауруы. Көбіне ер адамдар ауырады. Этиологиясы. Даму тегіне қарай біріншілік жіне екіншілік түрлерін айырады. Біріншілік подагра ген кемістегінен дамиды. Екіншілік подагра гиперурикемияға (ураттардың көбеюіне) алып келетін басқа бір аурулардың асқынуы болып табылады, мысалы бүйрек шамасыздығы, гемобластоздар т.б. |
