1 балалар хирургиясы кітап. Балалар хирургиясы
 Скачать 7.1 Mb. Скачать 7.1 Mb.
|
|
АС ҚОРЫТУ ЖОЛДАРЫНЫҢ ҚОСАРЛАНУЫ ЖӘНЕ ҚҰРСАҚ ҚУЫСЫНДАҒЫ КИСТА ТӘРІЗДІ ТҮЗІЛІСТЕРІ Ас қорыту жолдарының қосарлануы Ас қорыту жолдарының қосарлануы (дупликатуралар) дегеніміз екі түтікше қатарласа пайда болатын даму ақауы. Қосарлану дамуы эмбриогенездің алғашқы айларында болады. Олардың осылайша дамуына шырышты қабат жетілуінің бұзылуымен және ішектің ішкі тесігінің қайта орнына келуі мен байланыстырады. Дамудың бұл ақауын мынадай атаулармен атайды: ас қорыту жолдарының қосарлануы, дупликатура, энтерокиста, энтерокистома. Қосарланулар кішкентай кистозды түзілістен бастап, өңештің толық қосарлануына дейін болады. Көбінесе ащы ішектің қосарлануы кездеседі (60%). Қабылданған жіктеме бойынша, ас қорыту жолдарының қосарлануы: кистозды, тубулярлы, дивертикулярлы деп бөлінеді. Тубулярлы дупликатуралар кеуде қуысында және басқа қуыстарда кездеседі. Ішектің қосарланған бөлімі көбіне оның шажырқайының алдыңғы қырында орналасады, қан тамырларына бай және негізгі ішекпен тығыз бітіскен. Клиникасы. Клиникалық белгілері қосарлану локализациясына, дупликатура формасына, оның мөлшеріне байланысты. Көбінесе қосарланулар ешқандай көрініс бермей, операциялар кезінде кездейсоқ анықталады. Кейбір жағдайларда қосарланулар кенеттен болатын көлемді (массивті) қан кетумен анықталуы мүмкін. Қосарланудың кистозды түрлері үлкен мөлшерлі болып, ішек өтімсіздігін тудыруы мүмкін. Кейде киста маңында ішек айналуы болып, странгуляциялық ішек өтімсіздігі байқалуы мүмкін. Энтерокиста маңының жатыр ішілік дамуы кезіндегі айналу, екіншілік ішек атрезиясын тудыруы мүмкін. Көкірек қуысына өткен дивертикулдар кезінде дисфагия, тыныс алу бұзылуларының, өкпе ателектазының, бронхоэктаз көріністерін беруі мүмкін. Тоқ ішектің қосарлануы, созылмалы іш қатумен байқалады. Мұндай науқастарды ректалды зерттеген кезде жұмсақ эластикалық консистенциялы түйінді анықтауға болады. Тік ішектің қосарлануы кезінде, зәр шығару жүйесімен қосылулар болуы мүмкін. Дупликатуралар асқынуында ішек қанауынан басқа, ішек инвагинациясы байқалады. Бұндай жағдайларда инвагинатты консервативтік жолмен емдеу нәтижесіз. Ас қорыту жолдарының қосарлануын диагностикалау қиындық туғызады. Тіл асты кистасын басқа кисталардан ажырату үшін гистологиялық зерттеу жүргізу керек. Ас қорыту жолдарының төменгі бөлімдерінің қосарлануын анықтау үшін рентгенография жасалады. Белгісіз жағдайларда лапаротомия жасалады. 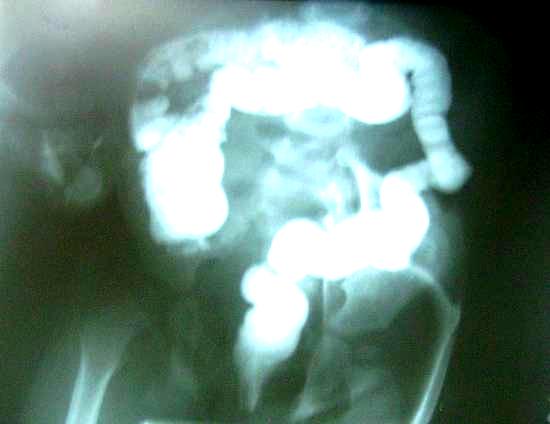 Сурет ІІІ. 20. Ішектің қосарлануы Емі. Ас қорыту жолдарының қосарлануы тек хирургиялық жолмен емделеді. Ең кең тараған әдіс - ішектің қосарланған жерінің резекциясы. 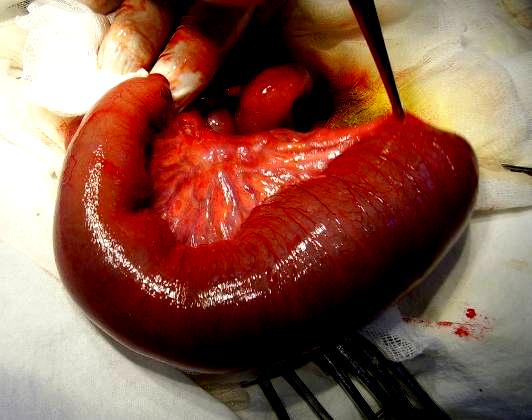 Сурет ІІІ.21. Ащы ішектің қосарлануы Көкірек қуысына өткен дивертикулдар кезінде әдетте лапаротомия арқылы дивертикулдың қалған бөлігі алынады. Уақытында қойылған диагноз және дұрыс жүргізілген хирургиялық тактикада жүргізілгенде болжам қолайлы. Іш қуысының кистозды түзілістері. Іш қуысы кисталарының шығу тегі, анатомиялық құрылысы және түзілістің орналасуы әр түрлі. Кисталарды шынайы және жалған (жарақаттық, паразитарлық, т.б.) деп бөледі. Іш қуысының шынайы кисталары, олардың шығу тегіне, орналасуына, клиникалық ағымына қарай үлкен шарбы, шажырқай кисталары, ішек кисталары (энтерокистома) және жұмыртқа кистасы болып бөлінеді. Үлкен шарбы кистасы. Үлкен шарбы кистасы лимфоцидты тіндердің дистопиясы немесе лимфа жолдарының бітелуі әсерінен пайда болады және олардың жапырақтарының арасында орналасады. Олар – қабырғалары жұқа, бөліктік құрылысы бар және шырышты сұйықтыққа толы. Олардың көлемдері әр түрлі, кейде өте үлкен көлемде болады. Клиникасы. Клиникалық көрінісі кистаның көлеміне байланысты. Кішкентай кисталар, әдетте кездейсоқ, басқа себептерге байланысты жасалған операция кезінде анықталады. Үлкен кисталар көрші ағзаларды басады және ішек өтімсіздігін тудырады. Шарбы кистасымен зақымдалған науқастарда құрсақ көлемі ұлғаяды. Құрсақтың алдыңғы қабырғасына жақын орналасқан түзілісті пальпациялап анықтауға болады. әдетте ол жылжымалы болып келеді. Құрсақ қуысының пальпациясы ауырсынусыз, рентгенологиялық зерттеу кезінде ісік тәрізді түзілім анықталады. Шажырқайлық кисталар. Шажырқайлық кисталар көбіне лимфатикалық тіннің дистопиясы нәтижесінен болып, шажырқайдың кез келген бөлімінде кездесуі мүмкін. Кисталар шажырқай жапырақтарының арасында орналасады, ішек қабырғасына жанаспайды. Оның құрамында сероздық сұйықтық болады. Аурудың алғашқы белгілерінің бірі іш қуысының баяу ұлғаюы. Бала ешқандай шағым жасамайды. Киста мөлшерінің ұлғаюына байланысты жүйелі түрде құсу мен ауырсыну болуы мүмкін. Кистаның айналуы кезінде бала жағдайы нашарлайды, ауырсыну күшейеді, құсу жиілейді. Шажырқайлық кисталарға жоғары қозғалмалылық тән, түзіліс іш қуысында еркін қозғалады, айқын және тегіс шеттері бар, әсіресе ащы ішек шажырқайының кисталары аса қозғалмалы болады. Энтерокисталар. Энтерокисталар ішек қосарлануы (дупликатура) деген атпен белгілі. Ішек түтікшесінің қалыптасу кезіндегі бұзылыстар әсерінен энтерокисталар дамиды. Олардың 60% ащы ішекте орналасады. Клиникасы. Клиникалық көріністер энтерокиста қуысы толған кезде пайда болады. Бұл кезде балаларда жағымсыз сезінулер, ауырсынулар болады. Жартылай немесе толық ішек өтімсіздігінің белгілері дамиды. Энтерокиста қабырғасының қанауы немесе перфорациясы себебінен перитонит болуы мүмкін. Аналық бездерінің кисталары қыздарда бір жақтылы, немесе екі жақтылы да болады. Олар шынайы кисталар және аналық без тератомасы түрінде болуы мүмкін. Клиникалық белгілер киста мөлшеріне және қосылған асқынуларға байланысты. Кіші кисталарды, киста қабырғасы жарылуы кезінде анықтайды. Бұл жедел аппендицит көрінісін береді: іштің ауырсыну мен құсудан басқа, естен тану болуы мүмкін. Операция кезінде іш қуысында геморрагиялық сұйыққа толу анықталады. Үлкен кисталар, көбінесе құрсақ қуысының төменгі бөлігінде, жылжымалы эластикалық түйін түрінде анықталады. Егер киста іші жамбас ішінде, қысыла орналасса, ол қозғалмайды. Көптеген жағдайларда кистаны тек тік ішек арқылы бимануалды зерттеу кезінде ғана анықтауға болады. Кистаның айналуы жедел аппендициттің жалған клиникасын береді. 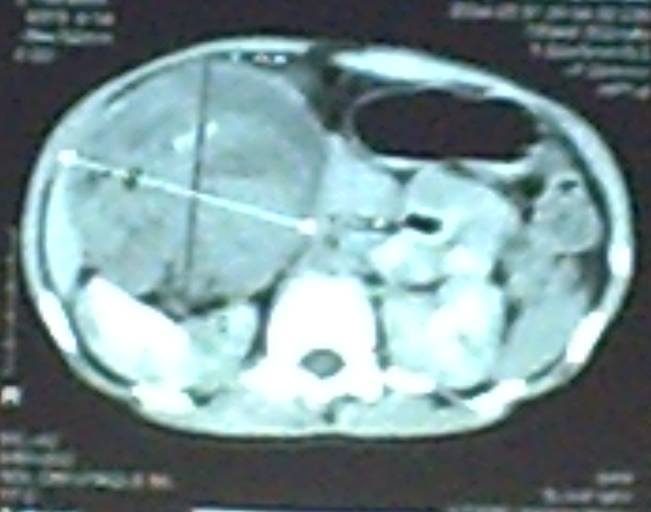 Сурет ІІІ.19. Аналық бездің кистасы Емі. Іш қуысының барлық кисталары оперативтік емді қажет етеді, оны түбегейлі (радикальды) алып тастайды. Техникалық қиындықтарға байланысты кистаны алып тастау мүмкін болмаған жағдайларда марсупиализацияны қолданады. ПРОКТОЛОГИЯЛЫҚ НАУҚАСТАРДЫ ЗЕРТТЕУ ӘДІСТЕРІ Проктологиялық науқастарды зерттеу әдістерінің көптеген түрлері бар. Оларды қарапайым әдістен бастап күрделірек бағытта әртүрлі талдамаларды, жалпы клиникалық және арнайы зерттеулерді (клиникалық-рентгендік және зертханалық тексерулер, қарау, антропометрия, аускультация, т.с.с.) іске асыра отырып, ұтымды жүргізеді. Арнайы және қосымша зерттеулер - саусақпен ректальдық тексеру, анальдық рефлекстерді зерттеу, ректороманоскопия, колонофиброскопия, сонография, проктография, сфинктрометрия, рентгенконтрасты тоқ ішекті зерттеу, фистулография, экскреторлық урография, т.б. жатады. Саусақпен ректальдық тексеру және қарау. Басында жалпы қарау жүргізіледі. Шағымдарын ескере отырып, қажетті сыртқы белгілерге ерекше көңіл аударады: тік ішек арқылы қан кетуге, сарғаюды анықтауға және т.б. Осы сияқты белгілердің болмауы тоқ ішекті тереңірек зерттеуді қажет етеді. Созылмалы іш қату кезіндегі осы сияқты шағымдар іш көлемінің үлкеюі - аурудың органикалық табиғаты туралы ойлауды, ал белгілердің жоқ болуы - функциялық бұзылыстардың дәлелі. Қарау үшін резина қолғап, вазелинді май, жұмсақ резина катетерлер, газ шығарғыш түтіктер, буждар, түймелі зонд, құлақтық және қынаптық айналар, дәкелер болуы керек. Барлық қажетті жабдықтар бір реттік болғаны тиімді. Ішектің ректальдық бөлімін мұқият (көзбен) қарау проктологиялық ауруға күманданғанда, макро- және микросимптомдарды анықтауға көмектеседі. Нәрестелер мен емшектегі балаларға аноректальдық аномалиялар диагнозы тек қараунәтижесінде кейін қойылады. Үлкен жастағы балаларда ректоанальдық зонадағы патологиялық үрдісті көрсететін сыртқы тесік айналасында терінің тітіркенуін, параректальдық жыланкөздерді, жырылуларды және т.б. анықтауға болады. Тік ішекті саусақпен тексеру, ректоанальдық аймақты тікелей көзбен (визуальдық) қарауға қосымша, арнайы әдістердің алдыңғы тобына жатады. Баланы арқасына жатқызып, аяғын тізе буынынан бүгіп, және оны аздап ішіне таятып ұстайды. Тексеру үшін хирург резина қолғап киеді. Кішкентай саусақ (шынашақ) немесе сұқ саусаққа вазелин жағып, оны артқы тесікке ақырындап кіргізеді. Сақтықпен, соңғы фаланганың көмегімен ішек қабырғасын барлық бағытта зерттейді, тік ішектің толуына, оның айналасында және ішінде патологиялық түзілістің бар-жоқтығына көңіл аударылуы керек. Сыртқы және ішкі сфинктердің тонусы анықталады. Дұрыс жүргізілген процедура балада ауырсыну мен қарсыласуды туғызбайды. Тік ішекті саусақпен зерттеу - стеноз немесе оның тыртықты деформациясын, полипты, бөгде заттарды, пресакральдық ісік немесе кистасын диагностикалауға көмектеседі. Гиршпрунг ауруында, операциядан кейінгі асқынуды, тік ішектің қосарлануын, парапроктиттің жергілікті өзгеру сипатын анықтауға болады. Анальдық рефлексті тексеру. Анальдық рефлексті тексеру балалар проктологиясында маңызды тексеру әдістерінің бірі. Бұл рефлексті, яғни тік ішектің шырышты қабатының және терісінің тітіркенуі кезінде сфинктер мен бұлшық еттер тонусының артуы нәтижесінде көзге жақсы көрінетін артқы тесіктің тартылуын алғаш рет С.И.Россолимо (1892) сипаттап жазды. Қыздарда бұл кезде қынап сфинктерінің жиырылуы анық байқалады. А.М.Аминев (1959) бұл рефлекс күрделі және 2 компоненттен тұратындығын анықтады: тері-бұлшық еттік және өзіндік бұлшық еттік. Тері-бұлшық еттік рефлекс-сфинктердің сыртқы беткейінде көрінетін ауырсынуы мен тактилдік тітіркенуінен туындайды. өзіндік бұлшық ет рефлексі сфинктердің тереңірек орналасқан бөлігінен жиырылуының көрінісі, айқын көрінетін бұлшық ет компонентінде болады. Проктологиялық ауыруда, үрдістерде рефлекс әр түрлі дәрежеде жоғарылаған немесе төмендеген болып келеді. Л.В.Логинова-Катричеваның мәліметтері бойынша (1960) жаңа туған балалар мен ерте жастағы балаларда анальдық рефлекс өзіндік рефлекс түрінде болады, тек кейіннен, бірлескен анальдық рефлекске айналады. Сәбилердің жартысында, оның мәліметтері бойынша, анальдық рефлекс болмайды. А.С.Осмоловский (1970), керісінше, тері-бұлшық еттік анальдық рефлекс - 1 тәуліктен асқан дені сау балаларда анықталған. Туғанына 1 тәулік толмаған сәбилерде теріасты сфинктердің жоғары тонусының әсерінен рефлекс анықталмайды. Тек 2-ші тәуліктің басында тонус біраз төмендейді де, рефлекс байқалады. Өзіндік бұлшық ет рефлексі мерзіміне жетпей туылған, дені сау сәбилердің барлығында анықталады. Тері-бұлшық ет рефлексі, шапаралығының қандай да бір бөлігінің тітіркенуінен, әсіресе анальдық тесіктің алдындағы 0,5 см жердегі ортаңғы бітіс терісінің аймағында анықталады. Туа біткен артқы тесіктің болмауында (атрезия) анальдық рефлекстің айқындылығы арқылы сыртқы сфинктердің бар-жоғын және орналасуын анықтауға болады. Ол, даму ақауының хирургиялық коррекциясында үлкен маңыз атқарады. Көптеген жағдайда екпе инесінің өткір ұшын теріге жанай тигізу арқылы анальдық рефлекс компоненттерін, әсіресе көбінесе бұлшық еттің жиырылуын сыртқы тесік жоқ жерде терінің тартылуымен анықтауға болады. Көптеген науқастарда анальдық рефлексті шақыру мүмкін емес. Ол, ол терінің иннервациясының бұзылуына, әсіресе омыртқаның соңғы бөлімінің қосарланған даму ақауына байланысты. Операция кезінде өзіндік сфинктердің бұлшық еттік талшықтарын гальваникалық токпен тітіркендіру арқылы жиырылту, хирургке сфиктердің орналасу орнын және ортасын анықтауға көмектеседі. Артқы тесіктің атрезиясында сыртқы сфинктердің орналасуын анықтау. Баланың жасына сай дозада, 50% анальгин және седуксен ерітінділерін бұлшық етке енгізеді. 15-20 минуттан кейін, науқасқа литотомиялық қалып беріледі. Сфинктердің болжамалы орналасу орнының шап аралық терісін 3%-дық йод тұнбасымен және этил спиртімеен өңдейді. Одан кейін екі перпендикулярлық сызық сағат циферблаты бойынша бойынша 11-ден 5-ке сағат және 13-тен 19-ға тері астына 0,5 см тереңдікте стерилизациядан өткен таза биполярлы миографиялық инелі электрод енгізіледі. Электромиограмма 5 мм/с жылдамдықта қағазға тіркеледі де, ол арқылы, көлденең жолақты бұлшық ет талшықтарының биоэлектрлік белсенділігінің жоғары нүктесі анықталады. Осы нүкте бойынша сыртқы сфинктердің орналасуын және сфинктер сақинасының орталығын анықтайды. операция кезінде, тері тілініп, анальдық канал қалыптастырылады. Тоқ ішектің моторлық белсенділігін және ректоанальдық аймақтың функциялық жағдайын зерттеу. Проктологиялық науқастың ректоанальды аймағының және көлденең ішегінің функциональды жағдайын шынайы (объективті) бағалауда кешенді зерттеудің үлкен маңызы бар. Сфинктерометрия – тік ішектің жапқыш аппаратының күшін анықтау. Сфинктерометриядан басқа да, жақсы мәліметті, ректальдық аймақ функциялық зерттеу әдістері қолданылады. Арнайы емдеу орындарында және ғылыми орталықтарда қазіргі кезде ДИЗА-2100 (Дания) аппараты қолданылады. Ол үздіксіз профилометрияны өзіндік жиырылуды және тыныштықтағы ректоанальдық қысымды анықтауға мүмкіндік береді. Сонымен қатар, тік ішектің жылжытушылық (моторлық) функциясын, бірлескен электромиография және монометрия арқылы бір мезгілде ішкі және сыртқы сфинктерлерді, анальдық рефлекстерді зерттеуге болады. Алынған мәліметтер аурудың патогенезін жақсы ұғынуға, емдеудің қажетті тәсілін таңдауға, органикалық және функциялық негізінде зақымдалуларды ажыратуға (дифференциялауға) мүмкіндік береді. Тік ішектің және сигма тәрізді ішектің моторлы әрекетін зерттеу баллонография немесе электромиография көмегімен жасалады. Баллонография. Жұқа қабырғалы, бір немесе бірнеше резина баллонның орталық бөлігінде қауырсынды рычаг бекітілген. Ішектің жиырылуы кезіндегі қысымның өзгерісі тіреку жүйесіне беріліп жазылынып алынады. Оның ауалы, сулы және ауалы-сулы түрлері (модификациялары) бар. Баллондық және рентгенографиялық кешендерді қолдану, ішектің моторлық әрекетін зерттеуді жеңілдетеді. Электромиография ішек қабырғасының бұлшық етінің электрлік потенциясының тербелісін тіркеуге негізделген. Биотоктың тіркелуі екі тәсілге бөлінеді: 1) ішек қуысына енгізілген электрод көмегімен биотокты зерттеу 2) алдыңғы құрсақ қабырғасынан биотокты зерттеу. Тәжірибеде негізінен алғашқысы тиімді. Мысалы тексерістен (апробациядан) өткен бір тәсіл. Тоқ ішектің моторлық функциясын электромиографиялық зерттеу, анальдық тесіктен 10-15 см деңгейде сигма тәрізді ішектің шырышты қабатында моноэлектродты пайдалану арқылы іске асырылады. Зерттеу аш қарынға жүргізіледі. Алдын ала тоқ ішекті сифондық клизма жасау арқылы тазалайды. Изоляцияланған, ұзын жұмсақ өткізгіштің төменгі бөлігінде, 1,0х1,8 см аудандық белсенді электрод орналастырылады. Электродты ректороманоскоп арқылы тоқ ішектің қуысына енгізеді. Ректороскоптың тубусын алып тастағаннан кейін екінші электрод –60х40 мм өлшемді изотоникалық натрий хлорид ерітіндісіне малынған қорғасынды пластина қосарланған төсеніш арқылы оң жақ санның ішкі жағына бекітіледі. Баланстанған қарсыласу «көріністері» қағаз лентада, қисық сызықты биоток ағымы түрінде тіркеледі. Лентаның қозғалыс жылдамдығы 1 см/мин. Тоқ ішектің биопотенциалын тіркеуге ең қолайлысы- микроампервольтметр н-373-3. Осы кезде екі шкаланы: 5 мВ 5 мм и 1 мВ в 4 мм-де қолданады. Сызықты ұзындығы бойынша бағаланады, ол уақыт бірлігі арасында курвиметрмен (10 минут) өлшенеді. ЭМГ параметрін М.А.Собакина және М.А.Неверова (1965) әдісі бойынша бағалайды. Электрод, ішек қабырғасының биопотенциалын тіркеуді 6-10 минуттан кейін бастайды. Микроампервольтметр тілінің жылжуын, ішек қабырғасының тегіс бұлшық етінің тонусының көрсеткіші ретінде бағалауға болады. Бұлшық ет тонусын өлшегеннен кейін микроампервольтметрді 15 мВ шкаласында ауыстырады. Ары қарай, 15-20 минут ішінде, бұлшық еттердің спонтанды ырғақтық қозғалысын тіркейді. Сонымен қатар, тері астына (жасына сәйкес дозада) прозеринді енгізіп, механорецепторларды тітіркендірулерге жауап ретінде моторлық қозғалысын зерттейді. Ол үшін ішек қуысына анальдық тесіктен 20-26 см тереңдікке дейін жұқа қабырғалы резина баллон енгізеді. Электрод 10 см тереңдікте орналастырады да, 35-40 мм с.б. дейін қысымды көтереді. Тітіркендіру орташа 10 минутқа созылады. Сау балалардағы ЭМГ параметрі ІІІ.5. кестеде көрсетілген. Кесте ІІІ.5 Сау балалардағы сигма тәрізді ішектің ЭМГ параметрінің сандық сипаттамасы
| ||||||||||||||||||||||||||
