1 балалар хирургиясы кітап. Балалар хирургиясы
 Скачать 7.1 Mb. Скачать 7.1 Mb.
|
|
Гиршпрунг ауыруының жедел түрi, толық механикалық төменгi iшек өтiмсiздiгiне ұқсауы мүмкiн. Гиршпрунг ауруында толық механикалық ішек өтімсіздігіне салыстыранда баланың туғаннан кейiнгi алғашқы күндерiнде меконийді (нәжісті) клизма көмегiмен алуға болады. Дұрыс өткiзiлген сифонды клизма көмегiмен Гиршпрунг ауруындағы өтiмсiздiктi емдеуге болады. Емдеу. Операцияға дайындық, жеке түрде, өтiмсiздiк деңгейi мен түрiне, науқастың жалпы жағдайы, су-электрлiк бұзылулары деңгейi, қосымша даму ақаулары не босану кезіндегi жарақаттар белгiлерi болу не болмауымен байланысты. 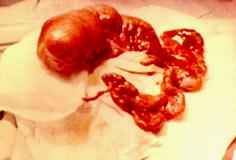 Сурет ІІІ.8. Операция кезінде анықталған ащы ішектің толық өтімсіздігі Iшек өтiмсiздiгiнiң кейбiр түрлерiнде шұғыл операцтя жасау қажет (ортаңғы iшек айналып кетуi, Ледд синдромы). Төменгi iшектiң толық өтiмсiздiгiнде (атрезия, меконийлiк илеус, т.б.), кеш түскен жағдайда, операция алдындағы дайындық 2-4 сағатқа шектеледi. Жоғарғы iшек өтiмсiздiгi обтурациялық түрде болғанда жартылый өтiмсiздiк түрлерiнде, операция алдындағы дайындық гомеостаздың бұзылуына, қосымша аурулардың айқындылығына тәуелдi. Егер iшек өтiмсiздiгi туғаннан соң алғашқы тәулiктерде анықталса, операцияға дайындық басталады. Ол баланы жылыту, оксигенотерапия, асқазанды зондтау, жуудан тұрады. Бiздiң бақылаулар бойынша, шұғыл көрсеткiштер болмаса, баланы туғаннан кейiн қалыптастыру үшiн перзентханадан стационарға ауыстыру қажеттілігіне байланысты операцияны 12-24 сағатқа шегеру керектiгi анықталды. Оперативтiк емнiң қорытындысы таңдалынып алынған және дұрыс орындалған операция алдындағы дайындыққа байланысты. Бұзылған су-иондық тепе-теңдiктiң бұзылуын инфузия-трансфузиялық емнiң көмегiмен қалпына келтiру негiзгi операция алдындағы дайындық. Туа бiткен iшек өтiмсiздiгiндегi инфузиялық ем түсiнiгiне клетка iшiлiк және клеткадан тыс сұйықтықтардың көлемiн толтыру, қалыпты осмостық қысымды, электролиттер концентрациясын қалпына келтiру, метаболикалық өзгерістерді түзету кiредi. Орын алған жетiспеушiлiктер, мынадай талдамалардың көрсеткiштері негiзінде анықталады: салмақ жетiспеушiлiгi (өсiп бара жатқан жетiспеушiлiктiң деңгейi мен жылдамдығы); гематокрит, гемаглобин; қышқыл-сiлтiлiк тепе-теңдiк; плазма және эритроциттердегi К ионы айналымдағы қан көлемi; орталық веналық қысым. Сұйықтықтың көлемiн анықтайтын негiзгi фактор - баланың жасына сай тәулiгiне қажеттi су мөлшері және сусыздану дәрежесi. Дегидратацияға ұшыраған сұйықтықты, яғни тез жоғалтып жатқан балаларға оның орнын толтыру (коррекция) өте қажет (өмiрiнiң алғашқы аптасына дене салмағын жоғалту 15% -тен жоғары). Бiртiндеп өскен дегидратацияда, операция алдындағы дайындық кезеңiнде жетiспеушiлiктi толтыру қиындау, сондықтан сұйықтықты есептеу тәулiктiк қажеттiлiк негiзiнде алынады. 1 апталық нәрестеде дегидратацияның 3-шi дәрежесi (15% -тен жоғары), тәулiктiк қажеттi судың жетiспеуiн түзетуге (коррекция) сұйықтық қосу қажет. Дегидратация дәрежесiн анықтау келесі формуламен есептеледi: 1) дене салмағының туғандағы ауруханаға түскен дефицитi = дене салмағы - кездегi дене салмағы туғандағы түскендегi  2) дегидратация % = салмағы - салмағы 2) дегидратация % = салмағы - салмағытуғандағы салмағы х 100 гематокрит көрсеткiшi негiзiнде: дегидратация көлемi = Hts - HtN түскендегi салмағы   HtN 3 HtN 3Hts - науқас гематокритi HtN -нәрестелердiң қалыпты гематокрит көрсеткiшi. Операцияға дайындық көлемі және мерзімі жасалатын шұғыл операция мен метаболикалық айқын бұзылулар дәрежесiмен анықталады. Ұзақ операцияға дайындықта (4 сағаттық) - дегидратацияның 1/6 көлемi; 8 сағаттық - 1/2 көлемi; 12 сағаттық -1/2-ден жоғары көлемi. Айқын интоксикация мен дигидратация түрiне қарай енгiзілетiн сұйықтық құрамы өте маңызды. Нәрестелердің гипертониялық дегидратациясында тұзды және тұзды емес ерiтiндiлердің өзара қарым-қатынасының шамасы: 1:5; шала туғандарға - 1:6; изотониялықта - 1:4 және 1:5; гипотониялықта - 1:3 және 1:4. сонымен қатар мынаны есте сақтау керек: нағыз тұзсыз ерiтiндiлер - глюкоза және реополиглюкин (егер глюкозада дайындалса). Қалған ерiтiндiлерде әртүрлi көлемде тұздар болады. Алғашқы тәулiктерде нәрестелерге тұзды ерiтiндiлердi енгiзу жоғарғы шекті (максималды) түрде болуы керек. Дайындық кезеңi 12 сағатқа созылса, тәртiп бойынша, калий препараттарын енгiзбейдi. Операциядан кейiнгi кезеңнiң ұзақтығына байланысты, кейiн науқаста зәр бөлу басталғанда оған жасына сай дозасын анықтап, калий бередi. Плазмада калий деңгейiн анықтай алмаған жағдайда, қажеттi доза шамасы келесі үлгiмен есептелінеді: Дегидратацияның 1 дәрежесi - 2 мэкв/кг; 2 дәрежесi - 6 мэкв/кг. Инфузиялық емнiң негiзгi шарты - барлық тәулiктерде енгiзетiн сұйықтық шамасы бiрдей бөлу және тұзды және тұзды емес ерiтiндiлердi кезектестiрiп жiберу. Инфузиялық емдi төмен молекулалы ерiтiндiлерден бастау керек. Операцияға дайындық тек инфузиялық еммен шектелмейдi, қажеттiлiгiне қарай басқада да пайда болған синдромдарға сәйкес емделеді (оксигендiк ем, кеңірдек-бронхтардың санациясы, антибактериальдық ем, жүрек препараттарын тағайындау, науқасты жақсылап жылыту). Жансыздандыру: интубациялық наркоз. Ингаляциялық анестетиктер (фторотан, азот тотығы) жиi қолданылады. Бiрақ, шала туған балаларда азот тотығы гипоксия тудыратындығын есте ұстау қажет. Соңғы кезде аралас наркоз қолданады. Операция жасау әдісі. Нәрестелерде ақ сызықтың қанмен қамтамасыз етiлуi нашар болғандықтан, эвентрация болу мүмкiндiгi және осы жасқа тән операциядан кейiнгi iшек салдануы болуы әбден мүмкiн болу себебiнен, орталық кесудi жасаудан бас тартқан жөн. Ең ыңғайлысы, парамедиандық әдіс және көлденең лапаратомия (ауыспалы). Парамедиандық әдіспен, терiні кесу, iштiң тузу бұлшық еті тұсындағы ақ сызығына параллель жасалады. Іштің тузу бұлшық етінің қынапшасының алдыңғы қабатын кесiп, еттi жанына қарай жылжытады. Қынапшаның артқы жапырақшасын iшастарымен бiрге кесiп, алдыңғы қынап жапырақшасына қарағанда латеральды орналастырады. Тiгiс сызықтарының сәйкес келмеуi операциядан кейiнгi тыртықтың түзiлуiне қолайлы, арасында бұзылмаған бұлшық болуы себептi. Бұл тiгiстің сөгілуін және эвентрацияны болдырмайды. Көлденең лапаротомия жоғарғы (кiндiктен жоғары) және төменгi болып келедi. Ол өтiмсiздiк деңгейiнiң операцияға дейiн анықталуына байланысты. Жоғарғы лапаротомияда кiндiк венасы тiгiлiп, айқасады, ал төменгiде - кiндiк артериясы. Құрсақ қуысын тiгуде - бұлшық еттер мұқият тiгiледi. Құрсақ қуысы ағзаларын тексеру жоспары да операция алдындағы диагнозға байланысты. Жоғарғы iшек өтiмсiздiгiнiң жеке түрлерiнде мынадай көрiнiстер болады: атрезия, немесе 12-елi iшектiң сыртынан басылуында 12-елi iшек созылған асқазанның жалғасы болып кетедi де, асқазан кiреберiсi ажыратылмайды. Соқыр iшектiң жоғары орналасуында (бауыр астында) iшастар тартылымымен бекiтiлгенде, iшек айналуының аяқталмай қалған түрi деп ойлау керек. Егер құрсақ қуысының орталығында көп мөлшерде қусырылған, көгерген ащы iшек iлмектерi табылса, "ортаңғы iшек" айналымына күмәндану керек. Мұнда соқыр iшек және және көлденең iшек өз орнында анықталмайды, шажырқай түбiрi ауыр тартылым ретiнде пальпацияланады. Әрі қарай ревизия барлық iшектi ашылған жараға шығарылған соң ғана жалғасады. Бұл кезде шажырқай сағат тiлi бойынша екі не одан да көп айналуы болады. Сол себепті науқас кеш түскен жағдайда бала өмiрiне қауiп төнуi мүмкін. 12-елi iшектiң кеңейіп, созылуын атрезияның бiр түрi деп білу керек; жарғақты (мембраналы) атрезияда iшек өзегiнiң үзіліссіздігі сақталады, тек әкелетiн бөлiктерiнің диаметрiнде айырмашылықтар болады. 12-елi iшектiң толық атрезия кезiнде фиброзды тартылуды анықтауға болады, ол соқыр ішек бiтетiн бөлiктен ішектің қабысқан бөлiгіне қарай орналасады. Төменгi өтiмсiздiкте, ревизияны iшектiң кеңейген iлмектерiн жараға шығарған соң барып жасау керек. Iшектiң созылып-кеңейген бөлiгiн тапқан бетте iшектiң аборалдық ұшын iздеу қажет. Кейде жатырiшiлiк жабысып қалу үрдісiнде және топографоанатомиялық қатынаста бұзылу болғанда да оны табу қиындайды. Мекониальдық илеуста iшек трубкасының үзімсiздiгi сақталады, ал кейде колба тәрiздi кеңею болады (әсіресе мықын iшекте) және ол жабысқақ затпен толған. Төменiрек iшек өзегi жiңiшкерген,"ташпиық" тәрiздi тығыз массамен толған. Оны iшек бойымен қозғалту мүмкiн емес. Ревизия кезінде ішектiң жалпы ұзындығына назар аудару керек, себебi кейбiр даму ақауларында ол қысқа болуы мүмкін (әсiресе аяқталмаған айналуда, ащы iшек атрезияларында). Бұл жағдай операциядан кейiнгi кезеңде де, сонымен бiрге операциядан жазылған соң да, науқастың жалпы жағдайын қиындатады. Ақаудың анатомиялық түрiн анықтап алған соң оны алып тастаудың ең ұтымды (рациональды) әдiсiн таңдайды. Операция мейлiнше радикальды болғаны жөн. 12-елi iшектiң стенозы және атрезиясы кезiндегi операция. Жоғарғы көлденең лапаротомия жасалады. Жараға кеңейген асқазан және 12-елi iшек шығарылады. Ас қорыту жолдағы бөгет орны табылған соң, ұзына бойына 1 см-дей бөгет орнынан жоғары дуаденотомия жасалады. Кесу шеттерiн ұстағышқа алады. Анықталған жарғақшаны шеңбер бойымен айналмалы (циркулярлы) түрде ащы iшектiң шырышты қабырғасына жеткенге дейiн кесiп алады. Кесiп алғанға дейiн Фатеров емiзiкшелерiнiң орналасуын анықтап алу қажет (кейбiр жағдайларда ол жарғақша ауданында немесе негiзiнде орналасады). Соңынан, шырышты қабатта шеңбер бойымен тiгiс салынады, 12-елi iшектегi жараны екi қатарлы тiгiспен тiгедi (Шмиденовский кетгуты, түйiншектi шырышты-шырышты қабатын атравматикалық инемен жiбек жіп). Бiздiң тәжiрибеміз бойынша, операциядан кейiн, осы науқастарда зондты ащы iшекке салынған тiгiстерден тыс қою ертерек энтералды тамақтандыруға мүмкіндік береді. Бiрақ, бұл зондпен 12-елi iшек пен асқазан декомпрессиясын жасауға келмейді. Бұл мақсатта, кезеңдi түрде, асқазанды қосымша зондпен жуады. Операциядан кейiнгi кезеңде, инфузиялық ем бағдарламасы жасалады. Ертерек энтералдық тамақтандыруды іске асыра алмаған жағдайда, парентеральдық тамақтандыру енгiзіледi. Ауыз арқылы тамақтандыру, iшек пассажы орнына келген соң ғана басталады (асқазанда сұйықтық тұрып қалуы басылса, нәжiс қалыптасса, iшек парезi болмаса). 2) Аберрантты қан тамыр мен сақина тәрiздi ұйқы безi кезiндегi операция. Операциялық емнiң негiзi - 12 елi iшек пен ащы iшек арасына анастомоз салу. Себебiн тапқан соң, шажырақайды ашып, көлденең тоқ iшектi жоғары қояды. Ащы iшектiң бастапқы 12 елi iшекке жалғасуын тауып алады. Көлденең тоқ ішектің шажырақайының қан тамырсыз бөлiмiнде /2 х 2 см/ тесiк жасап, сол арқылы 12- елi iшектiң қабырғасын әкелiп, оған алдын ала өзегiне бiраз ауа не суйықтың еңгiзiлген ащы iшек iлмегiн изоперистальтикалық жағдайды, тiгiспен бекiтедi. Бекiтiлген 12-елi iшекке шажырақай тесiгi арқылы ащы iшек iлмегiн әкеледi. П-тәрiздi жiбек жiппен атравматикалық инемен /5-6-0/ Матещук тәсiлi бойынша шырышты қабаттан бастап, ащы iшекке барлық қабатын тiгіледі. Алдыңғы ерiнше, солай П-тәрiздiқ серозды - бұлшық еттiк тiгiспен, түйiнi сыртқа қарап тiгiледi. Жасалған анастомоздың герметикалылығы тексерілген соң, әкелінген iлмектi бекiтушi тiгiспен 12 елi iшектiң алдыңғы беткейiне бекiтедi. Операциядан кейiн, 12 елi iшек декомпрессиясын назалдық зонд арқылы жасау өте маңызды. Кейбiр авторлар бұл мақсатта гастростомия жасауды ұсынады. 12 елi iшектiң төменгi, көлденең тармағын жақсы бекiткен жағдайда дуоденостомия жасауға болады. Бұл кезде оның шеткi бөлiмiн тартып, шырышты-шырышты тiгiспен шектi, 12 елi iшектiң кеңейген бөлiгiне бекiтедi. Анастомозды салу техникасы дуоденоеюностомиядағыдай. Осындай операция және артқы гастроэнтеростомия ересек жастағы балаларға жиi жасалады. Аяқталмаған iшек айналуы кезiндегi өтiмсiздiкке жасалатын операция. "Ортаңғы iшек" айналуы. Ашылған операциялық жараға қабысқан iшек iлмектерiн шығарады. Айналымды, сағат тiлi бағытына қарсы 1,немесе 2, кейде 3 айналдырып қалпына келтiредi. Айналымды оңдаған соң, шажырақай түбiрiне 3-5 мл 0,25% новокаин ерiтiндiсiн енгiзедi. Iшек iлмектерi қызарыңқырайды, сұйықтыққа толады. Науқас кеш түскен жағдайда /алғашқы клиникалық белгiлерi байқалғаннан соң бір тәулiк) iшек қабырғасындағы қан айналымының бұзылуы қайтымсыз болады. Ондай жағдайда ішек сау бөлігінен кесіп тасталады да анастомоз жасалады. Ішек айналымын түзету кезінде айналымның бiрнеше варианттары болуы мүмкiн. 1. Шажырқай ащы және тоқ iшекке ортақ болу мүмкiн (айналамсыз (нонротация) жағдайы). Бұл кезде тоқ iшек сол жақта, ащы iшек оң жақта болады. Айналу үрдісi туғаннан кейiн аяқталуы мүмкiн екендіктен осы манипуляциялардан кейiн тоқтау керек. Кейбiр зияткерлер, қайтадан айналудың алдын алу үшiн соқыр iшектi сигма тәрiздi iшекке түйнек тәрiздi тiгiспен бекiтедi. Соңғы кезде осы тәсiлді қолданбайды, соқыр iшектi бос қалдырады. 2. Шажырқай түбiрi мен ащы iшек iлмектерi арасында, iшастар тартылулары, ащы iшек пен 12 елi iшек байламында жалпақ кең жабысқақтар, тартылымдар табылу мүмкiн. Мұндай жағдада, тұйық және өткiр жолмен ащы және соқыр iшектiң жолдарын босату нәтижесінде ішек жолдарының жұмысы орнына келеді. 3. Соқыр iшек, құрсақ қуысының оң жақ жоғарғы квадратында орналасқан, ал арты құрсақ қуысы құрсақ қуысының қабырғасына ауыр өрімдермен (тяж) бекiген, сөйтіп 12 елi iшектiң сыртынан қысылуына әкеледi. Өрімдерді алдыңғы беткейiнен ақырындап ажыратады. Мұнда гепатодуоденальдық байламның жақын орналасқанын есте сақтау керек. Айналуды түзетiп, жабысуды тiлген соң /Ледда операциясы/ соқыр iшек iш қуысының сол жағында қалады. Ащы iшектiң атрезиясы кезiндегi операция. Iшекті тексеріс (ревизия) мұқият жүргізіледі. Себебi, жатыр iшiнде пайда болған өткен перитонит әсерінен көптеген атрезиялар, жабысқақтар және шажырақай түзiлу ақауларынан пайда болу мүмкiн. Iшектiң әкелгiш соңы, кеңейеді де ішек созылып, қабырғасы гипертрофияланады. Егер өтiмсiздiк деңгейi төменiрек болса, әкететiн ішектің диаметрi де әртүрлі келедi. Морфологиялық зерттеуде iшектiң әкелгiш кеңейген бөлiгiнде 10-15 см шамасында бұлшық ет пен жүйке элементтерi дамуы төмендейді. Сондықтан дұрыс бекiтiлген анастомоз жасалу үшiн ішектің кеңейген бөлiмiнiң 10-20 см-ге дейін резекция жасайды. Әкелетiн ішекті, жылы физиологиялық ерiтiндiмен, соқыр iшекке жеткенше зонд арқылы жуады. Бұл әдіс iшек өзегiн шырышты тығыннан тазартуға көмектеседi. Ең физиологиялық анастомоз - «соңы – соңына». Ішек ұштарын сәйкестендiру ішек үшін Rehleing бойынша әкеткiш ұшын шажырақайға қарсы сына тәрiздi кесу жасалады. № 00000 атравматикалық инемен бiр қатарлы бүрiлген жiбек тiгiс салынады. Кейбір жағдайларда «ұшы ұшына» анастомозы салынбайтын жағдайда iшек iлмектерiн «бүйiр бүйiрге» әдiсiн қолданады. Кәдiмгi әдiстен бiр өзгешелiгi, жас нәрестелерде П-тәрiздi, бiр қатарлы тiгiс салынады. Мұнда дұрыс хирургиялық тактика ұстану керек (кесіп тігілген ішектің соңын iшектiң ең шамалы ғана қалдыру (1,5 см-ден көп емес), анастомозданушы iлмектер изоперистальтикалық жағдайда болу керек. Атрезияның төменгi түрiнде, мықын iшек ұшы бүйiр анастомозы, қалыпты әдiспен жасау ұсынылады Меконилiк илеустегi операция. Мекониальды өтiмсiздiктi түзетудің қазiргi уақытта екi әдiсі бар - Микулич бойынша қосарланған илеостомия және Bishop - Koopа - бойынша V-тәрiздi анастомоз. Микулич операциясында ішектің мекониймен жабылған ішектің бөлiгiн алып тастап, iшектiң жоғарғы және төменгі екі бөлiгiн, бiр бiрiне 4-5 см қащықтықта бекiтiп тiгедi. Соңынан, құрсақ астары қабырғасына 3-4 см қосымша тiлiм жасайды, ол арқылы екi iлгек шығарылып, париеталдық iшастарға және терiге бекiтiледi. Iшектiң шеткi бөлiгiндегi жабысқан мекониді 1-2% панкреатин, ацетилцистин не хемопсинмен жуады. 7 күннен кейiн, шпораға арнайы басып тұратын қысқыш салынады. Одан кейін 1-2 аптада стома экстраперитонеальды жабылу керек. Bishop -Koopа операцисы. Мықын iшегiнiң кеңейген бөлiгi алынған соң (Ру бойынша) V-тәрiздi «ұшы бүйірге» анастомозы салынады. Анастомозға екi қатарлы тегіс салынады, дистальдық бөлiгi сыртқа шығарылады. Бұл әдiстiң ыңғайлылығы - операциядан кейiнгi кезеңде ішекті жуу жеңілдейді де, пассаж қалпына тезірек келедi. Жазылған соң стоманы iш астардан тыс операция арқылы жабады. Операциядан кейiнгi алғашқы күнi асқазанға панкреатин - 0,5 мл 2-3 рет күнiне енгізіледі. Меконилiк илеусте көбінесе ауру болжамы күрделі, себебі науқаста муковисцидоздың шығуы және өкпенің жиі муковисцидозды қабынуы болуы мүмкін. Туа бiткен iшек өтiмсiздiгiнiң емдеу нәтижесiне, дер кезiндегi диагностика және перзентханада алғашқы қарауды дұрыс өткiзiп, ұтымды ем жургiзулер өз әсерiн тигiзедi. Сондықтан, өтiмсiздiкке аздап болсын күмән туса (тұрақты құсу, меконидің шықпауы, нәжiстiң аз болуы және т.б.), белсендi түрде диагностикалық зертеу қажет болады. Олар: 1. Асқазанды зондтау, жуу, аспирациялау; 2. Тiк iшек арқылы қарау. Балаларда тексерудi тиянақты түрде жүргізу өтiмсiздiк түрi және оның себептерiн анықтау арнайы стационарларда жүргiзедi. Перзентхана мен емдiк стационарда емдеу жұмыстарын тексеру жұмыстарымен қатар жүргiзу керек. Тiптi тасымалдау кезеңiнде де тоқтатпау керек. Бұл жағдайлар аталған категориядағы ауруларда кездесетін асқанулардың алуын алуға және өлім-жітімді төмендетуге мүмкіндік туғызады. ЖҮРЕ ПАЙДА БОЛҒАН ІШЕК ӨТІМСІЗДІГІ Ішек инвагинациясы. Ішектің бір бөлігінің екінші бөлігіне кіріп кетуін «ішек инвагинациясы ауруы» деп атайды. Бұл кезде ішектің ену аймағында үш цилиндр пайда болады: сырткы (қынабы) және екі ішкі (инвагинаты). Инвагинаттың жоғарғы жағын басы деп атайды (ішкі цилиндрдің ортаңғы цилиндрге енген жері). Ішектің ену көлемінің артуы оның ену кезіндегі сыртқы цилиндрдің айналуынан, сонымен катар инвагинаттың басы шажырқайды тартады да, ол сыртқы және ішкі цилиндрдің арасында қысылып қалады. Кейде «қосалқы» инвагинациялар кезедеседі. Бұл жағдайда инвагинат құрамына төменгі ішек бөлігі еніп, бес цилиндрден тұрады. Бірен-саран мәліметтер бойынша көптеген инвагинациялар да кездеседі, ол ішектің әр бөлігінде бір уакытта болуы мүмкін. Иивагинация дерті барлық ішек өтімсіздіктерінің бұзылу түрлерінің ішінде 50% жиілікте кездеседі (Рошаль Л.М.,1970). Жас сәбилерде, 3-9 ай аралығында инвагинация жиі (80%) кездеседі. Үш айға дейінгі балаларда инвагинация дерті өте сирек кездеседі. Бір жастан асқан сәбилерде ол сырқат 10-15% жиілікте кездеседі (Биезинъ А.П., 1964, Терновский С.Д., 1965). Емшек жасындағы сәбилерде инвагинацияның өте жиі болатын себептерінің бірі - ішектің етті қабатының дұрыс қозғалыста болмағандығы, яғни шеңберлік және ұзын талшық еттерінің қозғалысының бұзылуынан (Кобакова Е.М.,1968). Жас нәрестелердің ішек құрылысының бұл ерекшеліктері, кейбір патологиялық әрекеттерде және тамақтану кестесін бұзған уақыттарда, инвагинацияға әкеліп соғады. Е.М.Кобакова (1968), Г.Г. Регацкийлердің (1969) тұжырымы бойынша, нәрестеге берілген '"қосымша" немесе "жаңа" тамақ ішектің қозғалысын бұзып, инвагинацияға әкеледі. Инвагинация ауруының тағы бір себептерінің бірі - ішектің қабыну инфекциялары (колит, диспепсия, т.б.). Бір жастан асқан балалардың көбінде механикалық себептерден туындаған инваганация байқалады (полип, дивертикул, ішек ісіктері, мезаденит, ішек қуысының тарылуы, т.б.) Инвагинация, ішектің кез келген бөлігінде кездесе беруі мүмкін. Аш ішектің, немесе тоқ ішектің жекелей бір бөлігінің екінші бір бөлігіне енуі сирек кездеседі. Ал байқалып қалған кездің өзінде инвагинацияның бұл түрлері бір жастан асқан балаларда болады. Ішек инвагинациясы оң жақ мықын аймағында (илеоцекальды бұрышында) Өте жиі (90 %-тен жоғары) орын алады. өйткені ол емшек жасындағы сәбилердің сол аймақтағы ішектерінің анатомиялык ерекшеліктеріне байланысты: соқыр ішектің өте жоғары қозғалысы, жалпы шажырқайдың болуы, баугиниев қақпасының толық жетілмеуі, ащы ішек диаметрінің «ампуласына» келмегендігі . Инвагинация түрлері. Көпшілігінде күнделікті жұмыс үшін И.Фельдманның жіктемесі колданылады: Соқыр ішек-тоқ ішек инвагинациясы (52,7 %) - инвагинаттың басы, соқыр ішектің күмбезі болады да, ащы ішектің шеті және аппендикс инвагинация цилидрінің арасына кіреді. 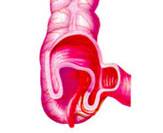 Сурет ІІІ. 9. соқыр ішек-тоқ ішек инвагинациясы Аш ішек-тоқ ішек инвагинациясы (41 %) — аш ішектің аш ішекке енуі, содан кейін барып мықын клапаны арқылы, тоқ ішекке енуі. Егер, аш ішек ары қарай кірсе, инвагинат цилиндріне соқыр ішек және тоқ ішектің төменгі бөліктері де қабаттаса енуі мүмкін (қосалқы инвагинация немесе «күрделі» ащы-тоқ ішек инвагинациясы деп аталады. 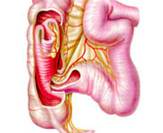 Сурет ІІІ. 10. Ащы ішек-тоқ ішек инвагинациясы Ащы ішек-ащы ішек инвагинациясы (3,5 %) - ащы ішектің ащы ішекке енуі. 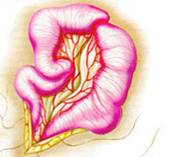 Сурет ІІІ. 11. Ащы ішек-ащы ішек инвагинациясы Тоқ ішек-тоқ ішек инвагинациясы - тоқ ішектің тоқ ішекке енуі. 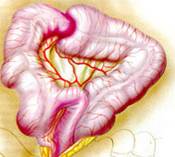 Сурет ІІІ. 12. Тоқ ішек-тоқ ішек инвагинациясы Сирек кездесетін инвагинациялар: аппендикстің жеке кіріп кетуі, ретроградты инвагинация (ішектің төменгі жақ бөлігінің жоғарғы бөлігіне кіріп кетуі), көп түрлі инвагинация, күрделі инвагинация. 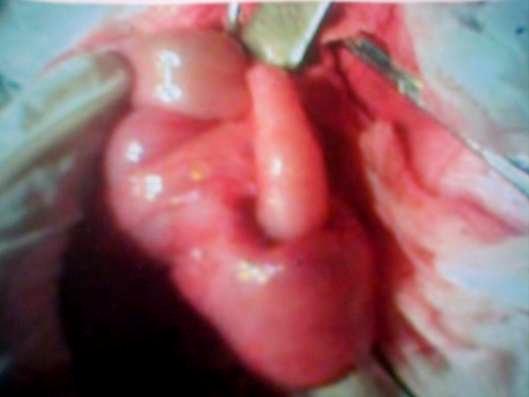 Сурет ІІІ. 13. Апппендикстің инвагинациясы Клиникалық белгілері. Аурудың клиникалық белгілері ішектің кіру деңгейімен, баланың жасымен, ішектің кірген уақытымен анықталады. Бір жасқа дейінгі нәрестелерде көбінде (93%) мықын аймағының инвагинациясы кездесетін болғандықтан, инвагинацияның клиникалық белгілерін бұл түрінде «нағыз» белгілері деп атайды. Ащы және тоқ ішек инвагинацияларының өзіндік ерекше клиникалық белгілері болады, сондықтан бөлек талқылауды талап етеді. Үш белгі мықын инвагинациясының негізгі белгілері болып есептеледі: Іштің ауырсынуы немесе жас сәбидің мазасыздануы. Ауру кенеттен басталады: бала мазасызданып жылайды, аяғын жиі-жиі қозғайды, бет әлпеті сұрланып, суық тер басады. Үлкендеу балалар қолымен ішін ұстап жылайды. Сәби анасының қолында да уанбайды, емшекті аузына алмайды. Іш ауырсыну ұстамасы 3-7 минутқа созылады, одан кейін кенеттен ауырсынуы тоқтайды. Бала ол кезде емшекті емеді, қолына ойыншық алады, т.б. бірақ келесі 5-10 немесе 15 минуттан кейін қайтадан ұстаманың бұрынғы белгілері пайда болады. Ұстама кезінде балалар құсуы мүмкін. Бара-бара, ұстама аралығындағы уакыт ұлғая береді де, сәбидің жалпы жағдайы нашарлай бастайды. Бала әлсізденіп, жан-жағына әуестігі азаяды, тамақтан қайтады. Тік ішектен қан кетуі - ішек бір-біріне кірген кезде ішек цилиндрінін арасына шажырқай қысылып көк тамырларда (веналарда) қан айналу тоқталады, ал артериялык тамырлар арқылы қан келе береді. Көк тамырда қанның қысымы артуынан, қан ішектің қабырғасы арқылы ішек қуысына сіңеді. Ауру басталғаннан 14-24 сағаттан кейін ішектің ісінуінен және кейбір тамырлардың жарылуынан немесе ішектің шіруінен қан ішекке жиналады. Л.М.Рошальдың (1970) зерттеуі бойынша аурудың тек 40-60%-де ғана қан тік ішек арқылы сырқаттану басталғанынан 4-6 сағаттан кейін аға бастайды, 70%-да тәуліктің бірінші жартысында, ал 30 %-да - екінші жартысында. Ішті пальпациялап қараған кезде инвагинаттың анықталуы - іш қуысында ісік көбінде оң жақ қабырға астында (мықын аймағыңдағы инвагинацияда), кіндік тұсында (аш ішек-аш ішек инвагинациясында), сол жақ қабырға астында немесе сол жақ аймағында (тоқ ішек - тоқ ішек инвагинациясында) инвагинат анықталады. Инвагинацияның бұл негізгі үш белгісін (белгілерін) «МОНДОР сиңдромы» деп атайды. Соқыр ішек-тоқ ішек инвагинациясында және аш ішек-тоқ ішек инвагинациясында, ішті сипалап қараған кезде оң жақ мықын аймағы бос болады, бұл белгіні «ДЭНС белгісі» деп атайды. Жоғарыда берілген клиникалык белгілер инвагинация ауруының алғашқы 6-12 сағаттарында болады. Егер бұл аралықта дұрыс диагноз қойылмаса, инвагинация белгілері саябырлай бастайды. Балалар аз мазасызданады, айқайы әлсіздеу, улану және құрғақтану белгілері артады. Денесінің ыстығы 39-400С-қа көтеріледі. Тілі құрғақтанып шорланады. Тамыр соғуы әлсіз, жиілеу болады. Ішектің қозғалысы азаяды (парез), перитонит белгілері пайда болады. Іштің көлемі үлкейіп, қатаяды. Ішектен жел шықпайды, дәреті болмайды. Ащы ішек инвагинациясының ерекше клиникалық белгілері болады. Іші қатты ауыратындықтан сәби мазасызданады, айқайлап жылайды, жиі құсады. Ауру ұстамасы 15-20 минутқа созылады. «Ашық» (ауырусыз) аралықтар өте аз болады немесе мүлдем болмауы мүмкін. Нәжісі бір тәулікке дейін өзгеріссіз болады, тік ішектен қан 24 сағаттан кейін ғана шығады. Іш қуысы бір қалыпты, жұмсақ, сипап қарағанда инвагинит кіңдік тұсында анықталады. Тоқ ішек-тоқ ішек инвагинациясы инвагинациялардың басқа түрлерімен салыстырғанда, саябырлау клиникалық белгілермен ерекшеленеді. Іштің ауырсынуы - аз, кейде ауырсыну болмауы да мүмкін. Тік ішектен қан алғашқы 2-3 сағатта ағуы мүмкін - бұл аурудың негізгі белгісі. Ауруды тексерген кезде инвагинит іш қуысының сол жақ мықын бөлігінде анықталады. Сирек жағдайларда инвагинит тік ішек арқылы сыртқа шығуы мүмкін (егер тоқ ішектің қозғалысы өте жоғары болса). Диагноз қою тәсілдері. Инвагинацияға диагноз қою үшін, баланың шағымына, аурудың барысына (анамнезіне) мән бере отырып клиникалық белгілерін анықтап, оларды сараптау, талдау керек және арқылы қосымша тексеру жолдарын қолданған жөн. Инвагинациямен түскен барлық аурулардың тік ішегін міндетгі түрде саусақпен қараған дұрыс. Бұл қарапайым әдіс инвагинацияның негізгі бір белгісін анықтауға көмектеседі. Тік ішекті саусақпен тексергенде, тік ішек қуысының (ампула) бостығы, оның сфинктерінің тонусы әлсіз екеңдігі анықталады және саусақ басында қан жұғындысы қалады. Инвагинация ауруына диагноз қоюда жалпы рентгенография жасау (іш қуысыныңа) маңызды емес. Бірақ, іш өтімсіздігінің кейбір қосымша рентгенологиялық белгілерін табуға көмек етеді (тоқ ішекте газдың болмауы, гомогенді көлеңке - инвагинат басы, аш ішектің кеңеюі, көлденең сұйықтық деңгейі, Клойбер тостағаншалары). Инвагинация ауруында, маңызды диагностикалық мәліметтерді тоқ ішекке ауа жіберіп іш қуысын рентген сәулесін қолдана отырып тексеру береді. Тексерудің бұл түрін, ауыру басталғаннан бері 12-16 сағатқа дейін түскенде, инвагинацияның түрін білуге және консервативтік ем қолдану реті келгенде ғана қолданады. 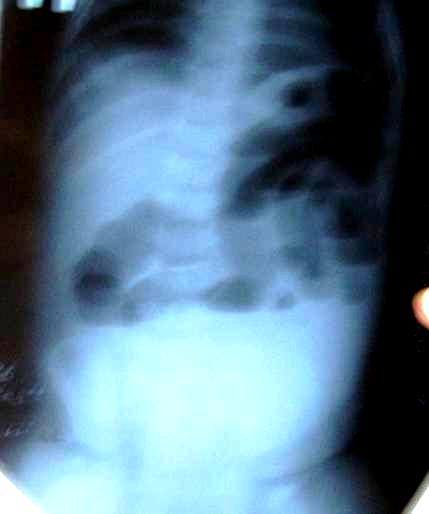 Сурет ІІІ.14. Соқыр ішек-тоқ ішек инвагинациясы Диагностикалық мақсатпен тоқ ішекке ауаны Ричардсон аппараты арқылы 40-50 мм с.б. қысыммен жібереді. Тоқ ішекті ауаға толтыру арқылы инвагинаттың гомогеңді көлеңкесі анықталады. Инвагинат көлеңкесінің аумағына қарап инвагинацияның түрін білуге болады. Тоқ ішек инвагинациясында инвагинаттың басы дөңгелек тәріздес, сонымен қатар жалпақ деңгейде болады. Ауа екі жақ қабырғасынан тарай отырып «екі тісті» тәріздес фигура жасайды. Соқыр ішек-тоқ ішек инвагинациясы сол сияқты дөңгелек көлеңке соқыр ішектің кеңейген негізінде байқалады. Соқыр ішек ауаға толмай қалады, ал инваганаттың басы өрлеме тоқ ішегінде көрінеді. Ащы ішек-тоқ ішек инвагинациясының өзіне тән рентгенологиялық белгілері болады: гомогенді инвагинат көлеңкесі соқыр ішектің немесе өрме тоқ ішектің ішінде анықталады, және инвангинаттың көлеңкесі алмұрт тәріздес болып тарылған жағы мықын клапанына қарай жатады. Сол кезде ауа, инвагинатты жан жағынан қоршай отырып соқыр ішекті толық қамтиды. Инвагинация ауруы мынадай сырқаттармен салыстырып сараптауды талап етеді: дизентерия, Шенлейн-Генох ауруы, жедел аппендицит, Меккел дивертикулы, ішек гемангиомасы, тоқ ішек полипозы, іш қуысының айналып кеткен торсылдағы. Бұл аурулардың инвагинациядан бөлек өздеріне тән клиникалық, лабораториялық және қосымша тексерулер арқылы табуға болатын белгілері болады. Емдеу тәсілдері. Инвагинацияны емдеудің негізгі мақсаты - ертерек дезинвагинация жасау. Дезинвагинацияның екі тәсілі бар: консервативтік және операциялык. Консервативтік ем өте қарапайым және жарақатсыз. Бұл емнің негізі - тоқ ішекке ауа жіберу арқылы инвагинатқа механикалық әрекет жасау, сонымен сәбиді операциядан сақтап қалуға және аурудың емханада жатқан уақытын азайтады. Консервативтік емді келесі жағдайларда қолданбайды: 1) ащы ішек инвагинациясында тік ішек арқылы қысыммен жіберген ауа баугиниев қақпасы арқылы өтпейді, сондықтан инвагинат шешілмейді; 2) аш ішек-тоқ ішек инвагинациясында, ішектің мықын клапанында ісініп қысылып қалуынан дезинвагинация болмайды; 3) егер науқас ауруханаға 12 сағаттан кейін түссе, консервативтік ем қолданған дұрыс емес; 4) бір жастан асқан сәбилерде көбінде механикалық себептерден инвагинация болуы мүмкін (полип, дивертикул, т.б.), сондықтан консервативтік ем қолданбау керек; 5) инвагинацияның қайталанба түрінде консервативтік ем қайшылық етеді.  Сурет ІІІ. 15. Ричардсон аппараты Консервативтік ем үшін тік ішекке ауаны Ричардсон аппараты арқылы 80-90 мм с.б. қысыммен жібереді. Ауа жіберер алдында, сырқаттың тері астына баланың жасына сәйкес промедол және димедрол, атропин ертінділері жіберіледі. Дезинвагинацияның барысы рентген сәулесі арқылы қадағаланады. Қолданған емнің әсерін, клиникалық белгілер арқылы және рентгенологиялық әдістермен анықтайды. Біріншіден, баланың жалпы жағдайы жақсара бастайды, тынышталып емшек еме бастайды, ұйықтап кетеді, ішін басып қарағанда инвагинат анықталмайды, нәжісі 5-12 сағаттан кейін дұрысталады. Екіншіден, рентгендік белгілер қалыпты болады: тоқ ішек толық ауаға толады, инвагинаттық көлеңкесі жоғалады, ащы ішекте біртіндеп ауа пайда болады. Консервативтік еммен дезинвагинация жасау үшін науқастар ауруханаға жатқызылуы керек. Ауырған бала, ары қарай міндетті түрде дәрігердің байқауында болуы керек. Өйткені, инвагинация қайталануы немесе жартылай дезинвагинациялануы мүмкін. Кейбір зерттеушілер консервативтік емнің толық көмегін білу үшін барий сульфаты ерітіндісін ішкізіп, 12 сағаттан кейін контрасттық зат арқылы ішек қозғалысын анықтап біледі. Оперативтік емдеу түрі ащы ішек инвагинациясында, сырқат ауруханаға кеш түскен уақытта (12 сағаттан кейін), инвагинация қайталанғанда, инвагинаттың тік ішек арқылы сыртқа түсіп кеткен кезінде және инвагинация сырқаты 1 жастан асқан балаларда анықталған жағдайларда қолданылады. Операция ерте жасалған уақытта, оның асқынуы да аз болады. 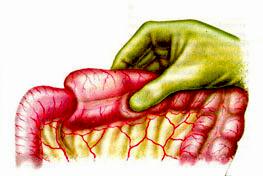 Сурет ІІІ.16. Операция кезінде ішек инвагинациясын біртіндеп саумалап дезинвагинация жасау әдісі Іш қуысын трансректальдық, параректальдық әдіспен ашады. Инвагинаттың басын анықтағаннан кейін, біртіндеп, саумалап дезинвагинация жасалады. Ішекті толық жазғаннан кейін, оның толық жұмыс істеу қабілетін анықтайды. Егер ішекте тіршілік қабілеті жоқ болса, немесе ішек қабырғасы қарайып шірісе, ішектің шіріген бөлігін кесіп алып (резекция) тастайды да, ішек арасына анастомоз салады. 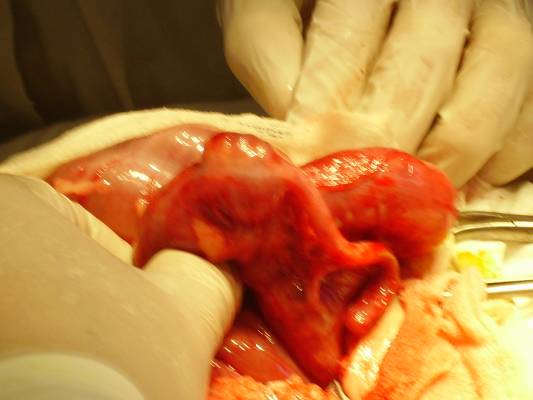 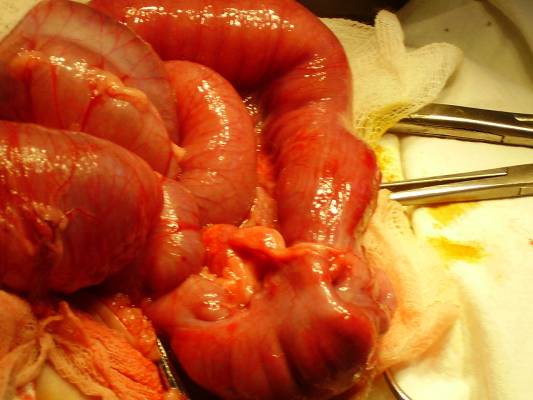 а б а бСурет ІІІ.17. Соқыр ішек-тоқ ішек инвагинациясы: а) дезинвагинацияға дейін б) дезинвагинациядан кейін Егер, іш қуысында ірің немесе нәжіс болса жағдайда, ішектің өзгеріске ұшыраған жеріне резекция жасағаннан кейін, ішектің ұшы құрсақ қуысының алдыңғы қабырғасына шығарылады (қосалқы илеостома Микулич бойынша). Операциядан кейінгі уақытта, Л.М.Рошальдың мәліметі бойынша, 21,4% ауруда әр түрлі асқынулар кездеседі. Ішек өтімсіздігінің жабысқақты түрі. Ішек жабысқақтығы іш пердесінің немесе іш қуысының кез келген қабынуында және де жарақатында байқалады. Кез келген лапаротомия, тіпті қандай асептикалық жағдайда жасалғанның өзінде, жабысу үрдісімен қатарласа жүруі мүмкін, өйткені ішектің серозды қабаты тампонмен, операциялық құралдармен жарақаттанады. Зерттеушілер В.С.Топузов, 1970, Ю.Ф.Исаков және т.б. зияткерлер бойынша 87,6% науқаста жабысқақ ішек өтімсіздігінің бұзылуының негізгі себебі аппендициттің асқыну түрлеріне байланысты. Пайда болу уақытына байланысты, жабысқақ ішек өтімсіздігінің бұзылуының екі түрі кездеседі: ерте болатын жабысқақ ішек өтімсіздігі (Г.А.Баиров мәліметі бойынша операциядан кейін 3-4 жұманың ішінде пайда болған кезде) және кеш болатын жабысқақ ішек өтімсіздігі - 1 айдан кейін болатын түрі. Ерте болатын жабысқақ ішек өтімсіздігінің бұзылуына себеп болатын жағдайлар мыналар: ішек қозғалысының азаюы (парез), қабыну инфильтраты, абсцестер, ішек қабырғасының біріне бірі жабысып байланып қалуы. Кеш болатын ішек өтімсіздігінің бұзылуы жабысу үрдісі толық жетіліп, бау тәріздес жабысқақ пайда болғанда болады. Ішек өтімсіздігінің жабысқақ түрін екіге бөлу себебі - бұл дерт әр түрлі, өзіндік клиникалык ерекшеліктерімен және, сонымен қатар, оларды емдеу тәсілдері де өзгеше. Клиникалык белгілері. Жабысқақ ішек өтімсіздігінің ерте түрінде ішек өтімсіздігінің бұзылу белгілері нашар байкалады және де біртіндеп анықталады. Оның себебі, науқастың жалпы жағдайының ауырлығында. Ішек қозғалысының парезі болғандықтан, алғашында іш ауырсынуы аз болады. Біртіндеп іш ауырсынуы ұстама түріне ауысады, бүріп ауырады. Құсуы жиіленеді және көп болады. Іштің көлемі үлкейіп, қампияды, асимметрия байқалады. Кей уакытта құрсақ қуысының қабырғасы аркылы ішек қозғалысы байқалады (Ваал белгісі), тыңдаған кезде ішек қозғалысының күшейе түскендігі байқалады. Ішті сипап қараған кезде ауырсыну анықталады. Нәжісі болмауы мүмкін, тік ішектен аздап газ шығады. Іш қуысының жалпы рентгендік тексерілуінде – көлденең (горизонтальдық) су деңгейлері және Клойбер тостағаншалары анықталады. Жабысқақ ішек өтімсіздігінің кеш түрінде - науқастың іші қатты бұрап, ауырсыну ұстамасы болады. Іш ауырсынуы өте жиі және қатты болады. Сырқаттанған бала барарға жер таба алмай жылай береді, өзіне ұнамды, қалыпты жағдайды талап етеді. Құрсақ қуысы асимметриялы, ішектің қабынып кеңеюінен іштің жоғарғы бөлігі қампияды. Көзге ішек перистальтикасы анық көрінеді. Ішті сипап қараған кезде ауырсыну арта түседі. Кеш жабысқақ ішек өтімсіздігінде баланың жалпы жағдайы күрт нашарлайды. 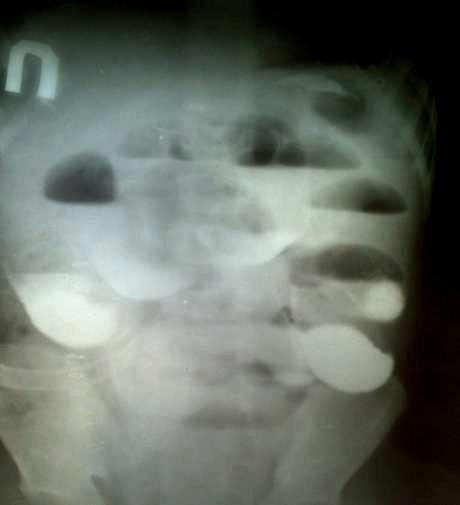 Сурет ІІІ.18. Құрсақ қуысының контрасты рентгенограммасында Клойбер тостағаншалары көрінеді және контрасттық зат ащы ішекте 8 сағат бойы сақталған Жалпы рентген суретінде көлденең сұйықтық деңгейлері және шамалы мөлшердегі газ құрсақ қуысының төменгі бөлігінде анықталады. Емдеу тәсілдері. Жабысқақ ішек өтімсіздігінің бұзылуының ерте түрін емдеуді, әрқашан консервативтік емнен бастайды. Ол емнің мақсаты - ішек жұмысын күшейтіп, оның қозғалысын жандандырып, ішектің пассажын оңалту. Кешенді консервативтік емді қолдану өте маңызды іс: асқазанды босату (зонд қою, асқазанды жиі жуып отыру), паранефральды, пресакральды новокаин жіберу, қан тамыры аркылы дәрі жіберіп ішектің жүмысын күшейту (1 мл 10%-NаСІ 1 жасқа, венаға, 0,1 мл 0,05% -0,1 мл прозерин 1 жасқа шаққанда); қан тамыры арқылы гомеостазды орнына келтіру (тұзды ертінділер, реополиглюкин, т.б.) Сонымен қатар, ішек жұмысы қалыптасуы үшін, тік ішек арқылы гипертониялық ерітінділермен клизмалар жасалынады. Осы кешенді консервативтік ем барий ертіндісімен ішектің пассажын анықтаумен қатар жүргізіледі. Егер консервативтік ем оң өзгерістер беріп, науқастың жағдайы жақсарып (уланудың азаюы, гемодинамикалық көрсеткіштердің жақсаруы), тік ішектен нәжісі шығып, газ өтсе), консервативтік емді ары қарай жүргізе беру керек және ұдайы (динамикалық) бақылаудың уакытын 24-36 сағатқа дейін созуға болады. Егер баланың жағдайы 8-12 сағаттың ішінде оңалмаса, операциялық ем қолдану керек. Жабысқақ ішек өтімсіздігінің кеш түрінде консервативтік ем операцияға дайындықпен қатар жүргізіледі. Оның уақыты 2-4 сағаттан аспауы қажет. Операция жасағанда құрсақ қуысын орталық лапаратомия әдісімен ашады. Құрсақ қуысын ашқаннан кейін ішекті толық сараптап тексереді. Ішекті қысып тұрған жабысқақтарды толық кесу арқылы ішек босатылып, оның тіршілік қызметі анықталады. Егер некроз болатын болса, ішек сау жерінен кесіліп алынады да, анастомоз салынады. Кей уақытта, ішекте өзгерістер болмаса, лапаратомдық жара қайтадан толық тігіледі. Кейбір зерттеушілер, жабысқақ ауруы қайталанбас үшін, операцияның аяғында іш қуысына фибринолизин ерітіндісін немесе гидрокортизон ерітіндісін (1-2 мг баланың 1 кг салмағына шаққанда) 10 мл 0,25 % новокаинмен жіберуді ұсынады. Операциядан кейін кешенді ем қолданылады. Ішектің жұмысын арттыру үшін (4-5 күндей) перидуральдық жансыздандыру әдісі қолданылады, антибиотиктер, гормондар қолданылады. 2-ші күннен бастап физиотерапия қолданған жөн (УВЧ немесе электрофорез 3% К1). Егер операция ішек резекциясымен аяқталмаса, екінші күннен бастап сұйык тамақ беруге болады. |
