Билет 1. 1
 Скачать 0.89 Mb. Скачать 0.89 Mb.
|
|
4. Осложнения после пломбирования корневых каналов. Тактика врача. Корневые каналы запломбированы не до верхушки корня – Напомним, что пульпит – это воспаление пульпы зуба, связанное с попаданием в нее микроорганизмов. В процессе удаления пульпы, расширения каналов, их медикаментозной обработки какое-то количество микрофлоры в канале конечно же остается. И если канал пломбируется не до верхушки корня или плохо обтурирован пломбировочным материалом (неплотно заполнен, есть поры), то на протяжении незапломбированного участка канала в его просвете будет размножаться инфекция. Что делать, если корневые каналы запломбированы не до верхушки корня: необходимо полностью перелечивать зуб, и чем быстрее, тем лучше, пока воспаление у верхушки корня не привело к потере зуба. Для это нужно распломбировывать корневые каналы и пломбировать их вновь. Так же существует хирургический метод лечения, который можно применить, если корневой канал плохо запломбирован только у самой верхушки корня, а на остальном протяжении канала запломбирован хорошо. В этом случае можно сделать операцию резекции верхушки корня зуба. В этом случае снимать коронку, распломбировывать каналы – не придется. Пломбировочный материал выведен за верхушку корня – Если в процессе пломбирования корневых каналов пломбировочный материал выводится за верхушку корня, то это также может вызывать болевые ощущения. Если выведено незначительное количество материала, то боли могут стихнуть достаточно быстро, и в таком случае перелечивать зуб не нужно. В крайнем случае – зуб может поболеть до 1-2х месяцев. Если выведено большое количество материала, то здесь может потребоваться хирургическое лечение, которое будет также заключаться в проведении операции резекции верхушки корня. В этом случае в проекции корней зуба делается отверстие в кости, через которое убираются излишки пломбировочного материала. Билет 22 1.Лейкоплакия. Клинические формы. Лейкоплакия — заболевание, характеризующееся поражением слизистых оболочек, ороговением покровного эпителия разной степени выраженности. Чаще лейкоплакия локализуется на слизистой оболочке щёк, преимущественно у углов рта, на нижней губе, реже — на спинке или боковой поверхности языка, альвеолярном отростке и в области дна полости рта. Разновидности Различают плоскую, веррукозную и эрозивную лейкоплакию, а также лейкоплакию курильщиков. -Плоская лейкоплакия имеет вид резко отграниченного сплошного помутнения оболочки, иногда напоминающего пленку, которая не снимается при поскабливании шпателем. В зависимости от интенсивности ороговения цвет поражения варьирует от бледно-серого до белого. Поверхность лейкоплакии сухая и слегка шероховатая. Очертания очага, как правило, зубчатые. Уплотнения в основании участков ороговения не бывает. -При веррукозной лейкоплакии появляются либо возвышающиеся молочно-белые гладкие бляшки (бляшечная форма), либо плотноватые бугристые, серовато-белые, выступающие на 2-3 мм бородавчатые разрастания, чаще на фоне плоской формы лейкоплакии -При эрозивной лейкоплакии различной формы и величины эрозии образуются в очагах плоской и веррукозной лейкоплакии, возможно одновременное появление трещины. Эта форма заболевания может сопровождаться болевыми ощущениями. -При лейкоплакии курильщиков (лейкоплакия Таппейнера) имеется сплошное ороговение твердого и прилегающих к нему участков мягкого неба, которые приобретают серовато-белый цвет. На этом фоне видны красные точки, представляющие собой зияющие устья выводных протоков слюнных желез. При выраженной форме в зоне ороговения образуются узелки, что придает заболеванию сходство с болезнью Дарье на слизистой оболочке полости рта. В отличие от последней при лейкоплакии курильщиков на вершине узелка имеется красная точка и это заболевание быстро проходит после прекращения курения. 2. Зубосохраняющие операции. 1. Резекция верхушки корня. Операции, позволяющие сохранить зуб или его часть, при наличии некупированного (медикаментозное вмешательство бессильно) очага воспалительного процесса или же при значительной разрушенности зуба. К зубосохроняющим операциям относят: * резекция верхушки зуба * реплантация зуба * гемисекция корня зуба * ампутация корня зуба * коронно-радикулярная сепарация Резекция верхушки корня зуба. Используют, когда невозможно устранить хронический воспалительный процесс в периодонте консервативными методами лечения, а также в тех случаях, когда канал зуба закрыт застрявшим в нем инородным телом. Показаниями к резекции верхушки корня являются также отсутствие регресса околокорневого патологического очага (чаще кисты), наличие свищевого хода после правильно проведенного эндодонтического лечения. Данную операцию противопоказано проводить при остром или обострении хронического периодонтита, в случаях значительной подвижности зуба при заболеваниях пародонта, а также при разрушении коронки зуба. Методика операции. Операцию проводят под проводниковой и инфильтрационной анестезией. В области наружной поверхности альвеолярного отростка делают дугообразный, линейный, углообразный или трапециевидный разрез с таким расчетом, чтобы при зашивании раны линия разреза не проходила на уровне трепанационного отверстия, а лоскут перекрывал его своими краями. Отделив от кости с помощью распатора слизисто-надкостничный лоскут, его оттягивают по направлению к переходной складке тупым или острым зубным крючком. Трепанацию наружной стенки зубной альвеолы производят крупными шаровидными, а также фиссурными борами. Обнажив таким путем окруженную грануляционной тканью верхушку корня, приступают к его удалению. Корневую верхушку следует спиливать фиссурным бором или торцовой фрезой. Отделенную верхушку корня вместе с гранулемой удаляют ложкой или пинцетом или после удаления верхушки зуба выскабливают из полости грануляции и участки размягченной кости. Слизисто-надкостничный лоскут укладывают на место и фиксируют узловыми швами. Реплантация зуба (возвращение в лунку удаленного зуба). Операцию проводят при безуспешности или невозможности консервативной терапии, нежелательности удаления зуба. * Витальной реплантации ( с сохранением жизнеспособности пульпы). * Девитальная ремплантация (после экстирпации зуба из лунки производят пломбирование корней и резекцию верхушек. Далее зуб возвращают в исходное внутрилуночковое положение Гемисекция корня зуба. Это резекция и удаление части коронки вместе с одним из корней, имеющим патологический очаг у верхушки. Чаще операцию производят у первых и вторых больших коренных зубов на верхней и нижней челюстях. Гемисекция показана при резорбции кости межкорневой перегородки, перфорации одного из корней или наличия у него глубокого внутрикостного кармана. Не следует проводить эту операцию при деструкции кости у всех корней зуба, выраженном гиперцементозе удаляемого корня, предполагаемой неэффективности консервативного лечен 3. Силиконовые оттискные массы. Особенности применения - С-силиконы (поликонденсация); - А-силиконы (полиприсоединение). Преимущества силиконовых оттискных масс: · Хорошая адгезия к оттискной ложке и отличная - между слоями; · Достаточно точные в воспроизведении мелких деталей; · Недорогие для традиционной двухэтапной техники; · Применяются для получения оттисков при изготовлении высокоточных протезов; · Нейтральны по вкусу и запаху. Влиять на скорость схватывания данного материала можно катализатором, уменьшая или увеличивая его количество. Недостатки: · Материалы требуют отливки модели в течение часа, некоторые материалы - через 2 часа, но (в крайнем случае) не более чем через 24 часа; · Застывшие материалы боятся давления, так как могут измениться размеры модели; · Дают усадку при длительном хранении; · Требуют тщательного перемешивания разнородных базы и катализатора; Высокогидрофобны, требуют контроля при отливке; · Обладая большой гигроскопичностью, поглощают влагу из воздуха, изменяя свои свойства, поэтому емкости с отвердителем надо после использования сразу закрывать; · При наличии в жидкости кристаллических образований нежелательно использовать данный материал; · Рекомендуется замачивание в мыльных растворах перед отливкой модели; · Нежелательно отливать модель по оттиску второй раз. Нельзя соединять при снятии оттиска С-силиконы и А-силиконы, так как нет никакой адгезии между слоями. Чрезвычайно важным фактором является значительно меньшая токсичность А-силиконов по сравнению с С-силиконами. Наиболее известные сегодня силиконовые массы: S1,S1 soft (Германия); Президент, Пермагум (Швейцария); Формазил-А, Контраст, Силапласт, Силасофт (Германия); Вигален (Россия); Экспресс, Репросил (США); Септофлекс (Франция); Сиэласт 20,21 (Украина). Силиконовые материалы рекомендуется применять при изготовлении коронок, вкладок, мостовидных протезов из металлокерамики и фарфора, дугового протезирования. 4.Крапивница. Неотложная помощь Крапивница (крапивная лихорадка, крапивная сыпь, уртикария), лат. urticaria — кожное заболевание, дерматит преимущественно аллергического происхождения, характеризующееся быстрым появлением сильно зудящих, плоско приподнятых бледнорозовых волдырей (лат. urtica), сходных по виду с волдырями от ожога крапивой. Крапивница может быть самостоятельной (обычно аллергической) реакцией на какой-либо раздражитель, либо является одним из проявлений какого-либо заболевания. Различают острую и хроническую формы крапивницы. Острая форма крапивницы продолжается несколько дней или одну-две недели. Хроническая форма протекает с рецидивами многие месяцы или даже годы, при этом могут чередоваться почти ежедневные высыпания и различные по длительности светлые промежутки.[1] Выделяют так называемую «искусственную крапивницу» (синонимы: аутографизм, уртикарный дермографизм). Под этим подразумевают появление отёчной волдыреобразной полосы на коже после того, как по ней провели, например, ногтем. У лиц, страдающих обычной крапивницей, часто можно вызвать подобные явления. Некоторые авторы описывают атипичную форму крапивницы, хроническую стойкую папулёзную крапивницу. Включение этого редко встречающегося дерматоза в понятие «крапивница» оспаривается как малообоснованное. Кроме того, есть редкое заболевание «мастоцитоз», некоторые формы которого иногда называют «пигментной крапивницей». Пигментная крапивница ничего общего с собственно крапивницей не имеет. Лечение крапивницы состоит в отыскании аллергена и его устранении. Обычно это легко сделать в отношении острой крапивницы. При хроническом течении крапивницы требуется более тщательное обследование, включающее в себя подробную историю заболевания, анализа крови, мочи и кала, а также в некоторых случаях и рентгенологическое исследование. При крапивнице помогают антигистаминные препараты — это главное лечение, холодные компрессы и успокаивающие зуд лосьоны. В тяжелых случаях иногда приходится прибегать к кортикостероидам. Если отек распространяется на большие участки тела и захватывает слизистые оболочки тела, создавая угрозу жизни, то приходится использовать экстренные меры — введение больших доз активных стероидов и адреналина (эпинефрина). Билет 23 Препараты для временного пломбирования корневых каналов. В целом временную обтурацию корневых каналов можно разделить на краткосрочную и долгосрочную. Краткосрочная обтурация, как правило, используется с целью дезинфекции корневых каналов, противовоспалительного воздействия, лизиса оставшихся некротических масс. Долгосрочная – для стимуляции репаративных процессов в кости, апексогенеза и апексофикации. Лекарственные средства, используемые в этих целях, могут содержать в своем составе гидроксид кальция, противомикробные, антибактериальные препараты, ферменты, гормональные средства и т. д. Сейчас для временного пломбирования корневых каналов широко используются препараты на основе гидроксида кальция. Это связано в первую очередь с тем, что они способны повысить и удерживать рН в канале выше отметки 11. При таком рН не только прекращаются рост и развитие большинства микроорганизмов, но и происходит лизис остатков пульпы зуба. Кроме того, гидроксид кальция влияет на биологические свойства гипополисахаридов бактерий, снижает активность ферментов тканевого дыхания, что в результате приводит к гибели бактериальной клетки. Wakabayashi et аl. доказали, что ионы гидроксида кальция очень активны и могут проникать даже в неразработанные корневые каналы. Однако все же главным преимуществом гидроксида кальция является то, что он способен влиять на микроорганизмы, не имея прямого контакта с ними. Это происходит не только посредством создания высокого уровня рН, но также путем поглощения из микроканальцев СО2, который необходим для развития анаэробной флоры. Эти проблемы удалось решить компании «Septodont» путем добавления в наполнитель кальцийсодержащего средства – метилцеллюлозы. В результате был создан новый препарат, содержащий гидроксид кальция с наполнителем на основе метилцеллюлозы, – Эндокал Общие осложнения во время и после удаления зубов. 1. Обморок. Клиника. Кратковременная потеря сознания в результате острого малокровия мозга. Он чаще наступает в пубертатном периоде у детей при наклонности к вазомоторной неустойчивости и гипотонии — под влиянием страха, испуга. При предобморочном состоянии отмечаются слабость, ослабление внимания, вазомоторные расстройства, затем появляются бледность, холодный пот, тошнота, увеличение саливации. АД снижается, пульс нитевидный. Наступает потеря сознания. Могут быть судороги. Через несколько секунд сознание восстанавливается. 2. Анафилактический шок. Это гиперергическая реакция немедленного типа, возникающая в сенсибилизированном организме при введении медикамента. Шок развивается после введения анестетика. Возникают беспокойство, побледнение, геморрагические высыпания на коже, зуд, затруднение дыхания, кашель, тошнота, острая головная боль, головокружение. Могут быть боли в животе. Затем нарастает коллапс. Возможен быстрый летальный исход. Местные осложнения 1.Перелом коронки или корня зуба происходит в результате: значительного разрушения зуба; особенностей строения корня (искривление, очень тонкие корни); погрешности в технике операции. 2. Проталкивание зуба или корня в окружающие мягкие ткани. Необходимо найти и удалить зуб или корень. 3. Перфорация верхнечелюстной пазухи. Причина - близкое расположение корней к дну пазухи и травматическое удаление. Лечение. Заживление лунки начинается с образования и организации сгустка крови в лунке. При перфорации мероприятия должны быть направлены на сохранение сгустка в лунке. 4. Кровотечение из лунки удаленного зуба. Наложение швов на поврежденную ткань десны или тампонада лунки. При заболеваниях крови — переливание одногруппной крови и гемостатическая терапия препаратом, содержащим недостающий фактор свертываемости крови. 5. Альвеолит. Луночковые боли, воспаление лунки. Объективно — отсутствие крови в лунке, могут быть неудаленные инородные тела (костные остатки, зубной камень). 3. Показания и методика избирательного пришлифовывания зубов при пародонтите Метод избирательного пришлифовывания Показанием к применению метода является установление преждевременных контактов или наличие контактов только на отдельных зубах при смыкании челюстей в центральной, боковых и передних окклюзиях, а также установление контактов, которые блокируют движения челюсти в различных направлениях. Применяется как в начальной, так и в развившейся стадии процесса. Преждевременные контакты возникают в результате неравномерной стираемости или отсутствия стираемости отдельных зубов либо их группы, изменения положения зубов вследствие поражения пародонта. Отсутствие антагонистов, соседнего зуба, повышенная стертость пломбы на окклюзионной поверхности антагониста, аномалии развития челюстей ведут к деформации окклюзионной поверхности зубного ряда. В этих случаях проводят не избирательное пришлифовывание, а стачивание окклюзионной поверхности. Терапевтический эффект от пришлифовывания и стачивания заключается в устранении или значительном уменьшении вредного для пораженного пародонта горизонтального компонента жевательного давления, уменьшении пространственного смещения зуба, меньшего сдавления сосудов периодонта, а следовательно, снятия факторов, ухудшающих кровообращение и трофику тканей. Создание равномерных контактов на протяжении всего зубного ряда при движениях нижней челюсти (создание так называемой скользящей окклюзии) уменьшает удельное давление на ткани пародонта и также способствует нормализации кровообращения. Выявление участков, на которых концентрируется давление при движениях нижней челюсти, проводят визуально при поэтапном смещении нижней челюсти из положения в центральной окклюзии в одно из крайних положений боковых окклюзии или вперед — до смыкания режущих краев передних зубов. Уточняют участки концентрации давления по всему пути смещения с помощью копировальной бумаги. Сошлифовывание проводят алмазными абразивными инструментами, снимая зоны окклюзионных контактов Обязательным условием при регуляции окклюзионных контактов является сохранение трех и более точечных контактов на окклюзионной поверхности группы жевательных зубов и линейного контакта в группе передних зубов (рис. 163). Несоблюдение этого правила впоследствии ведет к смещению зубов, у которых после стачивания создан контакт в одной точке. Недопустимо выключение зубов из окклюзионных контактов. Правильность создания скользящей окклюзии определяется визуально и пальпаторно по снятию подвижности зуба при Сошлифовывание участков зубов, блокирующих движение нижней челюсти (показаны зубы правой стороны), а — в области передних зубов: 1 — при сагиттальном движении челюсти; 2 — для изменения степени резцового перекрытия; б — в области боковых зубов: 1 — при сдвиге нижней челюсти вправо; 2 — при сдвиге нижней челюсти влево. Асфиксия. Виды Традиционно асфиксию разделяют на: ненасильственную (вследствие болезней — бронхиальная астма, аллергический отек гортани, и др.) насильственную, которая, в свою очередь, делится на: Асфиксию от закрытия дыхательных путей (обтурационная), к ней относится утопление, попадание в дыхательные пути инородных тел, в том числе сыпучих, закрытие дыхательных отверстий; Компрессионную асфиксию, к которой относят: асфиксию от сдавливания органов шеи (странгуляционная) — повешение, удавление петлей, удавление руками; асфиксию от сдавливания груди и живота сыпучими и массивными предметами, а также в давке. Асфиксия от отсутствия кислорода (аноксия) - надевание на голову пакета, мешка и т.д. Рефлекторная асфиксия - спазм голосовой щели в результате действия раздражающих веществ или действия различных температур, например, бутан, нашатырный спирт. Кратковременно испытывают люди, выходящие из теплого помещения на мороз - невозможность сделать физиологический вдох. Асфиксия новорожденных -клинический синдром , проявляющийся в первые минуты жизни затруднением или полным отсутствием дыхания у ребенка. МКБ-10 Р21.0 Тяжелая асфиксия при рождении. Р21.1 Средняя и умеренная асфиксия при рождении. Критерии оценки состояния новорожденного проводят по шкале Апгар. Выделяют следующие виды : Дислокационная; Обтурационная; Странгуляционная; Компрессионная; Аспирационная; Билет 24 1.Средства для химического расширения корневых каналов. Методика химического расширения корневых каналов. Средства для химического расширения корневых каналов Корневые каналы не всегда удается пройти и расширить при помощи одних лишь эндодонтических инструментов. Особенно это касается узких и облитерированных каналов. В таких случаях прибегают к их химическому расширению. Метод основан на введении в просвет канала раствора какой-либо кислоты. При этом происходит декальцинация и размягчение пристеночного дентина, что облегчает процесс последующей инструментальной обработки. Обращаем внимание на то, что химическое расширение корневых кана-лов не заменяет их механического (инструментального) расширения, а лишь дополняет и облегчает его. Для химического расширения каналов применяют комплексоны, или хе-латные вещества, которые, взаимодействуя с минеральными компонентами дентина, размягчают его, превращая в рыхлую структуру, оказывающую лишь слабое сопротивление при механической обработке. Комплексоны не токсичны, просты в употреблении, не требуют особых условий хранения, сохраняют активность в течение длительного времени. Для химического расширения каналов применяются два типа препара-тов: жидкости и гели. Препараты для химического расширения корневых каналов Из жидкостей в эндодонтии наиболее часто используют препараты на основе этилендиаминтетрауксусной кислоты (ЭДТА). В эту группу входят также трилон Б - динатриевая соль ЭДТА и тетацин-кальций-динатриевая соль ЭДТА. Вследствие малого поверхностного натяжения эти вещества хорошо проникают в просвет даже самых узких каналов. Раньше для химического расширения корневых каналов использовались растворы сильных кислот: азотной, соляной, «царской водки» (смесь концентрированных азотной и соляной кислот в соотношении 1:3). Однако в настоящее время от их применения отказались в связи с трудностью дозирования и выраженным раздражающим действием на периапикальные ткани. В настоящее время на практике чаще используют 10-20%-ные нейтральные или слабощелочные растворы солей ЭДТА. Кроме того, имеются готовые препараты, содержащие помимо производных ЭДТА, антисептики и другие компоненты. Кроме того, в литературе имеются указания об использовании для химического расширения корневых каналов препарата «Ваготил» (36% раствор метакрезолсульфоновой кислоты), желудочного сока и т.д. Следует помнить, что все эти препараты действуют более активно в кислой среде, поэтому перед химическим расширением канала рекомендуется нейтрализовать его содержимое: удалить, по возможности, остатки пульпы и щелочные продукты (например, гипохлорит натрия). Необходимо также избегать контакта этих препаратов с гидрофобными веществами типа эвгенола, который существенно ослабляет их действие. Методика химического расширения каналов состоит в следующем. По-сле высушивания полости зуба, с помощью пипетки или щечек пинцета на устья каналов наносят небольшое количество раствора препарата и нагнетают его в каналы с помощью римера или файла. Затем приступают к механическому расширению каналов эндодонтическими инструментами. Химическое и механическое воздействия чередуют до получения необходимого результата. При сильной кальцификации дентина в полости зуба оставляют ватный тампон, смоченный декальцинирующим препаратом, под повязкой на срок до 7 дней, после чего производят механическое расширение каналов. Другая группа препаратов, применяемых для химического расширения корневых каналов, - гели. Они содержат ЭДТА, смазочные вещества, об-легчающие движение инструментов в канале, и флотирующие агенты, способствующие удалению частиц дентина. Методика работы: необходимое количество геля наносят на эндодонти-ческий инструмент и вводят в канал. Сразу после этого приступают к механической обработке. Процедуру повторяют несколько раз. После расширения канала его тщательно промывают раствором гипохлорита натрия или дистиллированной водой, медикаментозно обрабатывают и пломбируют обычным способом. Обращаем внимание также на то, что не следует оставлять гель в канале до следующего посещения. При прохождении и инструментальной обработке корневых каналов средства для химического расширения - гели и жидкости - должны использоваться в 100% случаев. Производить инструментальную обработку канала без использования этих средств не рекомендуется, т.к. такая «сухая» обработка резко повышает риск заклинивания и отлома эндодонтического инструмента. Благодаря применению препаратов для химического расширения корневых каналов появляется возможность более успешного эндодонтического лечения, так как повышается качество инструментальной обработки каналов, снижается частота вынужденного использования импрегнационных методов и, как следствие, уменьшается риск развития воспалительных заболеваний челюстно-лицевой области. 2.Криодеструкция. Показания и противопоказания. Криодеструкция – это метод удаления новообразований на коже путем их разрушения жидким азотом. На месте формируется корочка, а под ней постепенно регенерируется здоровая ткань. Затем корочка отпадает, рубца или шрама при этом не остается. Показания и противопоказания Данный способ используется для удаления родинок, кератом, бородавок, кондилом, папиллом и других образований, которые выдаются над поверхностью кожи. Обычно криодеструкцией устраняют дефекты на теле (руках, ногах, плечах, ушах и др. участках), а вот для лица ее применение не рекомендуется. Также к ограничениям относят наличие острых воспалительных процессов, некоторых хронических системных заболеваний. Область использования Благодаря хорошим эстетическим результатам, безболезненности и другим преимуществам метод нашел широкое применение в дерматологии, косметологии. Этапы криодеструкции Кожа обрабатывается жидким азотом, за счет низкой температуры данный участок становится бледным, пациент при этом чувствует покалывание, жжение или другие маловыраженные ощущения. Примерно через 2 часа нарушается местное кровообращение, кровеносные сосуды переполняются кровью. В течение следующих суток на коже образуются пузыри, наполненные кровью или серозным содержимым. Процесс отмирания ткани занимает от 2 недель до 2 месяцев, корочка постепенно отторгается, а на ее месте остается пятнышко. Продолжается формирование новой здоровой кожи. В течение полугода кожа полностью восстанавливается и след от бывшего новообразования пропадает. Преимущества методики: Бескровность, Безболезненность, Отсутствие необходимости применения анальгетиков, Быстрое проведение, Хорошее заживление, Ранка не требует специального ухода, ее можно мочить, Отсутствие рубцов, шрамов и других следов, Простота применения, Отсутствие риска метастазирования образования, Малое количество противопоказаний, универсальность, Отсутствие специальной подготовки пациента к процедуре. К недостаткам следует отнести вероятность неполного удаления образования или неправильно выбранную силу воздействия, из-за чего на коже останется рубец. Однако если криодеструкцию проводит опытный специалист, угроза таких последствий будет сведена к минимуму. 3.Методика получения оттисков с беззубых челюстей. Протез, изготовленный по компрессионному оттиску, вне жевания опирает¬ся только на ткани буферных зон, как на подушки. Альвеолярный греоень.при этом не нагружается. При жевании под влиянием жевательного давления сосу ды буферных зон опорожняются от крови, протез несколько оседает' и передает давление уже не только на буферные зоны, но и на альвеолярную часть. 1 аким образом, последний разгружается, чем и предупреждается его атрофия. Протез, изготовленный по компрессионному оттиску, обладает лучшей фиксацией, так как податливая слизистая оболочка клапанной зоны нахо¬дится в более тесном контакте с краем протеза. Компрессионный оттиск снимают под непрерывным давлением, обеспе¬чивающим сдавливание сосудов слизистой оболочки твердого неба и их опорожнение. Для получения компрессионного оттиска необходимо соблю¬дать определенные условия: 1) нужна твердая ложка; 2) снятие оттиска должно проводиться массой с низкой текучестью или термопластической массой; 3) компрессия должна быть непрерывной, прекращаясь лишь после того, как масса затвердеет. Непрерывность можно обеспечить усилием рук (про¬извольное давление), но более удобно снимать компрессионный оттиск под жевательным давлением. Для этой цели изготовляют пластмассовые инди¬видуальные ложки и припасовывают их. Затем на них устанавливают при-кусные валики из стенса или твердого воска и определяют центральное со¬отношение челюстей. На валики наносят ориентировочные линии (среднюю, линию клыков и др.). В ложку для верхней челюсти тонким слоем наклады¬вают оттискную массу, вводя ее в рот, прижимают к челюсти и оформляют края оттиска. После этого просят больного закрыть рот, сжать челюсти и сохранять такое положение до затвердевания оттискной массы. Не удаляя верхней ложки, тем же способом получают оттиск с нижней челюсти. Оттиски извлекают изо рта и составляют по ориентировочным линиям на прикусных валиках в положении центральной окклюзии. Отли¬вают модели и загипсовывают их в артикулятор для постановки зубов. 4.Инсульт. Неотложная помощь. Инсу́льт — острое нарушение мозгового кровообращения, характеризующееся внезапным (в течение нескольких минут, часов) появлением очаговой и/или общемозговой неврологической симптоматики, которая сохраняется более 24 часов или приводит к смерти больного в более короткий промежуток времени вследствие цереброваскулярной патологии. Симптомы Инсульт может проявляться общемозговыми и очаговыми неврологическими симптомами Общемозговые симптомы инсульта бывают разные. Этот симптом может возникать в виде нарушения сознания, оглушённости, сонливости или, наоборот, возбуждения, также может возникнуть кратковременная потеря сознания на несколько минут. Сильная головная боль может сопровождаться тошнотой или рвотой. Иногда возникает головокружение. Человек может чувствовать потерю ориентировки во времени и пространстве. Возможны вегетативные симптомы: чувство жара, потливости, сердцебиение, сухость во рту На фоне общемозговых симптомов инсульта появляются очаговые симптомы поражения головного мозга. Клиническая картина определяется тем, какой участок мозга пострадал из-за повреждения кровоснабжающего его сосуда Если участок мозга обеспечивает функцию движения, то развивается слабость в руке или ноге вплоть до паралича. Утрата силы в конечностях может сопровождаться снижением в них чувствительности, нарушением речи, зрения. Подобные очаговые симптомы инсульта в основном связаны с повреждением участка мозга, кровоснабжаемым сонной артерией. Возникают слабости в мышцах (гемипарез), нарушения речи и произношения слов, характерно снижение зрения на один глаз и пульсации сонной артерии на шее на стороне поражения. Иногда появляется шаткость походки, потеря равновесия, неукротимая рвота, головокружение, особенно в случаях, когда страдают сосуды, кровоснабжающие зоны мозга, ответственные за координацию движений и чувство положения тела в пространстве. Возникает «пятнистая ишемия» мозжечка, затылочных долей и глубоких структур и ствола мозга. Наблюдаются приступы головокружения в любую сторону, когда предметы вращаются вокруг человека. На этом фоне могут быть зрительные и глазодвигательные нарушения (косоглазие, двоение, снижение полей зрения), шаткость и неустойчивость, ухудшение речи, движений и чувствительности Первая помощь при инсульте При инсульте наиболее важно доставить человека в больницу как можно быстрее, желательно в течение первого часа после обнаружения симптомов. Следует учитывать, что не все больницы, а только ряд специализированных центров приспособлен для оказания правильной современной помощи при инсульте. Поэтому попытки самостоятельно доставить больного в ближайшую больницу при инсульте зачастую неэффективны. До приезда скорой помощи важно не давать больному есть и пить, поскольку органы глотания могут оказаться парализованными, и тогда пища, попав в дыхательные пути, может вызвать удушье. При первых признаках рвоты голову больного поворачивают на бок, чтобы рвотные массы не попали в дыхательные пути. Больного лучше уложить, подложив под голову и плечи подушки, так чтобы шея и голова образовывали единую линию, и эта линия составляла угол около 30° к горизонтали. Больному следует избегать резких и интенсивных движений. Больному расстегивают тесную мешающую одежду, ослабляют галстук, заботятся о его комфорте. В случае потери сознания с отсутствующим или агональным дыханием немедленно начинают сердечно-лёгочную реанимацию. Её применение многократно увеличивает шансы больного на выживание. Ещё больше увеличивает выживаемость применение портативных дефибрилляторов: будучи в общественном месте (кафе, аэропорт, и т. д.), оказывающим первую помощь необходимо осведомиться у персонала о наличии у них или поблизости дефибриллятора. Определение отсутствия пульса больше не является необходимым условием для начала реанимации, достаточно потери сознания и отсутствия ритмичного дыхания. Билет 25 Геморрагическая лихорадка с почечным синдромом - острое инфекционное заболевание, характеризующееся избирательным поражением кровеносных сосудов и протекающее с лихорадкой, интоксикацией и поражением почек. сухость во рту, Слизистая оболочка зева гиперемирована,язык покрыт коричневым налетом. К зубосохраняющие операциям относятся: Резекция верхушки корня Ампутация корня Гемисекция зуба Ампутация корня зуба – зубосохраняющая операция, применяющаяся только в многокорневых зубах Показаниями к ампутации корня зуба являются: Кариес корня на одном из корней Киста, не подвергающаяся терапевтическому лечению, в области одного корня Глубокий пародонтальный карман Перфорация в области корня зуба или бифуркации противопоказания: наличие тяжелых заболеваний у пациента (сердечно-сосудистой системы, сахарный диабет, заболевания крови); пожилой возраст больного. Ход операции: врач отслаивает слизисто-надкостничный лоскут пораженный корень отсекают и удаляют образовавшееся пространство заполняют остеопластическим материалом лоскут возвращают на место и ушивают Стираемость зубов может быть физиологической и патологической. Физиологическаястираемость носит приспособительный характер, предупреждая функциональную перегрузку зубов и обусловленные ею патологические изменения в тканях пародонта Патологическаястираемость — процесс сравнительно быстротечный, сопровождающийся изменениями в зубных и околозубных тканях, нарушением функции жевательных мышц и височно-нижнечелюстного сустава. При патологической стираемости твердых тканей зуба I степени (до 1 /3 длины коронки) лечение зависит от клинической разновидности стираемости, возраста пациента и функционального состояния жевательных мышц. У пациентов с генерализованнойстираемостью зубов без нарушения функции жевательных мышц (неосложненная форма) лечение заключается в рациональном протезировании с одномоментным восстановлением высотыприкуса без предварительной перестройки миотатических рефлексов жевательных мышц. можно применять как несъемные (коронки, мостовидные протезы), так и съемныебюгельные протезы с окклюзионными накладками Несъемные протезы должны быть цельнолитыми и изготовленными из не подверженных повышенному стиранию материалов. К относятся металл и фарфор.При выборе конструкции необходимо учитывать величину и топографию дефектов зубных рядов, а также состояниетканей краевого пародонта. У пациентов с интактным пародонтом или пародонтитом легкой и средней степени тяжести при наличии небольших (1-2 зуба) включенных дефектов зубных рядов можно в боковых отделах применить цельнолитые мостовидные протезы. Для достижения множественного контакта можно дополнительно изготовить одиночные коронки. При пародонтите легкой и средней степени количество опорных зубов следует увеличить. При пародонтите тяжелой формы мостовидные протезы противопоказаны. В этих случаях целесообразно применение шинирующихбюгельных протезов. При наличии больших (3 зуба и более) включенных дефектов зубных рядов целесообразноприменение бюгельных протезов с окклюзионными накладками. Они показаны и при концевых дефектах зубныхрядов (I и II класс по Кеннеди). Клинический опыт показывает, что при комбинации бюгельных протезов в области премоляров и моляров и металлокерамических коронок и мостовидных протезов в области передних зубов достигается высокий функциональный и эстетический эффект. особенности. Препарирование под металлокерамические коронки следует проводить в условиях полноценного обезболивания (лидокаин, ксилэстезин, ксилокаин и др.) и водяного охлаждения. В связи со значительной стертостью и укорочением коронок опорных зубов конусность их боковыхстенок по направлению к режущему краю или жевательной поверхности после завершения препарирования должна быть минимальной (5°). На уровне десны следует формировать циркулярный уступ. При препарировании опорных зубов под металлокерамические коронки или мостовидныепротезы нужно сошлифовать острые истонченные края этих зубов. При значительном разрушении коронок зубов целесообразно депульпировать их и изготовить литые культевые штифтовые вкладки , а затем приступить к изготовлению металлокерамических коронок или мостовидных протезов. После препарирования и получения двухслойных оттисков опорные зубы с живой пульпой обязательно накрывают временными пластмассовыми коронками. Это связано с тем, что при патологической стираемости чувствительность твердых тканей зуба после препарирования максимально повышена. Особенностью клинических этапов изготовления металлокерамических протезов при патологической стираемости твердых тканей зубовявляется необходимость определения центральной окклюзии. При патологической стираемости зубов восстанавливается межальвеолярная высота (высота прикуса) в процессе протезирования. На втором клиническом этапе особенно важно точно определить высоту прикуса и мезиодистальное соотношение челюстей. При определении межальвеолярного расстояния (высоты прикуса) нужно исходить из высоты физиологического покоя нижней челюсти и уменьшить ее на 2-3 мм. На этом же этапе окончательно определяются конструкция и число необходимых металлокерамических протезов, а также количестве опорных зубов в каждом из них. Третий клинический этап изготовленияметаллокерамических протезов — проверка конструкции металлического каркаса. 4.Гипергликемическая кома — нарушения сознания из-за повышенного сахара в крови. Встречается преимущественно у пожилых диабетиков, которые не контролируют свой сахар в крови.Кожные покровы чаще бледные, сухие; дыхание редкое, глубокое, выдыхаемый воздух имеет выраженный запах ацетона; артериальное давление понижено, отмечается учащенное сердцебиение; язык сухой, обложенный серо-белым налетом; при сохраненном сознании отмечаются тошнота, рвота, сильная жажда.Вводят инсулин в количестве 10 ЕД внутримышечно (в наружный верхний квадрант ягодицы) через каждый час, при сохраненном сознании больному дают пить воду в большом количестве. Необходима экстренная госпитализация его в эндокринологический стационар. Билет 26 1. Препарирование полости, создание доступа к корневым каналам и удаление воспаленной пульпы, продуктов ее распада. Поиск всех каналов зуба (их количество различно в разных зубах и может достигать 5-и). Определение длины каналов с помощью апекслокатора или радиовизиографическим методом. Этап механической обработки каналов вручную и машинным способом при помощи эндодонтических файлов, цель которой — очистка и придание оптимальной для последующего пломбирования формы. В процессе работы каналы периодически промываются антисептическим раствором с целью дезинфекции и для удаления появившихся в процессе работы отходов. Для усиления бактерицидного эффекта используется ультразвук. Пломбирование каналов зуба. Иногда канал заполняется пломбировочным материалом сразу после очистки канала. В других случаях врач может сделать между этими этапами интервал в несколько дней. В этом случае ставится временная пломба, чтобы за это время в канал не попала инфекция. После герметизации каналов и радиовизиографического контроля качества пломбирования лечение каналов можно считать завершенным. Реставрация зуба. После окончания лечения каналов для нормального функционирования зуба требуется его восстановление. Во многих случаях в процессе лечения каналов зуб лишается довольно значительных объемов твердых тканей. Зубы в таком состоянии уже не такие прочные, какими они были когда-то, и врач определяет, каким способом можно восстановить зуб — при помощи вкладки, ортопедической коронки, или коронки в комбинации со штифтом. Конечно, врач объяснит вам, какой из этих методов и почему больше подходит в Вашем случае. 2.Периостит — это заболевание, которое характеризуется распространением воспалительного процесса на надкостницу альвеолярного отростка и тела челюсти из очага, расположенного в периодонте.ДД с острым или обострением хронического периодонтита, острым остеомиелитом, абсцессами, обострением хронического сиаладенита, воспалившимися челюстными кистами, доброкачественными и злокачественными новообразованиями челюстей. При периодонтите воспаление локализуется в проекции верхушки корня причинного зуба, при периостите воспаление распространяется под надкостницу. При периодонтите в области надкостницы и мягких тканей со стороны преддверия полости рта можно определять небольшой реактивный отёк, а при периостите в этой области локализуется воспалительный инфильтрат и формируется поднадкостничный абсцесс. При остром остеомиелите воспалительный инфильтрат локализуется с двух сторон альвеолярного отростка, муфтообразно охватывая её (двусторонний периостит). При остеомиелите определяется подвижность нескольких зубов, расположенных в зоне поражения, и развивается симптом Венсана. Острый остеомиелит сопровождается более выраженной общей интоксикацией организма и болью. Острый одонтогенный периостит следует дифференцировать с сиаладенитом подъязычных и поднижнечелюстных слюнных желёз, при периостите слюнные железы не вовлекаются в воспалительный процесс. В случае сиаладенита при массировании слюнной железы из устья протока выделяется мутная или с гнойными прожилками слюна. В этих случаях у пациентов с калькулёзным сиаладенитом с помощью рентгенографии дна полости рта можно обнаружить слюнные камни. Острый периостит имеет сходные черты с нагноившимися кистами челюстей, доброкачественными и злокачественными опухолями. Эти заболевания иногда сопровождаются развитием воспаления надкостницы. При нагноившихся кистах и опухолях признаки воспаления менее выражены. Рентгенография позволяет выявить патологический очаг. 3.наличие при интактном зубном ряде свободного промежутка между центральными резцами, которая может быть величиной 1-10 мм. Ортодонтический метод подразумевает применение съемных (пластинок) и несъемных (брекет-систем) ортодонтических аппаратов. Как правило, перед ортодонтическим лечением диастемы проводится иссечение уздечки верхней губы.При широкой (около 6-ти мм.) диастеме может быть применен ортопедический метод лечения (протезирование зубов).Также, закрыть диастему можно при помощи реставрации центральных резцов гелиокомпозитом или керамическимивинирами. 4.Стенотическая асфиксия - возникает при отеке гортани, голосовых связок и тканей подсвязочного пространства, при сдавлении задних отделов гортани гематомой.рассечение ран или воспалительных и других очагов подчелюстной области и шеи для уменьшения напряжения тканей. Перевязка кровоточащих сосудов, удаление гематомы и инородных тел. Показана трахеостомия. Ширование челюсти надо проводить через 5-7 ней после устранения причин ухудшения. Билет 27 1 Из жидкостей в эндодонтии наиболее часто используют препараты на основе этилендиаминтетрауксусной кислоты (ЭДТА) 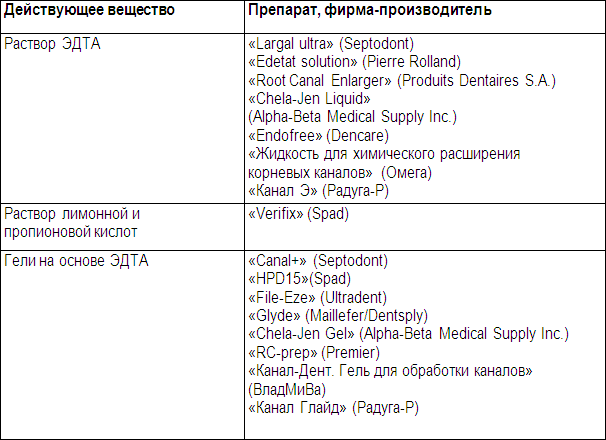 2Лечение острого периостита должно быть комплексным. При вскрытии абсцесса лезвие скальпеля располагают строго перпендикулярно к кости и ведут по переходной складк. Длина разреза должна соответствовать или несколько превышать длину воспалительного инфильтрата. Рассекают слизистую оболочку и надкостницу до кости, затем отслаивают надкостницу во всех направлениях от разреза не менее чем на 1 см, вскрывая гнойный очаг. Через разрез, поднадкостнично, вводят полоску перчаточной резины с целью дренирования. При периостите, локализующемся в области последних моляров верхней челюсти, воспалительный процесс - к бугру верхней челюсти. Поэтому при отслаивании надкостницы следует пройти тупым инструментом к бугру на 0,5-1,0 см, с введением дренажа в этом направлении. При локализации воспалительного процесса в области второго и особенно третьего моляра нижней челюсти с вестибулярной стороны он может распространяться в нижние отделы под жевательной мышцей, что клинически сопровождается воспалительной контрактурой II-III степени. В этом случае разрез следует начинать от ретромолярного треугольника, книзу с выходом на переходную складку. При отслоении надкостницы следует проникать к нижним отделам жевательной мышцы и под неё с установкой туда дренажа. Если воспалительный процесс располагается в области нижних моляров с язычной стороны, он может распространяться под нижние отделы медиальной крыловидной мышцы, что клинически определяется инфильтрацией этой области и выраженной воспалительной контрактурой II-III степени. В этих случаях разрез также начинают от ретромолярного треугольника и ведут вниз на язычную поверхность альвеолярной части нижней челюсти, а затем - параллельно десневому краю, отступя от него на 0,7 см. При отслойке надкостницы тупым инструментом проникают книзу, кзади и кнутри в направлении под нижние отделы медиальной крыловидной мышцы. Дренаж вводят также в этом направлении. При вскрытии субпериостального абсцесса, локализующегося в области премоляров нижней челюсти, следует учитывать, что в этой области располагается подбородочное отверстие со своим сосудисто-нервным пучком. Во избежание его травмирования следует выполнять дугообразный разрез, обращённый вершиной кверху и ближе к десневому краю. При отслойке надкостницы следует работать осторожно, чтобы избежать травмированиясосудистонервного пучка. При вскрытии воспалительного процесса, локализующегося во фронтальном отделе верхней или нижней челюсти, следует избегать пересечения уздечек верхней или нижней губы, что может привести к их рубцеванию и укорачиванию. В тех редких случаях, когда инфильтрат располагается точно по центру и пересечение уздечки неизбежно, следует выполнять два разреза, соответственно справа и слева от неё. При вскрытии поднадкостничного абсцесса на твёрдом нёбе производят иссечение мягких тканей треугольной формы со стороной разреза до 1 см. При этом не происходит слипания краев раны, обеспечивается надежное её дренирование, профилактика развития остеомиелита твёрдого нёба. В дальнейшем раневая поверхность покрывается грануляционной тканью с последующей эпителизацией. Местно назначают тёплые внутриротовые полоскания с различными антисептиками, которые можно чередовать или сочетать. Общее лечение антибактериальных, болеутоляющих, десенсибилизирующих и сульфаниламидных средств и витаминотерапии (диклофенак) На следующие сутки после вскрытия абсцесса необходимо назначить УВЧ-терапию в атермической дозе, флюктуризацию или ГНЛ-терапию. Хрон.ост.Лечение Лечениерарефицирующего периостита заключается в проведении ревизии патологического очага после отслаивания трапециевидного слизисто-надкостничного лоскута, удалении осумковавшейся гематомы. Одновременно производят иссечение пролиферативно изменённой части надкостницы, а вновь образованную костную ткань удаляют костными кусачками или долотом. После удаления избыточного костного образования на подлежащем кортикальном слое кости обнаруживаются участки размягчения. Послеоперационную рану зашивают наглухо. Интактные зубы сохраняются. Лоскут укладывают на место и фиксируют швами. Назначают антибактериальные, десенсибилизирующие, иммуностимулирующие и общеукрепляющие препараты. Хорошие результаты лечения хронического периостита даёт использование электрофореза 1-2 % раствора йодида калия. |
