Патфиз ч.3. Патфиз ч. Частнаяпатология
 Скачать 13.12 Mb. Скачать 13.12 Mb.
|
|
§ понижением величины сердечного выброса. При этом ударный выброс несколько увеличивается в связи с удлинением диастолы и возрастанием кровенаполнения камер сердца. § снижением АД и потерей сознания в связи с ишемией мозга при ЧСС 35 и ниже (при синдроме слабости синусно-предсердного узла). Прекращение генерации импульсов синусно-предсердного узлом (синдром остановки синусно-предсердного узла) более чем на 10–20 с вызывает потерю сознания и развитие судорог. Это состояние известно как синдром МорганьиАдамсаСтокса. Патогенетическая основа синдрома — ишемия мозга. † Коронарный кровоток. ‡ Значительное уменьшение сердечного выброса при выраженной брадикардии может обусловить падение перфузионного давления в венечных артериях и развитие коронарной недостаточности. ‡ Длительная и выраженная синусовая тахикардия, особенно при наличии коронаросклероза, также может привести к коронарной недостаточности в результате повышения метаболических потребностей миокарда. ПАТОГЕНЕЗ И ПРОЯВЛЕНИЯ ЭКТОПИЧЕСКИХ АРИТМИЙ Снижение активности или прекращение деятельности синусно-предсердного узла в результате его функционального или органического повреждения создаёт условия для включения автоматических центров второго и третьего порядков. Эктопический (по отношению к синусно-предсердному узлу) очаг с его более редким ритмом принимает на себя функцию пейсмейкера. В связи с этим нарушения ритма такого типа носят название гетеротопных, пассивных или замещающих (синусовый ритм) аритмий. • Предсердный медленный ритм. Эктопический водитель ритма находится, как правило, в левом предсердии. На ЭКГ выявляются редкие (менее 70–80 в мин) импульсы возбуждения. Предсердный медленный ритм наблюдаться при неврозах, приобретённых (ревматических) или врождённых пороках сердца и кардиомиопатиях. • Атриовентрикулярный ритм (узловой ритм) наблюдается в тех случаях, когда импульсы в синуснопредсердном узле или вообще не возникают или генерируются с меньшей частотой, чем в клетках атриовентрикулярного (АВ)–узла. Источником ПД может быть верхняя, средняя или нижняя часть АВ-узла. Чем выше локализация пейсмейкера, тем более выражено его влияние и тем больше частота генерируемых им импульсов. • Миграция наджелудочкового водителя ритма. Характеризуется перемещением пейсмейкера из синусно-предсердного узла в нижележащие отделы (преимущественно в АВ-узел) и обратно. Это, как правило, происходит при подавлении автоматизма синусно-предсердного узла в результате преходящего повышения влияний блуждающего нерва. Ритм сердца при этом зависит от нового источника импульсов и потому становится неправильным. • Идиовентрикулярный желудочковый ритм развивается как замещающий при подавлении активности центров первого и второго порядка. Импульсы генерируются, обычно, в пучке Хиса верхней части межжелудочковой перегородки, в одной из его ножек и их разветвлениях (ритм ножек пучка Хиса) и реже — в волокнах сети Пуркинье. † Идиовентрикулярный редкий (желудочковый) ритм — гетеротопный ритм сердца, при котором водитель ритма расположен в миокарде желудочков. † Идиовентрикулярный ускоренный ритм сердца — ЧСС 60–120 в 1 мин. Возникает при патологической циркуляции возбуждения по миокарду желудочков. Наличие трёх и более желудочковых комплексов с частотой 50–100 в минуту расценивают как ускоренный идиовентрикулярный ритм. Обычно он возникает при инфаркте миокарда, протекает бессимптомно и не требует вмешательства. • Атриовентрикулярная диссоциация — полное прекращение проведения возбуждения от предсердий к желудочкам; при этом предсердия и желудочки сокращаются независимо друг от друга (полный поперечный блок). • Диссоциация с интерференцией. Заключается в одновременной, но несогласованной работе двух генераторов сердечного ритма: как правило, номотопного — синусового и гетеротопного — чаще атриовентрикулярного, реже желудочкового. • «Выскакивающие» сокращения — появление отдельных (замещающих) сокращений сердца под влиянием импульсов, генерируемых центрами автоматизма второго или третьего порядка на фоне временного снижения автоматической функции синусно-предсердного узла. Типичный пример — наджелудочковые экстрасистолы. АРИТМИИ В РЕЗУЛЬТАТЕ НАРУШЕНИЙ ПРОВОДИМОСТИ Проводимость — способность кардиомиоцитов проводить возбуждение. Нарушения проведения возбуждения проявляются различными сердечными блокадами или возникающими в результате механизма reentry аритмиями. Характеристики этих видов блокад и аритмий приведены в статьях «Блокада сердца», «Аритмии сердца», «Синдром Вольффа–Паркинсона–Уайта», «Синдром Клерка–Леви–Кристеско» в приложении «Справочник терминов». ПОВТОРНЫЙ ВХОД ИМПУЛЬСА Петля макро-reentry возникает в дополнительных проводящих путях (при синдроме преждевременного возбуждения желудочков) или в АВ-соединении. Для возникновения reentry необходима однонаправленная блокада проведения импульса и анатомический или функциональный барьер для формирования петли reentry. Кроме того, развитие reentry характеризуется замедлением проведения импульса и коротким рефрактерным периодом. ВИДЫ НАРУШЕНИЙ ПРОВОДИМОСТИ Виды нарушений проводимости представлены на рис. 22–17. 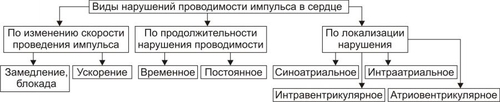 Рис. 22–17. Виды нарушений проводимости в сердце. Нарушения проводимости по изменению скорости проведения импульсов возбуждения подразделяют на сопровождающиеся замедлением и/или блокадой проведения импульсов и на сопровождающиеся ускорением проведения возбуждения. • Замедление и/или блокада проведения импульсов. Является следствием функциональных или органических изменений в проводящей системе сердца. † Причины. ‡ Повышение эффектов парасимпатических влияний на сердце и/или его холинореактивных свойств. Активация тонических воздействий блуждающего нерва на миокард обусловливает существенное замедление скорости волны возбуждения по проводящей системе, особенно на уровне АВ–узла (отрицательный дромотропный эффект ацетилхолина). ‡ Непосредственное повреждение клеток проводящей системы сердца различными факторами физического, химического и биологического происхождения. Наиболее часто это наблюдается при инфаркте миокарда, миокардитах, кровоизлияниях, операционных (кардиохирургических) травмах миокарда, опухолях, рубцах, интоксикациях алкоголем, никотином, медикаментами (препаратами наперстянки, хинидина, антагонистов кальция, блокаторами † Характеристика отдельных видов аритмий. ‡ Нарушение синоатриального (синуснопредсердного) проведения. Торможение или блокада передачи импульса возбуждения от синусно-предсердного узла к предсердиям обусловливает выпадение отдельных сердечных сокращений. В результате наблюдается замедление частоты и нарушение регулярности сердечных сокращений. ‡ Расстройства внутрипредсердного проведения. В связи с несимметричным расположением синусно-предсердного узла по отношению к предсердиям возбуждение их в норме происходит неодномоментно (вначале — правого и с некоторым запозданием — левого). Возрастание гетерохронии возбуждения предсердий в условиях патологии может привести к различной степени внутрипредсердного торможения или блокады проведения синусовых импульсов. ‡ Нарушения АВ–проведения. Характеризуются замедлением или блокадой проведения возбуждения из предсердий в желудочки. Развивается в результате удлинения рефракторного периода после ПД клеток предсердия и АВ–системы. Различают несколько разновидностей атриовентрикулярных блокад. ‡ Внутрижелудочковые (интравентрикулярные) нарушения проведения. Заключаются в торможении или блокаде распространения возбуждения по ножкам пучка Хиса, его разветвлениям и по волокнам Пуркинье. Чаще наблюдается нарушение проведения в одной из ножек пучка Хиса. Затем оно распространяется по неповреждённой системе ножек пучка и только после этого к другому желудочку (главным образом через межжелудочковую перегородку). Такой маршрут возбуждения обусловливает неодновременное, дискордантное сокращение желудочков. † Расстройства гемодинамики. Зависят от длительности эпизода нарушения, характера основного заболевания и уровня повреждения проводящей системы сердца. ‡ Замедление или кратковременная блокада синуснопредсердного проведения обусловливают уменьшение минутного выброса сердца, снижение АД, развитие ишемии органов и тканей. Если блокада длится несколько минут и не сопровождается развитием замещающего гетеротопного (узлового или желудочкового ритма), то это ведёт к асистолии и гибели пациента. ‡ Нарушение внутрипредсердного и внутрижелудочкового проведения возбуждения само по себе существенно не изменяет частоты и ритма сердечных сокращений. В связи с этим системные гемодинамические расстройства определяются основным заболеванием сердца (миокардитами, пороками клапанов, инфарктом миокарда и т.п.). ‡ При полной АВ-блокаде нарушения гемодинамики обусловлены главным образом степенью желудочковой брадикардии и основной сердечной патологией. В результате значительной брадикардии часто отмечается застой венозной крови и снижение сердечного выброса. ‡ Блокада проведения на любом уровне проводящей системы сердца (чаще при полной АВ–блокаде) может осложниться развитием синдрома МорганьиАдамсаСтокса. Патогенетическая основа синдрома: значительное снижение, вплоть до прекращения, эффективной работы сердца. Клинически синдром проявляется внезапной потерей сознания, отсутствием пульса и сердечных тонов. Возможны эпилептиформные судороги. Длится приступ обычно 5–20 с, редко 1–2 мин. † Коронарный кровоток. Снижается в тех случаях, когда имеется существенное падение системного АД. Последнее обусловливает уменьшение перфузионного давления в венечных артериях сердца и может привести к коронарной недостаточности в результате снижения доставки кислорода и субстратов метаболизма к миокарду. • Ускорение проведения возбуждения между предсердиями и желудочками или отдельными участками сердца. † Причины ускорения проведения возбуждения представлены на рис. 22–18. 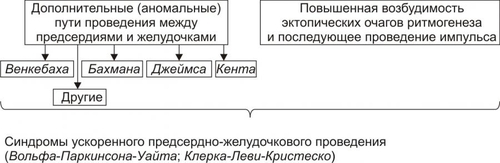 Рис. 22–18. Основные причины ускорения проведения возбуждения в сердце. † Дополнительные (минуя АВ–узел) пути проведения возбуждения рассмотрены в статье «Пучок» и на рис. п-02 приложения «Справочник терминов». В этом случае синусовые импульсы поступают в желудочки по дополнительным пучкам проводящей ткани и по основному — атриовентрикулярному. По дополнительным пучкам возбуждение распространяется быстрее и достигает желудочков раньше того же импульса, проходящего через АВ–узел. Таким образом, импульс, распространяющийся по дополнительному пучку преждевременно активирует часть желудочков. Остальная часть их возбуждается позднее импульсом, проходящим через АВ–узел. Это и обусловливает развитие тахикардии. † Повышенная возбудимость гетеротопных очагов. Согласно теории повышенной возбудимости, в миокарде желудочков имеются участки, способные к преждевременному (опережающему) возбуждению. Эти участки могут стать очагами гетеротопной ритмической активности под воздействием ряда факторов: импульса возбуждения, распространяющегося по проводящей системе сердца, электрического или механического (например, при растяжении миокарда избытком притекающей крови) раздражения, активации симпатикоадреналовых влияний на сердце. † Клинические проявления. ‡ Синдром ВольффаПаркинсонаУайта характеризуется развитием пароксизмальной тахикардии (примерно, в 50–80%), мерцания или трепетания (в 20–30%) предсердий и/или желудочков. ‡ Синдром КлеркаЛевиКристеско характеризуется преждевременным возбуждением желудочков, ускорением интервала PR/Q и увеличением ЧСС. † Расстройства гемодинамики. ‡ Снижение ударного и сердечного выбросов. Обусловлено пониженным наполнением камер сердца кровью в условиях тахикардии, мерцательной аритмии, трепетания предсердий. ‡ Падение АД. Вызвано снижением сердечного выброса и ОПСС. † Коронарный кровоток, как правило, снижен в большей или меньшей степени. Это чревато развитием коронарной недостаточности. КОМБИНИРОВАННЫЕ НАРУШЕНИЯ РИТМА Комбинированные нарушения ритма обусловлены сочетанием изменений свойств возбудимости, проводимости и автоматизма. ВОЗБУДИМОСТЬ Возбудимость — свойство клеток воспринимать сигнал и реагировать на него реакцией возбуждения. Возбудимость сердечной мышцы выражается в способности генерировать ПД. Свойство возбудимости сердца следует отличать от автоматизма, заключающегося в спонтанной генерации импульсов. • Свойством возбудимости обладают как рабочие (сократительные) кардиомиоциты, так и кардиомиоциты проводящей системы. Возбудимость лежит в основе распространения электрического импульса по сердцу. • Возбудимость сердца описывается законом «всё или ничего». Это означает, что подпороговые раздражители не инициируют ПД, тогда как раздражители пороговой величины вызывают максимальный по величине и скорости распространения ПД. Увеличение силы раздражения (надпороговые величины) не меняет характеристик ПД. • Возбудимость кардиомиоцитов изменяется в отдельные периоды сердечного цикла. Во время систолы они не возбуждаются, т.е. рефрактерны к раздражению. Во время диастолы возбудимость сердечных клеток восстанавливается. • Существуют два коротких интервала сердечного цикла, когда возбудимость миокарда повышена: уязвимый период и период сверхнормальной возбудимости. † Уязвимый период — терминальная часть фазы реполяризации, компонент относительного рефрактерного периода. В уязвимый период величина порогового МП снижена, а возбудимость повышена. В связи с этим даже сравнительно слабые электрические импульсы и другие раздражители могут вызвать возбуждение и аритмию. Этот период совпадает с пиком волны T на ЭКГ и соответствует третьей фазе реполяризации клетки. † Период сверхнормальной возбудимости следует непосредственно после окончания относительного рефрактерного периода, находится в начале диастолы и совпадает с волной U на ЭКГ. В этот период ПД могут вызвать даже подпороговые импульсы. ПРИЧИНЫ • Функциональные расстройства нервной системы (неврозы, стресс, ваготония). • Органические поражения нервной системы (опухоли мозга, травмы черепа, нарушения мозгового кровообращения). • Поражения миокарда (дистрофии, миокардиты, кардиосклероз, кардиомиопатии, инфаркт миокарда). • Нарушения электролитного баланса (изменения содержания в крови ионов калия, кальция, магния). • Влияние токсических веществ (окись углерода, бактериальные токсины, никотин, алкоголь, промышленные токсические вещества). • Интоксикация ЛС (антиаритмические препараты, • Гипоксемия (при сердечной недостаточности, «лёгочном сердце»). МЕХАНИЗМЫ ВОЗНИКНОВЕНИЯ • Аномальный автоматизм. Комбинированные механизмы нарушений сердечного ритма характеризуются наличием эктопического центра, генерирующего собственный ритм, который защищён так называемой блокадой входа. • Блокада входа — зона нарушенной проводимости, препятствующая подавлению эктопического очага синусовыми импульсами. Таким образом, создаются условия для одновременного сосуществования двух источников активации сердца — нормального (синусового) и работающего в автономном режиме альтернативного (парасистолического). Этот механизм проявляется парасистолией, которую необходимо отличать от экстрасистолии. • Постдеполяризационная и триггерная активность. • Повторный вход (reentry) и круговое движение импульса. • Нарушения проводимости. ВИДЫ КОМБИНИРОВАННЫХ АРИТМИЙ Нарушения ритма, обусловленные сочетанием изменений свойств возбудимости, проводимости и автоматизма, подразделяют на несколько групп. • Экстрасистолия (синусовая, предсердная [наджелудочковая], из предсердно-желудочкового узла [узловая, атриовентрикулярная], желудочковая). • Пароксизмальная тахикардия (предсердная, из предсердно-желудочкового соединения, желудочковая, трепетание и мерцание предсердий). • Трепетание и мерцание желудочков. Дополнительный материал по аритмиям (включая комбинированные) изложен в приложении «Справочник терминов» (статьи «Аритмия сердца», «Блокада сердца», «Брадикардия», «Гиперкалиемия», «Кардиоверсия», «Тахикардия», «Трепетание», «Фибрилляция», «Экстрасистола», «Экстрасистолии», «Электрокардиография», «Электрокардиостимуляция»). ЭКСТРАСИСТОЛИЯ Экстрасистола — наиболее часто регистрируемый вид аритмии — преждевременная деполяризация и, как правило, сокращение сердца или отдельных его камер. Нередко экстрасистолы регистрируются повторно. Если три и более экстрасистол следуют одна за другой, говорят об экстрасистолии. • Разновидности экстрасистолии. † Аллоритмия — сочетание (связь) в определённой последовательности нормальных (своевременных) сокращений с экстрасистолами. Наиболее частые формы: бигеминия — экстрасистола после каждого (одного) очередного сокращения, тригеминия — экстрасистола после двух очередных сокращений, квадригеминия — экстрасистола после трёх очередных сокращений. † Парасистолия — сосуществование двух или более независимых, одновременно функционирующих очагов генерации импульсов, вызывающих сокращение всего сердца или отдельных его частей. Один из очагов определяет основной ритм сердца. Как правило, им является синуснопредсердный узел. Другой очаг — эктопический (парасистолический). Он обычно расположен в желудочках. ПАРОКСИЗМАЛЬНАЯ ТАХИКАРДИЯ Пароксизмальная тахикардия — приступообразное и внезапное увеличение частоты импульсации правильного ритма из эктопического очага сердца. О пароксизме тахикардии говорят, когда число эктопических импульсов превышает 3–5, а частота их колеблется обычно от 160 до 220 в минуту (при расположении гетеротопного очага в предсердии) или от 140 до 200 (при расположении в желудочках). Характеристика отдельных разновидностей пароксизмальных тахикардий изложена в статье «Тахикардия» (см. приложение «Справочник терминов»). ТРЕПЕТАНИЕ ПРЕДСЕРДИЙ И ЖЕЛУДОЧКОВ Трепетание предсердий и желудочков проявляется высокой частотой импульсов возбуждения и, как правило, сокращений сердца правильного ритма (предсердий обычно 220–350 в минуту; желудочков — 150–300 в минуту). Характеризуется отсутствием диастолической паузы и поверхностными, гемодинамически неэффективными сокращениями миокарда. При трепетании предсердий, как правило, развивается АВ-блокада. В связи с этим в желудочки проводится только каждый второй–четвёртый предсердный импульс, поскольку функциональные особенности АВ-узла таковы, что он способен проводить обычно не более 200–250 импульсов в минуту. ФИБРИЛЛЯЦИЯ (МЕРЦАНИЕ) ПРЕДСЕРДИЙ И ЖЕЛУДОЧКОВ Фибрилляция (мерцание) предсердий и желудочков представляет нерегулярную, беспорядочную электрическую активность предсердий и желудочков, сопровождающуюся прекращением эффективной насосной функции сердца. Мерцание предсердий развивается при частоте эктопических импульсов более 400–500 в минуту, желудочков — более 300–500. При такой частоте возбуждения клетки миокарда не могут ответить синхронным, координированным сокращением, охватывающим весь миокард. Отдельные волокна или микроучастки сердца сокращаются беспорядочно по мере выхода их из рефрактерного периода. ПРЕДСУЩЕСТВУЮЩИЕ НАРУШЕНИЯ В МИОКАРДЕ Развитию пароксизмальной тахикардии, трепетанию и фибрилляции предшествуют нарушения метаболизма в миокарде. Степень и сочетание этих нарушений при различных видах аритмий различны (рис. 22–19). 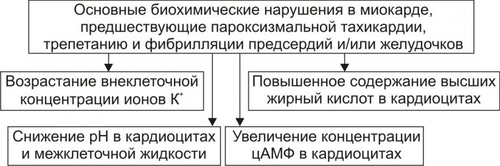 Рис. 22–19. Основные биохимические нарушения в миокарде, предшествующие пароксизмальной тахикардии, трепетанию и фибрилляции предсердий и/или желудочков. • Увеличение внеклеточного K+. † Причины увеличение концентрации ионов K+ во внеклеточной жидкости приведены на рис. 22–20.  Рис. 22–20. Основные причины увеличения внеклеточного содержания K+. Указанные (и многое другие) факторы вызывают аритмогенные изменения в миокарде и различные нарушения ритма сердца. † Аритмогенные эффекты увеличения содержания K+ в интерстициальной жидкости представлены на рис. 22–21. 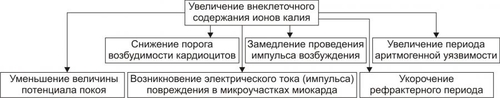 Рис. 22–21. Аритмогенные эффекты увеличения внеклеточного содержания K+. † Перечисленные аритмогенные эффекты сопровождаются развитием различных видов аритмий, включая пароксизмы тахикардии и фибрилляцию желудочков. Так, при коронарогенной ишемии миокарда внеклеточное содержание K+ увеличивается почти в 2 раза уже в течение первых 10 с. • Снижение pH в клетках миокарда. † Основные причины. ‡ Активация анаэробного гликолиза. Это приводит к накоплению избытка МК в кардиомиоцитах, а также в интерстициальной жидкости и к развитию ацидоза. Лактатацидоз при ишемии миокарда в результате коронарной недостаточности развивается уже в течение нескольких секунд после снижения коронарного кровотока. ‡ Торможение процессов аэробного тканевого дыхания. Закономерно наблюдается при коронарной недостаточности в связи с дефицитом кислорода и субстратов обмена веществ. † Аритмогенные эффекты избытка ионов H+ в миокарде весьма сходны с таковыми при увеличении концентрации ионов K+ в интерстиции (см. выше). Однако, выраженность этих эффектов меньше. • Накопление в кардиомиоцитах избытка цАМФ. † Основные причины. ‡ Активация аденилатциклазы. Наблюдается при воздействии многих факторов. Ведущими среди них являются катехоламины. Значительное увеличение содержания адреналина и норадреналина в миокарде (например, при острой коронарной недостаточности или стрессе) сопровождается активацией аденилатциклазы и увеличением уровня цАМФ. ‡ Подавление активности фосфодиэстераз, разрушающих цАМФ. Наблюдается при ишемии миокарда, миокардитах, кардиомиопатиях. † Аритмогенные эффекты избытка цАМФ реализуются благодаря стимуляции под влиянием цАМФ так называемого медленного входящего кальциевого тока. ПД при этом развивается за счёт медленного транспорта Ca2+ через мембрану клеток миокарда и характеризуется малой скоростью нарастания деполяризации. Последнее в свою очередь обусловливает замедление проведения возбуждения по сердцу. Высокая концентрация внутриклеточного цАМФ стимулирует медленный кальциевый ток и создаёт тем самым условия для формирования гетеротопных очагов ритмической активности. О важной аритмогенной роли медленного кальциевого ответа, стимулируемого цАМФ, свидетельствует факт уменьшения частоты аритмий при блокаде входа Ca2+ в клетку антагонистами кальция верапамилом, нифедипином и др. • Повышение содержания ВЖК в клетках миокарда. † Основные причины: увеличение содержания катехоламинов в миокарде (они обладают выраженной липолитической активностью), ишемия миокарда (характеризуется возрастанием содержания катехоламинов в миокарде и активацией липолиза), повышение захвата ВЖК повреждёнными кардиомиоцитами (обусловлено альтерацией мембран кардиомиоцитов и увеличением их проницаемости, в том числе для ВЖК), активация гидролиза мембранных фосфолипидов (например, под действием катехоламинов и Ca2+). † Аритмогенные эффекты. ‡ Разобщение процессов окисления и фосфорилирования. Это приводит к потенцированию дефицита АТФ и выходу ионов K+ в межклеточную жидкость (механизмы развития аритмий под влиянием гиперкалиемии рассмотрены выше). ‡ Подавление ресинтеза АТФ в процессе гликолиза. Вызвано тем, что АТФ гликолитического происхождения используется катионными насосами при формировании МП, а также при развитии ПД. Дефицит АТФ нарушает мембранный электрогенез, что неизбежно приводит к появлению аритмий. ЭЛЕКТРОФИЗИОЛОГИЧЕСКИЕ МЕХАНИЗМЫ В качестве ведущих электрофизиологических механизмов развития экстрасистолии, пароксизмальной тахикардии, трепетания и фибрилляции предсердий и желудочков сердца выделяют циркуляцию импульса возбуждения по замкнутому контуру (возвратного хода возбуждения, циркуляции возбуждения, reentry) и аномального автоматизма (рис. 22–22). 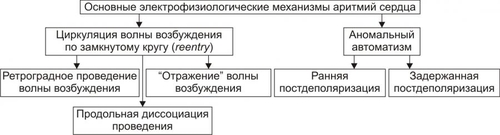 Рис. 22–22. Основные электрофизиологические механизмы аритмии сердца. • Циркуляция возбуждения по замкнутому контуру. Циркуляция возбуждения развивается на базе феноменов ретроградного проведения и продольной диссоциации. † Ретроградное проведение. Замедление или блокада проведения импульса возбуждения в одном направлении (антероградном) сочетается с возможностью проведения его в другом (ретроградном). Такая ситуация складывается обычно в микроучастке на периферии проводящей системы, а также в зонах контактов волокон Пуркинье с рабочими кардиомиоцитами. † Продольная диссоциация проведения импульса. Этот феномен развивается в участках с параллельным ходом волокон проводящей системы и наличием между ними анастомозов. Условиями его возникновения являются блокада проведения импульса в одном какомлибо волокне и замедленная проводимость в другом. Типичная ситуация развития циркуляции возбуждения на базе феномена продольной диссоциации заключается в следующем: синусовый импульс не может распространяться антероградно по волокну A в связи с наличием в нём блокады проведения. Возбуждение движется по волокну Б. Из него по анастомозам импульс может пройти в дистальный участок волокна А и, распространяясь в ретроградном направлении через блокированный участок, активировать проксимальную часть волокна А. Затем по межклеточным анастомозам возбуждение вновь попадает в волокно Б, находящееся в состоянии покоя. Этот процесс может быть однократным или повторяться многократно, обеспечивая длительную циркуляцию возбуждения. ‡ Описанный феномен характерен для механизма reentry в АВ–узле, пучке Хиса, его ножках и их разветвлениях. ‡ Если импульс возбуждения циркулирует вокруг крупных анатомических препятствий (например, вокруг зоны ишемии или инфаркта миокарда, рубцовой ткани, по ткани вокруг отверстий полых вен), то говорят о контуре и феномене макроциркуляции (макро reentry); если по волокнам проводящей системы или миоцитам без анатомического препятствия и микромасштаба, то этот контур и феномен обозначают как микроциркуляция (микро reentry). • Аномальный автоматизм. † Особенности аномального автоматизма. ‡ Способность аномального автоматизма сохраняться (не угнетаться) при работе водителя ритма с более высокой частотой генерации импульсов возбуждения. Именно поэтому аномальный ритм может «подчинять» ритм нормального пейсмейкера сердца, в том числе в условиях кратковременного замедления ритма нормального пейсмейкера (замещающая активность). ‡ Формирование автоматизма у рабочих кардиомиоцитов, в том числе при частичной их деполяризации. ‡ Сохранение или нарастание аномального автоматизма при высокочастотном электрическом раздражении миокарда (нормальный автоматизм в этих условиях подавляется). † Виды аномального автоматизма. ‡ Триггерная активность (от англ. trigger спусковой крючок, приводящий в движение) — доминирующая ритмическая активность пейсмейкера, возникающая в результате постдеполяризации. При этом пейсмейкер может располагаться как в синуснопредсердном узле, так и (чаще) вне его. |
