Патфиз ч.3. Патфиз ч. Частнаяпатология
 Скачать 13.12 Mb. Скачать 13.12 Mb.
|
|
§ Значительное повышение гидрофильности соединительной ткани вследствие увеличения содержания в ней глюкуроновой и хондроитинсерной кислот и накопления в клетках и межклеточной жидкости Na+ (этому способствует снижение выработки предсердного натрийуретического фактора). § Задержка жидкости в организме в связи с повышением эффектов АДГ в условиях пониженного уровня T3 и T4. § Связывание большого количества жидкости тканевым коллоидом (содержащим избыток гликозаминогликанов и Na+) с образованием муцина — слизеподобного соединения. - Накопление муцина приводит к утолщению кожи и подкожной клетчатки. В связи с этим кожа не собирается в складки. Поверхность её сухая, шелушащаяся, холодная, бледная с желтоватым оттенком (вследствие накопления каротина, превращение которого в витамин A в печени замедлено). - Образование избытка муцина в органах приводит к увеличению их размеров, нарушениям микроциркуляции крови в них и развитию дистрофических процессов. ‡ Одутловатость (отёчность) лица, огрубление его черт, гипомимичность (маскообразность), отёк периорбитальной клетчатки. ‡ Ломкость волос, лёгкое их выпадение, хрупкость ногтей. Обусловлены дистрофическими изменениями в коже, подкожной клетчатке, нарушением их кровоснабжения. ‡ Отёчность голосовых связок. Язык увеличен, на боковых поверхностях его видны отпечатки зубов. В результате появляется низкий, грубый голос; нечёткая, затруднённая речь. ‡ Асептический полисерозит. Проявляется накоплением избытка серозной жидкости в полостях перикарда, брюшной, грудной и др. Механизм: генерализованная реакция иммунной аутоагрессии по отношению к АТ серозных оболочек. † Опорнодвигательный аппарат. ‡ Развитие миопатий. Они проявляются миалгиями, снижением мышечной силы, повышенной утомляемостью. Указанные изменения являются прямым следствием выпадения эффектов T3 и T4 в мышечной ткани. ‡ Поражения суставов. Они характеризуются болями в суставах (артралгиями), дегенеративнодеструктивными изменениями суставных поверхностей (артрозами). † Рост организма. У детей выявляется задержка роста в результате дефицита T3 и T4, а также недостаточного содержания и/или эффектов СТГ. † Содержание гормонов в крови. ‡ Общие и свободные фракций T3 и T4 снижены. Исключение составляет постжелезистый (рецепторный) вариант гипотиреоза. При нём уровень тиреоидных гормонов находится в рамках нормального диапазона, но чувствительность тканей к ним значительно понижена. ‡ Уровень ТТГ. § Повышен при первичном гипотиреозе. § Понижен при вторичном (гипофизарном и гипоталамическом) гипотиреозе. § Может быть нормальном или несколько повышенным при снижении чувствительности тироцитов к ТТГ. ‡ Проба с введением в организм экзогенного тиролиберина. § При первичном гипотиреозе положительна — секреторная реакция аденогипофиза на тиролиберин не нарушена. § При гипофизарном гипотиреозе отрицательна — отсутствует или существенно снижена. § При гипоталамическом гипотиреозе прирост концентрации ТТГ значительно растёт во времени и достигает максимума более чем через 60–80 мин (в норме — до 30 мин). ГИПОТИРЕОИДНАЯ КОМА Гипотиреоидная (микседематозная) кома — крайне тяжёлое, нередко смертельное проявление гипотиреоза (летальность при ней достигает 75%). Является конечным этапом любой разновидности гипотиреоза при его неправильном или отсутствующем лечении. • Провоцирующие факторы: переохлаждение (особенно при малой подвижности пациента), недостаточность кровообращения любого генеза, острые инфекции (например, грипп, пневмония, менингит), интоксикации (в том числе транквилизаторами, опиатами, барбитуратами, анестетиками), стрессовые ситуации, кровотечения (например, желудочнокишечные, маточные, носовые), состояния, приводящие к гипогликемии и/или гипоксии (например, длительное голодание, дыхательная недостаточность, хронические анемии, сердечная недостаточность). • Проявления и их механизмы представлены на рис. 27–40. 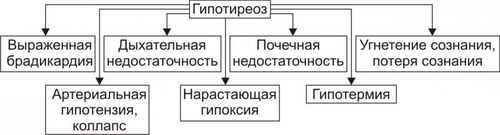 Рис. 27–40. Основные проявления гипотиреоидной комы. † Значительная брадикардия. Обусловлена недостаточностью кардиостимулирующего действия T3 и T4 в условиях их низкой концентрации и снижением кардиотропных эффектов катехоламинов (что характерно для гипотиреоза вообще). † Выраженная артериальная гипотензия, вплоть до коллапса. † Дыхательная недостаточность. Вызвана: ‡ снижением альвеолярной вентиляции (в результате уменьшения возбудимости дыхательного центра, нарушения проходимости дыхательных путей изза отёка их стенок); ‡ уменьшением лёгочного кровотока (в связи с недостаточностью кровообращения), ‡ затруднением диффузии газов через аэрогематическую мембрану вследствие отёка. † Нарастающие гипоксия и ацидоз. Обусловлены: ‡ дыхательной недостаточностью, недостаточностью кровообращения, ‡ анемией (часто развивающейся при гипотиреозе в результате нарушения всасывания в ЖКТ витамина B12, фолиевой кислоты, железа; развития аутоагрессивных иммунных реакций; расстройств кроветворения); ‡ нарушением аэробного обмена веществ, ‡ снижением функции почек по компенсации сдвигов КЩР. † Почечная недостаточность. Является результатом нарушения кровообращения. † Прогрессирующая гипотермия. Вызвана нарастающим снижением эффективности экзотермических реакций организма. В связи с этим гипотиреоидную кому нередко называют гипотермической. † Угнетение сознания вплоть до полной его потери. Клиническая характеристика гипотиреоидной комы приведена в статье «Кома микседематозная» в приложении «Справочник терминов». НАРУШЕНИЯ ФУНКЦИЙ ПАРАЩИТОВИДНЫХ ЖЕЛЁЗ Четыре небольшие паращитовидные железы расположены на задней поверхности и под капсулой щитовидной железы. Функция железы — синтез и секреция Са2+регулирующего пептидного гормона паратиреокрина (ПТГ). ПТГ вместе с кальцитонином и катакальцином, а также витамином D регулирует обмен кальция и фосфатов. ГОМЕОСТАЗ КАЛЬЦИЯ И ФОСФОРА Гомеостаз кальция и фосфора поддерживается адекватным поступлением в организм кальция, фосфора и витамина D, нормальной минерализацией скелета, основного резервуара фосфатов и кальция. ОБМЕН КАЛЬЦИЯ Кальций находится в сыворотке в трёх формах. Около 40% связано с белком, около 10% находится в комплексе с такими анионами, как цитрат и фосфат, а оставшаяся часть находится в несвязанной форме в виде ионов кальция (Са2+). Кальций сыворотки в ионизированной форме имеет наиболее важное клиническое значение. Уровень сывороточного кальция в норме у мужчин достигает 10,5 мг% и 10,2 мг% у женщин (см. также раздел «Биохимические показатели крови» в приложении «Лабораторные показатели»). ГИПОКАЛЬЦИЕМИЯ Гипокальциемия — концентрация кальция сыворотки менее: • 8,9 мг% (2,23 ммоль/л) — общего, • 4,6 мг% (1,15 ммоль/л) — свободного. Дефицит ПТГ — главный фактор гипокальциемии. Гипокальциемия охарактеризована в разделе «Нарушения обмена кальция» (глава 12 «Нарушения ионного баланса») и в статье «Гипокальциемия» (приложение «Справочник терминов»). ГИПЕРКАЛЬЦИЕМИЯ Гиперкальциемия — концентрация кальция сыворотки более: • 10,3 мг% (2,57 ммоль/л) — общего, • 5,1 мг% (1,27 ммоль/л) — свободного. Гиперкальциемия — результат нарушений, вызывающих повышенное всасывание кальция в ЖКТ или повышенную резорбцию кальция из костей. Гиперсекреция ПТГ — основная причина гиперкальциемии. Гиперкальциемия охарактеризована в разделе «Нарушения обмена кальция» (глава 12 «Нарушения ионного баланса») и в статье «Гиперкальциемия» (приложение «Справочник терминов»). ЭНДОКРИННЫЕ РЕГУЛЯТОРЫ Сывороточную концентрацию Са2+ и фосфатов регулируют ПТГ, антагонистичный ему по эффектам кальцитонин, гормональные формы витамина D, отчасти эстрогены. • ПТГ увеличивает содержание кальция в сыворотке, усиливая его вымывание из костей и канальцевую реабсорбцию в почках. ПТГ также стимулирует образование кальцитриола. • Кальцитонин подавляет резорбцию костей и усиливает экскрецию кальция в почках; его эффекты на сывороточный кальций противоположны эффекту ПТГ. • Кальцитриол усиливает всасывание кальция и фосфатов в кишечнике. Образование кальцитриола стимулируют ПТГ и гипофосфатемия, подавляет — гиперфосфатемия. Нарушения метаболизма витамина D, кальцитонина, ПТГ оказывают глубокое влияние на множество органов и систем, в том числе на костный скелет и почки. ОБМЕН ФОСФАТОВ Гомеостаз фосфата — равновесие между поступлением и выведением фосфата (внешний баланс), а также поддержание нормального распределения фосфата в организме (внутренний баланс). ВНЕШНИЙ БАЛАНС ФОСФАТА Поступление фосфата в норме — 1200 мг/день. Нормальный уровень экскреции фосфата — 1200 мг/день (800 мг с мочой и 400 мг с калом). ЖКТ — пассивный компонент внешнего баланса фосфата, в то время как экскреция фосфата в почках тщательно контролируется. В норме 90% фильтрующегося фосфата реабсорбируется в проксимальных канальцах, очень малая часть реабсорбируется дистальнее. Основной регулятор реабсорбции фосфата в почках — ПТГ. • Высокий уровень ПТГ ингибирует реабсорбцию фосфата. • Низкий уровень ПТГ стимулирует реабсорбцию фосфата. • На ПТГ-независимую регуляцию реабсорбции фосфата влияют содержание фосфата в пище, кальцитонин, тиреоидные гормоны и гормон роста. ВНУТРЕННИЙ БАЛАНС ФОСФАТА Уровни внутриклеточного фосфата — 200-300 мг%, внеклеточного — 3-4 мг%. Повышение содержания инсулина, дисбаланс ионов водорода и внутриклеточные метаболические нарушения изменяют распределение фосфата в организме. • Гипофосфатемия может развиться в результате внепочечных или почечных потерь фосфата. Гипофосфатемия рассмотрена в разделе «Нарушения обмена фосфора» (глава 12 «Нарушения ионного баланса») и в статье «Гипофосфатемия» (приложение «Справочник терминов»). Эндокринные регуляторы. † Адреналин стимулирует потребление фосфата клетками, что может привести к гипофосфатемии. † ПТГ. Любое состояние, сочетающееся с повышенным уровнем ПТГ, может вызвать потерю фосфата почками. • Гиперфосфатемия развивается при почечной недостаточности, синдромах лизиса клеток и гипопаратиреозе. Так как уровень ПТГ определяет реабсорбцию фосфата в почках, любое состояние, сочетающееся с недостаточностью паращитовидных желёз или с недостаточным ответом на ПТГ, может характеризоваться гиперфосфатемией. Гиперфосфатемия рассмотрена в разделе «Нарушения обмена фосфора» (глава 12 «Нарушения ионного баланса») и в статье «Гиперфосфатемия» (приложение «Справочник терминов»). ТИПОВЫЕ ФОРМЫ ПАТОЛОГИИ ПАРАЩИТОВИДНОЙ ЖЕЛЕЗЫ Различные заболевания, обусловленные изменением уровня и/или эффектов ПТГ, могут быть рассмотрены как относящиеся к состояниям гиперпаратиреоидным (гиперпаратиреозы) или гипопаратиреоидным (гипопаратиреозы). ГИПЕРПАРАТИРЕОИДНЫЕ СОСТОЯНИЯ Гиперпаратиреозы характеризуются повышением содержания ПТГ в сыворотке крови и/или увеличением эффектов ПТГ. Различают первичные (железистые), вторичные (гиперкальциемические) и третичные гиперпаратиреозы, а также псевдогиперпаратиреоз (рис. 27–41). 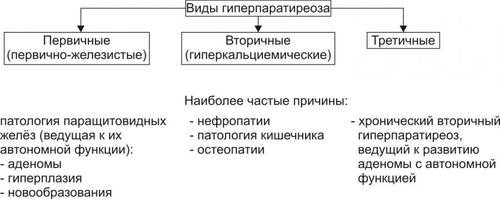 Рис. 27–41. Гиперпаратиреоидные состояния. Виды и их причины. ПЕРВИЧНЫЙ ГИПЕРПАРАТИРЕОЗ Первичные гиперпаратиреозы — патология самих паращитовидных желёз. Причины: автономно функционирующая аденома (или несколько аденом, наблюдается в 75–80% случаев первичного гиперпаратиреоза), первичная гиперплазия желёз (10–15% пациентов с гиперпаратиреоидизмом), карцинома паращитовидной железы (менее 5% случаев). ВТОРИЧНЫЙ ГИПЕРПАРАТИРЕОЗ Вторичный гиперпаратиреоз обусловлен длительной гипокальциемией, как правило, в сочетании с гиперфосфатемией и вторичным развитием гиперфункции и гиперплазии паращитовидных желёз. Причины. • Патология почек, приводящая к гипокальциемии (наиболее частая причина). † Хроническая почечная недостаточность. Сопровождается снижением экскреции фосфатов и развитием гиперфосфатемии. Это приводит к снижению уровня Ca2+ в крови и стимуляции функции паращитовидных желёз. † Тубулопатии и почечный рахит. • Патология кишечника. † Синдром мальабсорбции, сопровождающийся нарушением всасывания кальция в кишечнике. † Стеаторея — повышенное выведение с калом жира, жирных кислот, их соединений, а также связанных с ними солей кальция. • Патология костей ткани. † Остеомаляция — размягчение костей и деформация их в связи с дефицитом в них солей кальция и фосфорной кислоты. † Деформирующая остеодистрофия (болезнь Педжета). Характеризуется резорбцией костной ткани, дефицитом в ней кальция, деформацией костей. • Гиповитаминоз D (см. статью «Рахит» в приложении «Справочник терминов»). ТРЕТИЧНЫЙ ГИПЕРПАРАТИРЕОЗ Причина: длительно протекающий вторичный гиперпаратиреоз. Последний приводит к развитию аденомы (или аденом), приобретающей свойство автономного функционирования и гиперпродукции ПТГ. В этих условиях разрушается обратная связь между уровнем Ca2+ в крови и секрецией ПТГ. ПСЕВДОГИПЕРПАРАТИРЕОЗ Псевдогиперпаратиреоз — гиперпродукция ПТГ эктопическими опухолями. Наблюдается при семейном полиэндокринном аденоматозе и паранеопластических синдромах. ПРОЯВЛЕНИЯ ГИПЕРПАРАТИРЕОЗА Проявления гиперпаратиреоза рассмотрены в статье «Гиперкальциемия» и представлены на рис. 27–42. 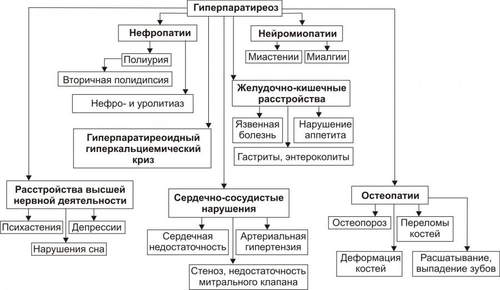 Рис. 27–42. Основные проявления гиперпаратиреоза. • Изменения костной ткани. † Остеопороз — генерализованное уменьшение объёма и плотности костной ткани, в том числе в результате потери солей кальция. † Деформация костей. Является результатом остеопороза. Кости изогнуты и уплощены. В наибольшей мере деформируются бедренные и тазовые кости, грудина, рёбра, грудные и поясничные позвонки. † Множественные переломы костей. Обычно переломы происходят в трубчатых костях, рёбрах, позвонках. † Расшатывание и выпадение зубов. Является следствием остеопороза челюстей и образования в них кист. • Изменения в почках. Изменения в почках обусловлены гиперкальциемией и повышенным выведением кальция с мочой. Это сопровождается повреждением эпителия почечных канальцев, нарушением их экскреторной функции и проявляется полиурией, вторичной полидипсией, нефро- и уролитиазом. † Полиурия — значительное увеличение суточного диуреза. Причины. ‡ Повышенная экскреция кальция с мочой. Помимо стимуляции осмотического диуреза, избыток кальция повреждает эпителий почечных канальцев. Это потенцирует полиурию, уже независимую от экскреции Ca2+. † Нарушение реабсорбции воды в почках. Обусловлено дистрофическими и структурными изменениями в клетках канальцев почек. † Снижение чувствительности канальцевого эпителия к АДГ. Является следствием повышенной концентрации в крови ПТГ. † Вторичная полидипсия. Обусловлена потерей значительного количества жидкости с мочой и гиперосмией (в результате гиперкальциемии). † Образование множественных камней в ткани почки и/или мочевыводящих путях (нефро и уролитиаз соответственно). Встречается у 20–25% пациентов. Кроме того, соли кальция могут откладываться в паренхиме почек, приводя к нефрокальцинозу. Причины: гиперкальциемия и гиперкальциурия. В целом, совокупность указанных изменений в почках нередко приводит к развитию прогрессирующей почечной недостаточности и уремии. • Нервномышечные расстройства. † Мышечная слабость (миастения) и (в связи с этим) — быстрая физическая утомляемость. † Боли в отдельных группах мышц (миалгии), чаще в нижних конечностях. У пациентов развивается «утиная походка» («переваливание» с одной ноги на другую), плоскостопие. Оба изменения являются результатом гиперкальциемии и увеличения содержания Ca2+ во внеклеточной среде. • Желудочнокишечные расстройства. † Причины: расстройство кровоснабжения и трофики стенки ЖКТ в результате кальцификации стенок сосудов и расстройств микрогемоциркуляции и обмена веществ в стенках желудка и кишечника. † Проявления: язвенная болезнь (преимущественно — двенадцатиперстной кишки), гастриты, энтероколиты (нередко с множественными эрозиями и язвами), нарушения аппетита, тошнота, рвота. • Сердечнососудистые расстройства. † Признаки стеноза и/или недостаточности аортального и/или митрального клапанов. Причина: кальцификация створок клапанов и деформация их. † Артериальная гипертензия, обычно почечного генеза. Причины: активация системы «ренинангиотензинальдостерон», включение ренопривного механизма в связи с нефрокальцинозом и нефросклерозом (приводят к уменьшению массы почечной ткани и образованию в ней вазодепрессорных Пг и кининов). † Сердечная недостаточность. • Нарушения ВНД: быстрая психическая истощаемость (психастения), повышенная раздражительность, плаксивость; депрессивные состояния, сменяющиеся психическим возбуждением, нарушения сна, сонливостью днём. • Гиперпаратиреоидный гиперкальциемический криз — наиболее тяжёлое, чреватое смертью пациента проявление (осложнение) гиперпаратиреоза. Летальность достигает 50%. † Причины — состояния, прямо или опосредованно приводящие к повышению уровня Ca2+ в крови: переломы костей, обогащённая кальцием пища, гипогидратация, приём ощелачивающих, антацидных и содержащих кальций ЛС, инфекции и интоксикации. † Инициальные патогенетические факторы: острое значительное повышение Ca2+ крови до 3,5–5 ммоль/л (14–20 мг%) и выше, снижение содержания фосфатов, K+, Mg2+ в сыворотке крови. † Проявления. ‡ Острые желудочнокишечные расстройства: тошнота, рвота, диарея, сильная жажда, острые боли в животе. ‡ Почечная недостаточность (а при её наличии — нарастание степени недостаточности) с развитием уремии и комы. ‡ Прогрессирующие нарушения психики (с развитием заторможенности и ступора, либо с возбуждением, галлюцинациями и бредом). ‡ Недостаточность кровообращения, вплоть до коллапса. ГИПОПАРАТИРЕОИДНЫЕ СОСТОЯНИЯ Гипопаратиреоидные состояния (гипопаратиреоз, гипопаратиреоидизм, недостаточность паращитовидных желёз) характеризуются снижением содержания в крови и/или выраженности эффектов ПТГ в организме. Различают гипопаратиреоз железистый и внежелезистый (псевдогипопаратиреоз). ГИПОПАРАТИРЕОЗ Первичный (железистый) гипопаратиреоз обусловлен отсутствием, повреждением или удалением паращитовидных желёз (рис. 27–43). 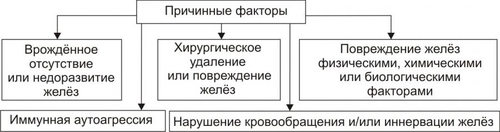 Рис. 27–43. Наиболее частые причины первичного железистого гипопаратиреоза. ПСЕВДОГИПОПАРАТИРЕОЗ Внежелезистый (периферический) гипопаратиреоз называют также псевдогипопаратиреозом. Псевдогипопаратиреоз (например, болезнь Олбрайта) — наследуемое заболевание, характеризующееся резистентностью органов-мишеней к ПТГ. ПРОЯВЛЕНИЯ ГИПОПАРАТИРЕОЗА Проявления псевдогипопаратиреоза рассмотрены в статье «Гипокальциемия» и представлены на рис. 27–44. 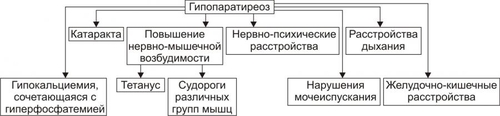 Рис. 27–44. Основные проявления гипопаратиреоза. • Гипокальциемия. Гипокальциемия, как правило, сочетается с гиперфосфатемией. † Причины: нарушение абсорбции Ca2+ в кишечнике, торможение мобилизации Ca2+ из костей, уменьшение реабсорбции Ca2+ в канальцах почек, дефицит активной формы витамина D3 — холекальциферола. † Последствия. ‡ Расстройство трансмембранного распределения и соотношения «кальций/фосфат», «натрий/калий» между цитоплазмой и интерстицием. ‡ Уменьшение содержания Mg2+ в межклеточной жидкости и крови (гипомагниемия). Это потенцирует транспорт Na+ в клетки и выход из них K+. ‡ Нарушения электрогенеза возбудимых структур. ‡ Генерализованное повышение возбудимости нервных и мышечных клеток, формирование состояния «судорожной готовности», развитие тетануса и судорог. • Повышение нервно мышечной возбудимости, тетанус и судороги. † Тетанус — состояние длительного сокращения, максимального напряжения мышц; обычно — симметричных групп (сгибателей конечностей) в тяжёлых случаях — мышц лица. Возникает в связи с высокой частотой импульсов возбуждения, поступающих к мышце по нервным волокнам. В этих условиях расслабления мышечных волокон нет. Наблюдается примерно у 90% больных. † Судороги — непроизвольное сокращение групп мышц, сменяющееся их расслаблением (клонические судороги), либо продолжающееся в течение длительного времени (тонические судороги). Сопровождаются сильной болью и наблюдаются более чем у 50% пациентов. Судороги определённых групп мышц приводят к характерным последствиям. ‡ Лицевая мускулатура. Возникает сардоническая гримаса. ‡ Мышцы спины. Развивается опистотонус. ‡ Дыхательные мышцы и диафрагма. Возможны нарушения дыхания и дыхательная гипоксия. ‡ Мышцы гортани и бронхов. Ларингоспазм и бронхоспазм могут привести к асфиксии. ‡ Мышцы пищевода, желудка, кишечника, мочевого пузыря. Их сокращения сопровождаются болями, нарушениями прохождения пищи по пищеводу, поносами или запорами, расстройствами мочеиспускания. • Расстройства функций органов, тканей и их физиологических систем. † Нервнопсихические нарушения. ‡ Развитие эпилептиформных эпизодов, нейрогенных нарушений чувствительности и движений вследствие кальцификация структур мозга (чаще — диэнцефальной области, базальных ганглиев, мозжечка) и отёка мозга (наблюдается при затянувшихся приступах тетании в связи с нарушением мозгового кровообращения, развитием гипоксии, расстройствами обмена ионов и жидкости). ‡ Повышенная нервная возбудимость (сочетается с высокой мышечной возбудимостью). Проявляется положительными симптомами Хвостека и Труссо. ‡ Психические расстройства. Наблюдаются при длительной и выраженной гипокальциемии. Проявляются бессонницей, депрессией, приступами тоски, развитием невротических состояний. † Расстройства кровообращения. Характеризуются нарушением центральной и органнотканевой гемодинамики, а также микрогемоциркуляции вследствие изменения сердечного выброса, колебаний тонуса артериол, изменений ОЦК. Указанные показатели меняются поразному в зависимости от доминирования симпатикоадреналовой или парасимпатической системы. У каждого пациента они могут колебаться (вплоть до альтернативных изменений) как при различных эпизодах тетании и судорог, так и в межприступный период. Так, тахикардия и артериальная гипертензия могут смениться брадикардией и артериальной гипотензией и коллапсом. † Нарушения дыхания. Проявляются альвеолярной гиповентиляцией, иногда признаками асфиксии (при ларингоспазме, бронхоспазме). † Расстройства функций пищеварения. Характеризуются нарушениями глотания, признаками пилороспазма, рвотой, болями в животе, запорами, сменяющимися поносами. Наблюдаются обычно при явлениях тетании. Причины: спазм мышц ЖКТ и нарушение сбалансированности симпатических и парасимпатических влияний на органы пищеварения. Преобладание тех или других может меняться у одного и того же пациента. † Нарушения мочеиспускания. Наблюдаются при спазме мышц мочевого пузыря. † Катаракта. Обусловлена кальцификацией хрусталиков при длительном течении гипопаратиреоза. † Другие расстройства обычно не носят обязательного характера и могут встречаться с разной частотой у различных пациентов. Как правило, они развиваются при длительном течении гипопаратиреоза. К ним относятся, например, изменения в костях (остеосклероз, периостоз трубчатых костей, обызвествление рёберных хрящей); кальцификация стенок артерий, связок, сухожилий; нарушения роста зубов, дефекты эмали, кариес; изменения производных эктодермы (шелушение кожи, ранняя седина, выпадение волос) и многие др. НАРУШЕНИЯ ЭНДОКРИННОЙ ФУНКЦИИ ПОЛОВЫХ ЖЕЛЁЗ В этом разделе рассмотрены типовые формы патологии эндокринной регуляции развития половых желёз, расстройства полового развития у девочек и половой функции у женщин, нарушения полового развития у мальчиков и половой функции у мужчин. РАЗВИТИЕ ПОЛОВЫХ СИСТЕМ • Периоды пренатального развития. В пренатальном развитии выделяют начальный, зародышевый и плодный периоды. † Начальный период (концептус, проэмбрион, предэмбрион): первая неделя после оплодотворения. † Зародышевый период (эмбрион): от второй по восьмую недели развития включительно. Эмбрион — общность клеток или существо, формирующееся на стадии первичной полоски, но не ранее. † Плодный период (плод): от девятой недели развития до конца беременности • Половые признаки. † Первичные половые признаки (детерминация пола, закладка гонад и их развитие, некоторые этапы гаметогенезов) определяются при оплодотворении и в эмбриональном периоде. Их развитие продолжается в плодном периоде и после рождения. † Вторичные половые признаки. С начала пубертатного периода и вплоть до завершения полового созревания формируются вторичные половые признаки. ПОЛОВАЯ ДИФФЕРЕНЦИРОВКА • Генетическая детерминация пола происходит при оплодотворении. Y-хромосома — детерминанта генетически мужского пола (зигота содержит 22 пары аутосом + половые хромосомы XY, т.е. 46XY). Кариотип зиготы генетически женского пола — 46XX. Первичные половые клетки образуются в стенке желточного мешка и на 5-й неделе эмбриогенеза начинают мигрировать в гонадные валики — зачатки индифферентных гонад. Половые железы развиваются из гонадных валиков. † Y-хромосома. Генетический мужской пол определяет Y-хромосома (в том числе ген SRY, относящийся к семейству ДНК-регуляторных генов Sox). † Ген SRY кодирует регуляторный фактор TDF (Testis–Determining Factor). † Фактор TDF (H-Y Аг) определяет дифференцировку мужского типа гонад из изначально бипотентных половых желёз. † Ген SRA1. Хромосома 17 содержит Sox-подобный ген SRA1, мутации которого приводят к реверсии пола (генетические мужчины имеют женский фенотип) и камптомелической дисплазии (2/3 больных генотипа XY имеет женский фенотип). • Источники половых желёз и половых протоков — индифферентные гонады (гонадные валики) и внутренние половые протоки (мужской и женский). † Мужской проток (вольфов, мезонефральный) у мужчин впоследствии становится семявыносящим протоком, у женщин облитерируется. † Женский проток (мюллеров, парамезонефрический) у женщин образует маточную трубу, матку и часть влагалища. • Критическая стадия развития индифферентных гонад — 8-я неделя внутриутробного развития. До 45–50 дня зачатки гонад не имеют половой дифференцировки. Под влиянием регуляторного фактора TDF, а также под влиянием генов Sox гонадные валики развиваются как яички; при отсутствии эффектов этих факторов развиваются яичники. Дифференцировку других структур определяют мужские половые гормоны и мюллеров ингибирующий фактор, продуцируемые в яичках плода. • Дифференцировка внутренних половых органов по мужскому типу (при кариотипе 46XY). Клетки Ляйдига яичек плода под контролем гонадотропинов (хорионического и гипофизарного) секретируют тестостерон. † Под влиянием тестостерона из мезонефрального протока развиваются: семявыносящий проток, придаток яичка, семенные пузырьки. † 5 † Клетки Сертоли яичек плода секретируют мюллеров ингибирующий фактор, вызывающий регрессию мюллеровых протоков у плода мужского пола. • Дифференцировка внутренних половых органов по женскому типу (при кариотипе 46ХХ) происходит при отсутствии определяющего развитие яичек фактора TDF, тестостерона, дигидротестостерона и мюллерова ингибирующего фактора. † При отсутствии Y-хромосомы гонадные валики развиваются как яичники. † При отсутствии мюллерова ингибирующего фактора мюллеров проток развивается в маточные трубы, матку и верхнюю треть влагалища. † При отсутствии тестостерона и дигидротестостерона вольфов проток дегенерирует. • Дифференцировка наружных половых органов происходит из мочеполового синуса, полового бугорка, половых складок и половых валиков. Развитие наружных половых органов зависит от половых гормонов. † Андрогены. ‡ Тестостерон. В мужском организме под влиянием тестостерона мочеполовой синус даёт начало предстательной и бульбоуретральным железам. ‡ Дигидротестостерон. Половой бугорок под влиянием дигидротестостерона дифференцируется в половой член, половые складки образуют дистальную часть уретры, а половые валики развиваются в мошонку. ‡ При отсутствии андрогенов мочеполовой синус развивается в нижнюю часть влагалища, половой бугорок — в клитор, а половые складки и половые валики дифференцируются в малые и большие половые губы соответственно. † Женские половые гормоны способствуют дифференцировке внегонадных органов женской половой системы. • Гаметогенез. В плодном периоде первичные половые клетки дифференцируются в овогонии в развивающихся яичниках или в сперматогонии в яичках. На пути от ово- или сперматогоний до гамет различают несколько стадий, в течение которых осуществляется и мейоз. † Сперматогенез начинается не ранее наступления половой зрелости. Мейоз приводит к образованию сперматозоидов с разными половыми хромосомами: сперматозоиды содержат либо X-, либо Y-хромосому. Известны случаи происходящей при кроссинговере транслокации из хромосомы Y в хромосому Х локуса SRY, кодирующего регуляторный фактор TDF. † Овогенез. В претерпевающих дифференцировку яичниках овогонии вступают в стадию размножения, образуя овоциты первого порядка. К семи месяцам внутриутробного развития стадия размножения обрывается, овоциты первого порядка в профазе первого мейотического деления приобретают оболочку из фолликулярных клеток (образуется примордиальный фолликул) и вступают в длительный период покоя, вплоть до наступления половой зрелости. Овариально-менструальный цикл. На пике уровня лютеинизирующего гормона завершается первое мейотическое деление. Сигнал для завершения второго мейотического деления — оплодотворение, овоцит второго порядка делится с образованием зрелой яйцеклетки (гаплоидный набор хромосом) и второго полярного (направительного) тельца. • Герминогенные опухоли. Они возникают из клеточных предшественников половых клеток. Этот термин применяют и по отношению к соматическим клеткам эмбриона и его оболочек. Уровень дифференцировки клеток — полипотентные, малодифференцированные, эмбрионального и экстраэмбрионального типов. † Эмбриональные карциномы. Образуются из полипотентных клеток. † Тератомы. Клетки эмбрионального типа или клетки с соматической дифференцировкой образуют тератомы, как доброкачественные, так и злокачественные. † Хорионкарциномы. Клетки с внеэмбриональной дифференцировкой образуют опухоли энтодермального генеза (в том числе опухоли желточного мешка) и опухоли трофобласта. † Семиномы у мужчин (редко у детей) и дисгерминомы у женщин развиваются из предшественников половых клеток. † Диагностические маркёры. ‡ Эмбриональные карциномы и энтодермальные опухоли вырабатывают характерный для них маркёр — ‡ Эмбриональные карциномы и хорионкарциномы синтезируют хорионический гонадотрофин. • Нарушения половой дифференцировки. Искажения половой дифференцировки приводят к рождению ребёнка, имеющего черты и мужского, и женского пола, но не являющегося полностью (фенотипически!) ни мужчиной, ни женщиной. Этиология, патогенез, проявления и терапия разных форм этой патологии рассмотрены в статье «Нарушения половой дифференцировки» приложения «Справочник терминов». • Половое созревание. Нормальное половое созревание (пубертат) происходит при переходе от половой незрелости к взрослому состоянию половой зрелости. В этот период вызванная ФСГ и ЛГ секреция половых стероидных гормонов ведёт к развитию вторичных половых признаков и репродуктивной способности. Синтез и секрецию половых гормонов регулирует гормональная цепочка «гонадолиберин гипоталамуса — гонадотропины гипофиза». ТИПОВЫЕ ФОРМЫ ПАТОЛОГИИ Типовые формы патологии, обусловленные нарушениями эндокринной функции половых желёз, подразделяют на три группы: нарушения половой дифференцировки, расстройства полового развития у девочек и половой функции у женщин, нарушения полового развития у мальчиков и половой функции у мужчин. НАРУШЕНИЯ ПОЛОВОЙ ДИФФЕРЕНЦИРОВКИ Нарушения половой дифференцировки рассмотрены выше, а также в статьях «Нарушения половой дифференцировки», «Синдром Кляйнфелтера», «Синдром Шерешевского–Тёрнера» приложения «Справочник терминов». ЭНДОКРИНОГЕННЫЕ РАССТРОЙСТВА ПОЛОВОГО РАЗВИТИЯ И ПОЛОВОЙ ФУНКЦИИ У ЛИЦ ГЕНЕТИЧЕСКИ ЖЕНСКОГО ПОЛА Половое созревание (пубертатный период) у девочек начинается в возрасте от 8 до 13 лет и происходит в течение 3–4 лет. К наиболее существенным признакам пубертата относятся определяемые изменениями эндокринного статуса рост и развитие молочных желёз (телархе), лобковое и подмышечное оволосение, начало менструаций (менархе) и становление регулярного менструально-овариального цикла. • Развитие молочных желёз (может быть несимметричным), как правило, предшествует формированию лобкового оволосения. • Менархе (начало менструальной функции). Менструации появляются в среднем в возрасте 12,5 лет, кровотечения обычно длятся 4–5 дней. В течение первых двух лет менструальный цикл может быть нерегулярным. У 20% девушек овуляций нет до 17–18 лет. Половая функция женского организма (циклическое освобождение из яичника овоцита, циклическая продукция женских половых гормонов, циклические изменения слизистой оболочки маточных труб, матки, влагалища, молочных желёз) определяется функционированием эндокринного контура между корой большого мозга, гипоталамусом, аденогипофизом, яичником и органами–мишенями женских половых гормонов (см. выше, раздел «Овариально-менструальный цикл» в начале главы 27). К наиболее частым формам расстройств полового созревания и половой функции относятся преждевременное половое созревание, задержка полового созревания, эндокринная гипо- и гиперфункция яичников. ПРЕЖДЕВРЕМЕННОЕ ПОЛОВОЕ СОЗРЕВАНИЕ Половое созревание считается преждевременным, если какой-либо из вторичных половых признаков появляется у девочек ранее 7,5 лет. Различают центральное (истинный пубертат), периферическое (ложный пубертат, псевдопубертат) и частичное (неполное) преждевременное половое созревание. • Истинный преждевременный пубертат. 90% всех случаев преждевременного полового созревания составляет истинный (зависящий от гонадотропинов) пубертат У девочек он встречается значительно чаще, чем у мальчиков. Истинным этот вариант пубертата называется потому, что половое созревание организма происходит хотя и преждевременно, но по обычной (как и в норме) схеме: активация гипоталамуса и синтез гонадолиберинов † Причины. ‡ Преждевременная активация синтеза гонадолиберина. Наблюдается при опухолях диэнцефальной области (например, гамартомах, астроцитомах, глиомах, пинеаломах, арахноидальных кистах), травмах головного мозга, аномалиях развития головного мозга, гидроцефалии, энцефалитах. ‡ Гиперпродукция гонадотропинов аденогипофизом. Встречается обычно при его новообразованиях, аденомах гипофиза, энцефалитах, менингитах, травмах головного мозга и др. † Проявления. ‡ Изосексуальность развития организма (т.е. соответствие генетическому и гонадному женскому полу). ‡ Комплексность («гармоничность») развития (включающее ускорение роста тела, телархе, лобковое и подмышечное оволосение, формирование других характерных вторичных половых признаков). ‡ Завершённость развития (характеризуется менархе и преждевременным началом овуляций). • Преждевременный псевдопубертат (ложное преждевременное половое развитие). Характеризуется ускорением роста тела (как и при истинном преждевременном половом развитии). Однако, псевдопубертат всегда имеет незавершённый характер (нет овуляции и менархе). † Причина: автономный избыточный синтез эстрогенов в яичниках или надпочечниках. Обусловлен, как правило, гормональноактивной опухолью (например, эстрогенпродуцирующей гранулезоклеточной бластомой яичника, кортикостеромой, лютеомой или кистой яичника). † Проявления ложного преждевременного полового развития девочек приведены на рис. 27–45. 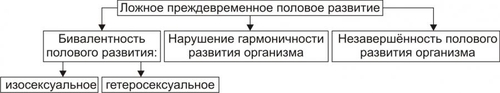 Рис. 27–45. Проявления ложного преждевременного полового развития девочек. При псевдопубертате возможно двоякое (как изосексуальное, так и гетеросексуальное) направление полового развития организма. ‡ Изосексуальное (совпадающее с генетическим и гонадным женским полом) происходит при синтезе избытка эстрогенов. ‡ Гетеросексуальное развитие (не совпадает с генетическим и гонадным — женским — полом). У девочек формируются вторичные мужские половые признаки. |
