Патфиз ч.3. Патфиз ч. Частнаяпатология
 Скачать 13.12 Mb. Скачать 13.12 Mb.
|
|
§ Причина и проявления: продукция избытка андрогенов опухолями надпочечников или яичников, а также гиперплазированной тканью коры надпочечника, в т.ч. в связи с недостаточностью 21гидроксилазы (см. статьи «Гиперплазия коры надпочечника врождённая» и «Синдром адреногенитальный» в приложении «Справочник терминов»). § Нарушение гармоничности развития организма: ускоренный рост тела, мужской тип телосложения, лобковое оволосение, гирсутизм сочетается с отставанием телархе. § Отсутствие завершённости полового развития — не наблюдается овуляции и появления менархе. • Частичное преждевременное половое развитие. Неполное преждевременное половое развитие характеризуется ранним появлением какоголибо одного или отдельных вторичных половых признаков при отсутствии других. † Причины. ‡ Преждевременное начало синтеза эстрогенов в яичниках, как правило, в избыточном количестве (вызывает преждевременное телархе). ‡ Избыточное образование андрогенов в коре надпочечников (приводит к преждевременному лобковому и подмышечному оволосению). ‡ Повышенная чувствительность клетокмишеней к эстрогенам (например, клеток молочной железы). † Наиболее частые проявления. § Телархе (обычно в возрасте до 2–4 лет, реже — после 6 лет). Если увеличение молочных желёз не сочетается с преждевременным ростом тела, то они нередко уменьшаются до нормальных размеров. Если же уровень секреции эстрогенов повышен длительно, то железы остаются увеличенными до пубертатного периода. § Преждевременный рост лобковых и подмышечных волос. Нередко этот признак имеет преходящий характер (обусловлен временным увеличением секреции андрогенов в коре надпочечников и/или чувствительности к ним тканеймишеней). ЗАДЕРЖКА ПОЛОВОГО СОЗРЕВАНИЯ Задержкой полового созревания считается отсутствие вторичных половых признаков к 14-летнему возрасту, а также отсутствие менструаций к 16-летнему возрасту (первичная аменорея) при наличии вторичных половых признаков. • Виды и причины задержки полового развития девочек. Различают первичные и вторичные формы гипогонадизма. † Первичный гипогонадизм (яичниковый, гипергонадотропный). Является следствием наследуемой, врождённой или приобретённой яичниковой недостаточности (рис. 27–46). 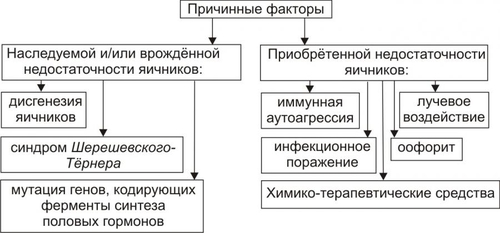 Рис. 27–46. Основные причины первичного гипогонадизма девочек. Причины. § Наследуемая или врождённая недостаточность яичников. - Синдром Шерешевского–Тёрнера (при кариотипе 45ХО яичниковая недостаточность развивается у 60% пациентов, при мозаицизме [например, 45ХО/46ХХ] — в 20% случаев). - Дисгенезия гонад у пациентов с кариотипом как 46ХХ, так и 46XY. - Мутации генов, кодирующих синтез ферментов половых гормонов (например, 17 - Низкая чувствительность яичников к гонадотропным гормонам (синдром резистентных яичников). - Поликистоз яичников. § Приобретённая недостаточность яичников: иммунная аутоагрессия в «адрес» белков яичников, инфекционное поражение яичников, воспалительные процессы (оофорит), облучение яичника, химиотерапевтические средства (длительное и/или в высоких дозах). † Вторичный гипогонадизм (гипогонадотропный, внеяичниковый). Обусловлен дефицитом гонадотропных гормонов (ФСГ, ЛГ) транзиторного (преходящего) или постоянного (хронического) характера. Наиболее частые причины. ‡ Транзиторный вторичный гипогонадизм: длительные состояния стресса, хронические истощающие заболевания (например, синдром мальабсорбции, хронические миелолейкоз, остеомиелит, туберкулёз), эндокринопатии (например, СД, синдром ИценкоКушинга, гипотиреоидные состояния). Указанные состояния обусловливают нарушение синтеза гонадотропинов в аденогипофизе и вторично — яичниковую недостаточность. ‡ Хронический вторичный гипогонадизм. § Патология гипоталамуса. Обычно речь идет о ВПР переднего мозга (например, проявляющихся торможением миграции нейросекретирующих гонадолиберины нейронов в область гипоталамуса). Введение пациентам гонадолиберинов вызывает повышение уровней ФСГ и ЛГ в крови. Это свидетельствует о нормальном функционировании аденогипофиза. § Патология гипофиза. Встречается сравнительно редко (например, при тяжёлых энцефалитах; травмах, кровоизлияниях или новообразованиях в области турецкого седла; дистрофических процессах в аденогипофизе). Введение гонадолиберинов не вызывает повышения содержания гонадотропных гормонов в крови, либо это повышение незначительное. ГИПОФУНКЦИЯ ЯИЧНИКОВ Эндокринная недостаточность яичников подразделяется на первичную и вторичную. • Первичная яичниковая недостаточность (первичный гипогонадизм) — состояния, обусловленные патологией яичников и заключающиеся в недостаточной продукции ими половых гормонов, а также нарушениями менструального цикла. В связи с этим в крови, как правило, обнаруживают компенсаторно увеличенный уровень ФСГ. Причины. Те же, что и первичного гипогонадизма, вызывающие задержку полового развития у девочек (см. выше). • Вторичная недостаточность (вторичный, или внеяичниковый гипогонадизм). Является результатом дефицита либо гонадолиберинов гипоталамуса, либо гонадотропных гормонов аденогипофиза. Причины. Те же, что и вторичного гипогонадизма (см. выше). • Проявления. Первичная и вторичная эндокринная недостаточность яичников характеризуется сходными проявлениями. К основных проявлениям относят нарушения менструального цикла, аменорею, бесплодие. † Нарушения менструального цикла. Проявляются дисфункциональными маточными кровотечениями. Их характеристика приведена в статье «Кровотечение маточное дисфункциональное» (см. приложение «Справочник терминов»). † Аменорея — отсутствие менструаций более 6 мес у женщин с ранее периодическим их наступлением (вторичная аменорея), а также отсутствие менархе у девочек старше 16 лет (первичная аменорея). Характеристика аменореи изложена в статье «Аменорея» (см. приложение «Справочник терминов»). † Бесплодие — отсутствие беременности в течение одного года регулярной половой жизни без использования методов предохранения от неё. Бесплодие регистрируется у 10–15% супружеских пар (из них около 30–40% является результатом мужского бесплодия). Характеристика бесплодия изложена в статье «Бесплодие» (см. приложение «Справочник терминов»). ГИПЕРФУНКЦИЯ ЯИЧНИКОВ Эндокринная гиперфункция яичников характеризуется гиперандрогенией или гиперэстрогенией (рис. 27–47).  Рис. 27–47. Виды гиперфункции яичников и её основные причины. • Гиперандрогения — состояние, характеризующееся повышенной продукцией и/или эффектами действия андрогенов. Выявляется в разной степени выраженности у 10–15% женщин. † Наиболее частые причины. ‡ Гиперпродукция люлиберина нейронами гипоталамуса и/или лютропина клетками аденогипофиза (например, при опухолях, гипертрофии или гиперплазии их). Избыток лютропина обусловливает гиперплазию внешней оболочки и зернистого слоя фолликулов, а также гиперплазию стромы яичников. Указанные изменения сопровождаются увеличением синтеза андрогенов в яичниках и появлением признаков вирилизации организма. ‡ Избыток андрогенных стероидов надпочечникового генеза, особенно в период полового созревания. Эти андрогены трансформируются в периферических тканях в эстрон, который активирует продукцию люлиберина. ЛГ же приводит к увеличению синтеза андрогенов яичниками. В тканях они превращаются в эстрон, что замыкает порочный круг, нередко самопотенцирующийся. ‡ Избыток инсулина в организме. Это активирует синтез лютеотропного гормона и далее — андрогенов как в яичниках, так и в надпочечниках. ‡ Опухоли яичника, продуцирующие избыток андрогенов (например, из клеток Ляйдига — лейдигомы, синтезирующей тестостерон). ‡ Недостаточность 3 † Проявления: повышение содержания в крови андростендиона и тестостерона, увеличение показателя соотношения в крови гонадотропинов (ЛГ/ФСГобычно более 3), гирсутизм, аменорея, бесплодие, ожирение. • Гиперэстрогения. Характеризуется избыточным образованием и/или эффектами эстрогенов в организме. † Наиболее частая причина: повышение содержания в крови андрогенов яичникового и/или надпочечникового генеза. Андрогены в коже и жировой ткани трансформируются в эстрогены, что ведёт к увеличению их концентрации в крови. † Проявления: повышение в крови и моче содержания эстрогенов, снижение уровня гонадотропных гормонов (по механизму обратной связи), преждевременное половое созревание девочек по изосексуальному типу, ускоренный рост организма (опережающий возрастную норму), нарушения менструального цикла, обычно в виде меноррагии. Последняя обусловлена длительно повышенным уровнем эстрогенов и нарушением периодических колебаний содержания прогестерона в крови. ЭНДОКРИНОГЕННЫЕ НАРУШЕНИЯ ПОЛОВОГО РАЗВИТИЯ И ПОЛОВОЙ ФУНКЦИИ У ЛИЦ ГЕНЕТИЧЕСКИ МУЖСКОГО ПОЛА Пубертатный период у мальчиков начинается в возрасте от 9,5 до 13,5 лет и продолжается около 3 лет. Увеличение яичек обычно является первым признаком полового созревания. К другим признакам полового созревания необходимо добавить акне, пубертатную гинекомастию и ряд др. • Пубертатная гинекомастия — развитие молочных желёз у подростков (как правило, одностороннее и в виде субареолярного утолщения, протекает бессимптомно) — встречается у 60% подростков и обычно длится от 6 месяцев до двух лет. • Варикоцеле — расширение вен семенного канатика — встречается у 15% подростков, чаще с левой стороны. • Паховая грыжа у мужчин встречается в 5 раз чаще, чем у женщин; располагается, как правило, справа или с двух сторон. • Гидроцеле — заполненное жидкостью образование в оболочке семенного канатика, расположено в мошонке. • Сперматоцеле — кистозное образование в составе придатков яичка, содержащее сперматозоиды. Эндокриногенные нарушения полового развития и половой функции у лиц мужского пола проявляются следующими типовыми формами: преждевременное половое развитие, задержка полового развития, гипофункция яичек. ПРЕЖДЕВРЕМЕННОЕ ПОЛОВОЕ РАЗВИТИЕ Преждевременный (первичный) пубертат — состояние, характеризующееся появлением всех или отдельных вторичных половых признаков у мальчиков до 9летнего возраста. Нередко это сочетается с эмоциональными и поведенческими расстройствами, а также нарушением социальной адаптации. Различают истинное и ложное преждевременное развитие мальчиков. • Истинное преждевременное развитие. Преждевременный пубертат является результатом гиперфункции гипоталамогипофизарной системы и характеризуется полным преждевременным половым развитием. Последнее включает вирилизацию и активацию сперматогенеза в яичках. Причина: преждевременная активация секреции гонадолиберина нейронами гипоталамуса и, как следствие — гонадотропных гормонов аденогипофиза. Обычно развивается при опухолях в области заднего гипоталамуса, серого бугра, эпифиза, травматических повреждениях диэнцефальной области мозга, участвующей в синтезе гонадолиберинов; энцефалитах, состояниях и патологических процессах, повышающих внутричерепное давление (абсцессах, новообразованиях, гидроцефалиях, нарушении оттока ликвора и др.). • Ложное пубертат у мальчиков. В отличие от первичного, ложное (вторичное) преждевременное половое развитие у мальчиков возникает в результате автономной гиперпродукции андрогенов или ХГТ. Характеризуется неполным преждевременным половым развитием: появлением признаков вирилизации, но без активации сперматогенеза. В зависимости от соответствия или несоответствия полового развития генетическому полу преждевременное половое созревание подразделяют на изосексуальное (оно совпадает с генетическим полом и характеризуется признаками вирилизации мальчиков) и гетеросексуальное (не совпадает с генетическим мужским полом и сочетается с феминизацией мальчиков). Наиболее частые причины: Андрогенпродуцирующие опухоли яичек (например, лейдигомы, синтезирующие тестостерон; сертолиомы и арренобластомы, образующие андрогены), гиперплазия клеток Ляйдига и синтез ими избытка тестостерона, увеличение содержания в крови андрогенов, секретируемых в коре надпочечников при их гиперплазии (чаще — врождённой) или поражении опухолью. • Проявления преждевременного пубертата. Проявления истинного и ложного преждевременного полового созревания являются результатом избытка в организме мужских половых гормонов. Это вызывает признаки вирилизации (появление лобкового и подмышечного оволосения, огрубение голоса, увеличение яичек и полового члена и др.; первые симптомы вирилизации могут наблюдаться уже в двухлетнем возрасте) и низкий рост (обусловлен преждевременным прекращением эпифизарного роста костей). ЗАДЕРЖКА ПОЛОВОГО СОЗРЕВАНИЯ Отсутствие у мальчиков признаков полового созревания к 14-летнему возрасту считается задержкой пубертата. • Причины. † Дефицит гонадолиберинов гипоталамуса и/или гонадотропинов аденогипофиза (при повреждении ядер гипоталамуса или гипофиза опухолями, в результате кровоизлияния или травмы, воспалительных процессов и др.). † Сниженная выработка тестостерона яичками (в результате их травмы, роста новообразований, нарушения развития, воспаления яичек — орхита и т.п.). † Пониженная чувствительность тканеймишеней к действию тестостерона. • Проявления. † Признаки евнухоидизма: недоразвитые яички и пенис, отсутствие или слабо выраженные вторичные половые признаки, женоподобный (девичий) голос, ожирение, диспропорция скелета (размах рук более чем на 6–8 см превышает рост, что обусловлено запаздыванием завершения эпифизарного роста трубчатых костей). † Сниженное содержание тестостерона в крови (при нормальном уровне глобулина, связывающего половые гормоны). МУЖСКОЙ ГИПОГОНАДИЗМ • Причины тестикулярной недостаточности. † Те же, что и при задержке полового развития мальчиков (см. выше). † Дефекты яичек. ‡ Наследуемые или врождённые (первичные). Наблюдаются, например, у пациентов с различными вариантами синдрома Кляйнфелтера. При этом происходит снижение продукции андрогенов и нарушения сперматогенеза. ‡ Приобретённые (вторичные). Развиваются при травме, вирусном или бактериальном воспалении, нарушении кровообращения, воздействии радиации, ЛС (например, наркотиков, спиронолактона, циметидина) и других воздействий. • Проявления. Половое развитие у мужчин не нарушено. В связи с этим телосложение и тембр голоса у них в диапазоне нормы. Наряду с этим выявляется снижение полового влечения, импотенция, бесплодие — неспособность мужчины к зачатию ребёнка на протяжении одного года регулярной половой жизни без использования контрацептивов и независимо от возможности совершения полового акта (не менее 35% случаев бесплодия обусловлено нарушением половой функции мужчин; характеристика мужского бесплодия приведена в статье «Бесплодие» приложения «Справочник терминов»). НАРУШЕНИЕ ФУНКЦИЙ ШИШКОВИДНОЙ ЖЕЛЕЗЫ Шишковидная железа (эпифиз) — небольшой (5–8 мм) конической формы вырост промежуточного мозга, соединённый ножкой со стенкой третьего желудочка. Паренхима органа состоит из пинеалоцитов и интерстициальных (глиальных) клеток. В интерстиции присутствуют отложения солей кальция, известные как мозговой песок. Орган снабжён многочисленными постганглионарными нервными волокнами от верхнего шейного симпатического узла и содержит значительное количество серотонина (синтезируется преимущественно в дневные часы). Функция органа у человека изучена слабо, хотя железа у ряда позвоночных выполняет различные функции (например, у некоторых амфибий и рептилий эпифиз содержит фоторецепторные элементы — так называемым теменной глаз). Эпифиз у человека, скорее всего, — звено реализации биологических ритмов, в том числе околосуточных (см. статьи «Ритм околосуточный» и «Мелатонин» в приложении «Справочник терминов»). НАРУШЕНИЯ ЭНДОКРИННОЙ ФУНКЦИИ ТИМУСА Из эпителиальных клеток стромы вилочковой железы выделено несколько групп полипептидов, демонстрирующих in vitro и в некоторых случаях in vivo самые различные гормональные эффекты, в первую очередь на созревание и дифференцировку T–лимфоцитов. Характеристика этих гормонов приведена в статье «Гормоны тимуса» (приложение «Справочник терминов»).
Любой патологический процесс в нервной системе, ведущий к расстройству её деятельности, а также организма в целом, включая поведение и психику, начинается с повреждения гистологических элементов нервной системы, в первую очередь — нейронов (мембран, рецепторов, ионных каналов, вторых посредников, генетического аппарата). Именно на клеточном и молекулярном уровнях патологический процесс может быть либо купирован, либо стать инициальным звеном дальнейших нарушений нервной деятельности. В то же время изучения нарушений жизнедеятельности отдельных нейронов недостаточно для понимания расстройств нервной системы в целом. Необходимо также изучать и оценивать межнейронные взаимоотношения (структурнофункциональные связи), складывающиеся как внутри отдельных нервных образований (ядер, нейронных сетей), так и между ними. И наконец, формирование целостного представления о закономерностях расстройств нервной деятельности возможно лишь при системном анализе структурнофункциональной организации нервной системы у каждого конкретного пациента. |
