Ду Центр громадського здоровя Міністерства охорони здоровя України
 Скачать 0.7 Mb. Скачать 0.7 Mb.
|
|
Рис. 4. Стадії готовності до змін 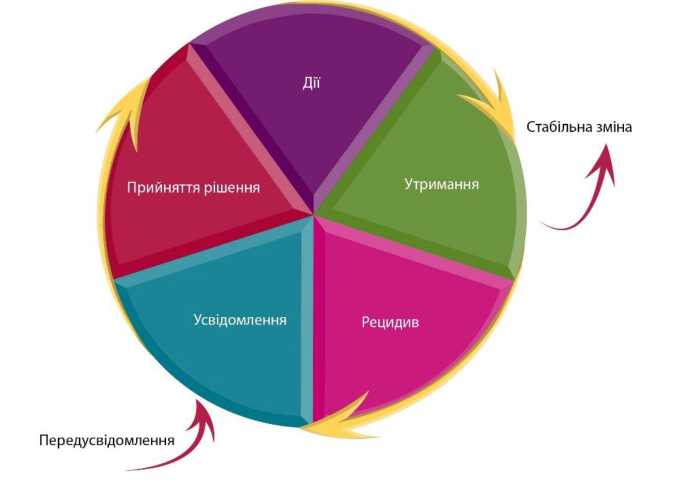 Мотивація до змін не є «фіксованим» станом у людини, але вона піддається багатьом впливам, включаючи втручання медичних працівників. Медичний працівник може допомогти пацієнтам перейти від однієї стадії до іншої і навчити їх, як перейти від невдалих спроб до контролю над вживанням наркотиків. Стадія передусвідомлення На стадії передусвідомлення споживачі наркотиків сприймать переваги вживання, які є сильнішими за недоліки, а недоліки сильнішими за переваги змін. Сім’я, друзі, медичні та соціальні працівники занепокоєні деякими наслідками того, що особа вживає наркотики, але сам споживач сприймає це як побічний ефект. Як правило, існує опір інтервенціям, які орієнтовані на конкретні дії та пояснення того, як «припинити вживання наркотиків». Проте пацієнти можуть добре сприймати відповідну інформацію про ризики, а також як уникнути або звести їх до мінімуму. Наприклад, споживач героїну може бути зацікавлений у тому, щоб отримати поради, як уникнути передозування чи зараження вірусами, які передаються через кров. Мотиваційне інтерв’ю є саме тим методом, який може допомогти споживачам наркотиків, які не готові до змін, оцінити переваги і недоліки нинішніх способів вживання наркотиків. Стадія усвідомлення Особа зрозуміла, що вживання наркотиків завдає їй шкоди, і порівнює переваги та недоліки продовження їх вживання. Баланс переваг і недоліків починає зміщуватися, хоча особа досі може мати амбівалентне ставлення до змін. Цю амбівалентність найкраще визначати за допомогою мотиваційного інтерв’ю. Стадія прийняття рішення (підготовча стадія) Баланс змістився. Особа готується до прийняття рішення і має впевненість у своїй здатності до змін. Зміни розглядаються як бажані. Це часто є етапом планування. Постановка цілей, виявлення внутрішніх і зовнішніх факторів підтримки і ресурсів, а також визначення стратегій для підтримки змін можуть допомогти перейти до наступної стадії. Стадія дії Людина робить перші кроки, щоб змінитися. На цій стадії може бути надана підтримка для розвитку відповідних навичок пацієнта. Аналізуються причини, які привели до рішення про зміни. Пацієнти реалізують стратегії зміни способу вживання наркотиків. Як правило, вони найменше затримуються на цій стадії, оскільки або чекають на лікування, рецидивують і повертаються до думки про припинення вживання наркотиків, або переходять на стадію підтримання тверезості. Стадія підтримання змін Пацієнту вдалося припинити шкідливе вживання наркотиків і він концентрується на продовженні прогресу. Метод інтервенції, що відомий як профілактика рецидивів, навчає пацієнтів стратегіям боротьби з факторами, які сприяють рецидивам. Заохочуйте їх формулювати позитивні причини для збереження змін, щоб посилити свої рішення. Зміни в поведінці, які підтримуються протягом шести місяців або більше, як правило, пов’язані із суттєвим поліпшенням якості життя. Без таких змін спроби пацієнта можуть виявитися неефективними, і вірогідність рецидиву підвищується. Якість життя включає такі чинники, як наявність роботи, якість відносин, фінансове забезпечення, забезпечення житлом і наявність духовної підтримки (визначається по-різному). Не варто очікувати, що наркологічні інтервенції дозволять поліпшити всі ці чинники, але вони можуть полегшити доступ до широкого спектру консультаційних та допоміжних послуг. Такі послуги можуть включати допомогу щодо забезпечення житлом, фінансову підтримку, юридичні консультації, послуги у сфері зайнятості, освіти і професійної підготовки. Рецидив Рецидив має декілька причин. Це може бути вибір, мотивований перевагами повернення до вживання наркотиків. Він може бути пов’язаний з низкою емоційних або соціальних тригерів. Рецидив може статися у споживача в будь-якій з інших стадій готовності до змін поведінки. У моделі стадій готовності до змін на перший план висувається усвідомлення того, що залежність зазвичай проходить з рецидивами та ремісіями. Рецидив не слід розглядати як невдалий результат лікування, а як загальну характеристику терапії. Більшість споживачів будуть проходити через цей цикл кілька разів під час споживання наркотиків. Пристрасне бажання (потяг до наркотиків) Потяг є частиною залежності від усіх речовин. Це явище отримало визначення в нещодавно опублікованому п’ятому виданні Діагностичного і статистичного посібника Американської психіатричної асоціації (DSM-5), де воно виокремлюється як один із основних критеріїв розладів, спричинених вживанням наркотичних речовин, а також як ознака, яка може зберігатися в період ремісії, коли інші симптоми не проявляються. Хоча іноді потяг здається простим явищем, насправді воно є складним і багатогранним (Drummond, 2001; Tiffany, Carter, & Singleton, 2000). Потяг до наркотиків є психологічним процесом, окремим від вживання наркотичних речовин. Потяг може відбуватися без вживання наркотичних речовин, а вживання наркотичних речовин може відбуватися без наявності потягу до них (Witkiewitz, Bowen, Douglas, & Hsu, 2013). Моделі потягу до наркотиків можна розділити на дві категорії: потяг до наркотиків, викликаний наркотиком або стимулом, пов’язаним із його вживанням, та потяг до наркотиків, викликаний гострим фактором стресу або залишковим негативним емоційним станом, часто у стані стресу (Koob & Volkow, 2010). Для деяких людей потяг означає бажання вживати наркотики, для інших це прагнення до чогось, чого їм не вистачає, а треті хочуть знову відчути те, що вони відчували, коли вживали наркотики, без фактичного прийому препарату. Потяг є природним наслідком ситуації, коли людина не вживає наркотики після того, як упродовж тривалого часу вживала їх. Він є найбільш інтенсивним, коли споживач вперше припиняє їх вживання, особливо якщо наркотики легко доступні. Люди, як правило, не мають потягу до наркотиків, коли знають напевно, що вони не є доступними. Потяг завжди має тимчасовий характер і часто хвилеподібний (Drummond, 2001). Він може бути викликаний зовнішніми факторами: людьми, місцями та подіями, що пов’язані із вживанням наркотиків, а також обладнанням для вживання наркотиків. Потяг також може бути викликаний внутрішніми факторами: почуттями, особливо такими як гнів, депресія, тривожність і нудьга. Коли люди почуваються погано, вони, як правило, прагнуть знову відчути спокій або забуття, яке відчували, коли вживали наркотики. Потяг також можуть викликати хороші події у людей, які зазвичай вживають наркотики як спосіб заохочення себе. Лікування полягає в тому, щоб допомогти пацієнтам визначити тригери, що запускають механізм потягу, і розробити конкретні стратегії його розпізнавання і припинення. Водночас їх слід заохочувати не концентруватися на потягу, оскільки це збільшує імовірність рецидиву. Стратегії подолання тригерів, які можуть провокувати вживання наркотиків, включають: відмову від вживання будь-яких наркотиків; припинення контактів з дилерами і друзями, які вживають наркотики; знищення будь-яких предметів, які можуть бути пов’язані із вживанням наркотиків; використання інших маршрутів руху, щоб не потрапляти у місця, які можуть викликати потяг. Крім того, потяг можна подолати методами, які порушують асоціацію між тригером і потягом у свідомості людини. Важливо бути зайнятим чимось - якщо розум людини зайнятий чимось позитивним, вона не думатиме про вживання наркотиків. Прогулянка, розмова по телефону, фізичні вправи, душ - все це може допомогти відволіктися. Вживання інших речовин, як-от алкоголю, може збільшити потяг і знизити стійкість до наркотиків. Корисними є підходи до подолання стресів і депресії без вживання наркотиків. Важливе значення також має підтримання мотивації і самодостатність. Допомогти можуть і бесіди з партнером, родичами, друзями. Є й інші конкретні стратегії, які можуть бути використані: наприклад, можна спробувати зупинити думки або просто дозволити розуму бути разом з почуттями. Перевіреною методикою зупинення думки є візуалізація, яка передбачає, що людина уявляє перемикач, а потім, як вона вимикає його. Деякі люди носять вільно облягаючий гумовий браслет або резинку на зап’ясті - їм допомагає, якщо вони відтягнули резинку, дали їй вдарити себе по руці і в цю мить сказали «ні». Інші можуть зупиняти думки шляхом релаксації. Ще інші вважають корисним зателефонувати другу або поговорити з кимось зі схожим життєвим досвідом. Види консультування Когнітивно-поведінкові підходи Когнітивно-поведінкова терапія (КПТ) досліджує взаємозв’язок між думками, поведінкою і навколишнім середовищем (Copeland, Gerber, & Swift, 2006). Когнітивно-поведінковий підхід до подолання зловживання наркотичними речовинами включає багато терапевтичних інтервенцій. Він розглядає етіологію і збереження проблемного вживання наркотичних речовин як неналежний спосіб впоратися з проблемами, який може бути змінений шляхом застосування комбінованих когнітивних і поведінкових втручань. Як правило, інтервенції зосереджені на підвищенні мотивації пацієнта, наданні нових знань про вживання наркотиків і його наслідки, а також на подоланні проблемних уявлень про наркотичні речовини та більш загальні уявлення. Мотиваційні інтерв’ю Мотиваційні інтерв’ю (MI) - це метод роботи з невизначеністю, який допомагає пацієнтам визначити, навіщо їм потрібно змінювати свою поведінку щодо вживання наркотиків. Основними елементами мотиваційного інтерв’ю є (К. Hall, Gibbie, & Lubman, 2012): експрес-емпатія; визначення невідповідності; уникання суперечок; уникнення опору з боку пацієнта; підтримання самоефективності Основною метою МІ є підвищення мотивації до змін (Copeland et al., 2006). Зміцнення спільноти і кризове управління Ці поведінкові підходи спрямовані на зміну поведінки та підкріплюються розвитком умовного рефлексу. Кризове управління є методом, що передбачає винагороду або покарання за певний вид поведінки на основі структурованого, прозорого підходу. Воно сприяє засвоєнню пацієнтами бажаних способів поведінки (WHO, 2009). Більшість програм зосереджені на позитивній поведінці, підкріпленні та утвердженні бажаної поведінки. Складовими кризового управління є: чітке визначення бажаної поведінки (наприклад, утримання від вживання нелегальних опіоїдів); регулярний моніторинг наявності чи відсутності бажаної поведінки (наприклад, регулярні аналізи сечі); винагорода за бажану поведінку (наприклад, гроші, ваучери, можливість отримати дозу препарату замісної терапії додому, лотерейні квитки тощо); позитивний персональний зворотний зв’язок від персоналу у випадку, коли поведінка пацієнта є бажаною Існує багато досліджень, що підтверджують ефективність кризового управління, проте на практиці воно запроваджується рідко (Hartzler, Lash, & Roll, 2012). Зміцнення спільноти є більш комплексним підходом, що передбачає використання соціальних, оздоровчих, сімейних та професійних стимулів для надання пацієнту допомоги у процесі лікування (Abbott, 2009; Roozen et al., 2004). Цей підхід складається з декількох терапевтичних компонентів, у тому числі розвитку мотивації щодо припинення вживання наркотиків, допомоги для припинення їх вживання, аналізу способів вживання, позитивне підкріплення, засвоєння нових способів поведінки для подолання проблем, пов’язаних із вживанням наркотиків, та залучення важливих для пацієнта осіб (членів сім’ї та друзів) до процесу лікування. Складовими методу зміцнення спільноти22 є мотиваційна індукція, моніторинг за дією фармакотерапії, аналіз функціонування пацієнта, розвиток навичок, допомога в пошуку роботи, сімейне та соціально-оздоровче консультування. Цей метод може ефективно поєднуватися з кризовим управлінням як допоміжний вид лікування при замісній терапії метадоном. Крім того, на основі інтеграції цього методу та односторонньої сімейної терапії було розроблено підхід, що називається «зміцнення спільноти та навчання членів сім’ї». Терапія соціальної поведінки та мережі контактів Цей підхід був розроблений у Великій Британії. Спочатку він призначався для лікування залежності від алкоголю (Copello, Orford, Hodgson, Tober, & Barrett, 2002), але останнім часом його було адаптовано і для лікування споживачів наркотиків (Copello, Williamson, Orford, & Day, 2006). Основним принципом цього підходу є заохочення пацієнта до зміни соціального середовища/мережі (з того, яке сприяє вживанню наркотиків, на те, яке сприятиме підтриманню тверезості). Профілактика рецидивів Профілактика рецидивів передбачає запобігання поверненню до проблемного вживання наркотиків та формування більш здорової особистості шляхом залучення до діяльності, не пов’язаної із вживанням. Як правило, в профілактиці рецидивів можуть використовуватися техніки когнітивно- поведінкових підходів та мотиваційних інтерв’ю. Психологічні інтервенції, які включають профілактику рецидивів, спрямовані на підтримання тверезості або помірного вживання наркотиків протягом тривалого часу та на зменшення тяжкості рецидиву, якщо він все-таки стається. Концептуальна модель профілактики рецидивів розглядає рецидив як природну складову процесу змін: помилки та рецидиви є можливостями для пацієнта усвідомити свою поведінку та розвинути нові навички, що можуть бути корисними у ситуаціях підвищеного ризику (Shand, Gates, Fawcett, & Mattick, 2003). Лікарі-консультанти можуть використовувати навчальні заходи і техніки з профілактики рецидивів для розвитку у споживачів наркотиків навичок та впевненості для недопущення помилок і повернення до вживання наркотиків, а також для того, щоб зупиняти рецидиви (якщо вони таки мають місце) перед тим, як вони стали тяжкими. Значна частина цих технік спрямована на те, щоб навчити пацієнта визначати ситуації підвищеного ризику, уникати або долати їх. Для запобігання і подолання рецидивів корисними можуть бути такі стратегії: зміцнення готовності до змін (наприклад, за допомогою мотиваційного інтерв’ю); визначення ситуацій підвищеного ризику, наприклад: коли вживання наркотиків є тяжким? які ситуації були пов’язані з рецидивами у минулому? розвиток навичок, що допомагають впоратися з такими ситуаціями, наприклад навичок розв’язання проблем, соціальних навичок, навичок самоконтролю, самостійного моніторингу за вживанням наркотиків та шкоди, пов’язаної з цим; розробка підходів, що допомагають пацієнту підготуватися до можливих рецидивів: що має робити пацієнт у випадку рецидиву? де він може отримати допомогу? якою може бути роль членів сім’ї/друзів? коли (як швидко) потрібно призначати наступну консультацію/прийом пацієнта? Рецидив означає повернення до такої моделі поведінки, яка характеризувалася залежністю. Це частіше за все стається ще до того, як відбулося безпосереднє поновлення вживання наркотиків. Якщо пацієнт навчиться розпізнавати рецидив одразу після того, як він стався, це може допомогти йому зупинити його ще до поновлення вживання наркотиків. Якщо інтенсивність вживання наркотиків підвищується, пацієнту стає важче тримати своє життя під контролем. Втрата такого контролю може призводити до відчайдушних/крайніх дій для підтримання враження, що у пацієнта все нормально. Такі дії свідчать про аддиктивну поведінку та передбачають брехню; безвідповідальність (на роботі та вдома); ненадійність (запізнення на прийом/зустрічі, невиконання обіцянок); недбалість щодо власного здоров’я, недотримання гігієни; імпульсивність; одержимість та/або примушування до певних видів поведінки; погані робочі звички; втрату інтересу до сімейного життя, відпочинку та хобі; ізоляцію; вживання інших наркотиків, алкоголю або рецептурних препаратів; припинення прийому призначених препаратів; втрату самоконтролю і здатності впоратися із повсякденними проблемами. Якщо пацієнти знатимуть про прояви аддиктивної поведінки та вмітимуть вчасно розпізнавати їх, вони будуть спроможні визначати ситуації, коли їм потрібна підтримка для профілактики рецидивів. Тригери, що спричиняють рецидиви, можуть бути зовнішніми і внутрішніми. Для їх профілактики важливо уникати певних негативних емоційних станів. Найчастіше тригерами для повернення до вживання наркотиків є (в англійській мові використовується абревіатура HALTS, що складається з перших літер назв цих тригерів): голод (hunger) - потреба в комфорті, увазі та їжі; злість (anger) - гостра дратівливість, що відчувається на перших етапах лікування, може призводити до сильної злості або гніву. Ці почуття пригнічують бачення перспективи та раціональне мислення і відтак можуть провокувати рецидиви; самотність (loneliness) - пацієнтам може бути дуже важко припинити спілкування з друзями та варіанти проводження часу, пов’язані із вживанням наркотиків. Члени сім’ї та друзі, які не вживають наркотиків, часто не хочуть контактувати із залежними; втома (tiredness) - упродовж лікування пацієнти часто мають проблеми зі сном. Відчуття втоми провокує рецидиви, але варто памятати, що підвищена вразливість та виснаженість є тимчасовими. Погане самопочуття, стрес (sick or stressed) - пацієнти можуть відчувати одужання як негативний стан або щось, що необхідно пережити. Це підвищує уразливість щодо рецидивів. Аби успішно пройти курс лікування, пацієнти із залежністю мають навчитися визначатися та працювати із своїми справжніми почуттями. Почуття часто проявляються назовні, наприклад, через фізичні симптоми (пацієнти можуть відчувати біль в животі, головний біль, гризти нігті, кричати). Важливо вміти визначати ці зовнішні прояви почуттів, щоб вони не продовжували формуватися всередині. В інших ситуаціях фізичні симптоми можуть бути причиною появи депресії або затяжного СВО. Вміння визначати такі ситуації важливо для пацієнтів, щоб своєчасно реагувати на них. Під час консультування пацієнтів заохочують аналізувати свої почуття, визначати, як ці почуття впливають на них самих та на оточуючих. У процесі лікування пацієнти мають навчатися тому, коли та як проявляти почуття. Одним із способів роботи з почуттями є зміна поведінки та нові варіанти дозвілля. Відповідно до основних теорій та даних досліджень, соціальні процеси та характеристика соціальних мереж є важливими, оскільки вони можуть мати кореляцію із вживанням алкоголю, процесом лікування та рецидивами. З точки зору лікування, під час планування заходів з профілактики рецидивів необхідно проводити оцінку того, як та з ким пацієнт зазвичай проводить своє дозвілля. Як правило, програми лікування спрямовані на те, щоб пацієнти могли визначати осіб, ситуації та види дозвілля, пов’язані з підвищеним ризиком у контексті перешкоджання лікуванню. Крім того, пацієнти мають навчитися відповідним діям (J. F. Kelly, Magill, & Stout, 2009). Умови, за яких може проводитися консультування Психологічні інтервенції можуть бути індивідуальними та груповими. Варто пропонувати пацієнтам декілька різних терапевтичних послуг. Для деяких може бути більш пріоритетним участь у групових інтервенціях. Хоча такий варіант підходить не для всіх, для деяких він може бути корисним у контексті створення можливостей подолання ізоляції. Важливим фактором, що визначає цінність групового консультування для пацієнтів, є можливість вибору. Споживачі наркотиків, які розповідали про свій досвід лікування, зазвичай не пробували групову терапію. Хоча вони в принципі не були проти такого варіанту, він не видавався їм привабливим (Holt et al., 2007). Основною перешкодою для участі у груповій терапії вони називали необхідність говорити про себе (особливо про вживання заборонених наркотиків) перед іншими. Водночас деякі повідомили, що участь у групових інтервенціях пом’якшила їхнє відчуття ізоляції та стала першим важливим кроком для подолання проблем, що спричинили залежність від наркотиків. Вони також повідомляли, що важливим фактором, який визначив цінність групового консультування, була можливість вибору. Ті пацієнти, яких змушували брати участь у груповій терапії (наприклад, за рішенням суду), зазвичай нижче оцінювали її важливість та ефективність. Психосоціальна підтримка Психосоціальна підтримка в лікуванні залежності від опіоїдів включає низку способів, які можуть використовувати медичні працівники та інші члени суспільства для підтримки психологічного здоров’я та соціального середовища споживачів наркотиків, а також сприяння у підвищенні якості та тривалості їхнього життя (WHO, 2009). Така допомога може бути як простою (надання їжі та притулку), так і комплексною (проведення структурованої психотерапії). Надання допомоги в цьому процесі є однією із найважливіших функцій клінічних лікарів. Вони можуть діяти і як безпосередні провайдери послуг, і як спеціалісти з ведення пацієнтів, направляючи їх до профільних провайдерів для отримання послуг, що стосуються інших (немедичних) аспектів життя пацієнтів. Підтримка та направлення до провайдерів професійних, фінансових, житлових та сімейних послуг здійснює позитивний вплив на хід лікування. Відповідно до досліджень, присвячених процесам самостійного лікування споживачів наркотиків, доступ до соціальних послуг у поєднанні з підтримкою та заохоченням з боку друзів, партнерів, дітей, батьків та інших важливих для пацієнтів осіб зазвичай допомагає їм стати на шлях подолання залежності (Groh, Jason, & Keys, 2008). Групи взаємодопомоги Найбільш відомими групами взаємодопомоги (за принципом «рівний рівному») є анонімні алкоголіки (АА) та анонімні наркомани (АН). Участь в них є безкоштовною та добровільною. Учасники збираються та разом працюють над подоланням спільної проблеми, самостійно керують роботою своїх груп та обмінюються досвідом (Groh et al., 2008). Такі групи, як АА та АН, засновані на концепції, що залежність від алкоголю або наркотиків є захворюванням, яке можна лікувати, якщо дотримуватися відповідного режиму, але від якого неможливо вилікуватися. Основна ідея такої роботи полягає в тому, що при проходженні 12 необхідних кроків люди, які мають залежність, відчували особисте зростання та перебували у процесі «одужання» - постійному процесі розвитку почуття та готовності до змін (Cook, 1988). У літературі (Kaskutas, 2009) наводяться такі висновки на користь ефективності програми АА: серед учасників програми показник підтримання тверезості приблизно удвічі вищий; вищий показник участі (відвідування зустрічей) пов’язаний з вищим показником підтримання тверезості; така кореляція підтверджується у пацієнтів різної вибірки та через різний період після участі у програмах; попередній досвід участі у програмі АА підвищує вірогідність дотримання тверезості у майбутньому; під час зустрічей і проходження кроків програми АА учасники чітко формулюють механізми дії, визначені теоріями зміни поведінки. Серед пацієнтів, які почали участь у програмах АН та АА, переважна більшість (85% та 91% відповідно) припиняють її на місяць або більше. Хоча дані свідчать, що багато з них після цього повертаються у програми, з часом показники відвідування зустрічей та залучення до програм знижуються (Krentzman et al., 2011). За даними досліджень, зосередження уваги на підтриманні духу та визнання залежності захворюванням не є основними причинами, чому пацієнти не відвідують зустрічі АН. Важливішими факторами є ставлення до вживання наркотиків (Christo & Franey, 1995). В одному із досліджень, проведених у Лондоні (Велика Британія) серед споживачів наркотиків, які відвідували програму АН, було визначено, що через півроку 46% пацієнтів підтримували тверезість, а 50% продовжували приходити на зустрічі. Серед тих, хто продовжував участь у програмі, середній показник участі складав 2,2 зустрічі на тиждень (Christo & Franey, 1995). Факторами, що сприяють зміні поведінки, є такі аспекти програм АА та АН, як зосередження уваги на підтриманні духу, підвищення самоефективності, навички розв’язання проблем та соціальна підтримка (Groh et al., 2008). Досвід участі у програмі «12 кроків» свідчить про почуття солідарності серед учасників, а це надзвичайно важливо (Galanter, 2006). У деяких лонгітюдних дослідженнях визначено, що участь у програмі АА сприяє залученню соціальних ресурсів та поліпшенню стосунків з оточуючими, у тому числі з друзями. Дослідження свідчать, що вищий показник участі у програмах АА пов’язаний з позитивною та функціональною підтримкою, зокрема вищою якістю стосунків з друзями та можливістю отримання більшої кількості ресурсів від них (Groh et al., 2008). Згідно з результатами досліджень, надання і отримання допомоги в рамках програми АА може сприяти процесу лікування. Надання допомоги іншим учасникам може бути не менш корисним для підтримання тверезості, ніж отримання такої допомоги. Навчити надавати допомогу є однією із основних переваг участі в програмі «12 кроків» (Groh et al., 2008). Але самого лише відвідування груп взаємодопомоги недостатньо - критично важливою є безпосередня участь у їхній роботі (Weiss et al., 1996).  |
