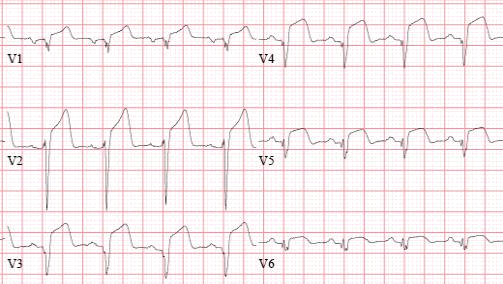1)Женщина 66 лет, ИБС, стенокардия напряжения, ФК 2, АД в пределах 145-150/100-85 мм рт.ст, ИМТ – 34. Гликемия – 4,5-5,2 ммоль/л, холестерин – 6,5 ммоль/л. Ей рекомендована гиполипидемическая диета и физическая активность. Через 3 месяца холестерин 5,8 ммоль/л. Какая дальнейшая тактика ведения пациентки?
|
a)
|
добавить к лечению метформин
|
|
b)
|
добавить к лечению омега-3 жирные кислоты
|
|
c)
|
добавить к лечению урсодезоксихолевую кислоту
|
|
d)
|
добавить к лечению орлистат
|
|
e)
|
добавить к лечению аторвастатин (каз.группа)+
|
2)Мужчина 40 лет, находился в стационаре с диагнозом «Криоглобулинемический васкулит». 2 назад внезапно возникла резкая одышка, слабость, тошнота. Дежурный врач измерил АД – 150/95 мм. рт.ст. Назначил капельницу с эуфиллином, после чего АД снизилось до 90/60 мм рт.ст, а одышка купировалась в течение 1,5 часов. На следующий день был сделан Д-димер – 1,34 мг/л (0,5 норма). Больной ранее отмечал тяжесть и чувство распирания в икроножных мышцах. Что из нижеперечисленного является причиной развившегося осложнения?
|
a)
|
гипертонический криз
|
|
b)
|
приступ бронхиальной астмы
|
|
c)
|
антифосфолипидный синдром, венозный вариант (каз.группа)+
|
|
d)+
|
обструктивный синдром, вызванный легочным васкулитом
|
|
e)
|
пульмонит в рамках системного васкулита
|
|
|
|
3) Юноша 17 лет часто болел инфекционными заболеваниями дыхательных путей с детства, состоял на диспансерном учете по поводу бронхита. В последние два года состояние ухудшилось, был неоднократно госпитализирован с жалобами на кашель с гнойной мокротой, при посеве мокроты выделен H.influenza, 2 месяца назад - P.aeruginosa. Объективно: рост 155 см, масса 46 кг. В верхних отделах легких выслушиваются единичные влажные хрипы на вдохе. Аппетит сохранен, диурез без особенности, склонность к нарушению стула. Семейный анамнез не уточнен по заболеваниям органов дыхательной системы. Какой из перечисленных диагнозов НАИБОЛЕЕ вероятен?
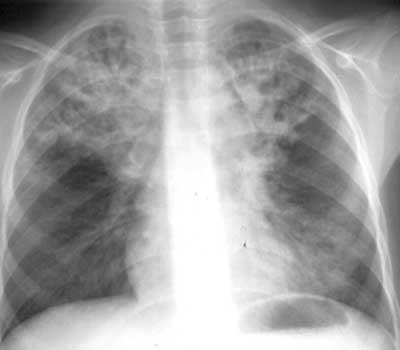
|
|
внебольничная пневмония
|
|
|
Муковисцидоз+
|
|
|
туберкулез легких
|
|
|
хроническая обструктивная болезнь легких
|
|
|
бронхиальная астма
|
|
|
|
4) Мужчина 74 лет доставлен в реанимационное отделение с продолжительным приступом загрудинных болей, выраженной одышкой, чувством нехватки воздуха. Объективно: ортопное, «ловит» ртом воздух, дыхание клокочущее, пенистая розовая мокрота. Тоны сердца приглушены, ритм галопа, ЧСС 110 в минуту. АД 180/110 мм.рт.ст. В легких по всем полям мелкопузырчатые хрипы. На ЭКГ: Какое осложнение развилось?
|
a)
|
острый респираторный дисстрес-синдром
|
|
b)
|
двухсторонняя пневмония
|
|
c)
|
сердечная астма
|
|
d)
|
статус астматикус
|
|
e)+
|
отек легких+
|
5) Больной К. 54 года, предъявляет жалобы на одышку при умеренной физической нагрузке, сухой кашель, слабость. Одышка беспокоит в течение года. Объективно: состояние средней тяжести, диффузный цианоз. При перкуссии – притупление перкуторного звука в нижних отделах легких, при аускультации в этих же областях выслушивается ослабленное везикулярное дыхание и крепитация, напоминающая «треск целлофана». На компьютерной томограмме двусторонние ретикулярные изменения в базальных отделах легких с изменениями по типу «матового стекла». Что из перечисленного НАИБОЛЕЕ целесообразно назначить?
|
a)
|
бронхолитики
|
|
b)
|
муколитики
|
|
c)
|
цитостатики
|
|
d+
|
Глюкокортикоиды+
|
|
|
е) Антибиотики
6) Мужчина 52 лет обратился с жалобами на кашель с небольшим количеством вязкой мокроты желтоватого цвета, одышку инспираторного характера, t 39 °С, боли в правой половине грудной клетки, усиливающиеся при кашле и глубоком дыхании, общую слабость, потерю аппетита. Болен 6 дней, принимал дома аспирин и бисептол. В легких выслушивается жесткое дыхание, мелко-пузырчатые звучные хрипы, справа ниже угла лопатки дыхание не прослушивается. Тоны сердца приглушены, ЧДД 24 в мин., пульс 98 в мин., АД 110/70 мм.рт.ст. Какое осложнение НАИБОЛЕЕ вероятно развилось у пациента?
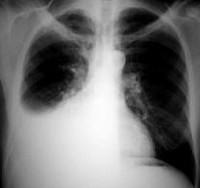
|
a)
|
подпеченочный абсцесс
|
|
b)
|
спонтанный пневмотораксженщина 44
|
|
c)
|
сухой плеврит
|
|
d) +
|
эмпиема плевры
|
|
e)
|
экссудативный плеврит (каз.группа)+
|
7) Женщина 44 лет поступила в отделение терапии с лихорадкой до 38°С, одышкой экспираторного характера, кашлем со слизисто-гнойной мокротой. Объективно: ортопное, в акте дыхания участвует вспомогательная мускулатура, множество свистящих хрипов по всем полям. На Р-грамме ОГК: инфильтративная тень в нижней доле правого легкого. Какой тактики в отношении кортикостероидов следует придерживаться в данном случае?
|
a)
|
кортикостероиды вводить нельзя пока не купирована пневмония
|
|
b)
|
+требуется немедленное введение кортикостероидов в\в
|
|
c)
|
начать антибиотики, добавить преднизолон в\в на 2-3 сутки (каз.группа)+
|
|
d)
|
можно назначить ингаляцию будесонидом или флюнисолидом
|
|
e)
|
ввести дипроспан в\м, далее будесонид ингаляционно
|
|
8) Женщина 40 лет. Через 10 мин после инъекции ибупрофена появилось резкая слабость, головокружение, кожные покровы побледнели. Появилось затруднение дыхания и уртикарная сыпь на коже груди и спине. АД – 70/55 мм рт.ст. С какого препарата следует начать оказание неотложной помощи?
|
a)
|
допамин
|
|
b)+
|
Эпинефрин+
|
|
c)
|
супрастин
|
|
d)
|
преднизолон
|
|
e)
|
эуфиллин
|
9) Женщина 45 лет поступила в экстренном порядке с жалобами на нарастающую одышку. Объективно: ортопное, в акте дыхания участвует вспомогательная мускулатура, выслушиваются дистантные сухие хрипы с удлиненным выдохом. Парциальное давление О2 – 66 мм.рт.ст. Начата кислородотерапия. Что является следующим шагом в неотложной терапии данного состояния?
|
a)
|
метилпреднизолон +++
|
|
b)
|
эуфиллин в\в
|
|
c)+
|
Сальбутамол
|
|
d)
|
флюнисолид ингаляционно
|
|
e)
|
сальметерол в\в
|
10) Мужчина 63 лет находится в стационаре с передним трансмуральным инфарктом миокарда. Через 2 недели от начала заболевания появились симптомы: расширение границ сердца влево, ослабление первого тона, прекардиальная пульсация в 3-4 межреберье слева, систолический шум на верхушке. На повторно снятых ЭКГ- динамики нет. АД 130/90, пульс 80 в минуту. Какое осложнение развилось?
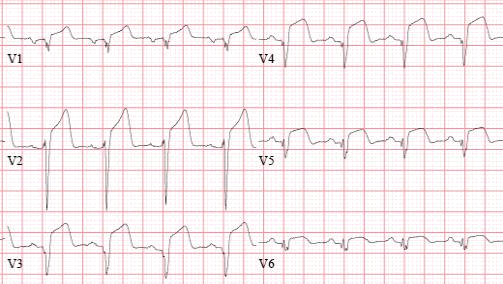
|
a)
|
дилятационный синдром
|
|
b)
|
повторный инфаркт миокарда
|
|
c)+
|
аневризма левого желудочка+
|
|
d)
|
синдром Дресслера
|
|
e)
|
разрыв сосочковой мышцы
|
11 ) Мужчина 34 лет, поступил в тяжелом состоянии с потрясающий ознобом, лихорадкой до 39,0ºС, проливной пот. При осмотре выявлены кожа цвета «кофе с молоком», петехии на переходной складке конъюнктивы, линейные геморрагии под ногтями. В коже и подкожной клетчатке ладоней, пальцев, подошв – болезненные красноватые образования с горошину. ЧСС – 120 в мин, АД 105/60 мм рт.ст. При аускультации выслушивается систолический шум на верхушке. Какой диагноз?
|
a)
|
инфекционный эндокардит++
|
|
b)
|
узелковый периартериит, коронарит
|
|
c)
|
ХРБС, недостаточность митрального клапана
|
|
d)
|
синдром Стилла, кардит
|
|
e)
|
системная красная волчанка, кардит
|
12) Мужчина 68 лет. В последние 2 года отмечает появление перебоев в работе сердца, учащенное сердцебиение. Артериальная гипертензия 2 степени и ИБС в течение 15 лет. При аускультации сердца: ритм неправильный, периодически «пушечный тон», число сердечных сокращении 100 в мин, пульс-86 в мин., нерегулярный. Что Вы, ожидаете увидеть на ЭКГ больного?
|
 Скачать 1.33 Mb.
Скачать 1.33 Mb.