МОНОГРАФИЯ Гепатит и последствия гепатита. Майер К.-П (в word). Гепатит и последствия гепатита Практич рук. Пер с нем. Под ред. А. А. Шепулина. М. Гэотар медицина, 1999. 432 с
 Скачать 6.25 Mb. Скачать 6.25 Mb.
|
|
также не имели статистической достоверности. В течение месяца умерло 27% больных, которые лечились с помощью зонда Сенгстейкена—Блейк-мора[, и 10% пациентов, которым проводилась склеротерапия. Эта тенденция сохранялась и через 6 мес: умерло 55% больных, первично леченных с применением зонда Сенгстейкена—Блейкмора, и лишь 16% пациентов, получавших склеротерапию. Правда, процедуры склерозирования проводились повторно с интервалами 6—7 дней, а пациенты, первично лечившиеся с помощью установки зонда, в последующем только наблюдались. Хирургические методы. В принципе при кровотечении из варикозных вен пищевода возможна транссекция или неотложная операция шунтирования (TIPS). Возросший в конце 80-х годов интерес к транссекции объясняется, помимо всего прочего, тем, что портосистемное шунтирование хотя и эффективно в отношении остановки кровотечения, часто приводит к портосистемной энцефалопатии. Недекомпрессионные методы операций (например, транссекция пищевода), технически легко выполнимые благодаря специальным инструментам («ружье со скобками»), приводят к быстрой остановке кровотечения. В двух крупных исследованиях сравнивали эффективность транссекции и эндоскопической склеротерапии. В обоих исследованиях отмечена более высокая частота первичного гемостаза при использовании хирургического метода. Лишь у 5% больных в течение 1-го месяца после транссекции повторно возникли кровотечения (при склеротерапии эти кровотечения отмечались у 40—50% пациентов). Правда, частота осложнений и летальность не различались в обеих группах. У больных, относящихся к группе высокого риска, с массивным кровотечением, которое не удается остановить в течение 6—8 ч обычными терапевтическими методами (см. табл. ПО), следует иметь в виду возможность транссекции. Как уже говорилось, этот метод технически прост. Портальная печеночная перфузия остается сохранной, и всегда достигается немедленный гемостаз. Единственный недостаток этого метода заключается в необходимости лапаротомии, которую обычно плохо переносят больные декомпенсированным циррозом, в частности, пациенты с массивным асцитом. Очень важно, чтобы между началом кровотечения и активной хирургической операцией не прошло слишком много времени. Нет смысла звать хирурга тогда, когда ситуация близка к безнадежной, а больной почти полностью обескровлен. Напротив, нужно четко представлять себе возможности терапевтических методов в такой ситуации и ставить вопрос о хирургическом лечении при:
Какую операцию целесообразно проводить в такой ситуации (экстренное шунтирование или транссекция пищевода), необходимо решать индивидуально. При хорошей функции печени (классы А и В по Чайльду) и сохранной метаболической способности печени возможна шунтирующая операция, сопровождающаяся в таких случаях умеренным риском развития ПСЭ. При циррозе печени класса С по Чайльду в острой ситуации остается приемлемой только транссекция. При этом после достижения гемостаза необходимо ставить вопрос о трансплантации печени (см. табл. 110). ЭНДОСКОПИЧЕСКОЕ ЛИГИРОВАНИЕ ВАРИКОЗНЫХ ВЕН («ПЕРЕВЯЗКА») Эндоскопическое лигирование варикозных вен пищевода возможно с помощью обычного гастроскопа с прямой оптикой. Техника этой манипуляции принципиально идентична таковой при лигировании внутренних геморроидальных узлов. Этот метод нельзя применять при варикозных венах фундального отдела желудка. Первые результаты показывают, что при остром кровотечении из варикозных вен их лигирование останавливает кровотечение в 86% случаев, тогда как склеротерапия дает такой эффект у 77% больных. Летальность больных, получавших склеротерапию, составила 45% пациентов, у которых проводилось лигирование — 28%; частота осложнений равна, соответственно, 22 и 2%. Однако в техническом плане применение этого метода в острой ситуации труднее, чем склеротерапия. 14.1.2. ТЕЧЕНИЕ И ПРОГНОЗ  Наиболее высокая летальность больных с кровотечением из варикозных вен пищевода приходится на первые часы и дни. Затем ее показатели медленно снижаются и через 6 мес стабилизируются. В табл. 112 представлены результаты отдаленного наблюдения (в течение 5 лет) за большим контингентом больных, перенесших кровотечение из варикозных вен пищевода. Как известно, течение и прогноз заболевания существенно зависят от функционального состояния печени к моменту установления диагноза (табл. 113). Результаты дискриминантного анализа, проведенного у 129 больных, проспективно наблюдавшихся после первого кровотечения из варикозных вен, показали, что для оценки прогноза можно использовать показатели пробы Квика и уровень билирубина в сыворотке (идентичные по прогностической ценности). Естественное течение заболевания при кровотечении из варикозных вен пищевода* * Контрольной группой служили больные из 4 исследований, которым проводилось профилактическое шунтирование (поA.K.Burrough и соавт., 1986)  14.1.3 ПРОФИЛАКТИКА Летальность при кровотечении из варикозных вен пищевода остается очень высокой. Она составляет приблизительно 50% и зависит, как уже говорилось, от функционального состояния печени к моменту возникновения данного осложнения. Примерно каждый 5-й или 6-й больной циррозом печени (класса А или В по Чайльду) умирает от первого кровотечения из варикозных вен. Однако если к моменту кровотечения уже имеется декомпенсированный цирроз печени с асцитом и желтухой (класс С по Чайльду'), летальность возрастает до 40%. Если больному удается пережить эту угрожающую ситуацию, то в 40— 80% случаев приходится опасаться рецидива кровотечения, угроза которого оказывается особенно высокой в первые 8—12 нед после кровотечения. Только у 30% больных, которые выживают после первого кровотечения, в последующие 1—2 года кровотечения не рецидивируют! Цель профилактики кровотечений заключается в уменьшении числа эпизодов кровотечений и насколько возможно в продлении жизни пациентов или, по крайней мере, в улучшении их состояния. Различают профилактику рецидивов кровотечения (вторичная профилактика) и профилактику первого кровотечения (первичная профилактика). А) ПРОФИЛАКТИКА РЕЦИДИВОВ КРОВОТЕЧЕНИЯ (ВТОРИЧНАЯ ПРОФИЛАКТИКА) Хирургическая профилактика. Эффективность элективной шунтирующей операции с целью вторичной профилактики кровотечений из варикозных вен пищевода изучена в 4 контролируемых исследованиях более чем у 400 больных. При последующем наблюдении на протяжении 3 лет умерло 49% оперированных больных (послеоперационная летальность в течение 1 мес составила 11%) и 59% пациентов контрольной группы. В течение этого времени кровотечения возникли у 58% неоперированных больных и лишь у 8% пациентов после шунтирующей операции. Таким образом, эта операция снижает риск возникновения кровотечений. Однако ее влияния на выживаемость больных не отмечено. Склерозирующая терапия. Многочисленные исследования были посвящены эффективности повторного склерозирования стенки пищевода с целью вторичной профилактики кровотечений из варикозных вен. За'прошедшие годы опубликовано более 10 контролируемых исследований по этой теме. Результаты некоторых работ представлены в табл. 114. В ряде работ подтверждено увеличение выживаемости больных; другие авторы достоверных различий в этом плане не отмечали. Мета-анализ представленных исследований показал, однако, что склерозирующая терапия является эффективным методом профилактики повторных кровотечений и при применении данного метода число смертельных исходов снижается на 25% по сравнению с контрольной группой. Если рассматривать эффективность склерозирующей терапии при кровотечениях из варикозных вен в зависимости от состояния функции печени, то можно отметить, что у больных циррозом класса А и В по Чайльду повторное склерозирование увеличивает продолжительность жизни. Этого эффекта нет у больных на декомпенсированной стадии цирроза печени (класс С по Чайльду). Контролируемые исследования эффективности склерозирующей терапии у больных с кровотечениями из варикозных вен пищевода  Чем хуже функциональное состояние печени, тем чаще лечение бывает неэффективным. С практической точки зрения важно указать на то, что одновременное назначение сукральфата или пропранолола на фоне длительной терапии с применением склерозирования варикозных вен не приводит к снижению частоты рецидивов кровотечения. Инъекции склерози-рующего препарата рекомендуется проводить еженедельно до максимально полного устранения варикозных вен. При проведении склерозирующей терапии нужно считаться с возможностью развития варикозных вен фун-дального отдела желудка, хотя это бывает сравнительно редко (2—7%). Что предпочтительнее для профилактики рецидивов кровотечений: склеротерапия или хирургическая операция? В 5 исследованиях было проведено сравнение эффективности эндоскопического склерозирования и шунтирующей операции с целью профилактики рецидивов кровотечений. После элективной шунтирующей операции частота рецидивов кровотечений существенно ниже (0-19%), чем после склеротерапии (55—75%). Для полного запустевания варикозных вен пищевода необходимо приблизительно 2—3 мес, а в последующем примерно у половины больных вновь появляются варикозные вены. Это могло служить причиной рецидивов кровотечений, отмеченных в указанных работах. Оба метода значительно различаются по частоте печеночной энцефалопатии, которая после шунтирующей операции (дистальный спленореналь-ный шунт) значительно выше, чем после склерозирующей терапии. Напротив, летальность в раннем и позднем периоде после применения обоих методов одинакова. Изменится ли ситуация после введения в клиническую практику лигирования («перевязки») варикозных вен, которое в плане частоты рецидивов кровотечений выгодно отличается от склерозирующей терапии, покажет будущее. После успешной остановки кровотечения с помощью первичных мероприятий (как правило, неотложная эндоскопия и склерозирование варикозных вен) мы продолжаем длительную склерозирующую терапию вплоть до полного исчезновения или, по крайней мере, до значительного уменьшения варикозных вен. Мы руководствуемся результатами недавно опубликованного мета-анализа, в котором критически оценивались все рандомизированные клинические исследования и сделан вывод, что длительное лечение приводит к уменьшению летальности. Если, однако, у больного на фоне такой длительной терапии возникает более 2 рецидивов кровотечения, то мы прибегаем к проведению шунтирующей операции, внутрипече-ночному портосистемному шунтированию через яремные вены (TIPS) или к трансплантации печени. ВНУТРИПЕЧЕНОЧНОЕ ПОРТОСИСТЕМНОЕ ШУНТИРОВАНИЕ ЧЕРЕЗ ЯРЕМНЫЕ ВЕНЫ TIPS представляет собой шунт (бок в бок), который обеспечивает сообщение между основной ветвью воротной вены и печеночной веной (рис. 75). Предпосылкой для клинического применения этого метода послужило 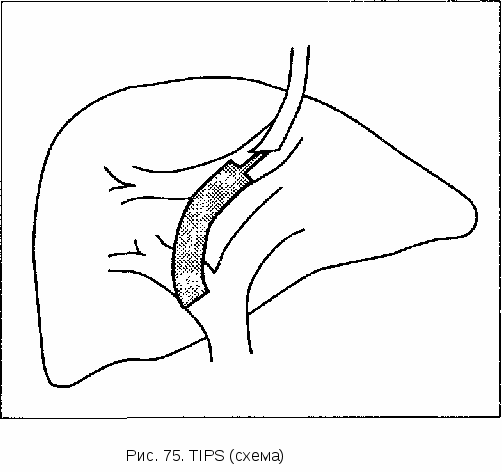 создание в середине 80-х годов растяжимых сосудистых протезов (стентов), благодаря которым можно долго поддерживать хорошее функционирование внутрипече-ночных шунтов. Технически эта манипуляция проводится следующим образом: после катетеризации печеночной вены через яремную вену с помощью специальной пункционной иглы через катетер, находящийся в печеночной вене, делают пункцию внутрипеченочной ветви воротной вены. Ткань, которая располагается между печеночной веной и ветвью воротной вены, дилатируется с помощью баллонного катетера. В конце вводят стент Пальмаза (Palmaz), который расширяется до 8—14 мм. Применяют стент Пальмаза и стент Уолла (Wall), который более гибкий. Некоторые авторы отдают предпочтение стенту Уолла, считая его более удобным. Каковы показания для проведенияTIPS? Наиболее частым показанием служит профилактика рецидивов кровотечений из варикозных вен пищевода или желудка, а также асцит, рефрактерный к лечению, и синдром Бадда-Киари. В качестве промежуточного этапа лечения TIPS применяется у больных с портальной гипертензией, ожидающих трансплантации печени. В таких случаях TIPS имеет существенные преимущества перед хирургической шунтирующей операцией. Кроме того, у больных после декомпрессии с помощью TIPS благодаря быстрому снижению давления в системе воротной вены достоверно уменьшалась потребность в инфузионной терапии по сравнению с пациентами контрольной группы, у которых TIPS не проводилось. Опыт проведения TIPS при острых кровотечениях из варикозных вен еще невелик. Американские авторы показали, что при применении этого метода остановка активного кровотечения наблюдается у 90% больных, а у 10—20% пациентов возникают рецидивы кровотечения. Какие противопоказания нужно учитывать? К противопоказаниям относятся тяжелая печеночная недостаточность (с повышением уровня билирубина выше 10 мг/дл и снижением показателей пробы Квика ниже 20%) и печеночная энцефалопатия (вне связи с предшествующим кровотечением). Последнее противопоказание очень существенно, поскольку после применения TIPS, как и после других шунтирующих операций, достаточно часто возникает энцефалопатия (около 15%)! Другие противопоказания — нарушения проходимости сосудов (нарушение проходимости полой вены, тромбоз воротной вены и т.д.) и тяжелые сопутствующие заболевания (в частности, резко выраженная сердечная недостаточность). Какие возможны осложнения? В качестве осложнений TIPS отмечались печеночная энцефалопатия, стенозы и рецидивы кровотечений. Частота энцефалопатии составляет 15— 20%, частота рецидивов кровотечений — 10—19%. У 9% пациентов наблюдаются окклюзионные осложнения со стороны шунта. Через 1 год после TIPS в значительной части случаев (до 40%) развивается стенозирование, которое, однако, устранимо. У 100 больных с кровотечением из варикозных вен пищевода на фоне цирроза печени летальность при применении TIPS не по экстренным показаниям составила 1%, ранняя летальность (в течение 4 нед) — 2%. Выживаемость больных через 1 год равна 85%. Среди 20 больных с асцитом, рефрактерным к лечению, полная ликвидация асцита была достигнута в 70% случаев. Вопрос о том, можно ли уменьшить относительно высокую частоту энцефалопатии путем снижения тока крови через шунт, нуждается в уточнении. Может ли устранение портальной гипертензии (как причины асцита) с помощью длительной имплантации TIPS помочь в рефрактерных случаях портального асцита, покажет будущее. Медикаментозная вторичная профилактика. Многие годы предпринимаются попытки профилактики рецидивов кровотечений с помощью снижения давления в воротной вене блокаторами бета-рецепторов. Во многих исследованиях в качестве препарата выбора использовался пропранолол в дозе, урежающей пульс на 25% по отношению к исходным показателям. Эффект пропранолола основан на уменьшении кровотока в сосудах органов брюшной полости. При названном выше урежении пульса давление в портальной системе снижается примерно на 30%. Правда, это действие прослеживается не у всех больных. На основании концентрации пропранолола в сыворотке или частоты пульса нельзя судить о том, происходит ли действительное снижение давления в портальной системе. Возможно, это объясняет, почему результаты использования пропранолола для вторичной профилактики кровотечений из варикозных вен пищевода столь противоречивы. По-видимому, можно считать установленным, что важную роль в эффективности пропранолола играют время включения больного с состоявшимся кровотечением в проспективное исследование, а также в первую очередь функциональное состояние печени. Это становится очевидным при анализе первых данных французских авторов, которые отметили рецидивы кровотечений у 67% больных, получавших плацебо, и лишь у 14% пациентов, принимавших пропранолол. При оценке этих хороших на первый взгляд результатов надо, однако, иметь в виду, что в работу была включена очень селективная группа больных (72% пациентов относились к классу А по Чайльду, 28% больных — к классу В). Если в анализ включить всех больных и увеличить, таким образом, общее число наблюдений Таблица 115 Профилактика рецидивов кровотечений из варикозных вен пищевода (поJ.P.Villeneuves:Hepatology 1985) n = 77 больных через 1 год Кровотечения отсутствуют Выжившие больные Бета-блокаторы Плацебо Бе га- блокаторы Плацебо Класс А по Чайльду Класс В по Чайльду Класс С по Чайльду 12% 50% 38% за счет пациентов с циррозом печени класса С по Чайльду, то различия числа больных без кровотечения и выживаемости пациентов в обеих группах исчезают (табл. 115). Результаты 8 исследований в 1984-1990 гг., в которых изучалась эффективность бета-блокаторов в профилактике рецидивов кровотечений, показала, что частота таких кровотечений на фоне лечения бета-блокато-рами уменьшалась. Правда, данные отдельных исследований значительно различались. Эти благоприятные результаты вступают в противоречие с данными мета-анализа рандомизированных исследований, который не выявил достоверных различий в общих показателях летальности при терапии бета-блокаторами (хотя показатели летальности от кровотечений снижались) (табл. 116). |
