МОНОГРАФИЯ Гепатит и последствия гепатита. Майер К.-П (в word). Гепатит и последствия гепатита Практич рук. Пер с нем. Под ред. А. А. Шепулина. М. Гэотар медицина, 1999. 432 с
 Скачать 6.25 Mb. Скачать 6.25 Mb.
|
|
Результаты применения ЧИЭ у больных с одиночными ГЦК менее 5 см в диаметре (например, маленькими частичками желатина). Как правило, курс лечения включает в себя несколько процедур ТАХЭ с интервалами 3 мес. Решение о проведении каждой процедуры принимается на основании данных динамического обследования больных с использованием ультрасонографии, спиральной компьютерной томографии с контрастным препаратом, а также определением АФП. Вопрос о применении ТАХЭ ставится у больных с неоперабельными опухолями, когда невозможна чрескожная инъекция этанола. Как правило, это пациенты с опухолью более 5 см в диаметре или с множественными опухолями (их суммарный диаметр не должен превышать 12 см). ТАХЭ противопоказана у больных циррозом печени класса С по Чайльду, у пациентов с рефрактерным асцитом и содержанием билирубина выше 3 мг/дл, а также при непроходимости основного ствола воротной вены. После ТАХЭ может развиться так называемый постэмболизационный синдром, включающий в себя тошноту, рвоту, лихорадку, преходящее повышение уровня трансаминаз и воспалительных маркеров, а также временное ухудшение функции печени. Исследование итальянских авторов, в котором в качестве группы сравнения взяты больные, наблюдавшиеся прежде, показало с помощью ТАХЭ существенное увеличение продолжительности жизни пациентов. Годичная выживаемость возрастала с 18 до 64%, а трехлетняя выживаемость — с 5 до 27%. По данным французского исследования, годичная и двухлетняя выживаемость больных, в лечении которых применялась TAXSJ, составила, соответственно, 59 и 30%, а все пациенты, не получавшие лечения, умерли в течение 1-го года. Однако результаты другого проспективного контролируемого исследования, проведенного у 50 больных, не подтвердили повышения выживаемости пациентов с ГЦК при применении ТАХЭ. Несмотря на достоверное уменьшение опухоли и снижение уровня АФП, у больных с ГЦК, в лечении которых использовалась ТАХЭ, параллельно ухудшалось функциональное состояние печени, в результате чего двухлетняя выживаемость (38%) оказалась не намного выше, чем у пациентов, влечении которых ТАХЭ не применялась. Результаты последнего контролируемого рандомизированного исследования, проведенного испанскими авторами у 80 больных, а также данные аналогичных французских исследований, проведенных у 73 пациентов, также продемонстрировали лишь частичную эффективность ТАХЭ, выражавшуюся в уменьшении опухоли без увеличения выживаемости. Таким образом, в настоящее время необходимо более четко идентифицировать больных с ГЦК, в лечении которых ТАХЭ может оказаться эффективной. 14.4.3.5. НОВЫЕ МЕТОДЫ ЛЕЧЕНИЯ Альтернативой местным инъекциям этанола в лечении ГЦК можно считать чрескожные инъекции горячего раствора хлорида натрия или 50% раствора уксусной кислоты. По данным одного исследования, терапевтическая эффективность инъекций уксусной кислоты оказалась аналогичной таковой ЧИЭ; согласно результатам последующего исследования, она оказалась даже более высокой, что связывалось с лучшей по сравнению с алкоголем диффузией уксусной кислоты через септы опухоли и ее капсулу. Время покажет, подтвердятся ли эти предварительные результаты. Применение других альтернативных методов местного лечения (в частности, неоперабельных опухолей небольших размеров), к которым относятся различные технические модификации термо- и криоаблации (радиочастотная тканевая аблация, микроволновая коагуляция и др.), дало первые обнадеживающие результаты. Однако они также нуждаются в подтверждении в контролируемых исследованиях. В 3 исследованиях отмечена высокая эффективность комбинации ТАХЭ и ЧИЭ, позволившей снизить частоту рецидивов и даже достоверно повысить (по данным одного из исследований) выживаемость больных. В настоящее время изучаются стратегические возможности использования в лечении ГЦК методов генной инженерии. К ним относятся замена гена (например, с помощью внедрения нормального тумор-супрессорного гена р-53), повышенная трансдукция гена, экспрессирующего цитокины (такие, как ТНФ-а или ИЛ-2), внутримышечное введение ДНК с целью индукции цитотоксического иммунного ответа против антигенов опухоли (например, АФП). Эти методы остаются предметом научных исследований, и об их клиническом применении в настоящее время речь не идет. 14.4.4 АЛГОРИТМ ПРАКТИЧЕСКИХ ДЕЙСТВИЙ 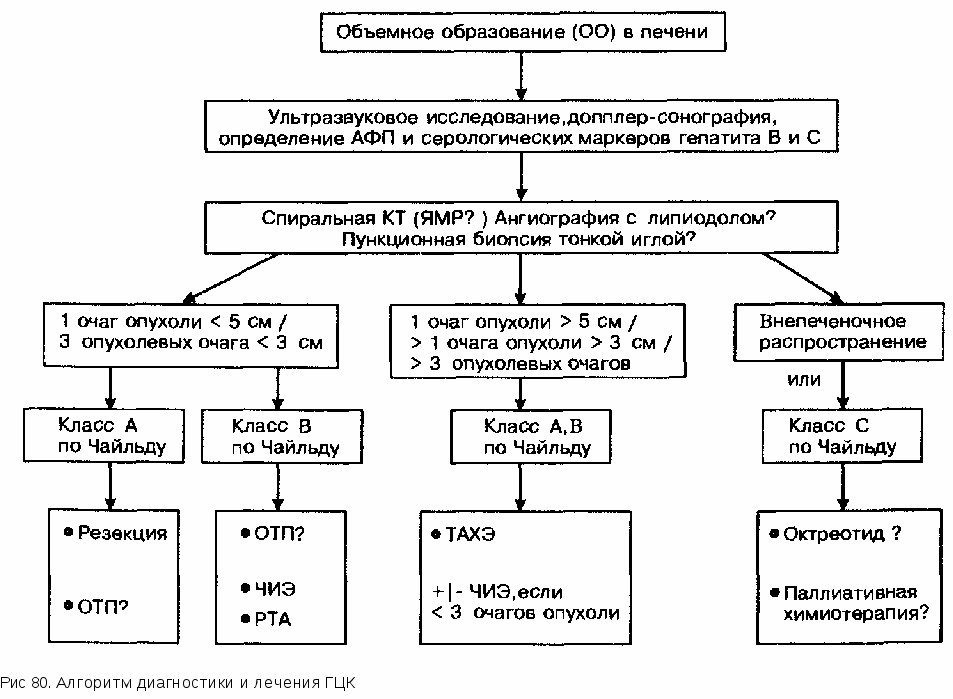 На рис. 80 представлен алгоритм действий, которого следует придерживаться при диагностике и лечении ГЦК. При лечении больных с одиночными ГЦК менее 5 см в диаметре или несколькими (меньше 3) опухолевыми очагами менее 3 см в диаметре методом выбора следует считать резекцию опухоли. У больных с ГЦК небольших размеров и далеко зашедшей стадией цирроза печени (класс В по Чайльду) целесообразно обсуждать возможность трансплантации печени. При ее невозможности проведения применяются местные методы лечения, например, ЧИЭ или РТА. При опухолях более значительных размеров или множественных опухолевых очагах можно использовать химиотерапевтичес-кую эмболизацию, дополняя ее в случаях получения местного эффекта ЧИЭ или РТА. На далеко зашедших стадиях опухоли или при циррозе печени класса С по Чайльду предпринимаются попытки паллиативного лечения, включающего в себя применение октреотида или химиотерапии (в рамках исследовательских программ). 15. ПЕЧЕНЬ И БЕРЕМЕННОСТЬ 15.1. ВВЕДЕНИЕ Тяжелые заболевания печени редко встречаются при беременности (менее чем у 0,1% всех беременных). С практической точки зрения целесообразно обсуждать беременность у женщин, имеющих исходное заболевание печени, заболевания печени, которые неспецифичны для беременности, и заболевания печени, которые встречаются только при беременности. Ниже мы остановимся на характеристике некоторых наиболее значимых заболеваний каждой из этих групп. 15.2. БЕРЕМЕННОСТЬ У ЖЕНЩИН С ПРЕДШЕСТВУЮЩИМИ ЗАБОЛЕВАНИЯМИ ПЕЧЕНИ У женщин с хроническими заболеваниями печени часто выявляется недостаточность функции яичников, поэтому беременность наступает редко. Если тем не менее беременность развивается, то приходится решать вопрос о степени риска для матери и плода. Можно исходить из того, что уже наступившая беременность не настолько ухудшает течение предшествующего заболевания печени, чтобы ставить показания к ее обязательному прерыванию. Правда, в каждом конкретном случае чрезвычайно трудно оценить степень индивидуального риска (в частности, в отношении развития осложнений со стороны печени), поскольку сравнительные исследования этого аспекта проблемы отсутствуют. Все же в литературе опубликованы отдельные данные, касающиеся течения определенных заболеваний печени при беременности. Кровотечения из варикозных вен пищевода наблюдаются у 18—32% (и более) женщин с манифестными формами цирроза печени и портальной гипертензией. Материнская заболеваемость и смертность в названной группе риска значительно повышены. Часто бывает самопроизвольное прерывание беременности. Однако дети таких матерей, родившиеся живыми, обычно здоровы и развиваются нормально. Описаны отдельные наблюдения беременности у пациенток с аутоиммунным хроническим гепатитом. Случаев материнской смерти, а также значительного ухудшения течения хронического гепатита в период беременности не отмечалось. Правда, у этих больных также определялась высокая частота невынашивания беременности. Во многих случаях (до 30%) наблюдались преждевременные роды. Представляет интерес тот факт, что во время беременности у таких пациенток продолжалась кортикостероидная терапия (иногда даже в более высоких дозах), обусловленная возрастанием активности гепатита. Имеются лишь единичные сообщения о беременности при тяжелом циррозе печени на фоне хронического вирусного гепатита В и С. У этих немногочисленных пациенток прогрессивно ухудшалась функция печени. Основной причиной смерти была печеночная кома. Врожденная метаболическая гепатопатия типа болезни Вильсона диагностируется обычно уже в детском и юношеском возрасте. Введение в клиническую практику лечения D-пеницилламином (DPA) решающим образом улучшило прогноз заболевания. При непрерывном применении DPA ожидаемая продолжительность жизни этих больных не отличается в настоящее время от таковой в популяции. Естественно, что проблема беременности у пациенток с болезнью Вильсона приобретает важное практическое значение. Если у нелеченых женщин с клинически манифестными формами болезни Вильсона часто отмечаются аменорея и бесплодие, то беременность у женщин с бессимптомной болезнью Вильсона, а также у пациенток, начавших своевременное лечение (до развития цирроза печени), не представляет большой редкости. Во время беременности терапию DPA необходимо продолжать. В последние 6 недель беременности рекомендуется снизить дозу DPA до 250— 500 мг/сут. Тем самым, по крайней мере, в течение ограниченного времени достигается достаточный эффект в отношении выведения меди. После завершения беременности пациентки должны продолжать лечение DPA в обычных дозах. К настоящему времени описаны наблюдения 65 детей, матери которых страдали болезнью Вильсона и в большинстве случаев получали продолжительную терапию DPA. Отрицательного влияния DPA на детей не отмечено. Во время беременности целесообразно продолжать терапию пиридоксином. Альтернативной возможностью лечения болезни Вильсона является применение триэтилентетрамина гидрохлорида. Наблюдения, включавшие 7 женщин, у которых в общей сложности было 11 беременностей, также подтвердили эффективность и безопасность данного препарата. Наряду с анамнестическими и клинико-неврологическими данными важную роль в диагностике болезни Вильсона играет определение церулоплаз-мина в сыворотке (см. главу «Болезнь Вильсона»). Во время беременности концентрация церулоплазмина в сыворотке, как правило, возрастает. Однако из этого не следует делать вывод о нормализации функционального состояния печени и возможности прекращения лечения DPA! 15.3. ЗАБОЛЕВАНИЯ ПЕЧЕНИ, НЕСПЕЦИФИЧНЫЕ ДЛЯ БЕРЕМЕННОСТИ Большинство случаев желтухи во время беременности связаны с воспалительными изменениями печени. У 40% из 654 пациенток с желтухой предполагали ее вирусную этиологию. Однако точная частота вирусного гепатита во время беременности остается неизвестной. Восприимчивость беременных к ВГ идентична таковой у небеременных женщин и у мужчин. Частота вирусного гепатита во всех триместрах беременности остается примерно одинаковой. Симптоматика, клиническое течение, частота осложнений и прогноз вирусного гепатита у беременных не отличается от таковых у небеременных женщин. Единственным исключением является гепатит Е, который в странах Центральной Европы встречается чрезвычайно редко. 15.4. ЗАБОЛЕВАНИЯ ПЕЧЕНИ, ВСТРЕЧАЮЩИЕСЯ ТОЛЬКО ПРИ БЕРЕМЕННОСТИ Некоторые заболевания печени являются специфичными для беременности. Наиболее опасным среди них следует признать острую жировую печень беременных (ЖПБ). Прежде думали, что острая ЖПБ как катастрофическое событие при беременности встречается очень редко. Ее прогноз считался чрезвычайно серьезным. Было распространено мнение, что пациентки с острой ЖПБ выживают лишь в исключительных случаях. Сообщения о выздоровлении от острой ЖПБ отождествлялись, как правило, с ошибочным диагнозом. Положение о низкой частоте ЖПБ и чрезвычайно высокой летальности таких пациенток подверглось в последние годы существенному пересмотру. Это заболевание диагностируется в настоящее время чаще, чем прежде. Показатели выживаемости больных стали сейчас существенно более высокими. Острая ЖПБ включается в группу «микровезикулярных жировых поражений печени» (табл. 137), при которых гистологически набухшие гепато-циты содержат микровезикулярные капли жира. Это сопровождается существенным нарушением функций митохондрий и рибосом гепатоцитов. Клинические проявления острой ЖПБ очень различны. Наряду с почти полностью бессимптомными случаями заболевания и пациентами с желтухой встречаются больные, имеющие все клинические признаки фульминантной печеночной недостаточности (табл. 138). Результаты физикального обследования больных при поступлении в клинику, как правило, нехарактерны. Надо иметь в виду, что «сосудистые звездочки» и пальмарная эритема часто встречаются при беременности и отнюдь не сигнализируют о заболевании печени. Как и клинические проявления, результаты первоначальных лабораторных исследований могут быть весьма различными. Наблюдается повышение уровня щелочной фосфатазы и трансаминаз. Концентрация мочевой Таблица 137 Микровезикулярные жировые поражения печени Острая ЖПБ Синдром Рейе (Reye) Поражения, обусловленные приемом тетрациклина Врожденные дефекты ферментов цикла мочевины Дефект окисления жирных кислот  Клиническая картина острой ЖПБ (по R.A.van Dyke, 1990) кислоты, которая в III триместре беременности обычно снижена, оказывается повышенной в результате распада нуклеиновых кислот в некротизи-рованных гепатоцитах. Важно отметить, что повышение концентрации мочевой кислоты может обнаруживаться на очень ранней стадии заболевания (у некоторых больных — даже до появления первых клинических симптомов острой ЖПБ). В отличие от эклампсии гипербилирубинемия не сопровождается признаками гемолиза. Часто бывают тромбоцитопения и повышение содержания нейтрофилов. Описаны случаи повышения числа лейкоцитов более 50 000! Напротив, активность трансаминаз, как правило, возрастает очень умеренно, оставаясь обычно ниже 500 ЕД/л. Анемия наблюдается только у больных с кровотечением или синдромом диссемини-рованного внутрисосудистого свертывания. Клинически острую ЖПБ можно заподозрить в тех случаях, когда у женщины в III триместре беременности появляются признаки нарушения функций печени. Вероятность данного заболевания возрастает при возникновении симптомов печеночной недостаточности. В указанных ситуациях рекомендуется проведение КТ печени, которая подтверждает диагноз жировой инфильтрации печени. Имеются указания, что и ультразвуковой метод исследования высоко чувствителен в распознавании незначительно или умеренно выраженной жировой инфильтрации печени. Следует, однако, отметить, что нормальная ультрасонографичес-кая картина еще не исключает острой ЖПБ и потому не может служить аргументом в пользу отсрочки родоразрешения. Если у беременной сохраняются нормальные показатели времени кровотечения и свертывания, то в неясной ситуации с дифференциально-диагностической целью можно провести биопсию печени. При соответствующей окраске замороженного среза морфолог выявляет характерные (хотя и не патогномоничные) гистологические изменения. Какие дифференциально-диагностические вопросы следует решать при подозрении на острую ЖПБ? Круг заболеваний, требующих дифференциальной диагностики с острой ЖПБ в III триместре, оказывается достаточно узким. В этой ситуации могут обсуждаться лишь вирусный гепатит или тяжелый алкогольный гепатит. Конечно, во время беременности не исключены острый холецистит и острый холангит, но эти заболевания не сопровождаются признаками печеночной недостаточности или нарушением свертываемости крови. Вирусный гепатит с фульминантным течением может создать значительные дифференциально-диагностические сложности. Однако выраженный лейкоцитоз, свойственный острой ЖПБ, тромбоцитопения и относительно невысокая активность трансаминаз (в большинстве случаев ниже 500 ЕД/л) не характерны для ранней стадии вирусного гепатита. Какими возможностями лечения мы в настоящее время располагаем? До сих пор нет сообщений о том, что течение острой ЖПБ может улучшиться до родоразрешения. Скорейшее родоразрешение больной с последующим тщательным наблюдением за ее состоянием по-прежнему считается средством выбора. К настоящему времени мы располагаем только одним сообщением, в котором описывается развитие у женщины после родов клинической картины, напоминающей таковую при острой ЖПБ. Остается в силе общепринятое мнение, что прерывание беременности совпадает по времени с регрессией клинических симптомов острой ЖПБ. На другие формы поражения печени при беременности (см. выше), например, острую печеночную недостаточность, развившуюся при фульминантном течении вирусного гепатита, быстрое родоразрешение не влияет. Лечение поражения печени у матери осуществляется по тем же принципам, что и при печеночной недостаточности другого генеза. Синдром диссеминированного внутрисосудистого свертывания развивается у матери достаточно часто, является одним из наиболее опасных осложнений острой ЖПБ и нередко сопровождается массивным кровотечением. В подобных случаях показано переливание свежезамороженной плазмы, цельной крови и антитромбина III. Гепаринотерапия не рекомендуется. Если, несмотря на немедленное родоразрешение, функция печени продолжает ухудшаться, то в некоторых случаях последним средством лечения (ultima ratio) остается трансплантация печени. До сих пор нет указаний на то, что в печени плода развиваются те же изменения, что и в материнском органе. Печеночная недостаточность не считается причиной гибели плода. Показатели функциональных печеночных тестов новорожденных, родившихся от матерей с острой ЖПБ, как правило, являются нормальными. Тем не менее у новорожденных часто отмечается тяжелая гипогликемия, которая требует соответствующего лечения. Прогноз острой ЖПБ, как уже отмечалось выше, долго считался исключительно серьезным как для ребенка, так и для матери. С середины 80-х годов выживаемость существенно улучшилась (табл. 139). Эти обнадеживающие результаты объясняются в первую очередь своевременным распознаванием заболевания, ранним родоразрешением и совершенствованием методов интенсивной терапии, применяемых при лечении как матери, так и ребенка. Как и в случаях выживания больных при фульминантном гепатите, у всех женщин, перенесших острую ЖПБ, показатели функционального состояния печени полностью нормализуются, и нет оснований опасаться развития хронической печеночной недостаточности. Клиническое
|
