Хирургическе швы. Хирургические швы
 Скачать 4.3 Mb. Скачать 4.3 Mb.
|
|
Глава 6. МЕХАНИЧЕСКИЙ ШОВ. Показания: важную роль играет малая потеря крови при использовании сшивающих аппаратов, повышение асептичности операции и значительное сокращение времени наложение шва. Скрепочный шов. Скрепочный шов получает все большее распространение в мире. Механический шов при вмешательстве на различных органах заметно облегчает технику операций. При этом, благодаря применению специальных конструкций аппаратов и формы скрепок, достигается достаточная надежность соединения тканей. Наиболее совершенные виды сшивающих аппаратов, производимых фирмой «USSC», удобны в обращении и позволяют контролировать такие параметры шва, как степень компрессии тканей, их сопоставление, а также обеспечивают сохранение питания соединенных друг с другом тканей. Это дает возможность полностью отказаться от перитонизации швов (так называемый открытый механический шов). Использование наиболее распространенных отечественных сшивающих аппаратов (УКЛ, ПКС, УО, УДО), работающих на принципе затягивания винтового механизма, требует дополнительной перитонизации шва. Принцип скрепочного шва заключается в наложении двух рядов скрепок, которые плотно соединяют сшиваемые ткани. Скрепки обычно 43 накладываются в шахматном порядке (рис.44). Скрепки инертны к тканям организма, не рассасываются и сохраняются в течение всей жизни. Одной из наиболее важных проблем механического шва является выбор материала, из которого изготовляются скрепки. Ранее широко использовавшиеся танталовые скрепки, заменяются более прочными титановыми. К тому же, последние не мешают выполнению в послеоперационном периоде таких исследований, как компьютерная томография. Последним словом в технологии механического шва является применении синтетических рассасывающихся скрепок (Polysorb) которые в сроки около 180 суток полностью растворяются в организме. Принцип соединения тканей металлическими и рассасывающимися скрепками разный (рис. 45). Скрепки широко применяются не только для ушивания тканей и наложения анастомозов, но для лигирования (клипирования) сосудов, бронхов, протоков, ушивания апоневроза, кожи. 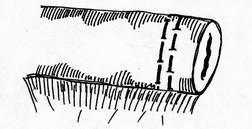 Рис. 44. Скрепочный шов заключается в наложении двух рядов скрепок в шахматном порядке.  Рис.45. 1) вид металлической скрепки и принцип соединения ткани 2) синтетическая рассасывающаяся скрепка соединяет ткани по-другому. 44 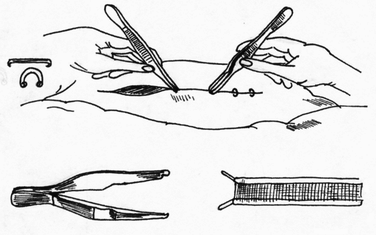 Рис.46. Наложение скобок Мишеля Наложение одиночных швов с помощью металлических скобок Мишеля показано на рис.46. Глава 7. КИШЕЧНЫЕ ШВЫ. Операции на органах пищеварения занимают в хирургической клинике первое место среди всех оперативных вмешательств. Одной из главных причин неблагоприятных исходов операций является несостоятельность кишечного шва. Адекватность выполнения шва имеет большое значение как для непосредственного исхода операции, так и для отдаленных результатов ее. Кишечные швы - понятие собирательное, относящееся к соединению тканей любого отдела пищеварительного тракта, начиная с пищевода и закачивая прямой кишкой. Это связано с тем, что особенности, свойственные различным отделам желудочно – кишечного тракта, не оказывают решающего влияния на характер заживления соустий. Процесс заживления хирургических ран на различных отделах пищеварительного тракта в своих основных чертах идентичен. 45 Показания: травматизация отделов желудочно-кишечного тракта, опухоли, ранения. Требования: - накладывать с помощью круглых игл; - сопоставлять однородные ткани; - полностью совмещать одинаковые сегменты кишечной стенки; - обеспечивать полную герметичность; - обеспечивать достаточную механическую прочность; - сближать абсолютно свободные поверхности, не спаянные с соседними тканями (шов, наложенный на натянутых тканях, приводит к несостоятельности в среднем на 3-4-ый день после операции), сохранять васкуляризацию соединенных поверхностей (нити должны проводиться параллельно сосудам кишечника); - обеспечивать безукоризненный гемостаз сшиваемых поверхностей; - минимально сужать просвет кишки. Хирургические инструменты: общехирургические наборы для операции, ранорасширители, элекрокоагуляторы, дренажные трубки. Шовный материал: для наложения сквозных и непрерывных швов используют рассасывающийся материал как для внутреннего, так и для наружного ряда. Для узловых швов может быть использован как рассасывающийся шовный материал, так и нерассасывающийся (капрон). Классификация кишечных швов. I. По используемым средствам: - ручные швы; - механические швы (с использованием сшивающих аппаратов). II. По отношению к просвету кишки: 1) непроникающие (асептические) - нить не проникает в просвет кишки: - серозный – захватывается только серозная оболочка; - серозно-мышечный - захватываются серозная и мышечная оболочки: - серозно-мышечно-подслизистый - без захвата слизистой оболочки. 2  ) проникающие (инфицированные) - нить проходит через слизистую оболочку и находится в просвете кишки: ) проникающие (инфицированные) - нить проходит через слизистую оболочку и находится в просвете кишки:
III. По количеству рядов: - однорядные с использованием рассасывающихся нитей; - многорядные (двух-, трех- и даже четырехрядные), которые захватывают либо каждый из футляров отдельно, либо оба футляра вместе. IV. Пoметодике наложения: - отдельные узловые; - П-образные; - непрерывные (накладывают одной длинной нитью) швы; - непрерывно-узловые (накладывают двумя концами одной длинной нити, которую после каждого стежка завязывают в узел) швы. V. По сопоставлению тканей после затягивания шва: - краевые швы - в шов проходит край разреза стенки кишки; - вворачивающие швы, обеспечивающие соприкосновение сшиваемых участков серозными оболочками; - выворачивающие швы, обеспечивающие соприкосновение сшиваемых участков слизистыми оболочками; - комбинированные вворачивающиеся-выворачивающиеся швы. VI. По используемому шовному материалу: - кетгутовые; - шелковые; - синтетические; а) монофильные; б) полифильные; - вязаные; - крученые. VII. Пoиспользуемым иглам: - обычные; - атравматические. VIII. По способам наложения швов и формирования анастомозов: - открытый способ, который осуществляется при вскрытом просвете полого органа; - закрытый способ, при котором швы накладывают до вскрытия просвета пищеварительного тракта. Анатомические стенки кишки. Стенка тонкой кишки состоит из слизистого, подслизистого, мышечного слоев. Со всех сторон петли тонкой кишки покрыты брюшной. Двенадцатиперстная кишка расположена забрюшинно. Брюшина прилежит к кишке спереди, кроме тех мест, где ее пересекает корень поперечной ободочной кишки и корень брыжейки тонкой кишки. Начальный отдел двенадцатиперстной кишки - ее ампула покрыта брюшиной со всех сторон. Тощая и подвздошная кишки со всех сторон покрыты брюшиной (лежат интраперитонеально), которая образует наружную серозную оболочку, ее стенки, распологающуюся на тонкой субсерозной основе. Толстая кишка по-разному покрыта брюшиной: интраперитонеально расположены петля сигмовидной кишки, слепая, поперечная ободочная кишки; остальные части (восходящая, нисходящая ободочные, прямая кишка) сращены с задней брюшной стенкой и не покрыты брюшиной. На покрытые брюшиной указанные отрезки тонкой и толстой кишок можно наложить серозно-мышечные швы, препятствуя тем самым проникновению инфекции из просвета кишки в брюшную полость. При наложении кишечных швов на части кишки, покрытых серозной оболочкой, может произойти прорезывание этих швов и нарушение герметичности. Основные принципы наложения кишечных швов: - строгое соблюдение широкого серо-серозного соприкос- 49 новения 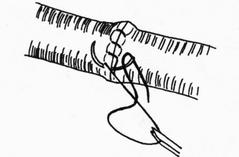 сшиваемых поверхностей и адаптация краев подслизистого слоя; сшиваемых поверхностей и адаптация краев подслизистого слоя;- техника наложения кишечного шва должна учитывать футлярный принцип строения пищеварительного канала;
- сопоставление слизистых оболочек, что защищает линию шва, от проникновения постоянно обитающих в просвете кишечной трубки бактерии;
- размер захваченного в шов участка слизистой (чем ближе к краю разреза проведен шов, тем менее наносится слизистой оболочке травма); - сила затягивания шва (чем больше сила затягивания, тем обширнее некроз и быстрее прорезывание шва); - направление стежков шва (обвивной краевой шов слизистой в большей степени способствует возникновению краевого некроза, чем шов, стежки которого накладываются параллельно линии соустья); - количество слоев, через которые проходит шовная нить (сквозной шов слизистой более травматичен, чем шов проведенный через слизисто-подслизистый слой или через один субмукозный слой). Для оценки качества кишечного шва необходимо использоватьследующие его характеристики: - механическая прочность; - проницаемость для микроорганизмов; - адаптация слоев кишечной трубки; - соприкосновение слизистых оболочек; - образование вала из ушитых тканей; - степень сужения соустья сразу после наложения швов; - фитильность лигатур; - интенсивность воспалительной инфильтрации в зоне швов; - ригидность анастомоза в первые дни после операции; - образование микроабсцессов; - степень спаечного процесса; - продолжительность регенерации тканей в зоне шва; - функциональная полноценность анастомоза; - частота несостоятельности шва; - течение послеоперационного периода. Выбор вида шва базируется, в основном, на результатах экспериментов, анализе клинического материала, традиционно сложившихся представлениях. Непрерывный шов. Сведения об узловом и непрерывном кишечном шве противоречивы. Сторонники непрерывного шва (рис.47) относят к достоинствам его большую герметичность, лучший гемостаз, экономию времени при формировании анастомоза, меньшую вероятность выпадения слизистой оболочки между швами. Недостатки непрерывного шва состоят в невозможности быстрого прорезывания шва в просвет кишки, а вследствие длительной задержки лигатур в стенке кишечной трубки в области операционной раны возникают нагноительные процессы, что способствует удлинению сроков регенерации. Кроме того, возникновению анастомозитов и 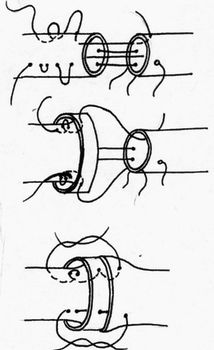 перианастомозитов способствует ухудшение кровоснабжения, перианастомозитов способствует ухудшение кровоснабжения, 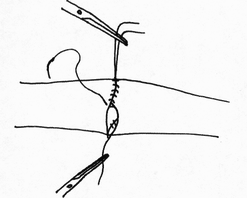 что наблюдается при применении непрерывного шва. Важно отметить также то, что стягивание краев раны непрерывным швом травмирует железы и вызывает сужение просвета кишки в области анастомоза. что наблюдается при применении непрерывного шва. Важно отметить также то, что стягивание краев раны непрерывным швом травмирует железы и вызывает сужение просвета кишки в области анастомоза.Узловой шов. Преимуществом узлового шва (рис.48) является возможность сохранения герметичности при развязывании одного узла за счет держащих соседних швов; узловые швы оказывают равномерное и незначительное натяжение нитей по периметру анастомоза, в меньшей степени нарушают кровообращение в линии соустья, незначительно деформируют просвет анастомоза. 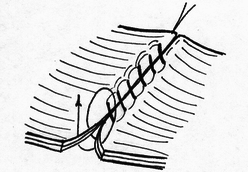 Рис.47. Непрерывный шов. 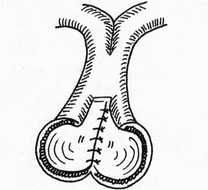 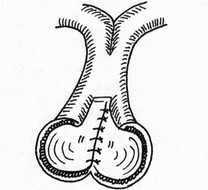 Рис.48. Узловой шов. 52 Двухрядный шов. 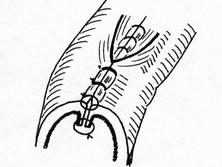 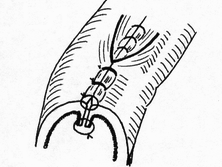   Рис. 49. Двухрядный шов Однорядный шов. 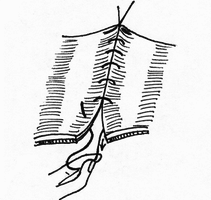  Рис. 50. Однорядный шов. Классифицируя швы (в частности двухрядные) по глубине захвата тканей стенки кишки можно выделить три разновидности, представленные на рис.51: а - серозно-серозные – в шов захвачена только брюшина; б - серозно-мышечные – захвачены брюшина и мышечная оболочка; в - сквозные – в шов захвачены брюшина, мышечная оболочка и подслизистый слой. 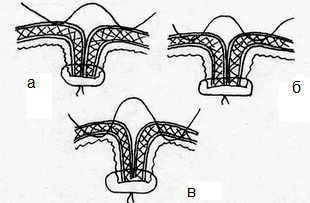    Рис.51. Разновидности кишечных швов. Краевой узловой шов Жобера. Иглу вкалывают на расстоянии 1 см от края раны со стороны серозной оболочки и выкалывают у края слизистой оболочки. На другом краю раны эту же нить проводят со стороны слизистой оболочки, вкалывая иглу у самого края раны и выкалывая на серозной оболочке на расстоянии 1 см от края (рис.52). При завязывании узла захватываемый в шов избыток тканей наружного футляра способствует вворачиванию краев раны и соприкосновению их серозных оболочек. 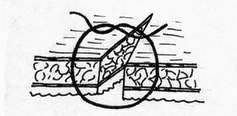 Рис.52. Сквозной краевой кишечный шов Жобера. Сквозной краевой шов Гамби (Gambee). Шов накладывают в тех случаях, когда нет опасности сужения анастомоза. Иглу вкалывают со стороны серозной оболочки на расстоянии 1,5-2 см от края. Проведя нить через все слои, иглу вкалывают на той же стенке со стороны слизистой оболочки и выкалывают на границе подслизистого слоя и мышечной оболочки. На другом краю раны нить проводят в обратном направлении: вкалывают иглу на границе мышечной оболочки и подслизистого слоя и выкалывают со стороны слизистой оболочки, после чего нить проводят изнутри кнаружи на серозную оболочку (рис.53). 56 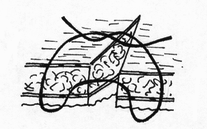 Рис.53. Сквозной краевой непрерывный шов Гамби (Gambee). Краевой непрерывный шов Альберта. Это внутренний краевой непрерывный шов, который накладывают через все слои кишки. Всегда является швом первого ряда. Шов Микулича-Радецкого. Непрерывный обвивной вворачивающий шов. Лигатуру прошивают через оба кишечных края, но при этом после наложения каждого стежка нить затягивают со стороны просвета полого органа, что приводит к вворачиванию краев разреза до полного соприкосновения серозных поверхностей. При этом нить проводится через края сшиваемых стенок по принципу слизистая-серозная, серозная, слизистая (рис.54). 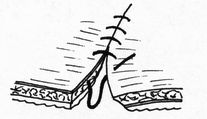 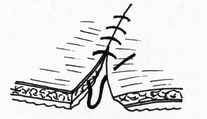 Рис.54. Непрерывный вворачивающий кишечный шов. Недостаток шва заключается в том, что по мере ушивания отверстия в стенке кишки затягивать нить со стороны просвета становится все тяжелее, а последние стежки приходится затягивать снаружи или заканчивать ушивание другим швом. Шов Шмидена (скорняжный шов). Непрерывный переменный обвивной (сквозной) вворачивающий шов. При использовании данного шва достигаются идеальная герметизация кишечной раны и остановка кровотечения из подслизистого слоя. Длинную нить проводят через все слои кишки в одном направлении. Иглу вкалывают со стороны слизистой оболочки кнаружи и выкалывают на серозной оболочке. Вначале прошивают один край со стороны слизистой оболочки кнаружи, затем – также со стороны слизистой оболочки кнаружи, другой стороны. После проведения нити через оба края ее затягивают с наружной стороны (рис.55). 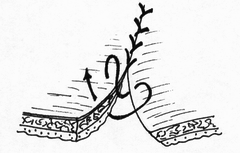 Рис.55. Шов Шмидена Шов Коннеля. Сквозной непрерывный П-образный вворачивающий шов. Иглу вкалывают со стороны серозной оболочки на расстоянии 0,5-0,7 см от края разреза. Нить проводят через все слои стенки кишки. Иглу выкалывают на слизистой оболочке с той же стороны (рис.56). При таком проведении лигатуры происходит хорошее вправление внутрь. Ширина стежка не должна превышать 1,2-1,3 см, т.е. стежок должен располагаться параллельно краю раны. При этом место для иглы на одном краю раны должно строго соответствовать месту её вкола на другом краю. При несоблюдении этого условия стенки кишки вворачиваются плохо, линия шва гофрируется и собирается в складки. Нить затягивают после прошивания обоих стенок. Во время наложения стежков ассистент постоянно удерживает нить в натяжении.  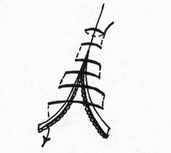 Рис.56. Шов Коннеля Шов Ревердена-Мультановского. Непрерывный сквозной обвивной шов взахлестку. Шов обеспечивает надежный гемостаз, чаще применяется для сшивания задних губ анастомоза. Накладывают его длинной кетгутовой нитью, которую проводят через обе стенки кишки и связывают. В последующем после прошивания обоих стенок иглу выкалывают через петлю нити, в результате чего при натяжении нити образуется захлестка, сдавливающая ткани. Ширина стежка не должна превышать 0,6-0,8 см (рис.57).  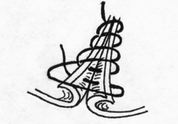 Рис.57. Шов Ревердена-Мультановского. Шов Ламбера. Иглу вкалывают и выкалывают на серозной поверхности с каждой стороны раны. В шов захватывают серозную и мышечную оболочки. Расстояние между местами вкола и выкола иглы не должно превышать 0,5 см. После прошивания обоих стенок нить завязывают таким образом, чтобы произошло плотное соприкосновение серозных оболочек, причем узел должен располагаться на менее подвижном краю раны или стенки органа (рис.58). Серозно-мышечные швы Ламбера обеспечивают в основном не механическую прочность, а герметизацию линии шва. 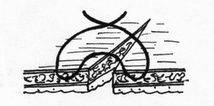 Рис.58. Кишечный шов Ламбера. Шов Пирогова. Отдельный краевой однорядный серозно-мышечно-подсли-зистый шов с узелком, расположенным на серозной оболочке. При завязывании узла соприкасаются однородные ткани. Иглу вкалывают со стороны серозной оболочки и выкалывают на поверхности разреза стенки кишки между подслизистым слоем и слизистой оболочкой и подслизистым слоем другого края раны и выкалывают на серозной поверхности. При этом в шов захватывают серозную и мышечную оболочки, а также подслизистый слой, который обладает наибольшей механической прочностью. 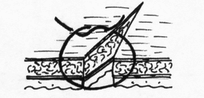 Рис.59. Шов Пирогова. Шов Пирогова-Матешука. Отдельный краевой однорядный серозно-мышечно- подслизистый шов, отличающийся от шва Пирогова тем, что концы нитей завязывают со стороны просвета кишки, а срезают после наложения следующего шва. Шов показан при использовании нерассасывающего шовного материала (рис.60).  Рис.60. Кишечный шов Пирогова-Матешука Шов Момбурга. Комбинация швов Ламбера и Пирогова. Иглу вкалывают и выкалывают со стороны серозной оболочки, отступив на 1,5 см от края раны, при этом в шов захватывают серозную, мышечную оболочки и подслизистый слой. Затем на расстоянии 0,5 см от края раны иглу вкалывают со стороны серозной  оболочки и выкалывают со стороны раны между подслизистым слоем и серозной оболочкой. На другом краю раны иглу вкалывают со стороны раны между слизистой оболочкой и подслизистым слоем, выкалывают на серозной поверхности кишки, после чего вновь вкалывают и выкалывают со стороны серозной оболочки, проводя иглу несколько глубже мышечной оболочки (рис.61). После завязывания узла происходит сопоставление краев раны, а также широкое соприкосновение их серозных оболочек. оболочки и выкалывают со стороны раны между подслизистым слоем и серозной оболочкой. На другом краю раны иглу вкалывают со стороны раны между слизистой оболочкой и подслизистым слоем, выкалывают на серозной поверхности кишки, после чего вновь вкалывают и выкалывают со стороны серозной оболочки, проводя иглу несколько глубже мышечной оболочки (рис.61). После завязывания узла происходит сопоставление краев раны, а также широкое соприкосновение их серозных оболочек.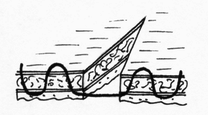    Рис.61. Кишечный шов Момбурга. Непрерывные швы. Русский шов. Непрерывный вворачивающийся шов, при котором обвивную нить проводят через серозный, мышечный и подслизистый слои, не проникая через слизистую оболочку. На одном краю раны иглу вкалывают со стороны серозной оболочки и выкалывают у основания слизистой оболочки, не захватывая последнюю. На другом краю раны иглу вкалывают в подслизистый слой по направлению к серозной оболочке (рис.62). Вначале затягивают нить из просвета раны, чем достигают вворачивания краев раны и соприкосновения их серозными оболочками. Последние затягивают снаружи, что обеспечивает тесное соприкосновение краев раны без выворачивания слизистой оболочки. Шов обеспечивает хорошую герметичность, механическую прочность. 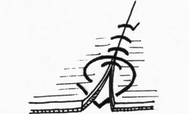 Рис.62. Русский шов. Шов Кушинга. Непрерывный П-образный вворачивающий серозно-мышечно-подслизистый шов. Накладывают длинной нитью параллельно краю раны. Иглу вкалывают через серозную оболочку. Нить проводят через серозную, мышечную оболочки и подслизистый слой, не захватывая слизистую оболочку. Иглу выкалывают в обратном направлении параллельно краю раны на расстоянии 1,2-1,4 см от места её вкола. Затем также прошивают другой край раны, причем место вкола иглы на этом краю должно находиться напротив места вкола её на противоположном краю (рис.63). При затягивании нити после наложения стежков на оба края раны стенки вворачиваются и соединяемые поверхности соприкасаются серозными оболочками. 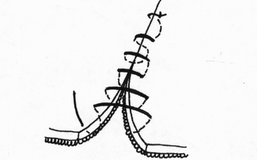 Рис.63. Шов Кушинга. К  исетные швы. исетные швы.Простой кисетный шов. Это - непрерывный серозно-мышечный шов, накладываемый циркулярно. Предназначен для погружения небольшой культи. Применяют при закрытии концевого отверстия тонкой кишки, для погружения культи червеобразного отростка при аппендэктомии, как один из способов укрытия культи двенадцатиперстной кишки. Шов накладывают длинной нитью и тонкой круглой круто изогнутой иглой. Шов начинают накладывать в наиболее доступном для манипуляции участке кишки. В стежок захватывают серозную и мышечную оболочки, при этом длина нити, находящейся в толще тканей, должна быть равна длине нити, находящейся на п  оверхности (рис.64). оверхности (рис.64).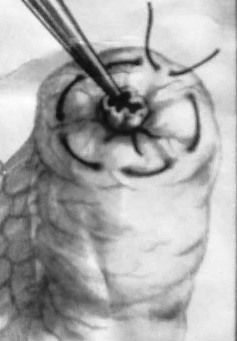 Рис.64. Кисетный шов. 64 Двойной полукисетный шов. Шов применяют при необходимости погружения культи большого размера, чаще при обработке двенадцатиперстной кишки.  Одной нитью накладывают серозно-мышечные швы на одну полуокружность кишки, другой нитью - на другую полуокружность. Прошивают одним или несколькими стежками стенку кишки с одной стороны, затем с другой (места начала стежков на обеих сторонах должны располагаться друг против друга), образуя два Z-образных шва (рис.65). Одной нитью накладывают серозно-мышечные швы на одну полуокружность кишки, другой нитью - на другую полуокружность. Прошивают одним или несколькими стежками стенку кишки с одной стороны, затем с другой (места начала стежков на обеих сторонах должны располагаться друг против друга), образуя два Z-образных шва (рис.65).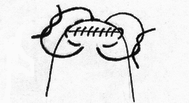 Р 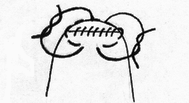 ис.65. Двойной полукисетный кишечный шов. ис.65. Двойной полукисетный кишечный шов.Шов Русанова. Z-образный шов. Отличается от кисетного шва тем, что посленаложения стежков на одну полуокружность нить перекидывают через культю и стежки накладывают в противоположном направлении (рис.66). 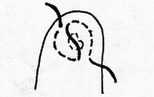 Рис.66. Шов Русанова. Z-образный шов. 65 Шов Альберта. Двухрядный шов, первый ряд которого (внутренний) представляет собой краевые сквозные швы, второй ряд (наружный) – отдельные серозно-мышечные швы Ламбера. Наиболее часто шов Альберта используется при ушивании задней стенки анастомоза (рис.67). 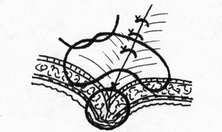 Рис.67. Шов Альберта. Шов Черни. Двухрядный серозно-мышечный шов, обеспечивающий хороший гемостаз. Внутренний ряд накладывают в виде краевого, а наружный – узлового шва Ламбера. Вначале накладывают отдельные краевые серозно-мышечные (первый ряд), затем - серозно-мышечные швы Ламбера (второй ряд), которые обеспечивают инвагинацию первого ряда швов и соприкосновение краев раны серозными оболочками (рис. 68). 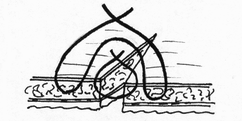 Рис.68. Шов Черни. 66 Шов Кирпатовского. Двухрядный шов, не проникающий в просвет кишки. Обеспечивает надежный гемостаз, адаптацию слизистых оболочек и герметичность. Первый (внутренний) ряд шва - непрерывный П-образный шов подслизистого слоя. Второй (наружный) ряд шва представляет собой отдельные узловые серозно-мышечные швы Ламбера (рис.69).  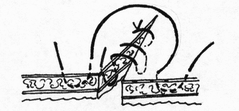 Рис.69. Шов Кирпатовского. Шов Вольфлера. Суть шва заключается в первоначальном наложении слизисто – слизистого шва с последующим наложением серозно-мышечно - подслизистого слоя. Этим достигают сближение края к краю всех слоев кишки поочередно (рис.71). 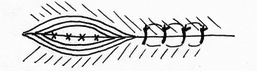 Рис.70. Кишечный шов Вольфлера. Для достижения наибольшей герметичности кишечных швов длительное время применялись различные методики 2-3-рядного шва. При этом для наложения первого ряда шва использовался вворачивающий шов Шмидена (рис.71) или шов с захлестом по Ревердену (рис.72), а для второго ряда - серозно-мышечный шов (рис.73). Шов Шмидена является сквозным непрерывным вворачивающим швом, при котором вкол иглы делается всегда со стороны слизистой изнутри просвета, а выкол - со стороны серозного покрова органа.   67 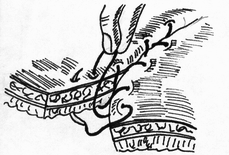 Рис.71. Вворачивающий кишечный шов Шмидена. 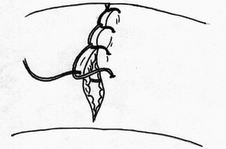 Рис.72. Кишечный шов по Ревердену. 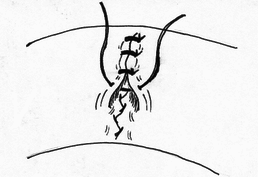  Рис.73. Второй ряд серозно-мышечных швов. Однако герметичность шва отнюдь не служит гарантией от проникновения микробов через разрез кишки. Существует феномен 68 биологической проницаемости герметичного шва, которая тем выше, чем больше рядов швов. Происходит это, видимо, из-за нарушения кровоснабжения стенки кишки. Кроме этого, прохождению микробов из просвета кишки наружу могут способствовать фитильные свойства нити. Наряду с излишним травмированием кишки при зашивании, эти факторы являются основной причиной несостоятельности швов кишки. В настоящее время оптимальным способом зашивания раны кишки являются однорядные швы с использованием рассасывающихся нитей. Из однорядных швов чаще всего применяется внутриузелковый шов Матешука (рис.74). Этот шов захватывает лишь наружный футляр стенки кишки. Движение иглы при наложении этого шва следующее: подслизистая - сероза с одной стороны, сероза -подслизистая -с другой. При этом концы нитей завязываются со стороны просвета кишки, а срезаются после наложения следующего шва. Шов Матешука необходим, если Вы используете нерассасывающиеся шовные материалы. 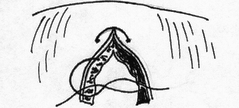 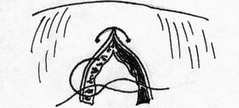 Рис.74. Однорядный внутриузелковый шов Матешука. Для ушивания раны кишки может быть использован и шов Пирогова (рис.75), который отличается от шва Матешука расположением узла на серозе. При этом движение иглы следующее: сероза – подслизистый слой с одной стороны, подслизистый слой - сероза – с другой. 69  Рис.75. Однорядный серозно-мышечно-подслизистый шов Пирогова. 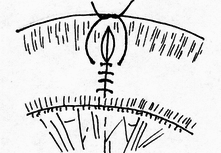 Рис.76. Однорядный серозно-мышечный шов Ламбера. Когда происходит воспаление тканей вокруг шва, то расположение узла внутри облегчает отторжение нити в просвет кишки. При использовании рассасывающихся нитей вопрос о расположении узла не принципиален. И в первом и во втором случае следует избегать прокалывания всех слоев кишечной стенки, лучше проводить нить в подслизистом слое. Для наложения кишечного шва используется и однорядный серозно-мышечный шов Ламбера (рис.76). В последнее время для шва кишки наиболее широко применяется однорядный непрерывный шов (рис.77). При его применении вкол и выкол иглы располагаются на расстоянии 0,6-0,8 см от края раны. Такое же расстояние и между стежками. 70 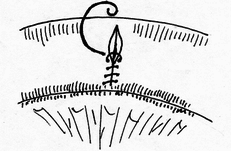 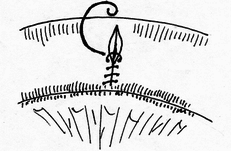 Рис.77. Однорядный непрерывный серозно-мышечно- подслизистый шов К сожалению, несмотря на явные преимущества однорядного шва, до сих пор большинство хирургов пользуются двух- и трехрядным швом. Герметичность закрываемого отверстия и сращение сшитых кишечных стенок достигается наложением общепринятого двухрядного, или двухъярусного, кишечного шва Альберта (рис.78), представляющего сочетание двух видов кишечных швов: через все слои и серо-серозного. 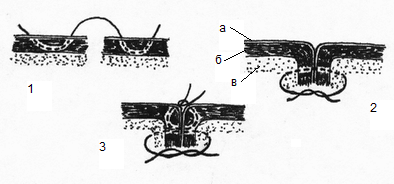 Рис.78. Кишечный шов. 1 – шов Ламбера; 2 – глубокий (сквозной) шов; 3 – двухрядный шов Альберта. На схеме поперечного сечения кишки: а – серозная оболочка; б – мышечная оболочка; в – слизистая оболочка. 71 П 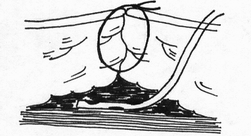 ри серо-серозном шве Ламбера на каждой из сшиваемых стенок вкол и выкол делают через брюшинный покров; при завязывании такой шов приводит в соприкосновение брюшинные покровы стенок. Для механической прочности вместе с брюшиной при швах Ламбера захватывают и мышечный слой кишечной стенки, почему его принято называть еще серозно - мышечным. ри серо-серозном шве Ламбера на каждой из сшиваемых стенок вкол и выкол делают через брюшинный покров; при завязывании такой шов приводит в соприкосновение брюшинные покровы стенок. Для механической прочности вместе с брюшиной при швах Ламбера захватывают и мышечный слой кишечной стенки, почему его принято называть еще серозно - мышечным.При накладывании глубокого шва вкол на каждой из сшиваемых стенок делают в брюшину, а выкол - через слизистую (или обратно); при этом шов проходит все три оболочки: серозную, мышечную и слизистую, и при завязывании приводит в соприкосновение каждую из них; образующийся валик из сшитых стенок обращен в просвет кишки. Черни рекомендовал краевой шов, при котором нить проходит через серозную оболочку, мышечный и подслизистый слои, не захватывая слизистой. Глубокие швы Альберта и Черни называют внутренними; эти швы, как правило, накладывают из рассасывающегося материала – кетгутовых ниток. Шов Ламбера называют наружным; его 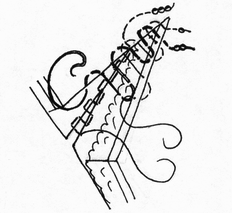 накладывают из нерассасывающегося материала - шелковых или капроновых ниток. накладывают из нерассасывающегося материала - шелковых или капроновых ниток.Внутренние швы Альберта в ходе их выполнения загрязняются, а создаваемые ими в стенке кишки сквозные каналы могут служить путями проникновения кишечной флоры наружу. Поэтому назначение наружного шва Ламбера заключается в том, чтобы закрыть «грязный» шов и полностью изолировать его от полости брюшины. 7.4 ПРИМЕНЕНИЕ КИШЕЧНЫХ ШВОВ. Ушивание раны кишки. Доступ - срединная лапаротомия. Поврежденные кишки временно заворачивают в салфетку и откладывают. После ревизии последовательно обрабатывают обнаруженные раны. При небольшой колотой ране накладывают вокруг нее 72 кисетный серозно-мышечный шов, при затягивании его края раны пинцетом погружают в просвет кишки. 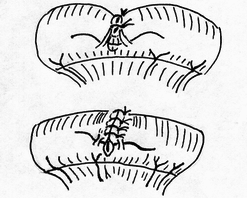 Рис.79. Наложение на кишечную рану серозно-мышечных узловых швов в поперечной к оси кишки направлении. Резаные раны длиной в несколько сантиметров ушивают двухрядным швом (рис.79): 1) внутренний, через все слои кишечной стенки - с внедрением краев по Шмидену; 2) наружный, серозно-мышечный - узловыми швами. Во избежание сужения кишки продольные раны зашивают поперечном направлении. Брюшную полость тщательно осушают. Рану брюшной стенки зашивают наглухо. Энтерорафия - шов кишки накладывается при ранении ее стенки. При этом, если продольная рана кишки не превышает 2-3 см, она растягивается в поперечном направлении в виде ромба и зашивается двухэтажным швом поперечно. При поперечной ране кишки она зашивается также в поперечном направлении. В продольном направлении рану зашивать нельзя, так как это приведет к сужению просвета кишки с возможностью развития кишечной непроходимости. 73 Формирование культи кишки При создании боковых соустий предварительным этапом является формирование кишечных культей. Этот оперативныйприем применяется в настоящее время все реже, так как методом выбора считается восстановление кишечной трубки путем сшивания кишки «конец-в-конец». Однако есть операции, предусматривающие обязательное создание кишечной культи, например, предгрудинная пластика пищевода из тонкой кишки по методу Ру – Герцена. Существует несколько методов формирования кишечных культей: 1) по способу Дуайена (рис.85) - формирование культи с помощью кисетного шва состоит из следующих этапов: - раздавливание энтеротрибом кишки в поперечном направлении; - перевязка шелковой лигатурой кишки на пережатом участке; - накладывание кисетного шва, отступя 1/2 см от места перевязки; - пересечение кишки между двумя зажимами; - выведение конца кишки, подлежащего удалению, из брюшной раны с предварительным окутыванием его в целях асептики марлевой салфеткой; - прижигание культи йодной настойкой; - погружение культи с затягиванием кисетного шва; - накладывание Z – образного шва (необязательно). 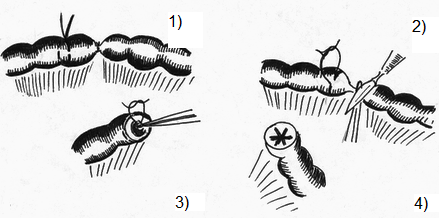 Рис.85. Формирование кишечной культи по Дуайену: 1 – наложены поперечная лигатура и кисетный шов; 2 – пересечение кишки по зажиму; 3 – погружение культи; 4 – формирование культи закончено. 2) по способу Мойнигена (рис.86). Состоит из следующих этапов: - кишка пересекается между двумя зажимами, скользя ножом по зажиму; - окутывание одного конца кишки марлевой салфеткой; - накладывание на втором конце кишки серозно-мышечных швов Ламбера через два наложенных друг на друга зажима; - последовательное удаление обоих зажимов, растягивание концов нитей в сторону и завязывание двумя узлами; - накладывание Z - образного шва поверх предыдущей лигатуры. 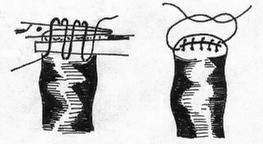 Рис.86. Формирование кишечной культи по Мойнигену. 3) по способу Мошковича (рис.87) - формирование культи накладыванием непрерывного или узлового шва над внедренным вглубь кишки зажимом. 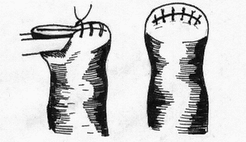 Рис.87. Формирование кишечной культи по Мошковичу. Состоит из следующих этапов: - пересечение кишки между двух зажимов (скользя ножом по краю зажима); -внедрение зажима в просвет кишки; - серозно-мышечный шов над зажимом по возможности на большей протяженности поперечного сечения кишки; - снятие зажима; - ушивание угла кишки, откуда извлечен инструмент. При правильном выполнении техники из кишки не выступает никакого содержимого. Метод асептичен и удобен. 4) по способу Кляппа (рис.88) - отличается от предыдущего тем, что конец кишки повертывается вместе с зажимом, после чего накладываются серозно-мышечные швы. Закончив все поперечные швы, инструмент удаляется, после чего отверстие, откуда извлечен инструмент, ушивается дополнительными стежками. 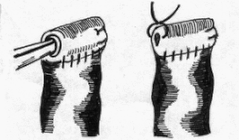 Рис.88. Формирование кишечной культи по Кляппу. 5) по способу Шмидена (рис.89) - формирование культи с помощью непрерывного двухэтажного шва. Состоит из следующих этапов: - пересечение кишки на расстоянии 1 см от наложенного зажима; - ушивание просвета кишки непрерывным кетгутовым, «скорняжным» швом; - погружение скорняжного шва с помощью погружного серозно-мышечного непрерывного шва тонким шелком. 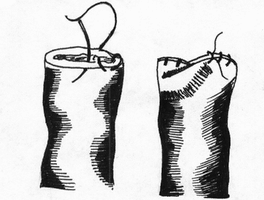 Рис.89. Формирование кишечной культи по Шмидену. Формирование анастомозов. Кишечные анастомозы могут быть наложены по типу конец в конец, бок в бок, конец в бок и бок в конец. Анастомоз конец в конец (рис.90,1) – прямое соединение концов полых органов с наложением двух- или трехрядного шва. Он более физиологичен и поэтому широко применяется при различных операциях. Чтобы не вызвать сужения просвета кишки в месте наложения анастомоза, кишку следует пересекать косо, удаляя ее больше по свободному краю. Концы кишок разного диаметра (тонкой и толстой) этим видом анастомоза соединять не рекомендуется. Анастомоз бок в бок (рис.90.2) – наглухо закрытые две культи располагают изоперистальтически и соединяют анастомозом на боковых поверхностях кишечных петель или желудка и кишки. Опасности сужения при этом виде анастомоза нет, так как ширина анастомоза здесь не ограничена диаметром сшиваемых кишок и может свободно регулироваться. Анастомоз конец в бок (рис.90,3) применяется при соединении отрезков желудочно-кишечного тракта разного диаметра: при резекции желудка, когда культю его вшивают в боковую стенку тонкой кишки; при соединении тонкой кишки с толстой, когда конец тонкой кишки подшивают к боковой стенке толстой кишки. Анастомоз бок в конец – боковая поверхность более проксимального органа соединяется с концом более дистально расположенного органа. Применяется реже других (гастроэнтероанастомоз по Ру, илеотрансверзоанастомоз). При названии анастомоза первым всегда указывается более проксимально расположенный орган, а затем орган, расположенный дистальнее (например, илеотрансверзоанастомоз конец в бок – конец подвздошной кишки соединяется с боковой поверхностью поперечной; илеотрансверзоанастомоз бок в конец – образование анастомоза между боковой поверхностью подвздошной кишки с концом поперечной ободочной кишки. 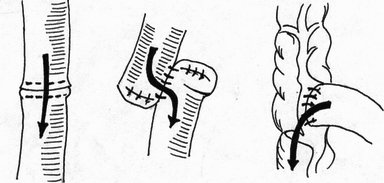 Рис.90: 1 – конец в конец; 2 – бок в бок; 3 – конец в бок. В клиниках госпитальной хирургии и общей хирургии ИГМА внедрен однорядный серо-серозномышечно-подслизистый шов (патент РФ № 2180531). 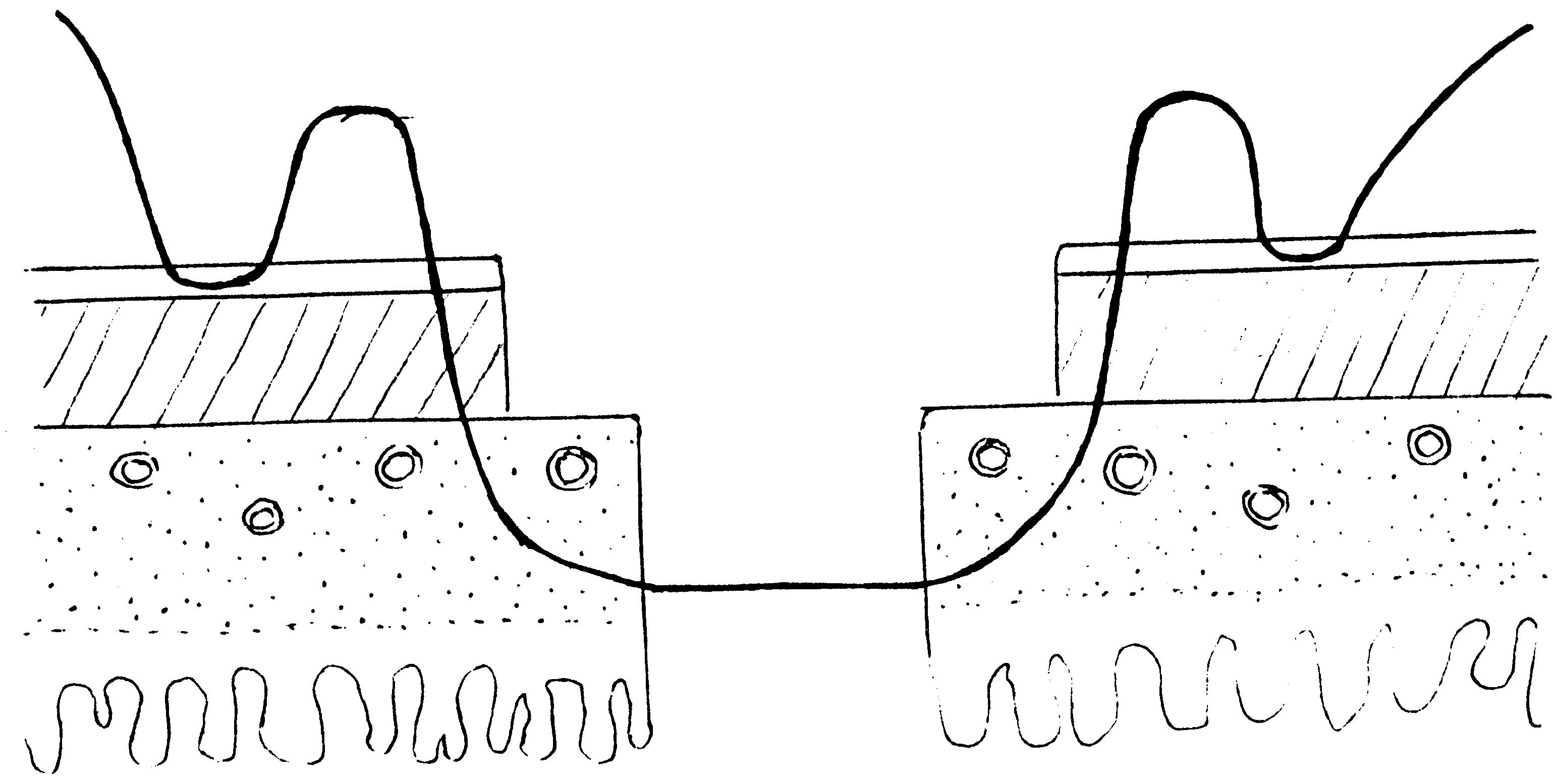 Рис.91. Схема однорядного серо-серозномышечноподслизистого шва. Формирование термино-терминальных желудочно-кишечных и межкишечных анастомозов однорядным серо-серозномышечноподслизистым швом Анастомозируемые сегменты предварительно прошиваются аппаратами УО-40 или на них накладываются кишечные жомы. Под жомом или линией скрепочного шва производится циркулярное рассечение серозно-мышечной оболочки до подслизистого слоя и смещение выделенного серозно-мышечного футляра на 4-5 мм. (Рис.92). 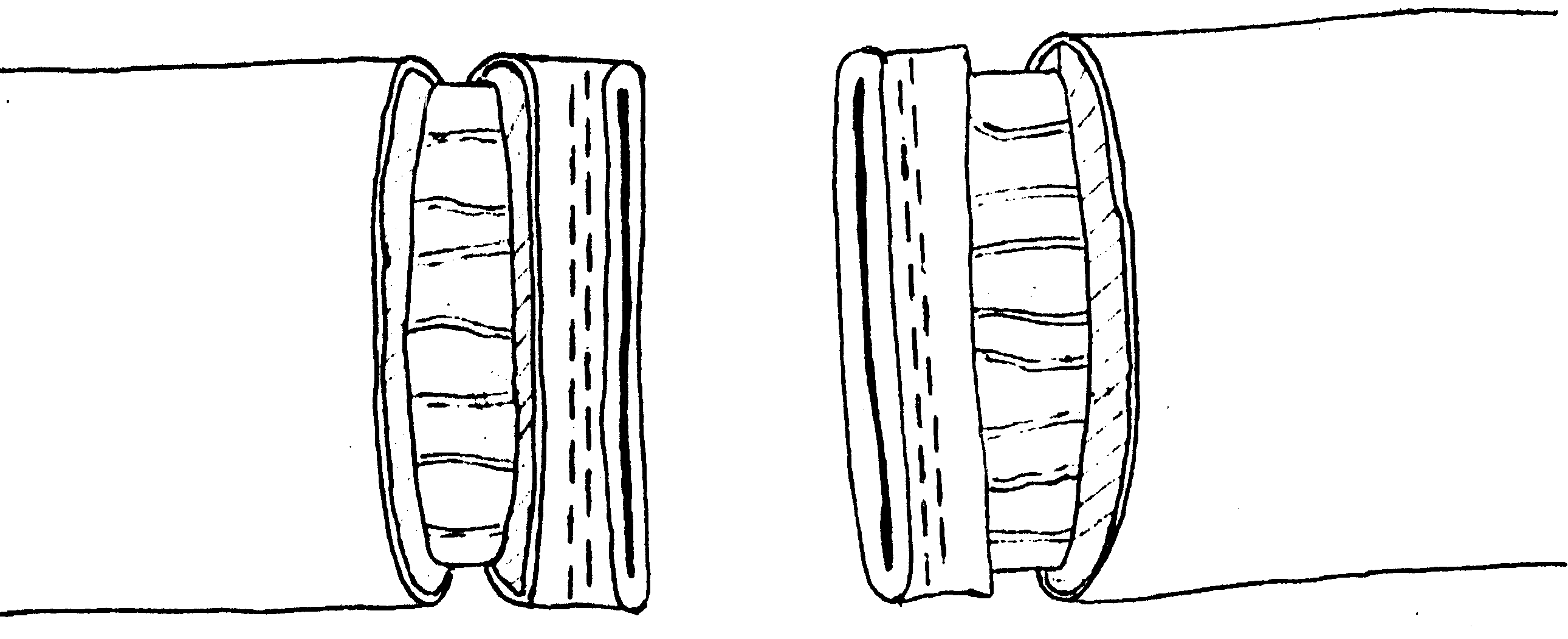 Рис.92. Рассечение и смещение серозно-мышечного футляра. Двумя краевыми серозно-мышечными швами-держалками выполняется фиксация сегментов пищеварительной трубки. Производится наложение одного ряда узловых серо-cерозно-мышечноподслизистых швов на заднюю губу анастомоза с захватыванием интрамуральных сосудов подслизистого слоя и расположением узлов на серозной оболочке без вскрытия просвета полых органов. Отступив на 0,8-0,9 см прошивается серозно-мышечный слой протяженностью 0,2-0,3 см с выколом на серозной оболочке на расстоянии 0,5-0,6 см. Через 0,3-0,4 см той же нитью дополнительным вколом захватывается серозный, мышечный и подслизистый слои, причем в пределах подслизистого слоя игла меняет направление, проходя при этом под интрамуральными сосудами на протяжении 0,2-0,3 см. Выкол осуществляется отступя 0,1 см от края подслизистого слоя предполагаемой линии пересечения в пределах предварительно выполненного футлярного смещения серозно-мышечного слоя. После этого нить проводится в обратном порядке через заднюю стенку противолежащего анастомозируемого сегмента: отступя 0,1 см от края подслизистого слоя на уровне его футлярного смещения производится вкол в край подслизистого слоя со сменой направления и захватом сосудов, с последующим выколом через мышечный и серозный слои на расстояние 0,3-0,4 см от края серозного слоя, с дальнейшим проведением нити отступя 0,2 см от вкола через серозно-мышечный слой на протяжении 0,2-0,3 см. Нити захватываются зажимами «на держалки» до окончательного формирования задней губы, после чего поочередно затягиваются (Рис.93). 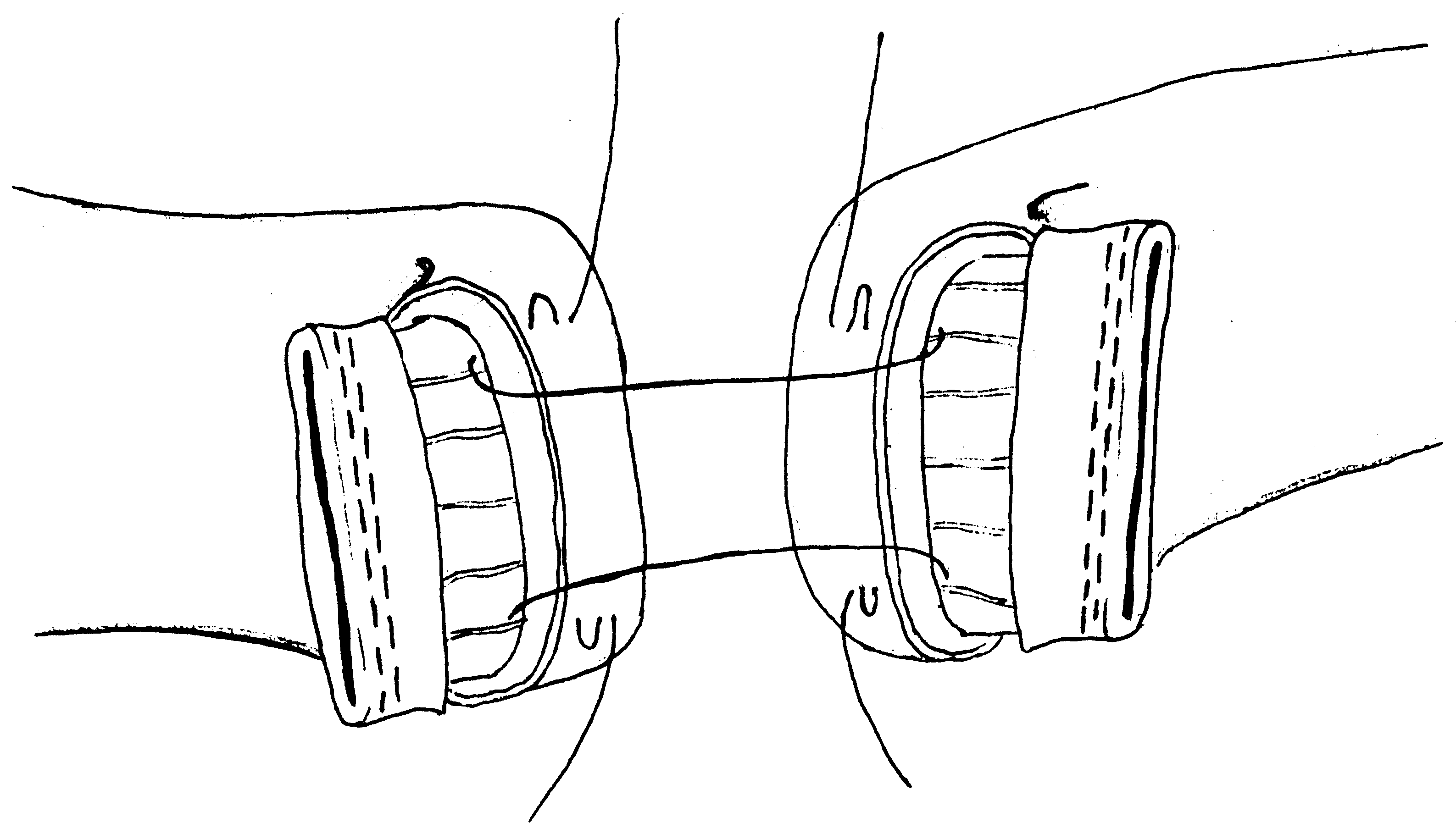 Рис.93. Формирование задней губы анастомоза. Аналогично накладываются узловые серо-серозномышеч-ноподслизистые швы на переднюю стенку анастомоза: отступив на 0,8-0,9 см от края передней стенки прошивается серозно-мышечный слой протяженностью 0,2-0,3 см с выколом на серозной оболочке на расстоянии 0,5-0,6 см от края культи. Затем той же нитью, отступив от края культи на 0,3-0,4 см прошивается серозный, мышечный и подслизистый слои, в пределах подслизистого слоя игла меняет направление, проходя под интрамуральными сосудами на протяжении 0,2-0,3 см. Выкол осуществляется отступя 0,1 см от края подслизистого слоя в пределах предварительно выполненного футлярного смещения серозно-мышечного слоя. После этого нить проводится в обратном порядке через противолежащую анастомозируемую переднюю стенку: отступя 0,1 см от края подслизистого слоя на уровне его футлярного смещения производится вкол в подслизистый слой со сменой направления и захватом сосудов, с последующим выколом через мышечный и серозный слои на расстояние 0,3-0,4 см от края серозного слоя, с дальнейшим проведением нити отступя 0,2 см от вкола через серозно-мышечный слой на протяжении 0,2-0,3 см. Нити захватываются зажимами «на держалки» до окончательного формирования передней губы анастомоза. Следующим этапом производится отсечение дистальной и проксимальной культей в пределах подслизисто-слизистого футляра и при необходимости иссечение избытка пролабируемой слизистой оболочки. Последовательным затягиванием швов передней губы завершается формирование анастомоза (Рис.94.). 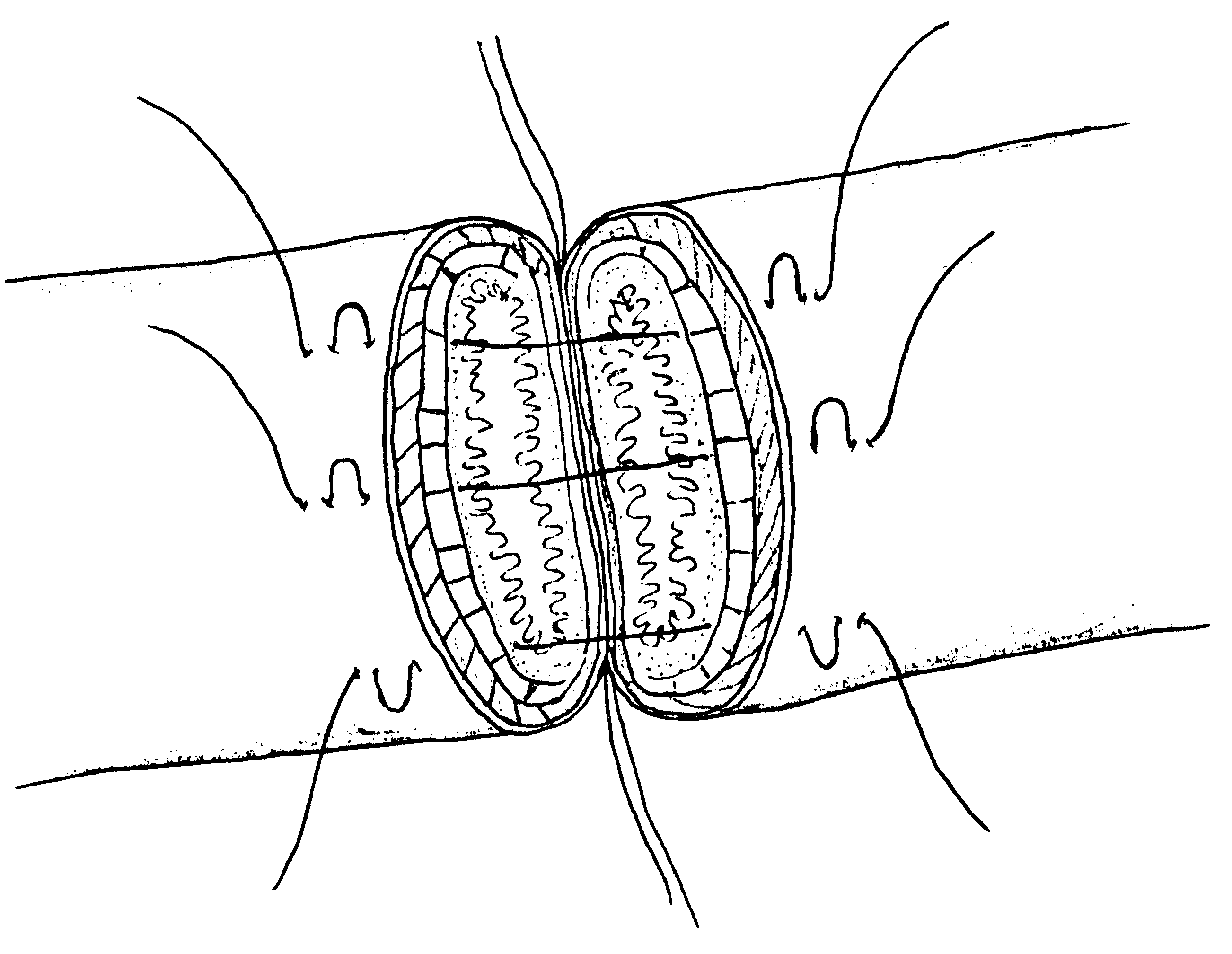 Рис.94. Формирование передней губы анастомоза. При плановых операциях швы накладываются по всей окружности желудочно-кишечного анастомоза через 0,8-1,0см, межкишечного через 0,6-0,7 см. В экстренных ситуациях расстояние между швами не превышает 0,5-0,6 см. Глава 8. ШОВ ЖИРОВОЙ КЛЕТЧАТКИ И БРЮШИНЫ. В настоящее время в среде хирургов обсуждается вопрос о необходимости шва жировой клетчатки и шва брюшины. Брюшина прекрасно заживает и без ее точной адаптации.   Рис.91. При наложении шва на глубокую рану возможно аспирационное дренирование остаточной полости. П  ри невыраженной клетчатке сшивать ее не рекомендуется. Возможно аспирационное дренирование остаточной полости (рис.91). Если Вы считаете необходимым сшить жировую клетчатку, то лучше использовать для этого непрерывный съемный шов. Если жировая клетчатка достигает значительной толщины, то во избежание образования карманов ее прошивают швами из рассасывающегося материала. Общий вид лапаротомной раны при ее ушивании с использованием съемных швов представлен на рис.92. ри невыраженной клетчатке сшивать ее не рекомендуется. Возможно аспирационное дренирование остаточной полости (рис.91). Если Вы считаете необходимым сшить жировую клетчатку, то лучше использовать для этого непрерывный съемный шов. Если жировая клетчатка достигает значительной толщины, то во избежание образования карманов ее прошивают швами из рассасывающегося материала. Общий вид лапаротомной раны при ее ушивании с использованием съемных швов представлен на рис.92.  Рис.92. Вид многоэтажного съемного шва. Наложены непрерывные швы на кожу, подкожную клетчатку, апоневроз. |
