Топка УМК. I. живот (abdomen) общая характеристика
 Скачать 5.56 Mb. Скачать 5.56 Mb.
|
|
Глава II ПОЯСНИЧНАЯ ОБЛАСТЬ И ЗАБРЮШИННОЕ ПРОСТРАНСТВО (REGIO LUMBALIS ET SPATIUM RETROPERITONEALE) Поясничную область и ее слои вплоть до внутрибрюшной фас ции живота, fascia endoabdominalis, можно рассматривать как заднюю стенку живота. Многие из ее составляющих являются об щими для задней и переднебоковой стенки живота. Поясничная область (regio lumbalis) Представляет собой заднебоковую стенку живота, ограничивающую с боков и сзади забрюшинное пространство. Границы: сверху – XII ребро, снизу – гребень подвздошной кости, латеральная – средняя подмышечная линия или соответствующая ей вертикальная линия от конца XI ребра к подвздошному греб ню; медиальная – задняя срединная линия тела (линия остистых отростков). В связи с тем, что послойное расположение мягких тканей не одинаково, поясничная область разделяется на 2 области: медиальную и латеральную. Границей между ними является линия, проведенная по наружному краю мышцы выпрямляющей спину (на 7-8 см латеральнее остистых отростков). Слои В медиальном отделе кожа довольно плотная, малоподвижная, иннервируется задними ветвями спинномозговых нервов, а кровоснабжается поясничными артериями. Под поверхностной фасцией в нижней части поясничной и верхних отделах ягодичной области залегает пояснично-ягодичная жировая подушка (massa adipose lumba glutealis), хорошо развитая у женщин. Собственная фасция называется пояснично-грудной (fascia thoracolumbalis). Она состоит из двух листков: поверхностного (lamina superficialis fascia thoracolumbalis), начинающегося от остистых отростков поясничных позвонков, и глубокого (lamina profunda fascia thoracolumbalis), идущего от поперечных отростков поясничных позвонков. Оба листка охватывают мышцу, выпрямляющую позвоночник (m. erector spinae), и по её наружному краю соединяются. Глубокий листок пояснично-грудной фасции в верхних отделах уплотняется и образует пояснично-реберную связку (lig. lumbocostale, s. lig. costotransversarium), натянутую между XII (иногда XI) ребром и поперечным отростком первого поясничного позвонка. Связка ограничивает доступ к почке и в ряде случаев ее приходится рассекать. За глубоким листком собственной фасции спины лежат две мышцы: большая поясничная (m. psoas major) и латеральнее от нее квадратная мышца поясницы (m. quadratus lumborum) (рис.2.1) . Первая начинается от боковой поверхности тел XII грудного и I-IV поясничных позвонков, а также от поперечных отростков поясничных позвонков. Опускаясь книзу, большая поясничная мышца соединяется с подвздошной (m. iliacus) и в виде подвздошно-поясничной мышцы (m. iliopsoas) проходит через мышечную лакуну (lacuna musculorum) и прикрепляется к малому вертелу бедра. Вторая мышца берет начало гребня подвздошной кости и прикрепляется к XII ребру, а также к поперечным отросткам нижних поясничных позвонков.
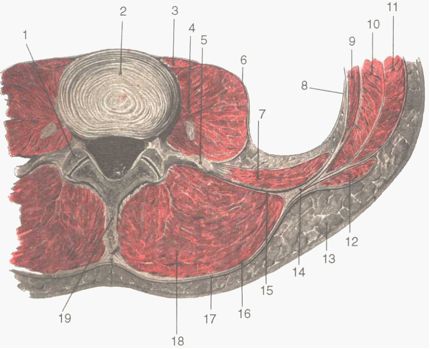
Обе мышцы изнутри покрыты одноименными фасциальными листками (fascia psoatis et fascia quadrata), представляющими собой часть внутрибрюшной фасции. По наружному краю квадратной мышцы поясницы внутрибрюшная фасция сливается с глубоким листком пояснично-грудной фасции, образуя глубокое мышечное ложе. Поясничная фасция, покрывая одноименную мышцу, фиксируется в местах прикрепления мышцы, т.е. в области тел позвонков и малого вертела. Образовавшееся остеофиброзное ложе имеет практическое значение в том смысле, что при туберкулезном поражении тел позвонков – спондилите (spondilitis) натёчники по ходу большой поясничной мышцы могут спускаться на внутреннюю поверхность бедра, симулируя бедренную грыжу. Послойное расположение слоев латерального отдела поясничной области вначале такое же, как и в медиальном отделе: кожа, подкожная клетчатка, поверхностная фасция, пояснично-ягодичная жировая подушка и собственная фасция спины, за ней располагается широчайшая мышца (m. latissimus dorsi) (рис.2.2). Эта мышца берет начало от остистых отростков 5-6 нижних грудных позвонков и ребер, поверхностного листка пояснично-грудной фасции, а также гребня подвздошной кости. Волокна мышцы направляются кверху и латерально и прикрепляются к гребню малого бугорка плечевой кости (crista tuberculi minoris humeri). В этом же слое лежит наружная косая мышца живота (m. obliquus externus abdominis), волокна которой идут сверху вниз, сзади наперед. В следующем слое залегают: вверху – нижняя задняя зубчатая мышца (m. serratus posterior nferior), внизу – внутренняя косая мышца живота (m. obliquus internus abdominis). Волокна их направляются снизу вверх и сзади наперед. Под зубчатой и внутренней косой мышцами живота располагается поперечная мышца (m. transversus abdominis). Следующим слоем является поперечная фасция (fascia transversa, seu fascia endoabdominalis), а затем забрюшинное пространство. В латеральных отделах поясничной области имеются дефекты, один из них напоминает форму треугольника – поясничный треугольник Пти (trigonum lumbale seu Petiti) (рис.2.2), ограниченный наружным краем широчайшей мышцы спины, внутренним краем наружной косой мышцы живота и снизу – гребнем подвздошной кости. Дном треугольника служит внутренняя косая мышца живота. Вторым дефектом является пояснично-сухожильное пространство, по форме напоминающей ромб, так называемый ромб Грюнфельда-Лесгафта (spatium tendineum lumbales, rombus lumbalis) (рис.2.2). Он ограничен сверху XII ребром и нижним краем нижней задней зубчатой мышцы, медиально – наружным краем мышцы, выпрямляющей позвоночник, латерально и снизу – внутренней косой мышцей живота. Снаружи дефект прикрыт широчайшей мышцей спины, дном его служит апоневроз поперечной мышцы живота. В местах описанных дефектов могут образовываться поясничные грыжи, а по ходу межреберных сосудов и нервов возможны выхождения абсцессов и флегмон забрюшинной клетчатки в межмышечную и даже подкожную клетчатку поясничной области. 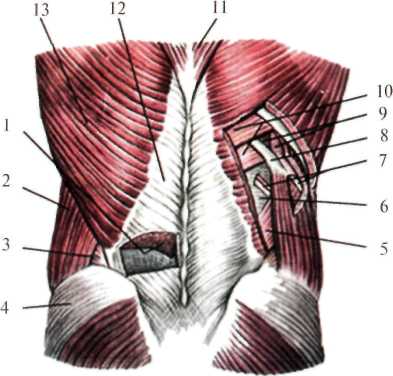 Рис. 2.2. Мышечные слои поясничной области. 1 – m. erector spinae; 2 – m. obliquus externus abdominis; 3 – trigonum lumbale; 4 – m. gluteus medius; 5 – m. obliquus internus abdominis; 6 – aponeurosis m. transverses abdominis (дно rombus lumbalis); 7 – а.,n. intercostalis; 8 –XII ребро; 9 – mm. intercostales; 10 – m. serratus posterior inferior; 11 – m.trapezius; 12 – fascia thoracolumbalis; 13 – m. latissimus dorsi. Забрюшинное пространство (spatium retroperitoneale) Спереди ограничено задним листком париетальной брюшины и свободными от брюшины поверхностями восходящей и нисходящей ободочной кишок; сзади – задней стенкой живота, т.е. позвоночником и мышцами поясничной области, выстланными внутрибрюшной фасцией (fascia endoabdominalis) (рис.2.3); сверху – начальный отдел диафрагмы у места перехода париетальной брюшины на печень, желудок, селезенку; снизу – мыс (promontorium) и пограничная линия (linea terminalis); по бокам – место перехода париетальной брюшины с передне-боковой стенки живота на заднюю.
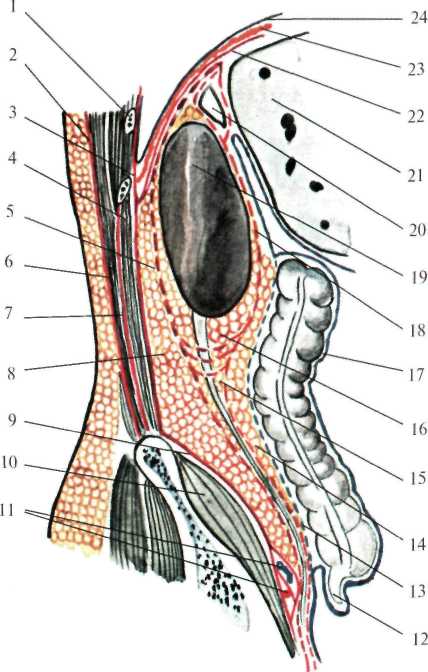
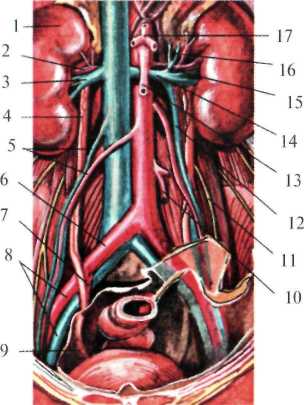
В забрюшинном пространстве залегают три слоя забрюшинной клетчатки: жировой слой забрюшинного пространства (textus cellulosus retroperitonealis), жировая капсула почки (capsula adipose renis,s. paranephron) и околоободочная клетчатка (paracolon). Жировой слой забрюшинного пространства внутрибрюшной и позадипочечной фасциями. У средней подмышечной линии (место перехода париетальной брюшины с передней стенки живота на заднюю) этот жировой слой переходит в предбрюшинную жировую клетчатку. Околопочечная жировая клетчатка заключена между листками почечной фасции (fascia renalis). Эта фасция вверху начинается на уровне X-XI ребер, с боков – от места перегиба париетальной брюшины, затем, расщепившись на два листка (fascia retrorenalis et fascia praerenalis), охватывает околопочечную жировую клетчатку (рис.2.4.). Околоободочная клетчатка залегает впереди от переднего листка почечной фасции. Она ограничена: сзади – предпочечной фасцией, спереди – задней поверхностью ободочной кишки и листком париетальной брюшины. В верхних отделах околоободочная клетчатка доходит до корня брыжейки поперечной ободочной кишки, внизу заканчивается у слепой кишки справа и у места перехода нисходящей обододочной в сигмовидную ободочную кишку – слева. Кроме того, по задней поверхности восходящей и нисходящей ободочной кишки залегает позадиободочная фасция Толди (fascia Toldi), представляющая собой перерожденный слой соединительной ткани, в эмбриональном периоде служившей брыжейкой кишечника. 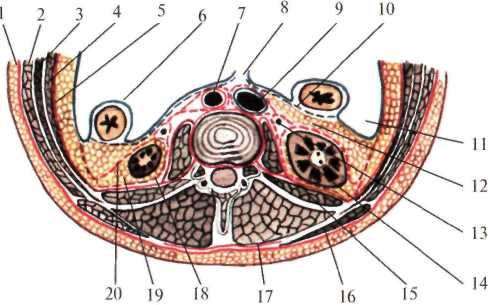 Рис. 2.4. Фасции и клетчатка поясничной области на горизонтальном срезе. 1 – fascia propria; 2 – m. obliquus externus abdominis; 3 – m. obliquus internus abdominis; 4 – m. transverses abdominis; 5 – fascia endoabdominalis; 6 – peritoneum; 7 – aorta abdominalis; 8 – mesenterium; 9 – v. cava inferior; 10 – fascia Toldi; 11 – правый боковой канал; 12 – paracolon; 3 – ureter; 14 – ren; 15 – m. quadratus lumborum; 16 – m. latissimus dorsi; 17 – m. erector spinae; 18 – fascia retrorenalis; 19 – paranephron; 20 – fascia prerenalis. Таким образом, слои поясничной области, если рассматривать их снаружи внутрь, располагаются в следующем порядке. Медиальный отдел: кожа; подкожная клетчатка; поверхностная фасция; глубокий слой клетчатки; поверхностный листок пояснично-грудной фасции; мышца, выпрямляющая позвоночник; глубокий листок пояснично-грудной фасции; квадратная мышца спины и большая поясничная мышца; поясничная и квадратная фасции (внутрибрюшная фасция); жировой слой забрюшинного пространства; задний листок почечной фасции; околопочечная клетчатка; почка; передний листок почечной фасции; околоободочная клетчатка; позадиободочная фасция (fascia Toldi); париетальная брюшина. Латеральный отдел: кожа; подкожная клетчатка; поверхностная фасция; глубокий слой клетчатки; собственная фасция спины; широчайшая мышца спины; наружная косая мышца; задняя нижняя зубчатая мышца; внутренняя косая мышца; апоневроз поперечной мышцы живота; поперечная фасция; жировой слой забрюшинного пространства; задний листок почечной фасции; околопочечная клетчатка; почка; передний листок почечной фасции; околоободочная клетчатка; позадиободочная фасция (fascia Toldi); париетальная брюшина. В забрюшинном пространстве расположены: почки, надпочечники, мочеточники, брюшная аорта, нижняя полая вена, восходящие поясничные вены, поясничный отдел симпатического ствола, брюшная часть грудного протока, поджелудочная железа, частично 12-перстная кишка, непокрытая брюшиной (pars nuda) часть восходящей и нисходящей ободочной кишок. Почки (renes) Парный орган, расположен по сторонам от позвоночного столба в боковых отделах забрюшинного пространства. Они окружены околопочечной жировой клетчаткой, заключенной между листками почечной фасции. Скелетотопически почки располагаются на уровне XI-XII грудных и II-III поясничных позвонков, правая почка расположена выше левой. Различают высокое и низкое положение почек (рис.2.5). При высоком положении верхний полюс почки расположен на уровне XI, при низком – на уровне XII ребра. Почка напоминает форму боба. В ней различают верхний и нижний концы. Латеральный край (margo lateralis) почки выпуклый, медиальный край (margo medialis) вогнутый. В средней части вогнутой стороны имеются почечные ворота (sinus. hilum renalis), где располагаются сосуды и нервы, лимфатические узлы, а также почечная лоханка, переходящая в мочеточник. Все эти элементы образуют почечную ножку. Взаимное расположение перечисленных элементов следующее: наиболее вентрально лежит вена, кзади от нее располагается почечная артерия с нервами, окружающими её, и еще более кзади – почечная лоханка. Почка имеет переднюю выпуклую и заднюю слегка вогнутую поверхности. Покрыта она плотной фиброзной капсулой, в норме легко снимаемой. Почка имеет сегментарное строение, что необходимо учитывать при ее резекции. 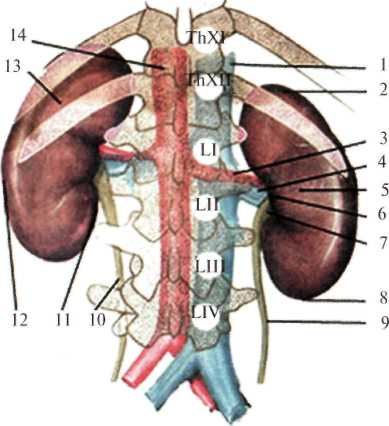 Рис. 2.5 Скелетотопия почки сзади. 1 – v. cava inferior; 2 – extremitas superior; 3 – a. renalis dextra; 4 – v. renalis dextra; 5 – ren dexter; 6 – hylum renale; 7 – pelvis renalis; 8 – ex tremitas inferior; 9 – ureter dexter; 10 – ureter sinister; 11 – margo medialis; 12 – margo lateralis; 13 – ren sinister; 14 – aorta abdominalis. Фиксируется почка складками брюшины, сосудистой ножкой, жировой капсулой почки и внутрибрюшным давлением. Связки почки образуются в результате перехода брюшины с почки на соседние органы. Брюшина, покрывающая переднюю поверхность правой почки, вверху переходит на нижний край печени, образуя печеночно-почечную связку (lig. hepatorenale). В средних отделах брюшинный листок переходит на 12-перстную кишку и образует двенадцатиперстно-почечную связку (lig. duodenorenalis). Брюшинный листок, покрывающий переднюю поверхность левой почки, переходя на селезенку, образует диафрагмально-селезеночную связку (lig. phrenicolienale). К укреплению левой почки также имеет отношение левая диафрагмально-ободочная связка (lig. phrenicocolicum sin.). Правая почка вверху соприкасается с надпочечником и печенью, в области ворот прикрыта 12-перстной кишкой. У нижнего полюса к почке прилежит правый изгиб ободочной кишки. Левая почка соприкасается с надпочечником, поджелудочной железой и левым изгибом ободочной кишки, тонкой кишкой, а также задней поверхностью желудка и селезенкой, отделенные сальниковой сумкой. Задние поверхности почек прилежат к диафрагме и квадратной мышке поясницы. Почки кровоснабжаютсяпочечными артериями (aa. renales), которые отходят от брюшной аорты на уровне середины XII грудного до тела II поясничного позвонка. Правая почечная артерия длиннее левой и в большинстве случаев проходит позади нижней полой вены. Венозный отток осуществляется почечными венами в нижнюю полую вену на уровне I-II поясничных позвонков. Венозная система почек имеет обильные анастомозы с венами забрюшинного пространства, осуществляющими кава-кавальные и порто-кавальные анастомозы. Наличие таких анастомозов объясняет пути распространения метастазов опухолей и инфекции гематогенным путем, а также кровотечения из желудка и кишечника при операциях на почках и гематурию при операциях на желудке и кишечнике. Лимфатическая система почек разделяется на поверхностную и глубокую. По выходе из ворот почки лимфатические сосуды направляются в регионарные лимфатические узлы, залегающие по ходу почечной вены, откуда лимфа оттекает в узлы, расположенные вокруг брюшной аорты и нижней полой вены. Иннервация почек осуществляется почечным сплетением (plexus renalis), расположенным по ходу почечной артерии. В состав почечного сплетения входят волокна симпатической, парасимпатической и спинальной нервной системы. Почечное сплетение имеет целый ряд анастомозов как с верхним и нижним брыжеечными сплетениями, так и с брюшным аортальным, селезеночным, печеночным и панкреатическим. Наличие этих связей объясняется разнообразие симптомов при заболеваниях почек и смежных с ними органов. Надпочечники (gl. suprarenales) Парные железы внутренней секреции, расположены на уровне X-XI грудных позвонков, у верхних полюсов почки, заключены в фасциальные ложа, клетчатка которых изолирована от околопочечной клетчатки. Правый надпочечник задней поверхностью прилежит к диафрагме, передний – к внебрюшинному полю печени, внутренней стороной – к нижней полой вене. Левый надпочечник сзади прилежит к диафрагме (рис.2.6). Нижний его край доходит до хвоста поджелудочной железы и сосудов селезенки. Спереди он сальниковой сумкой отграничен от желудка и селезенки. Кнутри от надпочечников расположены полулунные чревные узлы, с которыми они имеют многочисленную связь. 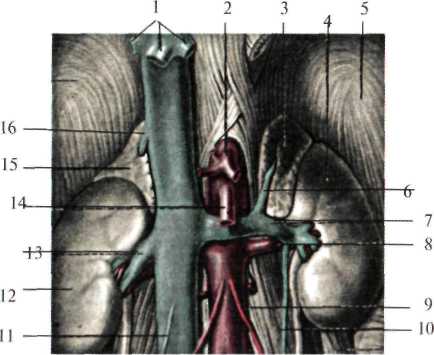 Рис. 2.6. Надпочечники (по Шпальтехольцу, с изменениями). I – vv. hepaticae; 2 – truncus coeliacus; 3 – gl. suprarenalis sinistra; 4 – ren sinister; 5 – diaphragma; 6 – v. suprarenalis sinistra; 7 – v. renalis sinistra; 8 – a. renalis sinistra; 9 – a. testicularis sinistra; 10 – v. testicularis sinistra; 11 – v. testicularis dextra; 12 – ren dexter; 13 – v. renalis dextra; 14 – a. mesenterica superior; 15 – gl. suprarenalis dextra; 16 – v. suprarenalis dextra. Надпочечники кровоснабжаются за счет трех артерий: верхней надпочечниковой (a. suprarenalis superior) – отходит от нижней диафрагмальной артерии, средней надпочечниковой (a. suprarenalis media) – ветвь брюшной аорты и нижней надпочечниковой (a. suprarenalis inferior) – отходит от почечной артерии. Наиболее крупными сосудами надпочечников являются правая и левая надпочечниковые вены (vv.suprarenales sinistrae et dextrae), выходящие из ворот надпочечников и впадающие в нижнюю полую вену справа и в почечную вену слева. Иннервация надпочечников осуществляется ветвями чревного сплетения, образующими надпочечниковое сплетение (plexus suprarenalis). Мочеточник (ureter) Разделяется на две части: брюшную (pars abdominalis) и тазовую (pars pelvina). На своем пути он имеет три сужения (isthmus ureteris): первой – у места перехода почечной лоханки в мочеточник, второе (среднее) – в месте перекрестка с подвздошными сосудами и третье – в стенке мочевого пузыря. Между сужениями имеются веретенообразные расширения (ampullae). Длина мочеточника 25-30 см. В области ворот почки мочеточник лежит позади сосудов, т.е. позади почечной артерии, впереди которой находится почечная вена. Спереди он покрыт передним листком почечной фасции (fascia praerenalis), сзади – задним листком почечной фасции (fascia retrorenalis). Вокруг мочеточника располагается клетчатка (paraureteron), являющаяся продолжением околопочечной клетчатки. Передняя поверхность почечной фасции мочеточника сращена с париетальной брюшиной, поэтому при внебрюшинном обнажении мочеточника его следует искать на задней стенке париетальной брюшины. Ниже середины большой поясничной мышцы мочеточник спереди пересекает яичковые сосуды (vasa testiculares) у мужчин или яичниковые сосуды (vasa ovarica) у женщин. Брюшной отдел мочеточника выше перекреста называется поясничным, а ниже – подвздошным. Дойдя до пограничной линии (linea terminalis), правый мочеточник пересекает наружную, а левый – общую подзвдошные артерии. Кнутри от правого мочеточника лежит нижняя полая вена. В верхней части правый мочеточник прикрыт нисходящей частью 12-перстной кишки, ниже – корнем брыжейки тонкой кишки. Кнаружи от мочеточника лежит восходящая ободочная и слепая кишка. Червеобразный отросток через листок париетальной брюшины может тесно соприкасаться с подвздошным отделом мочеточника, что необходимо иметь в виду, т.к. при камнях мочеточника, расположенных в данном отделе, болевой симптом может быть принят за острый аппендицит. Кнутри от левого мочеточника лежит аорта, кнаружи – нисходящая ободочная кишка, спереди – париетальная брюшина и корень брыжейки сигмовидной кишки (рис.2.7). В тазу мочеточник проходит по его боковой стенке, поворачивая кнутри, и на уровне седалищной ости (spina ischiadica) направляется ко дну мочевого пузыря. На своем пути они перекрещивают запирательные артерию, вену и нерв, а также расположенный спереди от мочеточника семявыносящий проток. Висцеральная фасция таза образует влагалище для мочеточника и окружающей его клетчатки. Кровоснабжение мочеточника осуществляется мочеточниковыми ветвями (rr. ureterici), отходящими от почечной, яичковой или яичниковой и пузырной артерий. Венозная кровь из верхних отделов оттекает в почечные вены, из средних – в яичковые (яичниковые) и из нижних – во внутреннюю подвздошную вену и венозное сплетение мочевого пузыря. Лимфа из верхних отделов мочеточника оттекает в регионарные узлы, расположенные по ходу сосудов ножки почки и у ее ворот, средних отделов – в лимфатические узлы вокруг нижней полой вены и аорты и из нижних – в лимфатические узлы, расположенные по ходу подвздошных сосудов. Иннервация мочеточников происходит за счет надпочечникового сплетения, а в верхних отделов и за счет почечного сплетения. Средний отдел иннервируется также ветвями поясничного отдела симпатического ствола и нервного сплетения семенных сосудов. Нижний отдел получает иннервацию от подчревного сплетения (plexus hypogastricus).
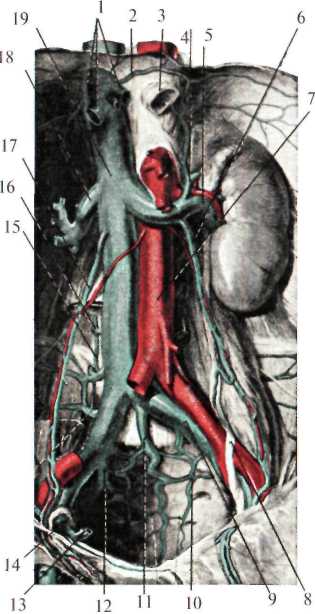
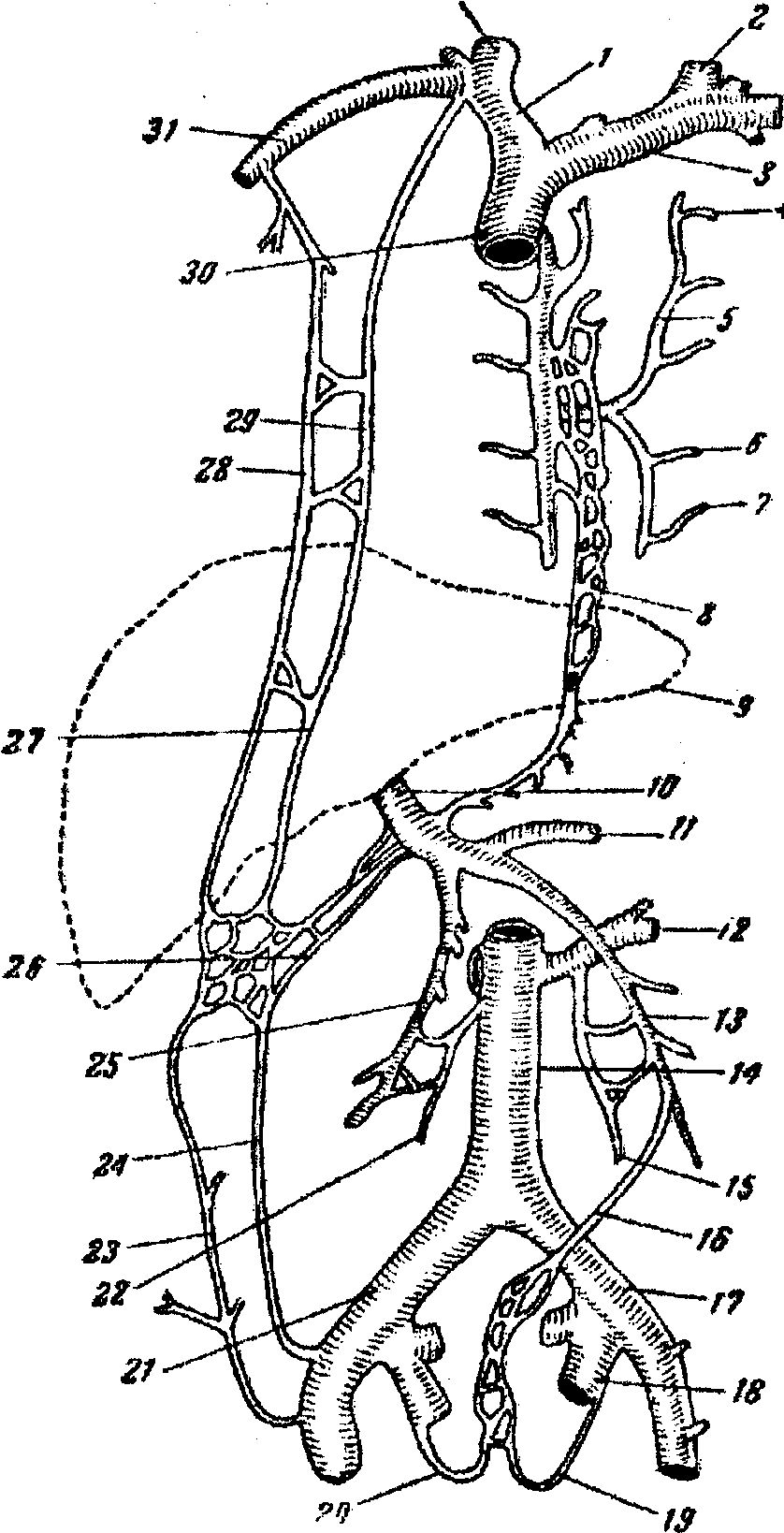
Сосуды и нервы забрюшинного пространства В клетчатке забрюшинного пространства спереди и с боков тел поясничных позвонков расположены: брюшная аорта, нижняя полая вена, восходящие поясничные вены, поясничная часть симпатического ствола и лимфатический проток. Брюшная аорта (aorta abdominalis) на уровне XII грудного позвонка, пройдя через аортальное отверстие диафрагмы (hiatus aorticus diaphragmatis), вступает в забрюшинное пространство, располагаясь несколько левее от средней линии, и на уровне IV поясничного позвонка делится на правую и левую общие подвздошные артерии (рис.2.8). Кпереди от аорты лежит поджелудочная железа, восходящая часть 12-перстной кишки и корень брыжейки тонкой кишки, справа – нижняя полая вена, слева – поясничная часть левого симпатического ствола. От брюшного отдела аорты отходят парные и непарные ветви. Последние берут начало от передней поверхности аорты. К ним относятся: чревный ствол (truncus coeliacus), отходящий от аорты на уровне XII грудного позвонка, верхняя брыжеечная артерия (a. mesenterica superior) – I поясничного позвонка, нижняя брыжеечная артерия (a. mesenterica inferior) – III-IV поясничных позвонков, а также может быть средняя крестцовая артерия (a.sacralis mediana). Парные ветви отходят от боковых стенок аорты: нижние диафрагмальные артерии (aa. phrenicae inferiores), средние надпочечниковые артерии (aa. suprarenales mediae), почечные артерии (aa. renales), яичковая или яичниковая артерии (a. testiculariss, s. ovarica), 4-е пары поясничных артерий (aa. lumbales). Нижняя полая вена (v. cava inferior) образуется за счет слияния общих подвздошных вен (vv. iliacae communes) на уровне IV-V поясничных позвонков, располагается справа от брюшной аорты и через foramen v.cavae проникает в грудную полость (рис.2.9). Снаружи от нее лежит поясничная часть мочеточника. Спереди, на уровне III поясничного позвонка, вену пересекает корень брыжейки тонкой кишки и восходящая часть 12-перстной кишки. Позади нижней полой вены лежит правый симпатический ствол, поясничные артерии и вены (truncus sympaticus dexter, aa. et vv. lumbales) и правая ножка поясничной ножки диафрагмы. 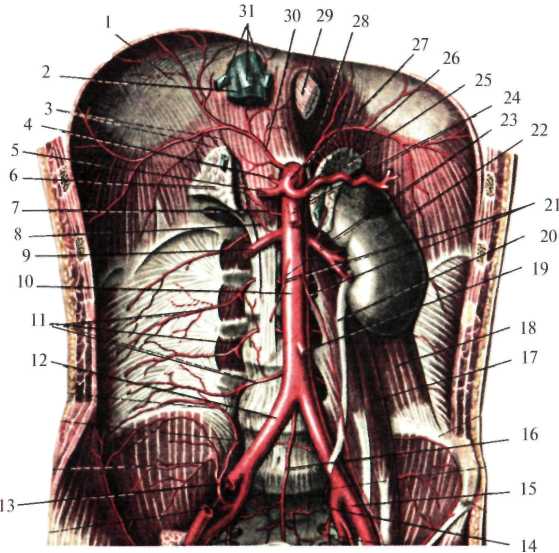 Рис. 2.8. Ветви брюшной аорты (по Синельникову, с изменениями). 1 – diaphragma; 2 – v. cava inferior; 3 – aa. suprarenales superiores; 4 – a. gastrica sinistra; 5 – a. hepatica communis; 6 – gl. suprarenalis dextra; 7 – a. suprarenalis media; 8 – a. suprarenalis inferior; 9 – a. renalis dextra; 10 – aorta abdominalis; 11 – aa. lumbales; 12 – a. iliaca communis dextra; 13 – a. iliolumbalis; 14 – a. iliaca interna sinistra; 15 – a. iliaca externa sinistra; 16 – a. sacralis mediana; 17 – m. psoas major; 18 – m. quadratus lumborum; 19 – a. mesenterica inferior; 20 – ureter; 21 – aa. testiculares dextra et sinistra; 22 – ren; 23 – a. renalis sinistra; 24 – a. mesenterica superior; 25 – gl. suprarenalis sinistra; 26 – a. splenica; 27 – truncus coeliacus; 28 – a. phrenica inferior sinistra; 29 – oesophagus; 30 – a. phrenica inferior dextra; 31 – vv. hepaticae В нижнюю полую вену впадают главным образом парные ветви: нижние диафрагмальные (vv. phrenicae inferiores), средние надпочечниковые (vv. suprarenales mediae), почечные (vv. renales), правая яичковая (v. testicularis dextra), левая яичковая вена (v. testicularis sinistra, впадает в левую почечную вену), четыре поясничные вены, а также печеночные вены, несущие очищенную печенью кровь. Непарные ветви (v. coeliaca, v. mesenterica superior et v. mesenterica inferior) впадают в воротную вену. От четырех поясничных вен, впадающих в нижнюю полую вену, отходят восходящие поясничные вены (vv. lumbales ascendens), которые проходя между внутренними и средними ножками диафрагмы, образуют справа непарную вену (v. azygos) и слева полунепарную вену (v. hemiazygos). В заднем средостении непарная и полунепарная вены располагаются по переднебоковой поверхности позвоночника, на уровне VII-VIII грудных позвонков полунепарная вена впадает в непарную, а непарная вена, перекидываясь через корень правого легкого, – в верхнюю полую вену. Непарная и полунепарная вены с практической точки зрения играют большую роль в образовании заднего кава-кавального анастомоза (рис.2.10).
Нервы забрюшинного пространства представлены поясничным отделом симпатического ствола, симпатическими сплетениями и ветвями блуждающих нервов. Поясничный отдел симпатического ствола (pars lumbalis truncus sympathicus). Проходит между латеральными и промежуточными ножками диафрагмы и ложится на переднюю поверхность тел поясничных позвонков. Симпатический ствол состоит из 4-5 узлов и волокон, связывающих эти узлы. Кроме того, каждый из стволов посредством соединительных ветвей (rr. communicantes) связан со спинномозговыми нервами. Между правым и левым симпатическими стволами имеются соединительные ветви. Чревное сплетение (plexus coeliacus) формируется вокруг основания чревного ствола, примыкая к внутренним краям обоих надпочечников. Оно образовано двумя чревными узлами (gangll. coeliaca), чаще полулунной формы, к которым подходит большой и малый внутренностные нервы, ветви обоих блуждающих нервов, грудного аортального сплетения, а также от правого диафрагмального нерва. Нервы, отходящие от чревного сплетения, участвуют в образовании целого ряда других сплетений (надпочечникового, почечного, верхнего и нижнего брыжеечного, аорто-абдоминального), иннервирующих органы брюшной полости и забрюшинного пространства. Лимфатическая система забрюшинного пространства представлена богатой сетью лимфатических сосудов и узлов. Множественные лимфатические сосуды, собирающие лимфу от нижних конечностей, органов таза, брюшной полости, забрюшинного пространства, а также от стенок живота в конечном счете образуют три ствола: два парных поясничных (trunci lumbales) и непарный кишечный (truncus intestinalis). На уровне I поясничного и XII грудного позвонков эти стволы сливаются и образуют так называемую цистерну грудного протока (cysterna chili), продолжением которой служит грудной проток (ductus thoracicus). Последний проходит между медиальными ножками диафрагмы вместе с брюшной аортой, располагаясь справа от нее, и впадает в левый венозный угол, образованный внутренней яремной и подключичной венами. Вокруг аорты на всем ее протяжении залегают регионарные лимфатические узлы. В организме человека, между верхней и нижней полыми венами, функционируют три кава-кавальных анастомоза: на передней стенке живота (см. гл.I), в забрюшинном пространстве (рис.2.11) и околопозвоночный (рис.2.12). По этим окольным путям, благодаря отсутствию клапанов, кровоток может осуществляться в обоих направлениях, в зависимости от места нарушения оттока крови (в верхней или нижней полых венах) (рис.2.10). Кава-кавальные анастомозы
Анастомозы, образованные венозными сплетениями позвоночника (рис.2.12). Имеются наружное и внутреннее позвоночные сплетения. Внутреннее позвоночное сплетение представлено передним и задним. Практическое значение имеет только переднее из позвоночных сплетений; заднее образовано тонкими венозными сосудами, повреждение которых не сопровождается заметным кровотечением. С позвоночными сплетениями через vv. intervertebrales сообщаются: в шейном отделе – по звоночные вены, vv. vertebrales, а также вены основания черепа и венозные синусы твердой мозговой оболочки; в грудном отделе – межреберные вены, vv. intercostales posteriores; в поясничном отделе – поясничные вены, vv. lumbales; в крестцовом отделе – вены стенок и клетчатки малого таза. Таким образом, венозные сплетения позвоночника принимают в себя кровь не только от спинного мозга и самого позвоночного столба, но и обильно сообщаются с венами различных областей тела. Кровоток в веноз ных сплетениях позвоночника может осуществляться в любом направле нии из-за отсутствия клапанов. Сплетения как бы объединяют притоки по лых вен, являясь связующим звеном между ними. Они представляют важ ные окольные пути тока крови как из верхней полой вены в нижнюю, так и обратно. Поэтому роль их в окольном венозном кровообращении весьма значительна.
Не менее велика роль окольного кровообращения между портальной системой и полыми венами. В случае стеноза или облитерации воротной вены, а также цирроза печени порто-кавальные анастомозы обеспечивают отток крови по коллатералям из системы воротной вены в полые, минуя печень. Различают четыре основные группы таких анастомозов: Порто-кавальные анастомозы Система воротной вены вмещает в себе более половины всего количества крови организма и представляет очень важный отдел кровеносной систе мы. Всякого рода нарушения кровотока в системе v. portae приводят к по вышению давления и развитию синдрома портальной гипертензии. Причиной его может быть врожденное сужение, тромбоз или сдавление воротной вены (подпеченочный блок), заболевания печени (цирроз, опухоли), приводящие к сдавлению впутрипеченочных вен (внутрипеченочный блок) и нарушения венозного оттока по печеночным венам (надпеченочный блок). Острая непроходимость воротной вены заканчива ется, как правило, смертельным исходом. Постепенное же нарушение кровообращения в её системе вызывает развитие коллатерального кровообращения благодаря внутрисистемным порто-портальным анастомозам. Порто-кавальные анастомозы в норме развиты слабо. Они существенно расширяются при нарушениях оттока крови по воротной вене. В этом случае порто-кавальные анастомозы обеспечивают «сброс» крови в обход печени, не подвергшейся в ней дезинтоксикации, из системы воротной вены в систему верхней и нижней полых вен. Кровоток в обратном направлении не имеет большого практического значения. Значение порто-кавальных анастомозов лишь относительное, скорее механическое, чем биологическое. Благодаря им понижается давле ние в системе воротной вены, уменьшается сопротивление работы сердца. Различают 4-е основные группы анастомозов между притоками воротной и полых вен, образующих пути коллатерального тока крови.
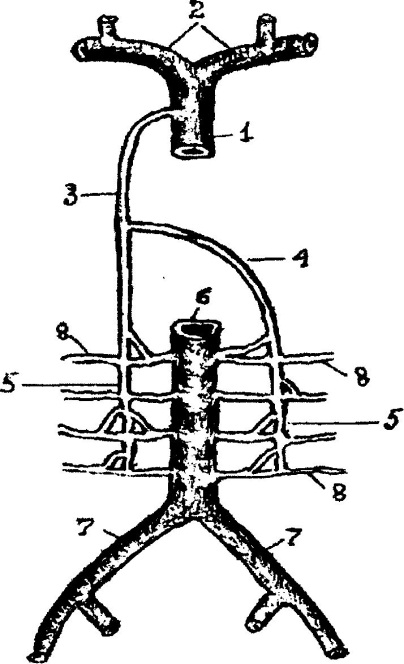
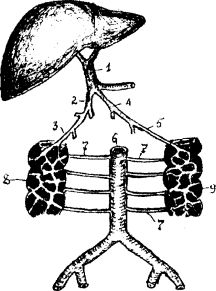
Анастомоз в стенке восходящей и нисходящей ободочной кишки (система Ретциуса) (рис.2.13) Из венозного сплетения восходящей и нисхо дящей ободочной кишки формируются, соответственно, v. colica dextra, впадающая в v. mesenterica superior и v. colica sinistra – в v. mesenterica infe rior, которые являются источниками формирования воротной вены. Задняя стенка этих отде лов толстой кишки не покрыта брюшиной и прилежит к мышцам задней брюшной стенки, где расположены vv. lumbales – притоки нижней полой вены, вследствие чего часть крови от венозного сплетения восходящей и нисходя щей ободочной кишки может оттекать в систему нижней полой вены.
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||