Руководство по пропеду - учебник. I. Расспрос больного, схема истории болезни 28 расспрос больного 28 Жалобы 28
 Скачать 5.78 Mb. Скачать 5.78 Mb.
|
ТЕЧЕНИЕ ЗАБОЛЕВАНИЯТечение абсцесса легких зависит от локализации полости, возможности ее опорожнения и сопутствующих осложнений. При хорошем дренировании полость абсцесса полностью опорожняется, спадается, облитерируется, что приводит к выздоровлению больного. На месте абсцесса формируется локальный пневмосклероз. Течение абсцесса длительное и продолжается в среднем 2-3 месяца. Однако у некоторых больных полость не спадается, стенки ее утолщаются и абсцесс приобретает хроническое течение. Среди осложнений абсцесса легких выделяют прорыв гнойника в плевральную полость (эмпиема плевры, пиопневмоторакс), средостение (медиастинит) или в перикард; легочное кровотечение, что может привести к летальному исходу. Возможно возникновение новых гнойных очагов в пораженном или здоровом легком, а также появление абсцессов в мозге, печени, почках, селезенке и др. органах. Частыми осложнениями при хроническом абсцессе является дыхательная и легочно-сердечная недостаточность, а также амилоидоз внутренних органов. ИССЛЕДОВАНИЕ ФУНКЦИИ ВНЕШНЕГО ДЫХАНИЯ. ДЫХАТЕЛЬНАЯ НЕДОСТАТОЧНОСТЬ. ПОНЯТИЕ О ЛЕГОЧНОМ СЕРДЦЕ Основные методы исследования функции внешнего дыхания
Первые три метода считаются скрининговыми и наиболее широко используются во всех лечебных учреждениях, осуществляющих наблюдение, лечение и реабилитацию легочных больных. Остальные методы являются более углубленными, дорогостоящими и не имеют в настоящее время широкого распространения в повседневной клинической практике Современные методы функциональной диагностики позволяют оценить различные функции респираторной системы: бронхиальную проходимость, воздухонаполненность, легочную вентиляцию, эластические свойства, растяжимость легких и др. Наиболее широкое распространение получил метод спирографии. СПИРОГРАФИЯСпирография ― метод изучения функции внешнего дыхания (ФВД), который отличается высокой информативностью, занимает ведущее место среди функционально-диагностических методов исследования, позволяет дать общую оценку анатомо-функциональных свойств аппарата вентиляции и осуществить динамический контроль за состояние больного. По спирограммам можно рассчитать легочные объемы, показатели бронхиальной проходимости, легочной вентиляции и газообмена. Условия проведения спирографииИсследование проводится в условиях относительного покоя (натощак или через 2-3 часа после легкого завтрака). Больной находится в положении сидя. Испытуемому вводят загубник, через который осуществляется контакт с аппаратом, на нос накладывается зажим. Испытуемый в течение нескольких минут приспосабливается к дыханию в необычных условиях, после чего включают аппарат и регистрируют спирограмму при спокойном дыхании в течение 2-3 минут, для определения дыхательных объемов, минутного объема дыхания (МОД), поглощения кислорода (ПО2), коэффициента использования кислорода (КИО2). Затем предлагают сделать максимально глубокий вдох, за которым следует спокойный глубокий выдох для измерения резервного объема вдоха (РОвд.), резервного объема выдоха (РОвыд.), жизненной емкости легких (ЖЕЛ). Маневр повторяют с коротким перерывом 3 раза. Учитывается кривая с максимальной амплитудой. Запись в первом и втором случае проводится при скорости протяжки ленты 50 мм в 1 мин. После этого предлагают сделать максимально глубокий вдох и задержать дыхание на 1-2 сек., затем произвести полный глубокий выдох с наибольшей скоростью. В момент задержки дыхания производится переключение лентопротяжного механизма со скорости 50 мм в мин. на 600-1200 мм в мин. Тест также повторяют троекратно. Тест позволяет определить форсированную ЖЕЛ (ФЖЕЛ), объем форсированного выдоха за 1 сек (ОФВ1), пробу Вотчала-Тиффно. Учитывается только правильно выполненный маневр ФЖЕЛ. Исследование заканчивается определением МВЛ (максимальная вентиляция легких). Запись производят при минимальной скорости движения ленты 50 мм/мин, в течение 15 секунд. Больной дышит с максимальной глубиной и частотой (не менее 40 дыханий в 1 мин). Расшифровка спирограммыСпирограмма представляет собой запись дыхательных движений (рис. 3.42)., записанных на спирографе. Зная масштаб шкалы спирографа и скорость движения ленты, можно определить основные легочные объемы (ДО, РОвд., РОвыд., ЖЕЛ), показатели легочной вентиляции (МОД, МВЛ, РД), показатели бронхиальной проходимости (ФЖЕЛ, ОФВ1, тест Тиффно), а по уровню наклона спирографической кривой можно определить показатели легочного газообмена (ПО2, КИО2). Масштаб шкалы спирографа: 1 мм соответствует 20 мл (для спирографов типа «СГ-1М», «СГ-2М»); 1 мм соответствует 40 мл (для спирографов типа «Метатест-2»). При этом скорость протяжки ленты 50 мм/мин. Скорость движения ленты для расчета по кривой ФЖЕЛ: 600 мм/мин (1 см =1 сек) — для спирографов типа «СГ-2М», «СГ-1М»; 1200 мм/мин (2 см =1 сек) — для спирографов типа «Метатест-2». Приведение показателей к стандартным условиямПри оценке фактических величин легочных объемов следует учесть, что объем газа зависит от атмосферного давления, температуры среды и насыщения водяными парами. Поэтому измеренные величины объемов приводят к альвеолярным условиям, т. е. условиям пребывания газа в организме (система ВТРS-от английского Вody, Temperature, Pressure, Soft): к температуре 37,0 °С, барометрическому давлению 760 мм рт. ст. и 100% насыщения водяными парами. Для изучения газообмена (ПО2) полученные объемы газов приводят к так называемым стандартным условиям (система STPD - от английского Standard, Temperature, Pressure, Dry): к температуре 0°С, давлению 760 мм рт. ст. и отсутствию водяных паров. С целью приведения полученных результатов к стандартным условиям пользуются поправочными коэффициентами по таблице. Понятие о должных величинахРезультаты исследования выражают в абсолютных величинах и в процентах от должных величин. Абсолютные показатели легочной вентиляции не имеют строгих констант. В большинстве своем они не только определяются патологией легких и бронхов, но зависят также от физической тренировки, конституции, пола, возраста, роста и массы тела человека. Поэтому полученные данные оцениваются по сравнению с т. н. должными величинами, учитывающими все эти данные и являющимися нормой для исследуемого лица. Должные величины высчитываются по формулам и номограммам, в основе которых лежит определение должного основного обмена. Так как у здоровых в зависимости от ряда причин (усталость, состояние нервной системы и пр.) могут отмечаться отклонения от должных величин в пределах 15-20%, то патологическими могут считаться отклонения от должных величин более чем на 15-20%. Расчет должных величин производится с помощью специальных таблиц. Порядок расшифровки спирограммы (рис. 3.42).
Если дыхательные волны неодинаковые, то минутный объем дыхания определяется суммированием дыхательного объема за одну минуту. В норме минутный объем дыхания колеблется в пределах 4—10 литров (в среднем 5 литров). Минутный объем дыхания является мерой легочной вентиляции, но не абсолютным показателем эффективности альвеолярной вентиляции; зависит от дыхательного объема, частоты дыхания и величины мертвого пространства. При одном и том же минутном объеме дыхания альвеолярная вентиляция может быть различной: частое и поверхностное дыхание менее рационально, так как значительная часть вдыхаемого воздуха вентилирует только мертвое пространство, не попадая в альвеолы, при этом эффективная альвеолярная вентиляция снижается. При тех же показателях минутного объема дыхания, но при медленном и глубоком дыхании, эффективная альвеолярная вентиляция значительно выше. Таким образом, практическое значение приобретает определение минутного объема дыхания, частоты и глубины дыхания и сопоставление этих показателей между собой и в динамике. Определение должной величины минутного объема дыхания (ДМОД) осуществляется по формуле А.Г. Дембо. В основу расчета положен должный основной обмен (ДОО), который находят по таблице Гарриса и Бенедикта. Сначала рассчитывают должное поглощение кислорода (ДПО2) по формуле: 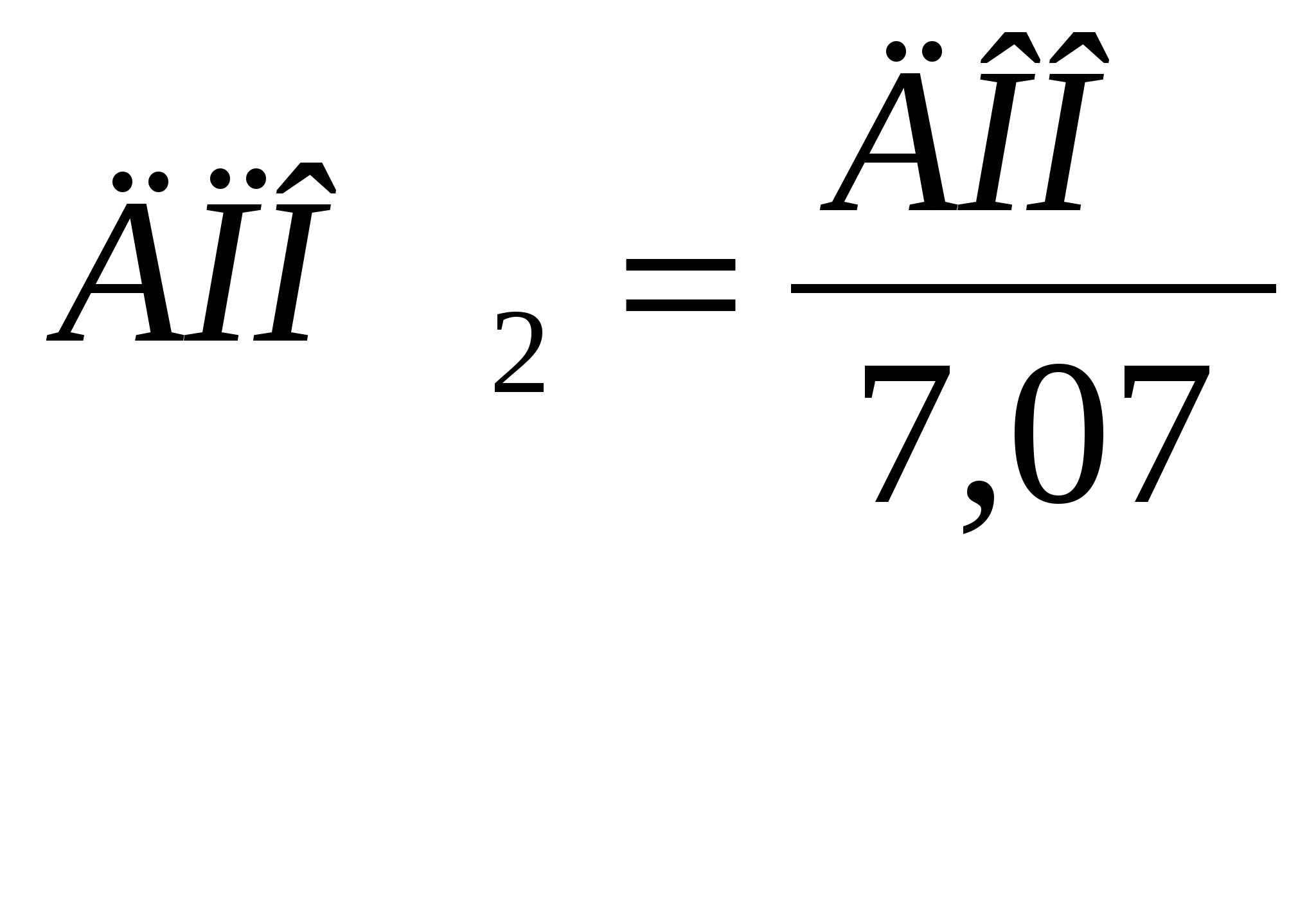 Коэффициент 7,07 представляет собой произведение теплового эквивалента 1 л кислорода, равного 4,9, на число минут в сутки — 1440 и деленного на 1000. В нормальных условиях из каждого литра вентилируемого воздуха поглощается 40 мл кислорода. минутный объем дыхания зависит от ухудшения использования вентилируемого воздуха, затруднения нормальной вентиляции, нарушения процессов диффузии газов, потребности организма в О2, от интенсивности процессов обмена.
При определении жизненной емкости легких по спирограмме измеряется расстояние от вершины инспираторного колена (максимального вдоха) до вершины экспираторного колена (максимального выдоха) в миллиметрах и умножается па масштаб шкалы спирографа. В норме жизненная емкость легких колеблется от 3000 до 5000 мл. Величина ее зависит от возраста (до 35 лет она растет, затем постепенно снижается), пола (у женщин показатели жизненной емкости легких ниже, чем у мужчин), роста, массы тела, положения тела. Для правильной оценки результатов необходимо определить отношение фактической жизненной емкости легких к должной (ДЖЕЛ). Для определения должной жизненной емкости легких пользуются формулами: где Р — рост, В — возраст. Отклонение ЖЕЛ от ДЖЕЛ не должно превышать 15%. Поэтому практическое значение имеет снижение ЖЕЛ ниже 85% должной. Жизненная емкость легких снижается при: патологических состояниях, препятствующих максимальному расправлению легких (экссудативный плеврит, пневмоторакс) ; уменьшении площади функционирующей легочной паренхимы, что связано с изменениями в самой легочной ткани (туберкулез легких, пневмония, пневмофиброз, абсцесс легкого, ателектаз и пр.); обеднении эластического каркаса легких (эмфизема); внелегочной патологии: процессы, ограничивающие расправление грудной клетки (кифосколиоз, болезнь Бехтерева), ограничение подвижности диафрагмы, повышение внутрибрюшного давления (асцит, метеоризм и др.); заболеваниях сердечно-сосудистой системы при наличии застойных явлений в малом круге кровообращения; резкой общей слабости; нарушении функционального состояния нервной системы. Диагностическое значение жизненной емкости легких при однократном исследовании нельзя считать достаточным, однако, в комплексном исследовании ФВД этот показатель очень важен как для расчетов и сравнения с другими величинами, так и для оценки степени, типа дыхательной недостаточности (ДН).
Кривая форсированной жизненной емкости легких состоит из двух частей. Первая часть, которая регистрируется с самого начала выдоха, характеризуется быстрым прямолинейным ходом и соответствует максимальной и постоянной скорости выдоха. Затем скорость выдоха замедляется, кривая становится менее крутой и приобретает криволинейный ход. Прямолинейный ход кривой форсированной жизненной емкости легких обусловлен выдохом за счет эластичности легочной ткани. Криволинейная жизненная емкость легких соответствует увеличивающемуся усилию мышц выдоха. Определение ФЖЕЛ осуществляется измерением высоты кривой от верхней до самой глубокой ее части (в мм) с последующим умножением на масштаб шкалы спирографа. В норме ФЖЕЛ на 8—11% (на 100—300 мл) меньше ЖЕЛ, в основном за счет увеличения сопротивления току воздуха в мелких бронхах. При нарушении бронхиальной проходимости и повышении сопротивления току воздуха разница возрастает до 1500 мл и более. Это наблюдается при бронхиальной астме, хроническом обструктивном бронхите, эмфиземе легких.
В норме ОФВ1 колеблется от 1,4 до 4,2 л/сек. Для более правильной оценки результатов определяется отношение фактического ОФВ1 к должной ОФВ1 (ДОФВ1). Для расчета ДОФВ1 используются формулы: Практическое значение приобретает снижение ОФВ1 ниже 80% ДОФВ1. ОФВ1 является основным критерием, на основании которого можно говорить о хронической бронхиальной обструкции. Обладая высокой воспроизводимостью при правильном выполнении маневра, этот показатель позволяет зарегистрировать наличие у пациента обструкции и в дальнейшем мониторировать состояние бронхиальной проходимости и ее вариабельность. Бронхиальная обструкция считается хронической, если она регистрируется не менее 3 раз в год, несмотря на проводимую терапию
В норме тест Тиффно в среднем составляет 70—90%. Снижение теста Тиффно ниже 70% считается патологическим. Проба Тиффно имеет большое значение в выявлении обструктивных процессов в легких и резко снижается при бронхиальной астме, хроническом обструктивном бронхите и эмфиземе легких. Для выявления роли бронхоспазма в возникновении дыхательной недостаточности и снижения указанных показателей используют фармакологические пробы с бронхолитическими средствами. В настоящее время наиболее широкое распространение получили пробы с ингаляционными бронходилататорами (сальбутамол, беротек, атровент, беродуал). ФЖЕЛ записывается до и после введения бронхолитических препаратов. При наличии явлений бронхоспазма после введения бронхолитических препаратов, односекундная емкость возрастает. Проба с бронхолитиками позволяет оценить является ли данная обструкция бронхов преимущественно обратимой или необратимой. Основным критерием обратимости бронхиальной обструкции является прирост ОФВ1 на 15% и более после бронходилатационной пробы.
Характеризует функциональную способность аппарата внешнего дыхания. Определение максимальной вентиляции легких:
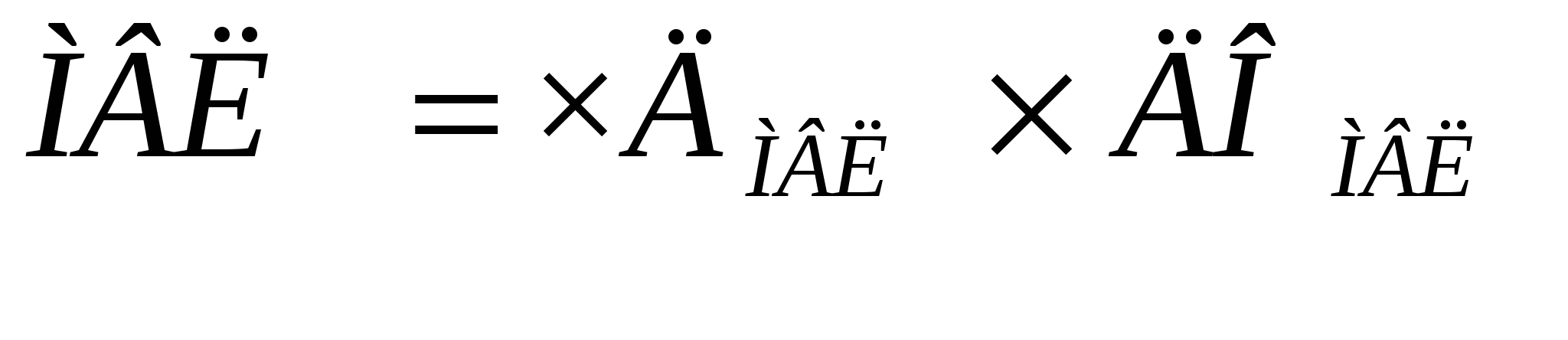 В норме МВЛ находится в пределах 50—180 л в 1 минуту. Величина ее зависит от пола, возраста, роста исследуемого, положения тела. Для правильной оценки полученных результатов необходимо приведение фактической МВЛ к должной. Для расчета пользуются формулами: Практическое значение имеет снижение максимальной вентиляции легких ниже 75% от должной. Максимальная вентиляция легких зависит от мышечной силы, растяжимости легких и грудной клетки, от сопротивления воздушному потоку. Уменьшение ее наблюдается при процессах, сопровождающихся снижением растяжимости легких и нарушением бронхиальной проводимости. МВЛ снижается при различных заболеваниях легких и сердечной недостаточности. Снижение ее нарастает по мере прогрессирования легочной или сердечной недостаточности. Максимальная вентиляция легких — показатель, тонко реагирующий на состояние нервной системы.
Резерв дыхания в % от должной максимальной вентиляции легких — один из ценных показателей функционального состояния аппарата внешнего дыхания. В норме резерв дыхания составляет 70—80 литров и превышает минутный объем дыхания не менее, чем в 15—20 раз. РД=85—95% МВЛ. Резерв дыхания уменьшается при дыхательной и сердечной недостаточности до 60-55% и ниже.
Поглощение кислорода (ПО2) — количество поглощаемого кислорода из вентилируемого воздуха за 1 минуту; на спирограмме определяется по уровню наклона спирограммы (за счет уменьшения газа под колоколом по мере его поглощения запись спирограммы становится наклонной). Расчет производится на начальном участке спирограммы. Строится треугольник, гипотенуза которого соответствует наклону спирограммы. Катет по горизонтали соответствует интервалу времени, равному 1 минуте (50 мм). Высота катета по вертикали измеряется в мм и умножается на масштаб шкалы спирографа (20 и 40 мл). В норме поглощение кислорода составляет 160—300 мл/мин. На определении поглощения кислорода основана оценка основного обмена. Показатель поглощения кислорода характеризует уровень основного обмена и ни в какой степени не отражает состояние аппарата вентиляции. Поглощения кислорода увеличивается при повышении окислительных процессов. Количество газообмена в покое может обеспечиваться вплоть до значительной степени нарушения внешнего дыхания. Коэффициент использования кислорода (КИО2) — количество миллилитров кислорода, поглощаемого из 1 литра вентилируемого воздуха. В норме коэффициент использования кислорода равен 25—60 мл (в среднем 40 мл). Коэффициент использования кислорода в значительной степени дублирует минутный объем дыхания в % от должного минутного объема дыхания. Увеличение коэффициента использования кислорода является показателем хорошего использования вентилируемого воздуха. Снижение коэффициента использования кислорода может свидетельствовать об ухудшении легочной вентиляции, уменьшении эффективности легочной вентиляции, нарушении процессов диффузии. Наблюдается снижение коэффициента использования кислорода при заболеваниях легких и при недостаточности кровообращения. Однако следует помнить, что при тяжелых степенях недостаточности функции внешнего дыхания минутный объем дыхания начинает уменьшаться, так как компенсаторные механизмы истощаются, а газообмен в покое продолжает обеспечиваться за счет включения добавочных механизмов кровообращения, крови (полицитемия) и др. На показатели газообмена отрицательное влияние оказывает эмоциональный фактор. Поэтому коэффициент использования кислорода и минутный объем дыхания надо сопоставлять с клиническим течением заболевания. Заключение о состоянии функции внешнего дыхания дается на основании определения типа дыхательной недостаточности (табл. 3.13) и степени дыхательной недостаточности (табл. 3.14). Таблица 3.13 Типы дыхательной недостаточности по данным спирографии
Таблица 3.14. Определение степени дыхательной недостаточности (по спирограмме)
|
