Паховые грыжи Н. И. Кукуджанов. I развитие паховой области
 Скачать 33.08 Mb. Скачать 33.08 Mb.
|
|
Часть пучков медиальной половины паховой связки и верхних волокон джимбернатовой связки в некоторых случаях в виде образования треугольной формы, несколько кзади и выше от лобкового бугорка могут переходить дальше на влагалище прямой мышцы живота. Иногда же сухожильные волокна ложатся несколько выше, заворачиваясь кнаружи на поперечную фасцию, образуя различной ширины связку, укрепляющую и прикрывающую нижний — медиальный — лобковый угол пахового промежутка. Это непостоянное образование описывают как паховую завороченную связку Коллса (Lig. inguinale reflexum Collesi). Она была обнаружена нами как вполне крепкое образование в 4 из 54 случаев, а в остальных — или как слабое образование, или в виде слабых сухожильных волокон, или совсем не была выражена. 3. В. Агафонова (1960) связку Коллса, в различной степени выраженную, отмечает во всех случаях. Очевидно, это нужно отчасти объяснить тем, что волокна серповидного апоневроза могут сливаться с нижними, идущими из паховой связки, что может привести к смешению различных понятий. Такое постоянное нахождение lig. Collesi, как приводит 3. В. Агафонова, мы, как и подавляющее большинство авторов, не обнаруживали. Например, С. Н. Ящинский (1894) связку Коллса как выраженное образование обнаружил в 10%, Б. Г. Шарецкий (1911) — в 5%. Поэтому в патогенезе прямых грыж 3. В. Агафонова основное значение придает связке Коллса, в то время как почти все авторы основное значение придают серповидному апоневрозу и лишь иногда и связке Коллса. Ширина пахового промежутка может увеличиваться или уменьшаться в зависимости от степени развития и ширины прямой и пирамидальной мышц. Ширина прямой мышцы на уровне lineae interspinalis superioris, по нашим измерениям, составляет от 3,8 до 6 см. Спускаясь ниже, мышца постепенно суживается, а иногда значительно утолщается и постепенно переходит в сухожильную часть на высоте 2—3,5 см от места прикрепления к лобковой кости. Ширина прикрепления ее к лобковой кости колеблется также в значительных пределах — от 1,5 до 5,5 см. Наиболее широким прикрепление прямой мышцы бывает в тех случаях, когда с латерального края отходят еще добавочные сухожильные волокна, что встречается редко; в большинстве же случаев ширина прямой мышцы равна 2,5^3 см, ширина горизонтальной части лобковых костей между лобковыми бугорками в среднем составляет 6 см (5—7 см). Если сухожильная часть прямой мышцы живота узкая, то часть горизонтальной ветви лобковой кости остается свободной от прямой мышцы; наоборот, если ширина сухожильной части прямой мышцы превышает 3—3,5 см, то эти волокна прикрепляются латерально от лобкового бугорка, укрепляя медиальную часть пахового промежутка. 22 Необходимо добавить, что место прикрепления сухожильной части прямой мышцы живота может лежать несколько ближе к передней или, наоборот, к задней поверхности лобковой кости. В последнем случае задняя поверхность стенки паховой области отодвигается кзади. Если вспомнить, что поперечная мышца живота и ее сухожильные окончания и сухожильные волокна из прямой мышцы могут располагаться более кзади, то станет ясно, что при таком строении вся задняя стенка паховой области образует совершенно гладкую поверхность вместе с горизонтальной ветвью лобковой кости. Форма таза и особенно положение лобковых костей также влияют на расположение передней брюшной стенки. Пирамидальная мышца может несколько прикрывать нижневнутренний угол пахового треугольника, особенно когда она хорошо развита и начало мышцы доходит до лобкового бугорка. Пирамидальная мышца, по нашим данным, отсутствовала в 14 случаях из 64 (вместе с 10 наблюдениями при прямых грыжах). Таким образом, при щелеобразно-овальных промежутках передняя стенка пахового канала образуется за счет апоневроза наружной косой, а в латеральной части — и внутренней косой мышцы. Верхняя стенка образуется за счет дугообразно расположенных внутренней косой и поперечной мышц. Задняя стенка канала образована из поперечной фасции, которая укреплена реже мышечной частью внутренней косой, чаще сухожильными волокнами этой мышцы и преимущественно апоневрозом поперечной мышцы живота или обеими вместе, иногда связкой Коллса, очень редко и сухожильными волокнами прямой мышцы. Нижняя стенка образована желобком паховой связки. При щелеобразно-овальных паховых промежутках паховый канал образует в брюшной стенке три суженных места: 1) глубокое отверстие (кольцо) пахового канала anulus profundus canalis inguinalis, возникающее за счет углубления поперечной фасции и прилегающих с латеральной стороны и сверху мышечных и сухожильных волокон поперечной мышцы, а иногда сверху и сухожильных волокон серповидного апоневроза, медиально и снизу — гессельбаховой связкой; глубокое отверстие нормальных размеров прикрыто спереди внутренней косой мышцей; 2) сужение среднего отдела канала, располагающееся под нижним краем внутренней косой и поперечной мышц; 3) поверхностное отверстие (кольцо) пахового канала anulus superlicialis canalis inguinalis в большинстве случаев нормальных размеров. Следует подчеркнуть, что канал при щелеобразно-овальных промежутках имеет косое направление и все три сужения располагаются в разных участках и плоскостях. При больших паховых промежутках треугольной формы передняя стенка пахового канала образуется апоневрозом наружной косой мышцы. Верхняя стенка образуется высоко и горизонтально расположенными внутренней косой мышцей и апоневрозом поперечной мышцы. Задняя стенка образована или только за счет поперечной фасции, или еще в верхней части слабыми сухожильными волокнами поперечной мышцы и гораздо реже — сухожильными волокнами внутренней косой мышцы. Глубокое и поверхностное отверстия чаще расширены, в среднем отделе сужения нет. Паховый канал у женщин гораздо чаще имеет щелеобразную форму, лучше укреплен мышечным и сухожильным слоями и несколько длиннее и уже, чем у мужчин. Глубокое и поверхностное отверстия всегда более узкие и меньших размеров. Вопреки утвердившемуся у некоторых авторов мнению, положенному в основу ряда оперативных вмешательств, при которых край внутренней косой и поперечной мышц пришивается к медиальному отделу паховой связки, нужно подчеркнуть, что как мышечные, так и сухожильные волокна этих мышц к медиальному отделу паховой связки не прикрепляются, а только тесно срастаются с ее задней поверхностью и прикрепляются кзади от нее в области гребня лобковой кости, спереди от верхней лобковой связки или к самой связке, как описал еще Douglas (1890). Р. И. Венгловский утверждал, что большой мышечный дефект пахового треугольника образуется в том случае, когда нижняя основная часть мышц идет на образование мышцы, поднимающей яичко; в связи с этим, по его мнению, при больших треугольных паховых промежутках эта мышца бывает сильно развита. Мы не можем этого подтвердить, так как довольно часто встречаются случаи, при которых можно наблюдать обратные отношения — большой паховый промежуток и очень слабо развитая мышца, поднимающая яичко. Объяснить это одним прохождением яичка нельзя. Тут, конечно, должны быть учтены и другие моменты, как, например, форма таза (С. Н. Ящинский; А. Ю. Созон-Ярошевич, 1927; К. Г. Тагибеков, 1936, и др.), так как при сужении таза мы иногда встречаем высокое стояние мышцы. Имеет значение и недостаточное общее развитие мышечной системы (aplasie generalisee французских авторов). По К. Г. Тагибекову (1936), «при широком тазе (distantia spinarum больше 27 см) мы вправе ожидать меньшей высоты пахового промежутка, а при узком тазе — большей высоты». Однако наши исследования на трупах не всегда подтверждают это. При distantia spinarum от 27 см и более в одном случае большой правосторонней прямой паховой грыжи высота пахового треугольника достигала 4 см, а слева, где грыжи не было,— 3 см; в другом случае высота пахового треугольника доходила до 2.5 см, в остальных 4 она была равна 1—1,5 см. При distantia spinarum от 26 до 27 см в 2 из 7 случаев высота достигала 3—4 см, а в 5 случаях — 1—2 см. Следует отметить, что нельзя руководствоваться одной лишь distantia spinarum без определения соотношения длины туловища (distantia jugulo-pubica) и длины тела. Поперечная фасция, подвздошно-лобковый тяж (tractus ilio-pubicus). Связочный аппарат задней стенки пахового канала; межъямковая связка (lig. interfoveolare Hesselbachi). Соединенное сухожилие, серповидный апоневроз. (tendo conjunctivus, falx aponeurotica inguinal! s), апоневроз поперечной мышцы Правильное представление о поперечной фасции можно получить на свежих нефиксированных трупах худощавых людей. Сухожильные волокна поперечной, внутренней косой, а иногда и прямой мышц и пупартовой связки так крепко вплетаются в поперечную фасцию, что отделить их друг от друга не представляется возможным, не нарушая их целости. В наших наблюдениях в 51 из 54 случаев она представляла собой один сплошной слой, а в 3 — состояла из двух тонких пластинок, как это было описано еще Cloquet. Строение поперечной фасции волокнистое. Иногда она бывает утолщенной, достаточно упругой и эластичной, иногда же она легко растягивается и рвется (рис. 7). В более молодом возрасте и даже у детей эластичность ее больше. Ход волокон чаще поперечный, и, если не имеется еще продольных или косо идущих сухожильных волокон из брюшных мышц, укрепляющих эту фасцию, она не может иметь большого влияния на укрепление задней стенки пахового канала. Вместе с укрепляющими сухожильными волокнами глубоких мышц поперечная фасция приобретает гораздо большую упругость и силу сопротивления. В самом нижнем отделе пахового промежутка на участке, параллельном глубокой части паховой связки, поперечная фасция делается плотнее и образует полоску шириной до 0,8—1 см. Согласно нашим дополнительным исследованиям, этот участок правильнее рассматривать как подвздош-но-лобковый тяж. С задней стороны в этом месте можно отчетливо различить продольно идущие волокна, придающие поперечной фасции значительную крепость. Спереди от утолщенного участка поперечной фасции 24 и несколько ниже тесно прилегает самая глубокая часть паховой связки, которая сращена с этим утолщенным участком поперечной фасции, особенно в более латеральной части. В медиальной половине пахового канала паховая связка отходит более кпереди от поперечной фасции, так как между ними начинает выступать лобковая кость с прикрепленными к ней связками. Здесь тонкие волокна глубокой части паховой связки чаще перекидываются на лоб- 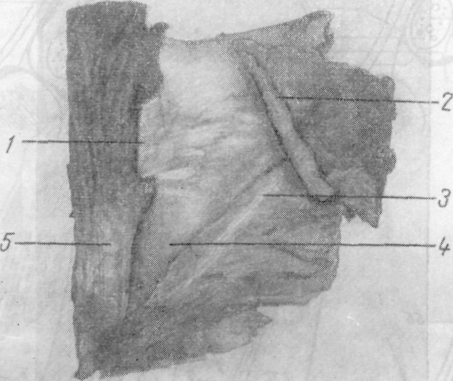 Рис. 7. Поперечная фасция, сухожильные волокна удалены. Показано, как фасция входит в прямую мышцу (фотография с препарата, собственное наблюдение). 1 — часть прямой мышцы удалена; 2 — апоневроз поперечной мышцы отвернут; 3 — паховая связка; 4 — поперечная фасции: 5 — прямая мышца. новую кость, переходят на поперечную фасцию, иногда здесь виден несросшийся край более поверхностной части паховой связки, а глубокая часть ее отсутствует (рис. 8, 10, а). Подвздошно-лобковый тяж имеет более рыхлое волокнистое строение, а не сплошь сухожильное с блестящими продольными волокнами, как паховая связка и ее глубокая часть. Подвздошно-лобковый тяж вместе с поперечной фасцией при напряжениях несколько натягивается, и их можно несколько отодвинуть кзади, если это необходимо, чего нельзя сделать с задним (глубоким) отделом собственно паховой связки. Подвздошно-лобковый тяж, за редким исключением, встречается постоянно [но 1(). А. Ярцеву (1904),— в 82"»), но бывает выражен различно. Это образование, когда оно хорошо выражено, гораздо лучше выдерживает швы, чем тонкая более верхняя часть поперечной фасции. В медиальной части пахового треугольника подвздошно-лобковый тяж; тесно прилегает к верхней лобковой связке и в большинстве, случаев прикрывает эту связку спереди, а в латеральной части они отходят друг от друга (рис. 8 и 9). 25 Медиальная часть поперечной фасции может быть различно расположена по отношению к прямой мышце. Чаще поперечная фасция почти вся переходит на заднюю поверхность прямой мышцы живота, образуя ее фасцию (fascia m. rectos abdominals), и очень небольшая ее часть — 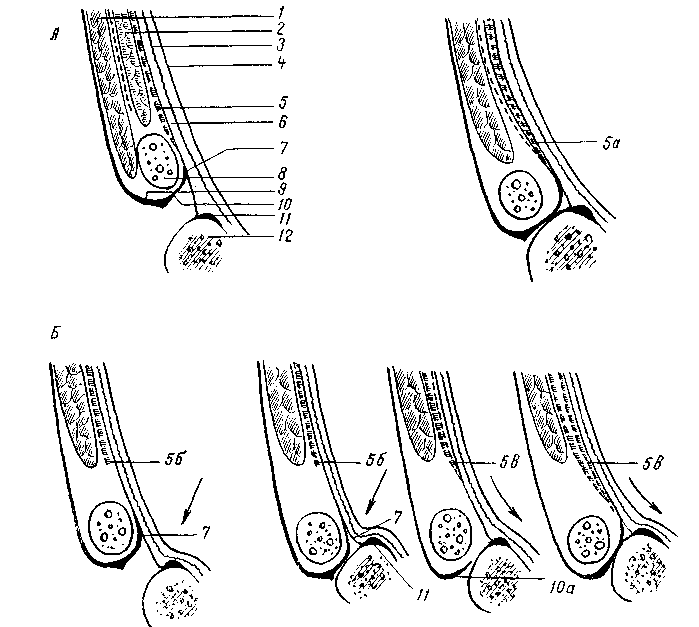 Рис. 8. Схемы сагиттальных разрезов пахового канала. А — щелеобразно-овального промежутка; Б — высокого пахового промежутка. Слева показаны промежутки в латеральной половине, справа — в медиальной половине. 1 — внутренняя косая мышца живота; 2 — поперечная мышца; 3 — подсерозная оболочка; 4 — брюшина; 5 — falx inguinalis; Sa— falx ingui-nalis, образованный из соединения сухожилий; 56 — недоразвитый falx inguinalis (апоневроз поперечной мышцы); 5к — различные варианты серповидного апоневроза при высоком паховом промежутке; в — пространство Богро; 7 — подвздошно-лобковый тяж; 8 — семенной канатик; 9 — передняя часть паховой связки; 10 — задняя часть паховой связки; 10а — недоразвитая паховая связка; 11 — верхняя лобковая связка; 12 — лобковая кость. Внизу на двух схемах слева показан один из вариантов более переднего расположении задней стенки пахового канала с образованием углублений (показано стрелкой) над верхней ветвью лобковой кости. На двух схемах справа показано более заднее расположение брюшной стенки с гладкой поверхностью без образования углублений (обозначено стрелкой). (На схеме слева в латеральной половине пахового промежутка джимбер-натова связка не показана, так как разрез проходит в самой внутренней части бедренного канала). на переднюю. Иногда волокна ее расщепляются и ложатся почти равномерно на переднюю и заднюю поверхности прямой мышцы живота, реже кончаются в ее наружном крае. При сокращении прямой мышцы поперечная фасция несколько напрягается. Внизу поперечная фасция крепко срастается с горизонтальной ветвью лобковой кости, прикрывая спереди верхнюю лобковую связку. Далее она спускается позади лобковой кости, покрывая также в виде футляра наружные подвздошные и бедренные сосуды. Поперечная фасция, проходя впереди нижних надчревных сосудов, образует латерально от них овальное выпячивание — глубокое отверстие пахового канала. Вся ширина этого участка от медиального края глубокого отверстия до наружного края прямой мышцы, по нашим данным, составляет 4—4,5 см (в одном случае даже 6 см). Ввиду особой важности топографии этой области, составляющей «дно» (С. Н. Ящинский) пахового промежутка, необходимо уточнить некоторые детали и установить различия в строении этого участка. 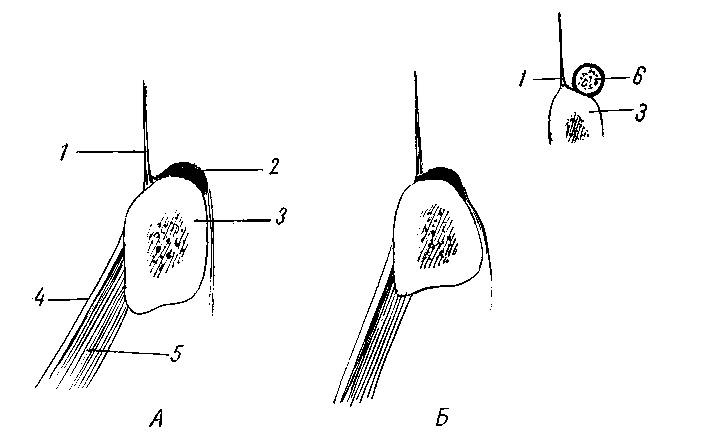 Рис. 9. Схема расположения подвздошно-лобкового тяжа (1) по отношению к верхней лобковой связке Купера (2) в медиальном отделе пахового капала (даны крайние формы). Л — переднее расположение; Б — более редкое заднее расположение тяжа. 1 — подвздошно-лобковый тяж; 2 — связка Купера; 3 — лобковая кость; 4 — гребешковая фасция; 5— гребешковая мышца; 6 — редкая шнуровидная форма связки Купера. Таз может быть различной формы: узким (сдавленным с боков), плоским (сдавленным спереди назад) и более равномерным. При узкой форме таза паховый канал приближается к сагиттальной плоскости, а при плоской — к фронтальной. Соответственно форме таза паховая связка расположена более или менее наклонно. Точно так же глубокое отверстие пахового канала может располагаться ниже, т. е. ближе к паховой связке, или, наоборот, несколько выше. Отчасти в связи с этим наблюдается различное направление нижней части сухожильных волокон внутренней косой и особенно поперечной мышц живота; волокна идут книзу то более вертикально, то дугообразно в виде серпа, то в более поперечном или косом направлении. Из 54 случаев мы отметили более поперечное или косое направление сухожильных волокон внутренней косой и поперечной мышц или только поперечной в 23 случаях, дугообразное — в 12 случаях, сочетание тех и других волокон — в 16 случаях. В 3 случаях волокна были очень слабо выражены, они не доходили до нижнего медиального угла и покрывали только верхнюю половину дна промежутка. Серповидный апоневроз был измерен в 43 случаях, причем ширина его доходила в 9 случаях до 1 см, в 9 — до 2 см, в 20 — до 3 см и в 5 — до 4 см. 27 Иногда наружный неприкрытый участок пахового промежутка, образует «тонкое или слабое место» и занимает гораздо большее пространство, так как поперечная фасция мало покрывается сухожильными волокнами. В некоторых случаях, сухожильные волокна идут в виде отдельных к 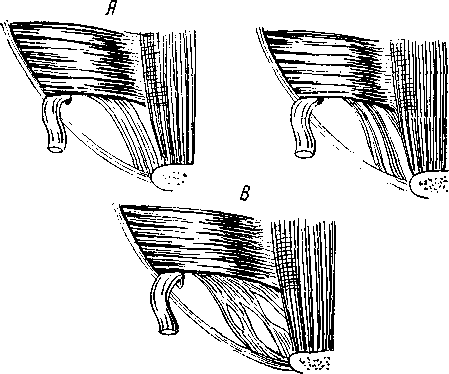 репких полосок и между репких полосок и междуБними образуются клинооб- Рис. 10. Отдельные редкие формы расположения сухожильных волокон в паховом промежутке с образованием щелей (А, Б, В). разные или прямолинейные слабые участки, прикрытые поперечной фасцией (рис. 10). Иногда же, наоборот, эти участки могут быть овальной формы, и, если сзади отделить поперечную фасцию, эта сухожильная часть имеет вид решета (рис. 11). Имеющиеся на ней овальные отверстия могут достигать значительных размеров, в нашем случае — до 1.5 X 1,2 см. Очень редко через эти отверстия выпячивается жировая клетчатка, которая вместе с поперечной фасцией образует нечто подобное выпячиванию жировой клетчатки по белой линии живота (что нами обнаружено, в одном случае). Эти дефекты располагаются ближе к прямой мышце. Рис. 11. Дефекты в сухожильном слое пахового промежутка (рисунок с препарата, собственное наблюдение). Т 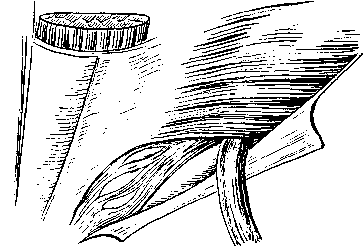 аким образом, принятое название «серповидный апоневроз» приемлемо только в тех случаях, когда волокна идут серпообразно и более концентрированно в медиальной части пахового промежутка, напоминая собой связку, почему некоторые авторы называют это образование lig. Henle. В других случаях сухо-жильно-апоневротическое растяжение образуется из волокон не серповидной формы, а из косо или более поперечно идущих сухожильных волокон, покрывающих паховый промежуток. Указанные образования могут формироваться из сухожильных волокон поперечной мышцы или из поперечной и внутренней косой, откуда и название «соединение сухожилий», или «соединенное сухожилие» (tendo conjunctus или conjoined tendon английских авторов или tendon аким образом, принятое название «серповидный апоневроз» приемлемо только в тех случаях, когда волокна идут серпообразно и более концентрированно в медиальной части пахового промежутка, напоминая собой связку, почему некоторые авторы называют это образование lig. Henle. В других случаях сухо-жильно-апоневротическое растяжение образуется из волокон не серповидной формы, а из косо или более поперечно идущих сухожильных волокон, покрывающих паховый промежуток. Указанные образования могут формироваться из сухожильных волокон поперечной мышцы или из поперечной и внутренней косой, откуда и название «соединение сухожилий», или «соединенное сухожилие» (tendo conjunctus или conjoined tendon английских авторов или tendonconjoint французских). Таким образом, название это даст больше представление о формировании, а не о форме апоневроза (серповидный апоневроз). При треугольных паховых промежутках сухожильные волокна в области дна могут отсутствовать. Тогда в верхней половине промежутка или еще выше, за нижним краем высоко расположенной внутренней косой мышцы, можно обнаружить сухожильные волокна чаще всего поперечной мышцы (нижний отдел апоневроза поперечной мышцы), а в более редких Рис. 12. Схемы различных укреплений паховой области и расположений сухожильных волокон поперечной мышцы и связки Гессельбаха. Вид сзади (даны крайние формы). А: 1 — связка Гессельбаха; 2 — семенной канатик: s— сухожильная и мышечная части поперечной мышцы; 4 — серповидный апоневроз (апоневроз поперечной мышцы); 5 — пахо-вая'связка; а—джимбернатова связка; 7 — связка Кулера; S— широкое прикрепление прямой мышцы; 9 — бедренные сосуды; Б — высокое расположение сухожильных волокон поперечной мышцы (треугольной формы паховый промежуток); серповидный апоневроз и связка Гессельбаха отсутствуют, узкое прикрепление прямой мышцы. с 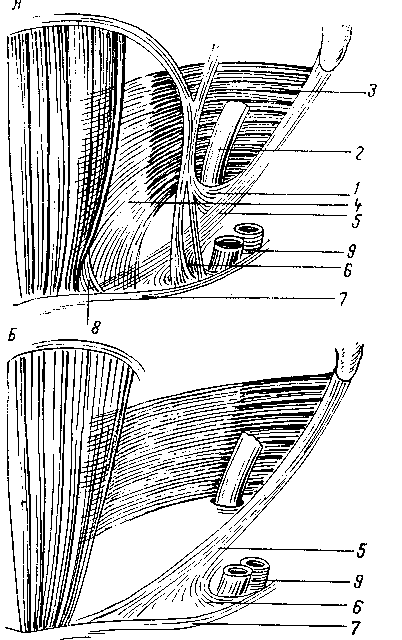 лучаях еще и апоневроз внутренней косой мышцы, которые образуют соединенное сухожилие. Таким образом, название «соединенное сухожилие» применимо и в случаях очень высокого расположения сухожильных волокон. Но гораздо чаще, особенно при треугольных паховых промежутках, сухожильный слой •образуется из поперечной мышцы. Нужно отметить также, что в медиальной части пахового промежутка сухожильные волокна лучше выражены и крепче, чем в латеральной, где они начинают образовываться из мышечной части. Довольно часто у медиального и нижнего края глубокого •отверстия пахового канала можно видеть сухожильные волокна из поперечной мышцы, сливающиеся с поперечной фасцией, образующие связку Гессельбаха. Иногда сухожильные волокна образуют как бы самостоятельную связку. Отдельные сухожильные волокна этой связки в редких случаях -спускаются к лобковой кости, прикрепляясь к глубокой части паховой и к джимбернатовой связке или к верхней лобковой связке. В некоторых же случаях у меди-.ального края глубокого отверстия не удается обнаружить сухожильных волокон. По нашим данным, •связку Гессельбаха как вполне выраженное образование удалось видеть в половине случаев, а в ряде случаев она была очень слабо выражена или отсутствовала, и палец, введенный в отверстие со стороны брюшной полости, проникал без особого усилия и легко расширял его в медиальную сто- лучаях еще и апоневроз внутренней косой мышцы, которые образуют соединенное сухожилие. Таким образом, название «соединенное сухожилие» применимо и в случаях очень высокого расположения сухожильных волокон. Но гораздо чаще, особенно при треугольных паховых промежутках, сухожильный слой •образуется из поперечной мышцы. Нужно отметить также, что в медиальной части пахового промежутка сухожильные волокна лучше выражены и крепче, чем в латеральной, где они начинают образовываться из мышечной части. Довольно часто у медиального и нижнего края глубокого •отверстия пахового канала можно видеть сухожильные волокна из поперечной мышцы, сливающиеся с поперечной фасцией, образующие связку Гессельбаха. Иногда сухожильные волокна образуют как бы самостоятельную связку. Отдельные сухожильные волокна этой связки в редких случаях -спускаются к лобковой кости, прикрепляясь к глубокой части паховой и к джимбернатовой связке или к верхней лобковой связке. В некоторых же случаях у меди-.ального края глубокого отверстия не удается обнаружить сухожильных волокон. По нашим данным, •связку Гессельбаха как вполне выраженное образование удалось видеть в половине случаев, а в ряде случаев она была очень слабо выражена или отсутствовала, и палец, введенный в отверстие со стороны брюшной полости, проникал без особого усилия и легко расширял его в медиальную сто-рону (рис. 12). В 4 случаях (см. рис. 12) нам удалось наблюдать связку Гессельбаха в виде довольно мощного, широкого, почти самостоятельного образования; в 3 из этих случаев она доходила вверху до полукружной линии Дугласа (рис. 12, 13). В одном из них связка Гессельбаха была широкой, почти в 2 см, и располагалась гораздо медиальнее обычного (на 1,5—2 см от края прямой мышцы), а в другом случае были почти такие же соотношения, как описывают Douglas (1890) и Б. Г. Шарецкий i(1912). В этом случае от наружного края линии Дугласа, кроме связки Гессельбаха, почти рядом с прямой мышцей спускался к лобковой кости несколько уплотненный тяж, образовавшийся скорее за счет утолщения поперечной фасции и сухожильных волокон поперечной мышцы. Палец, 29 проведенный между прямой мышцей и тяжом, сдавливался крепко — факт, имеющий значение при очень редких ущемлениях в этом месте. Этот вариант с образованием двух столбиков но Douglas или наружного и внутреннего рога линии Дугласа по Б. Г. Шарецкому нужно считать редким. 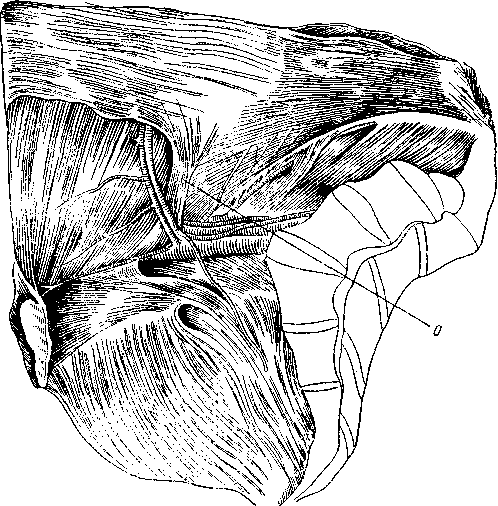 Рис. 13. Паховая область сзади (по Гессельбаху). О — связка Гессельбаха. Мышечные волокна поперечной мышцы иногда могут образовывать небольшую межъямковую мышцу (m. interfoveolaris), которую как вполне-выраженное образование нам удалось видеть всего в 8 случаях. В половине случаев она была выражена слабо, в остальных отсутствовала. Глубокое отверстие пахового канала и семенной канатик Глубокое отверстие (кольцо) пахового канала соответствует наружной паховой ямке и располагается на 0,5—2 см выше глубокой части паховой связки, почти посередине ее или чуть медиальнее. У мужчин нормальные размеры глубокого отверстия пахового канала составляют 1 X 1,5 см (первая цифра соответствует поперечному размеру, вторая — продольному) и пропускает кончик указательного пальца. Если удалить брюшину и подсерозную оболочку, то отверстие представит собой косо расположенное углубление поперечной фасции, которая простирается в паховом канале и ниже в мошонке, окружает и покрывает проходящие в центре углубления яичко и элементы семенного канатика, образуя внутреннюю семенную фасцию. Благодаря косому направлению пахового канала кнутри, книзу и кпереди под очень небольшим углом к передней брюшной стенке поперечная фасция с медиальной стороны срастается со своей углубляющейся частью и образует более крепкий, довольно резко очерченный край полулунной формы. 30 По М. М. Горелик, почти в Ч3случаев семенной канатик у лиц старше 20 лет, располагаясь в медиальном отделе отверстия, занимает меньше 50% площади, а остальную часть ее заполняет жировая клетчатка. По А. С. Обысову (1952), жировая клетчатка в этом месте имеет более плотную консистенцию, чем обычная продбрюшинная клетчатка, и иногда имеет форму жировой подушки. Форма, размеры и проекция глубокого отверстия меняются в связи с возрастом, зависят от особенностей строения окружающих тканей, наличия выпячивания брюшины и грыж. Различия в строении и форме глубокого отверстия пахового канала состоят в том, что при хорошем укреплении его краев гесссльбаховой связкой и мышечно-сухожильными волокнами поперечной мышцы образуется очень крепкое кольцо, чаще подковообразной формы, как описывают Л. С. Обысов (1952), Fruchaud (1956) и др., с основанием, обращенным кверху и кнаружи, в то время как при слабом укреплении оно может расширяться и постепенно принять форму овала. Если поперечная мышца имеет дугообразный ход волокон и достаточно хорошо выражена, то при сокращениях она опускается, и кольцо несколько сжимается сверху и снаружи, а гессельбахова связка при сокращениях брюшного пресса, подтягиваясь кверху, сжимает кольцо снизу и изнутри. При слабом развитии поперечной мышцы и особенно гессельбаховой связки этого не происходит; в этих случаях слабое глубокое кольцо, растягиваясь, может от размера 1 X 1,5 см увеличиваться до 1,5 X 2,5 см и даже до 3 X 4 см и больше. Элементы семенного канатика расположены всегда более медиально и покрыты внутренней семенной фасцией. Латерально площадь глубокого отверстия остается свободной, прикрытой спереди только более плотной предбрюшинной жировой клетчаткой. Совершенно понятно, что плохо укрепленное, постепенно расширяющееся глубокое отверстие может привести к расслаблению брюшины в латеральной части наружной паховой ямки. Растяжение глубокого отверстия идет больше в медиальную сторону. Если глубокое отверстие пахового канала спереди прикрывается полностью мышечными элементами внутренней косой мышцы, когда она начинается низко в средней трети паховой связки, паховый канал принимает косое направление. Если же внутренняя косая мышца начинается высоко, то глубокое отверстие прикрывается очень плохо или почти не прикрывается, паховый канал не получает косого направления, и в этих случаях создается гораздо больше условий для его расслабления и растяжения. Таким образом, могут встретиться следующие крайние варианты строения глубокого отверстия пахового канала: 1) отверстие узкое, крепкое, несколько подковообразной формы, занятое почти целиком семенным канатиком, при напряжениях суживаемое сверху и снаружи; мышечно-сухожильными волокнами поперечной мышцы, а с медиальной стороны и снизу хорошо выраженной гессельбаховой связкой и в некоторых случаях с медиальной стороны межъямковой мышцей; это отверстие спереди хорошо прикрывается внутренней косой мышцей, придавая паховому каналу с самого начала косое направление; 2) отверстие имеет форму овала, легко растягивающееся, края его почти но укреплены гессельбаховой связкой, отверстие почти не прикрыто внутренней косой мышцей; при напряжениях сужение такого кольца не происходит. Понятно, что при втором варианте гораздо больше анатомо-физиологических предпосылок для расслабления глубокого отверстия, растяжения, выпячивания брюшины в латеральной части наружной паховой ямки и образования косых паховых грыж. 31 Семенной канатик (funiculus spermaticus) представляет собой мягкое, •гладкое образование цилиндрической формы, длиной в среднем 15— 20 см. Он проходит от глубокого отверстия пахового канала до заднего отдела яичка. В нем располагаются связанные между собой рыхлой клетчаткой: 1) семявыносящий проток; 2) его артерии и вены (идущие к нижней надчревной вене); 3) внутренняя артерия семенной железы и ее вены, образующие гроздевидное сплетение; 4) нервы яичка и симпатические сплетения семенного канатика и семявыносящего протока; 5) лимфатические сосуды; 6) иногда выраженный остаток или рудимент влагалищного отростка брюшины — влагалищный тяж. Все эти элементы канатика покрываются продолжением поперечной фасции, известной в начале пахового канала под названием воронкообразной фасции (fascia infundibu-liformis), а дальше — внутренней семенной фасции. В области пахового канала эта оболочка довольно тонка и становится более плотной ниже канала, а у самого яичка срастается с пристеночной плотной собственной влагалищной оболочкой яичка. В области пахового канала семенной канатик покрывается с латеральной стороны основным пучком m. cremaster, образующимся из внутренней косой мышцы и иногда (в 25%) из поперечной мышцы. Второй пучок m. cremaster, начинающийся от влагалища прямой мышцы живота, ложится на медиальную сторону семенного канатика. Под термином fascia cremasterica понимается теперь (по PNA) не фасция, покрывающая m. cremaster, а пучки соединительной ткани, связывающие между собой волокна этой мышцы. У поверхностного отверстия и вне пахового канала канатик покрывается другой оболочкой — продолжением апоневроза наружной косой мышцы — наружной семенной фасцией. Эта фасция бывает выражена различно и гораздо лучше в верхнем отделе. Кровоснабжение яичка, придатка и семявыносящего протока идет из: а) артерии семенной железы (a. testicularis), которая начинается ветвью (a. spermatica interna но BNA) из брюшинной аорты и располагается наиболее часто в петлях венозного сплетения (А. С. Обысов); б) артерии семявыносящего протока (a. deferentialis), которая начинается из a. umbilicalis ветви a. iliaca interna по PNA (a. hypogastrica no BNA), или из a. vesicularis inferior и идет рядом с семявыносящим протоком. Обе эти артерии проходят через глубокое отверстие пахового канала, анастомозируя несколько выше яичка между собой. Кровоснабжение оболочек яичка идет из a. cremasterica (наружной семенной артерии, a. spermatica externa по BNA), которая начинается из a. epigastrica inferior и иногда из наружной срамной артерии (a. pudenda externa) — ветви бедренной артерии. По И. Ф. Шишову (1937), a. cremasterica анастомозирует с a. tosticularis и a. de-ferentialis. И. А. Солдатченков (1938) считает, что при выключении a. testicularis a. deferentialis не может ее заменить, поэтому ранение a. testicularis может привести к некрозу яичка. Вены разделяются на две группы (В. В. Яковенко, 1955): 1) внутренние: а) гроздевидное сплетение (plexus pampiniformis), образующее v. testicularis, впадающую слова в почечную вену, а справа в нижнюю полую вену; б) вены семявыносящего протока—v. deferentialis, идущие к нижней надчревной вене; 2) наружные: расположенные кнаружи от внутренней семенной фасции v. cremastericae (или наружные семенные вены по BNA), которые впадают в нижнюю надчревную вену. Лимфатические сосуды яичка, придатка и семявыносящего протока проходят в семенном канатике и направляются в поясничные лимфатические узлы. Через паховый канал у женщин проходит круглая связка матки (lig. teres s. ro-tundum uteri), состоящая на протяжении от матки до глубокого отверстия пахового канала из гладкой мускулатуры и соединительнотканных волокон. В паховом канале к ней присоединяются поперечнополосатые волокна от внутренней косой и иногда поперечной мышц, артерия круглой связки матки (ветвь маточной артерии) и тонкие веточки нервов. Связка в пределах наружного отверстия канала прикрыта жировой долькой Имбаха. Нервы яичка и придатка образуют симпатическое сплетение вокруг семенной артерии — plexus sympaticus testiculi и около артерии семявыносящего протока. Кроме этих сплетений, в паховом канале располагаются ветви ramus genitalis n. geni- .32 tofemoralis (no BNA — n. spermaticus ext.). Одна ветвь, прободая заднюю стенку пахового канала на 1—2 см кнутри от глубокого отверстия у задней части паховой связки, располагается кзади канатика вне внутренней семенной фасции и иннервирует мышцу, поднимающую яичко. Другая ветвь выходит через наружное отверстие пахового канала поверх этой фасции и разветвляется в мясной оболочке (и больших губ у женщин), в коже мошонки, верхней и внутренней части кожи бедра и соседних тканях. Третья, глубокая ветвь, по нашим исследованиям, может проникать в глубь семенного канатика, сопровождая глубокие сосуды, и рассыпается, иннервируя собственные оболочки яичка. По данным А. С. Обысова, М. М. Горелик, Д. Н. Лубоцкого, в семенном канатике и области глубокого и поверхностного отверстий пахового канала у взрослых наиболее медиально и кзади располагается ductus deferens, a. deferentialis и a. cremasterica с венами; кпереди от семявыносящего протока лежит a. cremasterica, окруженная венозными сплетениями. Лимфатические сосуды идут вдоль кровеносных. Гребешков а я, или верхняя лобковая связка Купера (lig. pectineale s. lig. pubic u m superius Cooper i) Плотный волокнистый слой, покрывающий верхние поверхности лобковых костей, распространяется в обе стороны в виде толстого крепкого тяжа по гребешку горизонтальной ветви лобковой кости и носит название lig. pubicum superius (рис. 14 и 15). Верхние лобковые связки, продолжаясь по lin. terminalis и далее кзади, являются частью большой круговой связки таза — lig. annulare pelvis. Через верхнюю лобковую связку перекидываются наружные подвздошные сосуды на расстоянии 4—5 см от лобкового бугорка, окруженные в виде футляра продолжением поперечной фасции. Ввиду того что лобковая кость в этом месте образует наклонную кпереди поверхность, медиальная часть верхней лобковой связки располагается на 0,8—1,2 см позади самой медиальной части паховой связки. Расстояние от задней поверхности паховой связки до верхней лобковой связки зависит от формы таза и толщины горизонтальной ветви лобковой кости; у мужчин оно чаще достигает 1 —1,3 см, а у женщин — 0,8—1,2 см. Таким образом, кзади от самой медиальной части паховой связки и лобкового бугорка до верхней лобковой связки остается небольшая область, которая покрывается сухожильными волокнами паховой связки. Паховая связка прикрепляется частью к лобковому бугорку и лобковой кости, а частью, образуя пучки дугообразной формы, загибается кзади и кверху и покрывает лобковую кость, в направлении симфиза, крепко срастаясь с ней. Часть этих дугообразных волокон направляется книзу и несколько кзади, к горизонтальной ветви лобковой кости, поэтому свободный край связки, обращенный кнаружи, имеет полулунную форму. Эти верхние и нижние дугообразные волокна, покрывающие лобковую кость, всегда хорошо выражены и имеют длину около 3—4 см от лобкового бугорка до наружного полулунного края; нижние волокна ограничивают своим наружным краем бедренное кольцо в сосудистом промежутке и носят название лакунарной, или джимбернатовой, связки (lig. lacunare Gimbernati). Верхние волокна, покрывающие верхнюю поверхность лобковой кости и частично гребень лобковой кости, можно также рассматривать как продолжение джимбернатовой связки. Эти волокна и особенно медиальная часть верхней лобковой связки как очень крепкие и хорошо сращенные с костью образования могут быть использованы при наложении швов. Обычно связка Купера имеет толщину 0,3—0,5 см и ширину 0,6 — 0,8 см, в медиальной части она несколько шире располагается на самом гребне лобковой кости. Верхнюю лобковую связку можно рассматривать Л Н. И. Кукуджанов 33 как состоящую из передней части, которая прикреплена больше к верхне-передней поверхности кости, и задней части, которая сращена с верхнезадней поверхностью лобковой кости. Поперечная фасция может располагаться по отношению к верхней лобковой связке и гребню лобковой кости несколько более кпереди или более кзади (см. рис. 8 и 9). Эта связка и последнее время в паховой герниопластике приобретает все большее 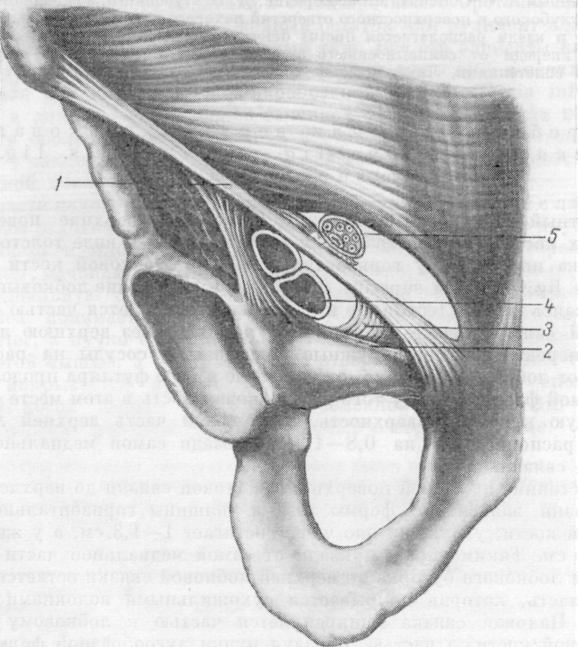 Рис.14. Расположение mixonoii (/), верхней лобковой (2) и джим-бернатовой (Я) связок по отношению к бедренным сосудам (J) и глубокому отверстию пахового напала (5) (но Fruchaud). значение, в связи с чем целесообразно для большей точности ту часть плотного широкого волокнистого и сухожильного слоя, которая покрывает верхние поверхности тел лобковых костей в обе стороны от симфиза до лобкового бугорка и гребня горизонтальной ветви, называть верхним лобковым растяжением, а тот отдел, где образуется крепкий сухожильный тяж, который тянется далее но гребню горизонтальной ветви,— гребеш-ковой, или верхней лобковой, связкой, как это описывал сам Cooper. В редких случаях связка Купера имеет вид круглого крепкого шнура диаметром 0,5—0,6 см, состоящего из сухожильных волокон, местами плохо сращенного с гребнем лобковой кости (см. рис. '.)). Верхняя лобковая связка является связкой, а не утолщенной частью надкостницы лобковой кости, как это представляют некоторые авторы. Она располагается |
