Клиническая диагностика заболеваний сердца. Констант Дж.. Клиническая диагностика заболеваний сердца (кардиолог у постели больного)
 Скачать 34.43 Mb. Скачать 34.43 Mb.
|
|
2. Каким образом изменяется время появления и громкость (а) щелчка и (б) шума после ингаляции амилнитрита? а. Щелчок возникает раньше, обычно становится тише и даже может полностью исчезать. Уменьшенный объем желудочка обусловливает более раннее появление щелчка, а низкое систолическое давление делает щелчок более тихим. б. Обычно шум становится тише и возникает раньше немедленно после ингаляции, однако спустя примерно 30 с его громкость может увеличиться благодаря выраженному подъему артериального давления. Если шум исходно возникал лишь в конце систолы, то после ингаляции амилнитрита он может стать пансистолический (рис. 11).  Рис. 11. А. Поздний систолический шум возникает раньше и смещается к началу систолы. Б. После ингаляции амилнитрита уменьшаются размеры сердца, и позднесистолический шум становится пансистолическим. СШ — Систолический шум 3. Каким образом повышение артериального давления, наблюдаемое после инъекции фенилэфрина или метоксамина, влияет на время появления и громкость (а) щелчка и (б) шума? а. Щелчок может занимать различные положения в пределах систолического интервала и обычно становится громче благодаря тому, что на митральный клапан воздействуют более значительные силы. б. Шум становится громче. При этом поздний систолический шум можно выявить даже в тех случаях, когда исходно выслушивался только щелчок. Примечания: а. Иногда шум или щелчок могут быть выявлены только после инъекции вазопрессорного препарата [101]. Предполагается, что для появления пролапса необходимо повышение артериального давления до некоторого критического уровня. Этим также может объясняться повышенная частота возникновения таких щелчков и шумов в старших возрастных группах. б. В одном исследовании было показано, что у лиц с изолированным систолическим щелчком, не связанным с изгнанием крови, после введения вазопрессорного препарата в 33% случаев появляется поздний систолический шум. в. Опубликовано клиническое описание пациента с ранним систолическим пролапсом на эхокардиограмме, у которого выслушивался ранний систолический шум (редкое явление), громкость шума увеличивалась после введения метоксамина, а ингаляция амилнитрита выявляла поздний систолический компонент пансистолического шума. 4. Чем не связанные с изгнанием крови щелчки после митральной вальвулотомии отличаются от других щелчков, не связанных с изгнанием? Щелчки после митральной комиссуротомии: а. Более громкие, но более низкочастотные, и соответственно, носят менее щелкающий характер. б. Обычно возникают раньше (благодаря чему их легче ошибочно принять за тон изгнания), но иногда появляются позже внутри шума или даже в конце раннего систолического шума. в. Отличаются непостоянством изменений при выполнении различных приемов. г. Зачастую внезапно становятся одиночными или множественными. 5. Каким образом при помощи аускультации можно отличить поздний систолический шум при дисфункции сосочковой мышцы от позднего систолического шума при пролапсе митрального клапана (не сопровождающегося щелчком)? Шумы при дисфункции сосочковой мышцы обычно сопровождаются четвертым сердечным тоном и громким первым тоном сердца; зачастую становятся тише после внезапного удлинения диастолы, а также усиливаются в положении сидя на корточках или после ингаляции амилнитрита [18, 19]. Шумы при пролапсе митрального клапана не сочетаются с характерным первым тоном, обычно не сопровождаются четвертым тоном и могут становиться тише после присаживания на корточки или ингаляции амилнитрита. Примечание: Если имеет место тяжелый пролапс и пансистолический шум, то первый сердечный тон бывает громче обычного. При разрыве сухожильных хорд первый тон или становится тише, чем в норме, или исчезает. В тех случаях, когда под влиянием натуживания при выполнении приема Вальсальвы поздний систолический шум превращается в пансистолический, первый сердечный тон становится громче, а щелчок может исчезать. Этиология, патологическая анатомия и физиология 1. Какая типичная аномалия митрального клапана обычно обнаруживается во время оперативного вмешательства или при патологоанатомическом исследовании пролабирующего клапана? Миксоматозная трансформация (дегенерация). Она может быть обнаружена лишь при очень тщательном исследовании, т.к. макроскопически митральный клапан может показаться неизмененным при поверхностном осмотре хирургом или патологоанатомом (рис. 12). 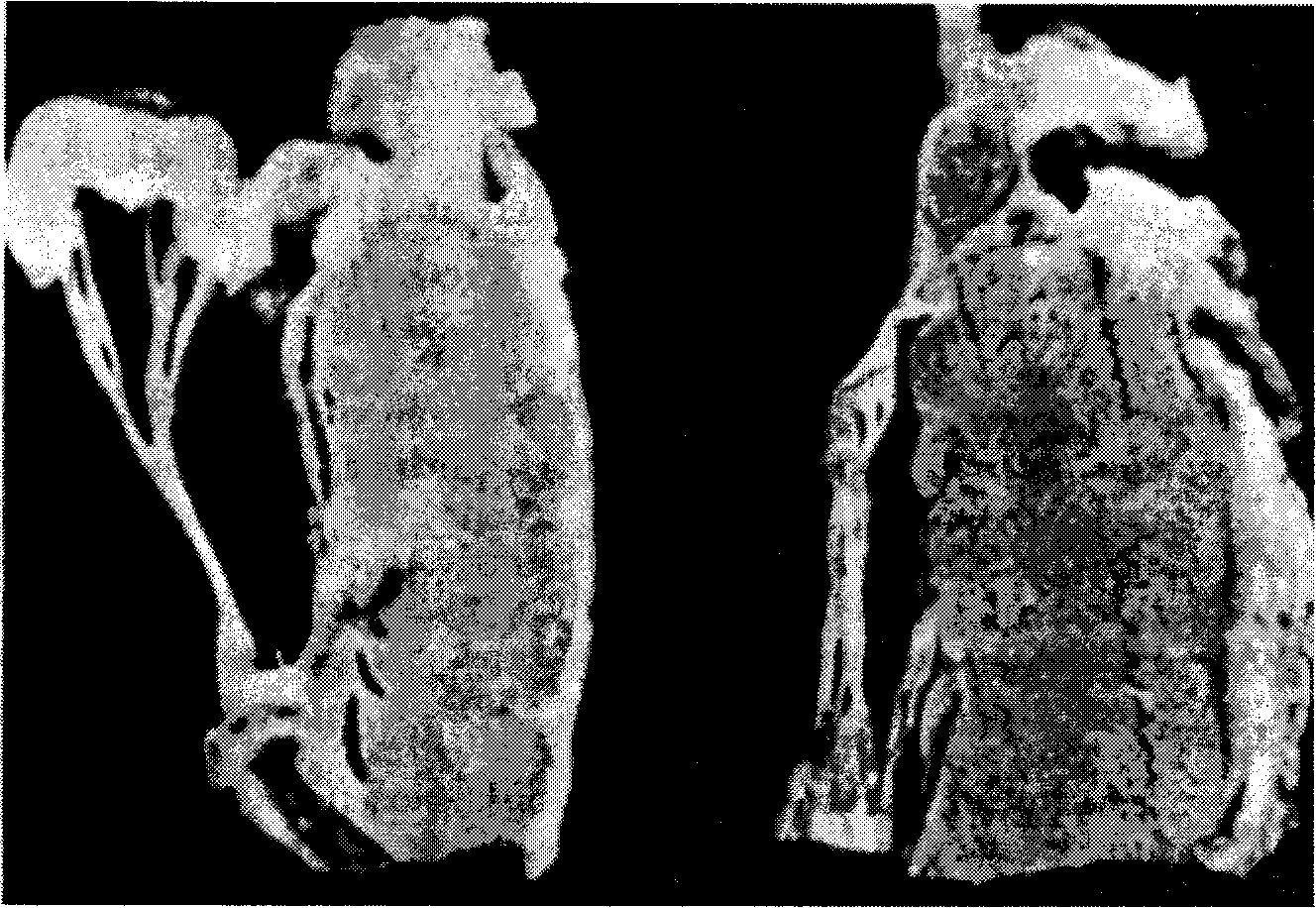 Рис. 12. Слева представлен поперечный разрез аномального срединного фестона задней створки митрального клапана. Справа представлен аналогичный участок задней створки, взятый у женщины с гипертрофией левого желудочка, но без митральной регургитации (Из: J.K. Trent, A.G. Adelman, E.D. Wigle и M.D. Silver. Am Heart J 1970; 79:539) Примечания: а. Синдром Марфана обычно сочетается с миксоматозно измененными клапанами, а клапанный пролапс примерно в 20-30% случаев сочетается с разболтанностью (гипермобильностью) суставов, высоким «готическим» небом и иными аномалиями скелета, такими как сколиоз, воронкообразная грудная клетка и прямой позвоночник (иными словами, в редких случаях может иметь место абортированная форма синдрома Марфана). Синдром Элерса—Данло также часто ассоциируется с пролапсом митрального клапана (в одной серии наблюдений этот синдром был выявлен у 9 из 11 пациентов). б. Примерно у 15% пациентов со щелчками и шумами, выслушиваемыми около левого края грудины, обнаруживается также пролапс трикуспидального клапана. В 20%-50% случаев пролапс митрального клапана сочетается с пролапсом трикуспидального клапана. Пролапс трикуспидального клапана в сочетании со щелчком или шумом трикуспидальной регургитации был описан при гипертрофии и дилатации правого желудочка, обусловленных легочной гипертензией. Примерно в 5% случаев пролапс трикуспидального клапана не сопровождается митральным пролапсом. 2. Перечислите наиболее распространенные причины пролапса митрального клапана. а. Врожденная миксоматозная трансформация с удлиненными хордами (причина, по своей распространенности значительно превосходящая все остальные). б. Дисфункция сосочковой мышцы или асинергичное сокращение желудочков, обусловленное инфарктом или ишемией миокарда [126]. в. Дисфункция миокарда в месте прикрепления задней створки, например при инфаркте миокарда или врожденном отсутствии левой огибающей коронарной артерии. г. Последствия хирургического вмешательства на митральном клапане, возможно, вследствие неодинаковой длины сухожильных хорд. д. Гипертрофический субаортальный стеноз (гипертрофическая обструктивная кардиомиопатия), возможно, из-за неодинаковой длины хорд. Причинами последней является асимметричная гипертрофия, а также гиперкинетическое сокращение, облитерирующее полость левого желудочка и сжимающее отверстие митрального клапана, благодаря чему створки митрального клапана по площади становятся больше указанного отверстия. Указанный малый размер полости левого желудочка и уменьшение митрального отверстия может быть причиной того, что примерно у одной трети пациентов с маленьким сердцем (кардиоторакальное отношение менее 40%) при эхокардиографии выявляется пролапс митрального клапана. е. В редких случаях при митральном стенозе имеется достаточный по размерам нефиброзированный участок створки, который может прогибаться вверх в полость левого желудочка и служить источником не связанного с изгнанием щелчка. Некоторые врачи считают, что ревматическая атака может вызвать пролапс митрального клапана и даже предлагают проводить профилактику ревматизма у всех пациентов с пролапсом, за исключением тех случаев, когда имеют место патологически измененные волны Т, т.к. у таких больных пролапс митрального клапана явно не связан с ревмокардитом. ж. В одном исследовании пролапс митрального клапана был обнаружен примерно у половины пациентов с миокардитом или диффузным заболеванием соединительной ткани в анамнезе. 3. Какой врожденный порок сердца обычно сочетается с пролапсом митрального клапана? Дефект межпредсердной перегородки. Примечание: Раньше считалось, что митральная регургитация возникает лишь при дефекте межпредсердной перегородки по типу ostiumprimum(дефект эндокардиальных подушечек, открытый атриовентрикулярный канал) и, соответственно, всегда обусловлена расщеплением створок митрального, клапана. В настоящее время установлено, что митральная регургитация может также возникать при вторичном дефекте межпредсердной перегородки (по типу ostiumsecundum) и объясняться не только расщепленным митральным клапаном (очень редкое явление), но и миксоматозной дегенерацией пролабирующего клапана. Иногда митральная регургитация обусловлена аномально высоким прикреплением сухожильных хорд вблизи верхней части межжелудочковой перегородки. После закрытия дефекта межпредсердной перегородки расширяется левый желудочек и, вместе с ним, отверстие митрального клапана, благодаря чему пролапс уменьшается или исчезает [108]. Если митральная регургитация обусловлена расщепленным митральным клапаном, то закрытие дефекта межпредсердной перегородки приведет к усилению регургитации. 4. Чем обусловлен не связанный с изгнанием щелчок при пролапсе митрального клапана? В соответствии с теорией «хордального тона» (chordalsnap) щелчок обусловлен внезапным натяжением хорд на максимуме давления в середине систолы. Однако в связи с тем, что сосочковые мышцы сокращаются раньше, хорды с самого начала систолы находятся под слишком большим натяжением для того, чтобы щелкать во время изгнания крови из желудочка [102]. Соответственно, вместо теории «хордального тона» была предложена другая теория, согласно которой рассматриваемый щелчок имеет клапанное происхождение и обусловлен тем, что в связи с избыточностью клапанных тканей или аномальной длиной сухожильных хорд одна из створок не может опереться на противоположную. Таким образом, небольшой участок неподдерживаемой створки может внезапно полностью прогнуться вверх и стать источником щелчка. Примечание: По данным эхокардиографии в М-режиме рассматриваемый щелчок может возникать в начале или на пике пролапса. 5. В чем состоит теория «сокращающегося кольца», объясняющая появление не связанного с изгнанием щелчка? Зачастую задненижние отделы левого желудочка в середине систолы сокращаются излишне сильно. В этой области в основном прикрепляется задняя сосочковая мышца. Избыточное сокращение задненижней стенки левого желудочка смещает заднюю сосочковую мышцу вверх, благодаря чему ослабевает натяжение сухожильных хорд. Продолжающееся желудочковое сокращение затем вновь сильно натягивает хорды, вследствие чего и возникает щелчок. Однако такое аномальное сокращение не обнаруживается у большинства пациентов с пролапсом митрального клапана. Примечания: Теория, согласно которой пролапс митрального клапана в некоторых случаях может быть обусловлен первичными патологическими изменениями миокарда, подкрепляется следующими фактами: а. При ангиографии было установлено, что пролапс митрального клапана по меньшей мере в 80% случаев сочетается с асинергией левого желудочка (аномально сокращающиеся участки и несокращающиеся области). Описаны, по меньшей мере, шесть типов асинергии [106]: 1. Сердце в виде «стопы балерины» в правой передней косой проекции (интенсивное сокращение заднемедиальных отделов и выпуклость в области передней стенки). 2. Уменьшение степени укорочения в области приносящего тракта, окружающей фиброзное кольцо митрального клапана. 3. Сокращение средних отделов желудочка наподобие песочных часов. 4. Неадекватное укорочение в продольной оси. 5. Акинез задних отделов. 6. Облитерация полости желудочка. б. Поздние систолические щелчки были впервые выявлены на фоне инфаркта миокарда. в. Поздний систолический шум и щелчок появились у одного больного после того, как рентгеноконтрастное вещество было неумышленно введено непосредственно под заднюю створку митрального клапана. г. У больных ИБС щелчок и поздний систолический шум иногда возникают в положении сидя на корточках. Это коренным образом отличается от изменений, обычно возникающих у молодых пациентов с пролапсом митрального клапана. 6. Какие причины могут обусловить появление сердечной недостаточности при незначительной митральной регургитации, вторичной по отношению к пролапсу митрального клапана? а. В редких случаях — разрыв сухожильных хорд б. Постепенное прогрессирование от незначительной до тяжелой митральной регургитации также может иметь место, однако наблюдается очень редко. в. Инфекционный эндокардит митрального клапана. 7. Каковы внесердечные причины, обусловливающие появление мезосистолического щелчка? а. Небольшой левосторонний пневмоторакс. Такой щелчок при достаточной громкости может выслушиваться и на некотором расстоянии от больного. Продолжительность его существования составляет в среднем 11 дней. Одна из теорий гласит, что эти щелчки обусловлены сердцем, сталкивающим язычковый сегмент левого легкого с грудной стенкой. В соответствии с другой теорией причиной появления этих щелчков являются движения сердца, перемещающие пузырьки воздуха между висцеральной и париетальной плеврой. Такие щелчки зачастую исчезают при изменении положения тела и появляются вновь при глубоком дыхании. (Частое появление таких щелчков не только в систолу, но и во время диастолы, позволяет исключить какое-либо участие клапанов в их возникновении.) б. Плевроперикардиальные спайки или адгезивный перикардит. Примечания: В первой половине XX века все мезосистолические щелчки расценивались как обусловленные плевроперикардиальными спайками, вероятно потому, что: 1. Галлаверден (Gallavardin) описал 4 пациентов, у которых на аутопсии были выявлены плевроперикардиальные сращения. 2. Если множественные щелчки выслушиваются на фоне пролабирующих клапанов, то они могут имитировать шум трения перикарда. в. В очень редких случаях мезосистолический щелчок представляет собой маятникообразные удары введенного в правый желудочек плавающего баллонного катетера о межжелудочковую перегородку. В таких случаях также выслушивается диастолический тон, который даже более характерен, чем систолический щелчок. г. Полное отсутствие перикарда обусловливает пролапс митрального клапана (полный синдром щелчка и позднего систолического шума) или появление щелчка в сочетании с поздним систолическим шумом при отсутствии пролапса по данным эхокардиографии или ангиографии. Такой щелчок становится громче на вдохе. д. Изолированный двустворчатый клапан легочной артерии, особенно в сочетании с блокадой правой ножки пучка Гиса (наблюдаетсяоченьредко). е. Аневризма межпредсердной перегородки может генерировать мезосистолический щелчок в момент максимального выбухания перегородки в правое предсердие. (Межпредсердная перегородка в начале систолы выбухает в полость левого предсердия, а затем в середине систолы внезапно пролабирует назад в правое предсердие.) ж. При аортальной регургитации иногда выслушивается мезосистолический той, синхронный с провалом на кривой двухвершинного пульса (pulsusbisferiens). Причина появления этого тона неизвестна [98J. з. В очень редких случаях не связанные с изгнанием крови или мезосистолические щелчки могут быть обусловлены тоном кардиостимулятора, миксомой правого или левого предсердия, полной АВ-блокадой, желудочковой аневризмой или аневризмой межпредсердной перегородки. ШУМЫ ТРИКУСПИДАЛЬНОЙ РЕГУРГИТАЦИИ Место выслушивания, громкость и форма шума 1. Где обычно наилучшим образом выслушивается шум трикуспидальной регургитации? В каких еще местах этот шум может иногда выслушиваться лучше всего? Шум трикуспидальной регургитации обычно лучше всего выслушивается около левого края грудины. Иногда он наилучшим образом выслушивается в эпигастрии, около правого края грудины или — если правый желудочек очень велик — над средней частью левой половины грудной клетки в обычном месте левожелудочкового верхушечного толчка, которое может быть занято правым желудочком. Примечание: Классическим аускультативным признаком трикуспидальной регургитации является пансистолический шум, который становится громче на вдохе около левого края грудины или в любом месте, где пальпируется правожелудочковый толчок. Этот признак получил название симптома Карвалло (Carvallo sign). 2. Почему шум трикуспидальной регургитации обычно становится громче на вдохе? Потому что во время вдоха большее количество крови поступает в правый желудочек и становится доступной для регургитации. Кроме того, давление в легочной артерии на вдохе немного повышается, благодаря чему возрастает сопротивление оттоку крови в этом направлении. (Если не вычесть инспираторное снижение внутригрудного давления из меньшего снижения давления в легочной артерии, то может ошибочно показаться, что давление в легочной артерии на вдохе уменьшается). Примечания: а. Шум трикуспидальной регургитации остается более громким и при задержке дыхания на вдохе (инспираторном апноэ). Соответственно, для того чтобы выявить изменения рассматриваемого шума (в отличие от респираторной динамики интервала между компонентами второго тона), не требуется глубокое дыхание. До тех пор пока внутригрудное давление за счет увеличенного объема легких остается низким, в правый желудочек больше крови поступает на вдохе, чем на выдохе. б. Шум трикуспидальной регургитации не усиливается на вдохе примерно у двух третей пациентов с незначительной и примерно у одной трети больных с тяжелой трикуспидальной регургитацией. Отсутствие инспираторного усиления шума может объясняться тем, что: 1. В связи с правожелудочковой недостаточностью или очень тяжелой трикуспидальной регургитацией инспираторное увеличение объема регургитирующей крови может оказаться неспособным увеличить громкость шума. 2. Приток крови в правый желудочек на вдохе может не увеличиваться благодаря уменьшению жизненной емкости легких, обусловленному легочным застоем или легочной гипертензией. 3. Во время вдоха легочное сосудистое сопротивление может настолько снизиться, что притекающий к правому желудочку дополнительный Объем крови будет в большей степени изгоняться в легочную артерию, чем ретроградно через трикуспидальный клапан. 4. Правый желудочек может быть настолько поврежден, что функционирует на плато кривой Старлинга. Соответственно, увеличение правожелудочкового объема и давления в правом желудочке лишь в незначительной степени изменяет интенсивность его сокращения. |
