МЯДЕЛЕЦ ОБЩ.ГИСТ.. Литература для медицинских вузов все факультеты о. Д. Мяделец основы цитологии, эмбриологии и общей гистологии
 Скачать 4.75 Mb. Скачать 4.75 Mb.
|
|
Эластическая хрящевая ткань. Входит в состав хрящей ушной раковины, надгортанника, в состав стенки бронхов среднего калибра, некоторых хрящей гортани. Этот хрящ обеспечивает эластичность — обратимую деформацию органов, в состав которых он входит. 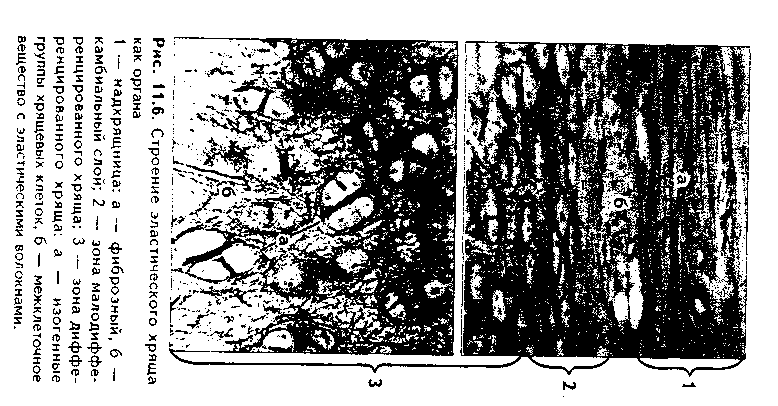 По строению эластический хрящ похож на гиалиновый хрящ ребер (рис. 1.6). Снаружи он покрыт надхрящницей, состоящей из наружного фиброзного и внутреннего камбиального слоев. Далее последовательно расположены зона малодифференнированного и дифференцированного хряща. В зоне дифференцированного хряща лежат изогенные группы хрящевых клеток. Отличие эластической хрящевой ткани от гиалиновой состоит в том, что в межклеточном веществе кроме коллагеновых волокон есть тонкие эластические волокна толщиной до 5 мкм, которые идут в разных направлениях. Изогенные группы содержат меньше хондроцитов, чем аналогичные группы в гиалиновом хряще. В межклеточном веществе содержание основного вещества незначительно, оно содержит меньше липидов, гликогена, хондроитинсульфатов. Поскольку в состав межклеточного вещества эластического хряща не входит коллаген X типа, обеспечивающий связывание ионов кальция, эластический хрящ никогда не минерализуется. 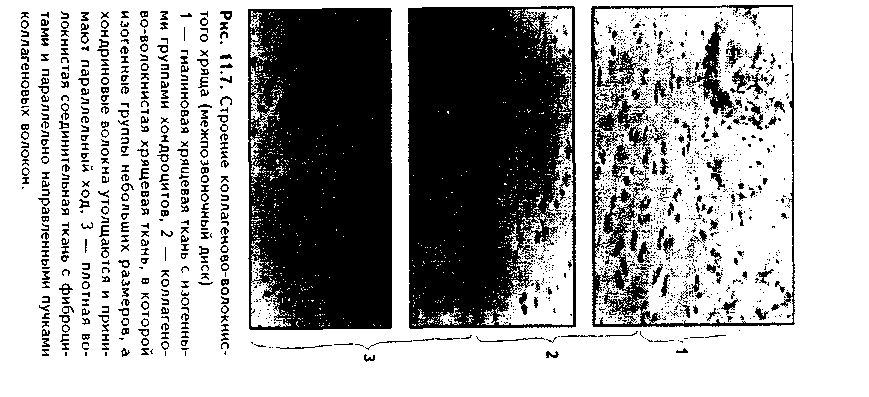 КОЛЛАГЕНОВО-ВОЛОКНИСТАЯ ХРЯЩЕВАЯ ТКАНЬ. Входит в состав хрящей повышенной прочности: хрящей межпозвоночных дисков, лонного сращения, а также есть в местах переходов сухожилий и связок в гиалиновый хрящ. Она никогда не встречается изолированно, т.к. переходит, с одной стороны, в гиалиновую хрящевую, с другой — в плотную оформленную соединительную ткань. Эта ткань также состоит из клеток и межклеточного вещества (рис. 11.7). Хрящевые клетки — хондроциты, которые часто имеют вакуолизирован-ную цитоплазму, округлую или удлиненную форму. Они могут лежать или изолированно, или мелкими изогеиными группами, или в виде цепочек вдоль кол-лагенового волокна. Хондроциты коллагеново-волокиистой хрящевой ткани занимают промежуточное положение между типичными хондроцитами и фибробластами. По строению они похожи на первые, функционально же могут приближаться к фибробластам, поскольку кроме коллагена II типа и про-теогликанов синтезируют коллаген I типа. Сходство с фибробластами увеличивается при приближении к сухожилию. В межклеточном веществе, испытывающем существенные однонаправленные механические нагрузки, находятся толстые коллагеновые волокна, которые, как п в сухожилии, лежат параллельно друг другу и на 90% состоят из коллагена I типа. В межклеточном веществе очень скудное содержание основного вещества, которое на большем протяжении не маскирует хорошо конкурирующие окспфильные коллагеновые волокна. При пертходе к сухожилию хрящевые клетки постепенно приобретают строение фиброцитов, а хрящ строение сухожилия. Регенерация идет за счет надхрящницы, се объем незначительный.Строение хряща органа. Как уже отмечалось, в некоторых случаях хрящ приобретает органные черты строения и состоит не только из хрящевой, но и из других видов тканей: рыхлой и плотной волокнистой соединительных тканей (образующих надхрящницу). В таких хрящах помимо надхрящницы имеются зоны малодиф-ференцированиого и дифференцированного хряща. Подробно строение надхрящницы и других зон описано выше. Регенерация хрящевых тканей. Регенерация хрящевых тканей зависит от вида хряща и его органной локализации. Хрящ, имеющий надхрящницу, обновляется за счет размножения и дифференцировки хонд-рогенных клеток и новообразования ими межклеточного вещества. Суставной хрящ не содержит надхрящницу, и его ре-генерационные способности сводятся лишь к наработке хондроцитами межклеточного вещества. Возможно также незначительное пополнение клеток за счет деления хондроцитов первого типа поверхностной пластинки. Репаративная регенерация хрящевых тканей также определяется в первую очередь наличием надхрящницы. В то же время показано, что при полном отсутствии перихондра возможна реге нерация за счет клеток окружающей соединительной пани, в силу генетического родства с хондрогенными клетками не потерявших способности к переориентации синтетических процессов. Это происходит, например, при удалении части ушного хряща. Однако даже в хрящах, имеющих надхрящницу, полноценная регенерация возможна только в детском возрасте. У взрослых на месте повреждения чаще формируется рубновая ткань. В суставном хряще источник регенерации зависит от глубины повреждения. При поверхностном повреждении регенерация может происходить за счет хондроцитов первого тина соседних зон поверхностной пластинки. После глубокого повреждения, захватывающего зону кальнификации, роге нерация идет, во-первых, за счет деления хондроцитов соседних участков поверхностной пластинки, во-вторых, за счет гематогенных предшественников хрящевых клеток (их роль в данном случае основная). В регенерации могут участвовать клетки синовиальной оболочки. При поверхностных повреждениях восстанавливается типичная хрящевая ткань, но поверхность хряща восстанавливается длительно и не полностью. При глубоких повреждениях образуется так называемая хондроидная ткань, которая затем превращается в фиброзный слой, полноценный функционально. но отличающийся от типичного гиалинового хряща морфологически. Стимуляция регенерации хряща. Пролиферацию хондроцитов и усиление ими синтеза межклеточного вещества можно стимулировать подсадкой в область дефекта суспензии хондроцитов из эпифизов молодых животных, применением салицилатов, ростовых факторов (гормон роста, инсулин и др.). Основным условием успешной регенерации суставного хряща является обеспечение ранней функции сустава. Трансплантация хряща. Матрикс хряща является низко проницаемым. В связи с этим и отсутствием в хряще сосудов он практически недоступен клеткам и факторам иммунной системы, является иммунологичес-ки инертным. Поэтому в настоящее время достаточно широко применяется трансплантация хряща. При этом в силу наибольшей функциональной значимости чаще трансплантируют суставной хрящ. Может трансплантироваться как собственный хрящ (аутопластика), так и донорский, в первую очередь, трупный хрящ (аллопластика). Трансплантация хряща позволяет восстановить подвижность пораженных суставов и все шире применяется в травматологии. КОСТНЫЕ ТКАНИ Костные ткани состоят из клеток (остеоцитов, остеобластов и остеокластов) и минерализованного межклеточного вещества. Костные ткани выполняют следующие основные функции: 1. Опорно-механическая функция. Из костной ткани построены кости, которые, в свою очередь, образуют скелет, являющийся частью аппарата движения. Скелет служит для прикрепления внутренних органов, обеспечивает их правильное взаимоположение. 2. Гомеостатическая функция — регуляция минерального гомеостаза. Костная ткань является депо минеральных веществ (в первую очередь, фосфора и кальция), может извлекать их из крови при избытке и отдавать обратно при недостатке. 3. Костная ткань участвует в регуляции кроветворения (гемопоэ-за). Между костной тканью и кроветворной тканью существуют тесные взаимодействия, которые обеспечивают нормальное окружение для дифферен-цировки клеток крови. 4. Защитная функция. Скелет, образованный костной тканью, выполняет защитно-механическую функцию но отношению к головному и спинному мозгу, внутренним органам. КЛЕТКИ КОСТНОЙ ТКАНИ. 1. Остеобласты. Это молодые, функционально активные клетки костной ткани. В зрелой кости местами их локализации являются: 1) надкостница; 2) эндост; 3) каналы остеонов. Предшественниками остеобластов являются остеогенные клетки. Они имеют мезенхимное происхождение и в зрелой кости находятся в тех же зонах, что и образующиеся из них остеобласты. При этом остеогенные клетки лежат в тесной близости с капиллярами надкостницы, эндоста и остеонов (поэтому их часто называют периваскулярными клетками). Популяция остеогенных клеток может пополняться за счет гематогенных предшественников стромальных механоцитов. Остеогенные клетки бипотентны: при высоком парциальном давлении кислорода в тканях они превращаются в остеобласты, при низком — в хондробласты. Этим обстоятельством объясняется частое развитие хряща при посттравматической регенерации кости. Дифферои остеобластов включает клетки следующих стадий развития: остеогенные клетки (периваскулярные клетки) —> преостеобласты —» остеобласты —> остеоциты. Превращение остеогенных клеток в остеобласты индуцируют так называемые морфогенетические белки кости (МБК). В свою очередь, остеобласты подразделяются на молодые, зрелые и покоящиеся клетки. Молодые остеобласты по структуре близки к преостеобластам. Они имеют округлую или овальную форму. Ядро крупное, с преобладанием эухро-матипа и крупными ядрышками, лежит эксцентрично (рис. 11.8). Полярность клетки но отношению к минерализованному костному матриксу не выражена. Органеллы белкового синтеза развиты хорошо. Клетки активно синтезируют рРНК, коллаген, сульфатированные гликозаминогликаны, имеют более высокую активность щелочной фосфатазы, чем другие остеобласты, которая участвует в минерализации кости. Локализуются в эпифизах и метафизах, очагах эндохондралыюго окостенения (см. ниже). Зрелые остеобласты имеют кубическую, призматическую, пирамидальную или треугольную форму. Отмечается отчетливая поляризация клеток по отношению к костному матриксу. Ядро лежит сильно эксцентрично, гипертрофированное, гетерохроматин более конденсирован. Имеются крупные ядрышки. В цитоплазме зрелых остеобластов сильно развиты органеллы синтеза белка: гранулярная эндоплазматическая сеть, комплекс Гольд-жи, митохондрии, матриксные пузырьки (рис. 11.9). В клетках активность щелочной фосфатазы ниже, чем в молодых остеобластах. Клетки обладают максимальной способностью к синтезу коллагена, но несколько менее выраженной способностью к минерализации матрикса. Располагаются в наиболее4 активных участках остеогенеза. При помощи молекул клеточной адгезии остеобласты тесно связаны с межклеточным веществом. Увеличение нагрузки на кость приводит к формированию в межклеточном веществе отрицательного заряда (пьезоэлектрический эффект кости, см. ниже), который стимулирует остеобласты, продукцию и минерализацию ими межклеточного вещества. Поэтому у лиц физического труда объем костей существенно выше, чем у лиц умственного труда. Покоящиеся остеобласты находятся в метаэнифизах, в эндосте и надкостнице взрослых индивидуумов, в эндосте растущей кости. Имеют удлиненную форму, ориентированы параллельно минерализованному матриксу кости, лежат разрозненно. Характерны узкие цистерны гранулярной ЭПС и комплекса Гольджи, а также развитая система аутофагосом. В целом органеллы в покоящихся остеобластах редуцированы. Данные клетки покрывают подавляющую часть поверхности кости. При этом они имеют контакты друг с другом и с остеоцитами, формируя единую клеточную систему, главной функцией которой является поддержание минерального го-меостаза. При перестройке кости покоящиеся остеобласты активируются и активно участвуют в процессах новообразования костной ткани. Функциями остеобластов являются: 1) биосинтез органических компонентов межклеточного вещества (остеоида). К ним относятся коллаген I типа (90% всех белков), коллагены III IV, V, IX и XIII типов (5% белков); гликопротеины остеокальцин, остеонектин и др. 2) секреторная функция: биосинтез различных ростовых факторов, в том числе и морфогенети-ческих белков кости (МБК), различных цитокинов, регулирующих деятельность других клеток. 3) минерализация органического матрикса (остеоида). Остеобласты осуществляют минерализацию остеоида двумя механизмами: а) путем секреции фермента щелочной фосфатазы; б) путем секреции матриксных пузырьков. В первом случае секретируемая остеобластами щелочная фосфатаза обеспечивает местное повышение концентрации ионов фосфата путем отщепления его от фосфопротеинов основного вещества. Перед этим фосфопротеины в особых участках связываются с кол-лагеновыми фибриллами и реагируют с ионами кальция. Отщепление фосфатов фосфопротеинов щелочной фосфатазой ведет к образованию кристаллов фосфата кальция, которые в дальнейшем являются зонами кристаллизации (нуклеация). Рост первичных ядер происходит за счет дальнейшего упорядоченного присоединения ионов к ядрам кристаллизации. Кроме коллагена и фосфопротеинов сродством к минеральным веществам обладают гликопротеины основного вещества (остеонектин, остеокальцин и др). Второй механизм минерализации заключается в том, что остеобласты секретируют матриксные пузырьки, содержащие большие концентрации фосфата кальция, щелочную фосфатазу, липиды. После секреции в межклеточное вещество матриксные пузырьки разрушаются, высвободившаяся щелочная фосфатаза отщепляет от органических фосфатов фосфорную кислоту, которая вместе с фосфатом кальция, содержащимся в матриксных пузырьках, образует кристаллы гидроксиапатита, служащие ядрами кристаллизации. В результате минерализации до 95% солей кальция ока-зываются связанными с коллагсновыми (оссеиновыми) волокнами, и лип. 5% взаимодействуют с молекулами основного вещества. 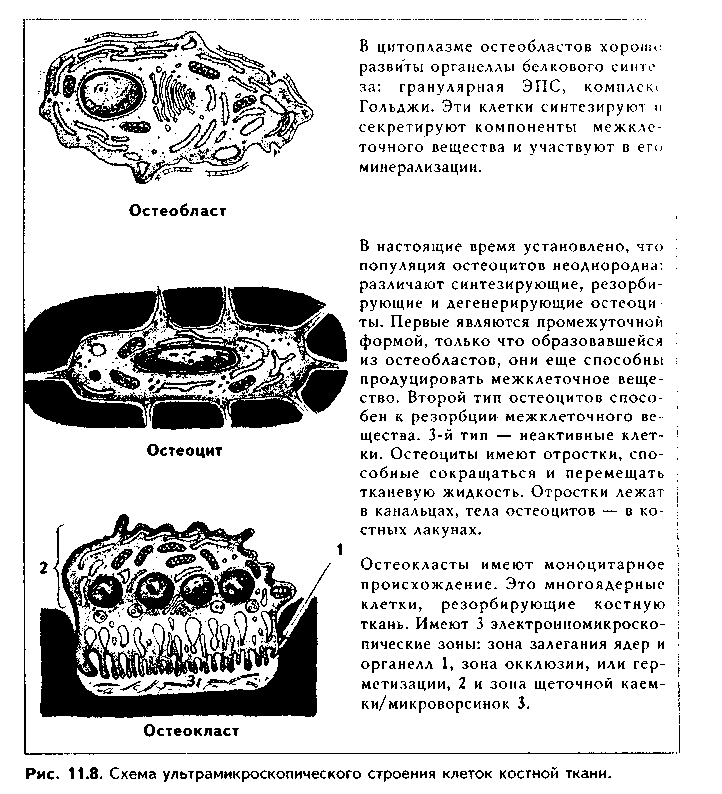 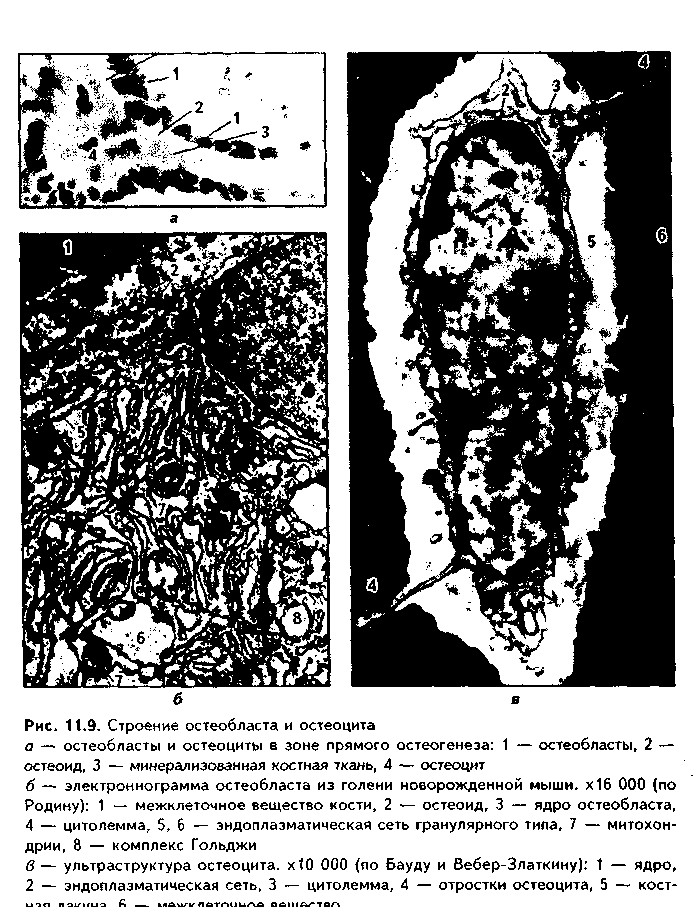 2. Остеоциты. Являются основными клетками костной ткани. Это i„ печные клетки дифферона остеобластов, которые в значительной стечкт, потеряли способность синтезировать межклеточное вещество. Образую., остеоциты из остеобластов, которые, окружая себя синтезированным мел клеточным веществом, постепенно теряют активность. J3 растущую кос;, могут включаться и становиться на путь превращения в остеоциты ост. области всех трех описанных выше разновидностей. Это определяет р;,.. личия в структуре остеоцитов. А) Остеоциты поверхностных зон кос,,; имеют черты строения, свойственные остеобластам 2 типа (зрелые) (рис 11.9). Это "продуцирующие", или "синтезирующие", остеоциты (остеоцин 1 типа). В них развита гранулярная ЭПС, комплекс Гольджи, сохраняете синтез коллагена и гликозаминогликанов. Б) Остеоциты более глубоки зон кости в значительной степени (но не полностью!) теряют синтетиче, кую активность. Они имеют многочисленные (до 100) отростки разно; длины, лежащие в канальцах минерализованного матрикса, и содержа, хорошо развитые элементы цитоскелета, отвечающие за движение отрос, ков и самих остеоцитов в костной лакуне. В этих клетках слабо развиь гранулярная ЭПС, комплекс Гольджи, напротив, развит хорошо. Харак терной особенностью этого типа остеоцитов является хорошее развитие лизосомального аппарата. Ферменты лизосом постоянно секретируются i. межклеточное пространство. Этот тип остеоцитов является мишенью дл,ч паратгормона, поскольку содержит на цитолемме рецепторы к нему. Эт< "резорбирующие" остеоциты, осуществляющие так называемый физиологический, или остеоцитарный, остеолиз. В) Третий тип остеоцитов - клст ки, расположенные в наиболее глубоких зонах кости. Это стареющие, часто подвергающиеся деструкции остеоциты (дегенеративные остеоциты). Эти клетки могут вовлекаться в биологические процессы, происходящие г, костной ткани. При этом они могут в небольшом объеме выполнять как остеолиз (разрушение кости), так и ее созидание. Остеоциты всех описанных разновидностей лежат в лакунах, или полостях, в кости и своими отростками контактируют друг с другом (характерны контакты при помощи десмосом и нексусов). Благодаря этому создается единая сеть, система взаимодействующих клеток, в свою очередь, связанная при помощи молекул клеточной адгезии с межклеточным веществом. Остеоциты в лакунах окружены узкой зоной пеобызвествленного межклеточного вещества (остеоида). Благодаря постоянному сокращению отростков остеоцитов происходит постоянное перемещение и перемешивание тканевой жидкости, формирующейся за счет фильтрации плазмы крови сосудов кости. Это облегчает питание кости. Таким образом, функциями остеоцитов являются: 1) участие в поддержании минерального гомеостаза благодаря осуществляемому ими остеоци-тарному остеолизу; 2) обеспечение нормальной трофики кости; 3) участие в физиологической регенерации костной ткани. 3. Остеокласты. Эти клеи*.' образуются из моноцитов кропи путем их слияния с формиров;* нием гигантских многоядерны . клеток. Являются макрофагами костной ткани и способны разр> шать межклеточное вещество >: погибшие клетки кости. В связи < высвобождением при этом боль того количества минеральных веществ, поступающих из костной ткани в кровь, остеокласты участвуют в регуляции минерального гомеостаза. При световой микроскопии остеокласты имеют большие раз меры и большое число (до 100) ядер (рис. 11.10 а). Характерно их расположение в костной ткани Эти клетки в отличие от остеобластов, формирующих эпителиопо-добные ассоциации, всегда располагаются поодиночке в тех участках кости, которые подвергаются резорбции. При этом клетки лежат в углублениях в костной ткани (лакунах Хаушипа), образованных за счет деятельности самих остеокластов. Цитоплазма остеокластов оксифильна или слабобазо-фильна, пенистая. При электрон-номикроскопическом исследовании установлено наличие трех зон остеокласта (рис. 11.10 б, см. также рис. 11.8): — зона щеточной каемки, или гофрированная зона, которая представляет собой многочисленные выпячивания цитолеммы (микроворсинки), увеличивающие поверхность клеток. Благодаря этой зоне остеокласт напоминает гребенку для расчесывания волос. Эта зона прямо контактирует с разруша-I юшейся костной тканью, в ней секретируются гидролитические ферменты,разрушающие органические вещест— зона окклюзии, или плотного прилегания к кости. В этом мест благодаря адгезивным взаимодействиям циторецепторов остеокласта с молекулами внеклеточного матрикса цитолемма остеокласта плотно прикрепляется к кости. В результате создается герметичность зоны резорбции кости — зона расположения ядер и органелл клетки. В этой зоне локализуются многочисленные ядра остеокластов и лизосомы, митохондрии, ЭПС, комплекс Гольджи, вакуоли с кислым содержимым (молочная, лимонная кислоты).Механизм разрушения кости состоит в следующем. После прикрепления остеокластов к резорбируемым участкам кости и герметизации зоны резорбции остеокласты выделяют кислое содержимое своих вакуолей в зону резорбции. Одновременно углекислый газ, образующийся в ходе метаболических реакций остеобласта, при помощи фермента карбоангидра-зы, секретируемой остеокластами, превращается в углекислоту. Происходит резкое закисление среды в зоне резорбции. В кислой среде минеральный компонент межклеточного вещества растворяется. При этом обнажается органический компонент, который разрушается гидролитическими ферментами лизосом остеокласта. Существует и иная точка зрения на механизм резорбции кости, согласно которой с помощью лизосомальных ферментов вначале разрушается органический компонент межклеточного вещества, что ведет к высвобождению минерального компонента.  Поступление продуктов разрушения костной ткани в кровь осуществ-I ляется двумя способами. Во-первых, путем везикулярного транспорта они I перемещаются на противоположный зоне резорбции полюс клетки, где выделяются путем экзоцитоза и далее направляются к микрососудам. Во-вторых, после накопления продуктов резорбции в лакуне в определенном участке может происходить отделение цитолеммы остеокласта от костного матрикса ("временная разгерметизация" зоны остеолиза), и через этот участок происходит эвакуация продуктов распада кости в кровь. Соли кальция поступают в кровь, при этом уровень кальция в крови повышается. Т.к. этот минерал имеет чрезвычайно важное значение для многих физиологических процессов (сокращение мышц, передача нервного импульса, свертывание крови, секреция желез и т.д.), то функция остеокластов жестко контролируется гормонами. В частности, гормон щитовидной железы I тирокальцитонин и женские половые гормоны подавляют функции остеокластов. В то же время, гормон паращитовидной железы паратирин способен стимулировать функцию этих клеток, причем его действие не прямое снетках отсутствуют рецепторы к наратгормону), а опосредуется через ос- теобласты, которые имеют рецепторы к данному гормону и образуют с ось окластами тесно скоординированную функциональную ось. Активность m теокластов повышается также лимфоцитами, продуцирующими фактор аг тивации остеокластов и ряд интерлейкинов, воздействующих на пи (интерлейкины 1, 3, 6). При растяжении кости (или существенном умет. шении нагрузки на кость, что происходит при длительных космических w,> летах, длительном постельном режиме у больных и т.д.) также отмечаете.' активация остеокластов. Это связано с пьезоэлектрическим эффектов кости (см. ниже): 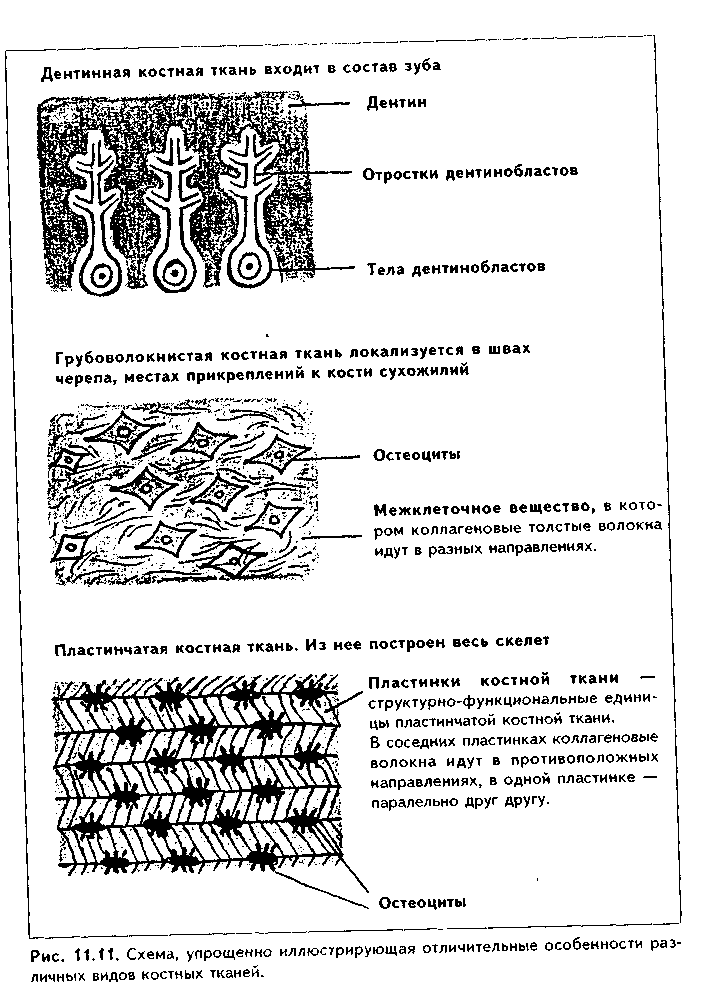 появлением в межклеточном матриксе положительно! заряда, к которому тропны остеокласты.Таким образом, функциями остеокластов являются остеокластически!' остеолиз и поддержание минерального гомеостаза. В дефинитивной коетт однако, пробладает остеоцитарный (физиологический) остеолиз. МЕЖКЛЕТОЧНОЕ ВЕЩЕСТВО. Состоит из коллагеновых (оссеи новых) волокон, в состав которых входит коллаген I типа, и основного ве щества. Межклеточное вещество сильно минерализовано и на 70% состою из солей кальция и фосфора. Эти соли образуют гидроксиапатит Са,,(Р04)6(ОН)2. 90% и более общего объема кристаллов гидроксиапатита в кости связано с поверхностью коллагеновых фибрилл и лишь менее 10% находится в основном веществе. Основное вещество состоит из гликозами ногликанов, протеогликанов и гликопротеинов. При патологии минерали зация может происходить в любой ткани при повышении в ней концепт рации ионов кальция (см. эктопическое костеобразование). КЛАССИФИКАЦИЯ КОСТНОЙ ТКАНИ. В зависимости от строе ния межклеточного вещества различают грубоволокнистую (ретикулофиб-розную), пластинчатую и дентинную костные ткани (рис. 11.11, 11.12). В грубоволокнистой костной ткани коллагеновые (оссеиновые) волокна лежат в разных направлениях, а распределение лакун с лежащими в них остео цитами не имеет определенной закономерности. Этот вид костной ткани преобладает в скелете эмбриона (в последующем замещается пластинчатой костной тканью), у взрослых индивидуумов находится в местах прикрепления к кости связок и сухожилий, в местах швов черепа, а также как провизорный образуется при заживлении переломов (замещается пластинчатой костной тканью). В пластинчатой костной ткани оссеиновые волокна идут параллельно друг к другу и образуют структурно-функциональные единицы — остеоны. В дентинной костной ткани, которая имеется только в зубах, клетки отсутствуют, среди межклеточного вещества в канальцах находятся только клеточные отростки. Межклеточное вещество дентина представлено коллагеновыми волокнами и основным веществом (содержащим преимущественно протеогликаны), связанными с кристаллами гидро-ксиапатита. Оно пронизано дентинными канальцами, в которых лежат отростки клеток дентинобластов. Следует отметить, что многие гистологи не выделяют дентинную костную ткань как самостоятельный вид костной ткани, относя ее в варианту грубоволокнистой костной ткани.  СТРОЕНИЕ РАЗЛИЧНЫХ ВИДОВ КОСТНОЙ ТКАНИ. СТРОЕНИЕ КОСТИ КАК ОРГАНА ГРУБОВОЛОКНИСТАЯ КОСТНАЯ ТКАНЬ. Наиболее распространена в эмбриональном периоде как провизорная костная ткань. У взрослых особей она сохраняется в области швов черепа, в местах прикрепления сухожилий к кости, возникает при заживлении переломов. Состоит эта ткань из клеток и межклеточного вещества. Преобладающими клетками являются остеоциты, которые лежат в костных полостях — лакунах — и имеют длинные отростки, которыми контактируют друг с другом. Межклеточное вещество образовано коллагеновыми (оссеиновыми) волокнами и основным веществом. Основное вещество минерализовано, в его составе уменьшено содержание гликонротеинов и повышено содержание лимонной и других кислот, образующих связи с кальцием. Снаружи кость покрыта надкостницей, состоящей из фиброзного и камбиального слоев. В камбиальном слое содержатся остеобласты. Механические свойства грубоволок-нистой костной ткани по сравнению с пластинчатой снижены, поэтому в ходе эмбриогенеза и при регенерации она закономерно замешается пластинчатой костной тканью. Грубоволокнистая костная ткань может возникать в патологических условиях мри резкой периодической активации остеобластов неизвестной этиологии (болезнь Педжета). 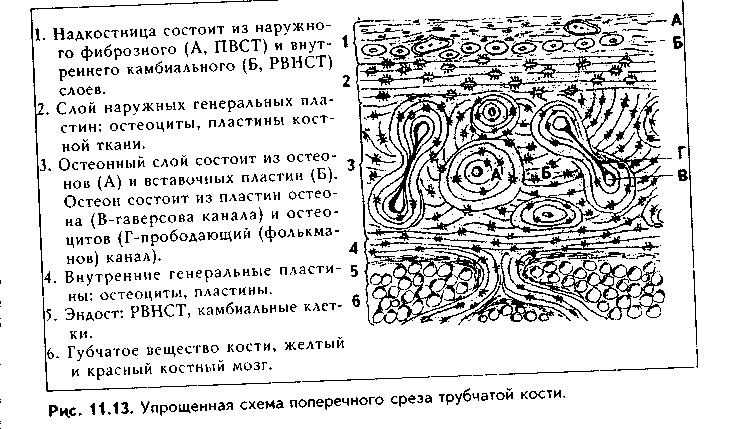 ПЛАСТИНЧАТАЯ КОСТНАЯ ТКАНЬ. Пластинчатая костная ткань — это наиболее распространенный вид костной ткани. Из нее построен весь скелет человека. Она состоит из костных пластинок, структурно-функ- циональных единиц этой разновидности костной ткани. Каждая костная пластинка, в свою очередь, состоит из клеток остеоцитов и межклеточного вещества. Коллагеновые волокна в пластинках имеют параллельное расположение, при этом их направление в соседних пластинках противоположное. Данное обстоятельство обеспечивает прочность кости. Строение дентинной костной ткани см. выше. СТРОЕНИЕ КОСТИ КАК ОРГАНА. Пластинчатая костная ткань является основной тканью, из которой построены кости скелета. Как органы кости содержат также и другие ткани: плотную и рыхлую волокнистые, жировую, нервную (нервные волокна и окончания). Кость имеет собственную систему кровоснабжения и лимфообращения. Разберем строение кости как органа на примере трубчатой кости (рис. 11.13, 11.14, 11.15). Трубчатая кость состоит из диафиза и двух эпифизов. Она построена из пластинчатой костной ткани. Лишь в местах костных бугорков есть грубоволокнистая костная ткань. В кости выделяют компактное, с плотным расположением пластин (занимает 80%), и губчатое, с рыхлым, сете-видным расположением пластин, вещество (20% всей кости). Компактное вещество имеет высокую прочность, более низкий уровень метаболизма, в связи с чем обновляется медленнее и меньше подвержено возрастным изменениям. Губчатое вещество формирует трехмерную сеть анастомозирую-щих друг с другом трабекул, в состав которых входят костные пластины. Общий их объем в 10 раз больше объема компактной кости, а площадь достигает 10 м2. Между пластинами находятся остеоциты, количество которых существенно превышает таковое в компактной кости. Трабекулы губчатой кости создают каркас на котором располагается костный мозг. Губчатая кость мета болически высокоактивна, быстро обновляется и чаще, чем компактная, подвергается патологическим изменениям. Е< роль в поддержании мииераль ного гомеостаза более значительна. Вместе с тем, благодаря своей архитектонике губчатая кость обладает достаточно высокой прочностью. 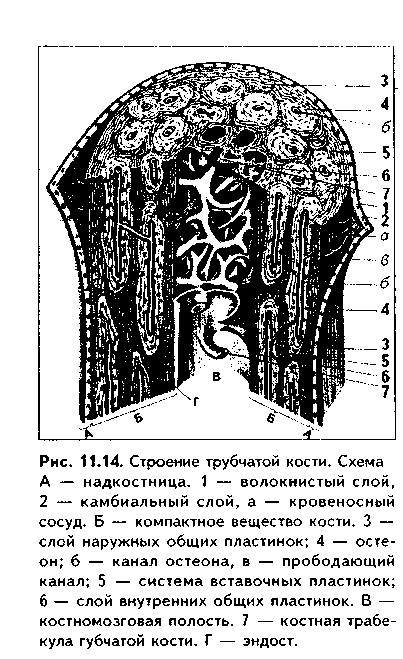 В диафизе кости отчетливо выделяются следующие слои: 1. Надкостница, в которой имеются свои два слоя: наружный фиброзный и внутренний камбиальный. Наружный слой образован плотной волокнистой неоформленной, внутренний — рыхлой волокнистой неоформленной соединительной тканями. Надкостница выполняет функции: 1) опорно-механическую — связывает компактное вещество кости с окружающими тканями; 2) трофическую — содержит кровеносные сосуды, которые под прямым углом прободают кость и осуществляют ее питание; 3) регенераторную — в камбиальном слое содержит остеогенные клетки (периваскулярные клетки), при необходимости превращающиеся в активные остеобласты. В надкостнице содержатся также предшественники остеокластов. Благодаря надкостнице осуществляется аппозиционный рост кости (в отличие от хряща кость способна расти в толщину только за счет аппозиционного роста). Надкостница плотно прикрепляется к компактной кости при помощи коллагеновых волокон, входящих в нее под прямым углом из слоя наружных генеральных пластин (шарпеевские волокна). 2. Слой наружных генеральных пластин. Располагаются параллельно друг другу и окружают диафиз по окружности (не полиостью). Между пластинами и лакунах лежат остеоциты. 3. Остеонный слой. В этом слое есть два основных образования: остео-ны и вставочные пластины. Каждый остеон — это структурно-функциональ-ная единица кости. Он состо- I ит из канала остеона (гавер- U сова канала), и котором ле- в жат кровеносные сосуды (арте- к риола, венула или капилляр), | питающие участок кости. Вок- | руг сосудов находится пери- § васкулярное пространство, | заполненное РВНСТ и жиро- | вой тканью. Вокруг сосудов располагаются остеогенные (пе-риваскулярные) клетки и остеокласты. Снаружи от канала остеона лежат пластины остеона, между которыми в лакунах находятся остеоциты. Наружной границей остеонов является спайная (цементирующая) линия, имеющая толщину до 2 мкм, практически лишенная волокон и представленная основным веществом. Строение остеона отражает ход его образования: активированные остеобласты последовательно, вокруг сосуда, синтезируют межклеточное вещество. Так создаются концентрические пластины, а остеобласты превращаются в остеоциты. Между остеонами лежат вставочные пластины. Это остатки старых, разрушающихся остеонов. 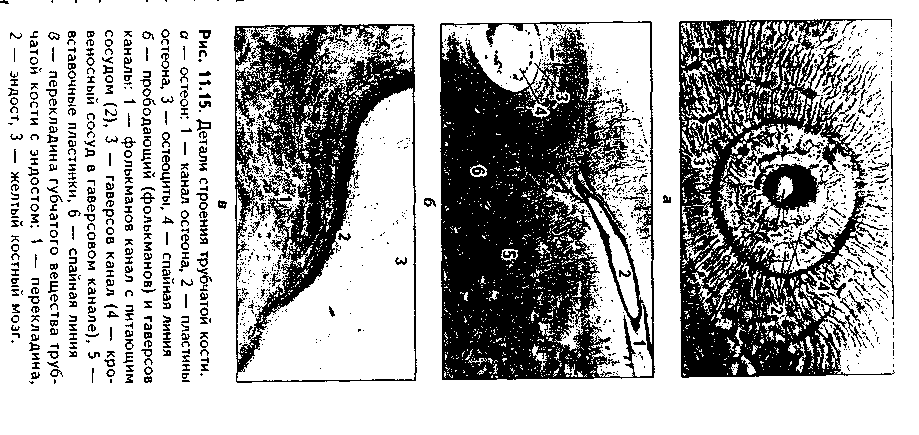 4. Слой внутренних генеральных пластин. Имеют строение, сходное с наружными генеральными пластинами. 5. Эндост, или внутренняя надкостница. По строению аналогична надкостнице, однако тоньше ее. В эндосте также содержатся остеогенные клетки и остеокласты. Кроме каналов остеона, или гаперсовых каналов, в кости есть фолькма-новы, или прободающие каналы. Они идут из надкостницы перпендикулярио диафизу кости и содержат питающие кровеносные сосуды. При пом о щи фолькмановых каналов часто соединяются несколько гаверсовых кап.! лов, которые имеют направление, параллельное диафизу. Все вещество кости пронизано системой канальцев, в которых лежат отростки остеоцитоп. Эти канальцы связывают друг с другом лакуны, в которых лежат остеоциты, i: единую лакунарно-канальцевую систему кости. Вместе с системой га версовых и фолькмановых каналов эта система формирует мощную транс-портно-эвакуаторную дренажную систему кости, обеспечивающую транспорт к ее структурам и от них питательных веществ, метаболитов и газов, а также минеральных веществ. Как отмечалось, в работе этой системы важная роль принадлежит подвижным отросткам остеоцитов. 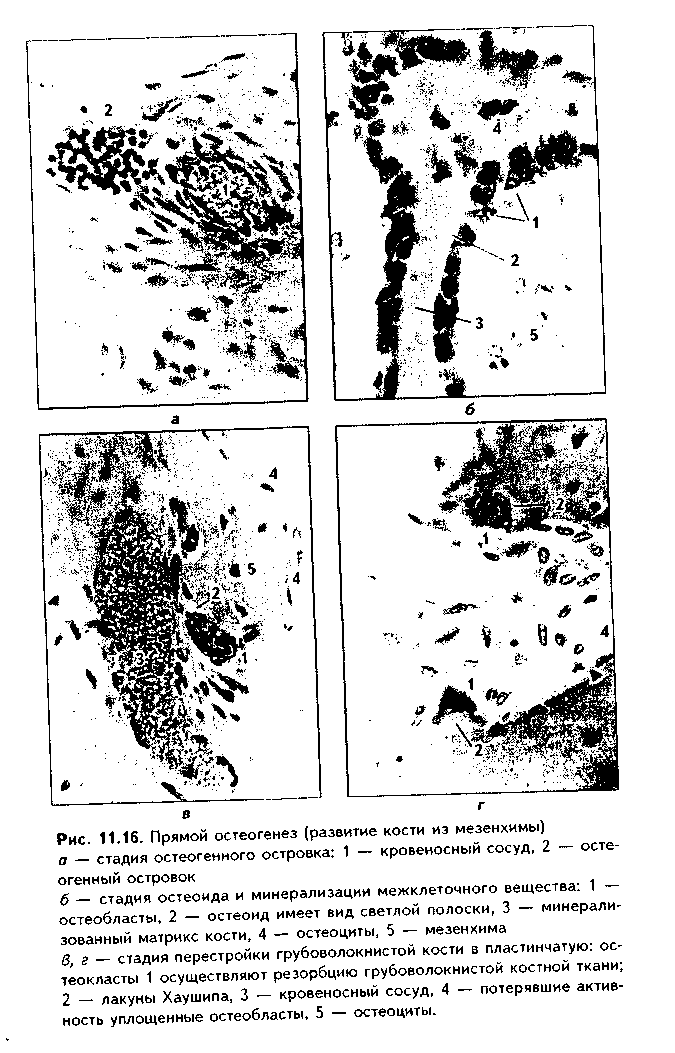 ГИСТОГЕНЕЗ КОСТНЫХ ТКАНЕЙ Источником развития костных тканей является склеротомная мезенхима. Различают два способа развития костной ткани: прямой остеогистоге-нез, или развитие костной ткани непосредственно из мезенхимы, и непрямой остеогенез, или развитие костной ткани на месте хряща (который также первоначально образуется из мезенхимы). ПРЯМОЙ (МЕМБРАНОЗНЫЙ) ОСТЕОГЕНЕЗ (рис. 11.16). Он состоит из нескольких стадий. 1. Стадия образования остеогенного островка. В месте образования кости мезенхимные клетки теряют отростки, округляются, цитоплазма их становится базофильной. Клетки делятся митозом и образуют клеточные скопления — остеогенные островки. Одновременно из окружающей мезенхимы образуются кровеносные сосуды, и островок обильно кровоснабжает-ся (рис. 11.16 я). 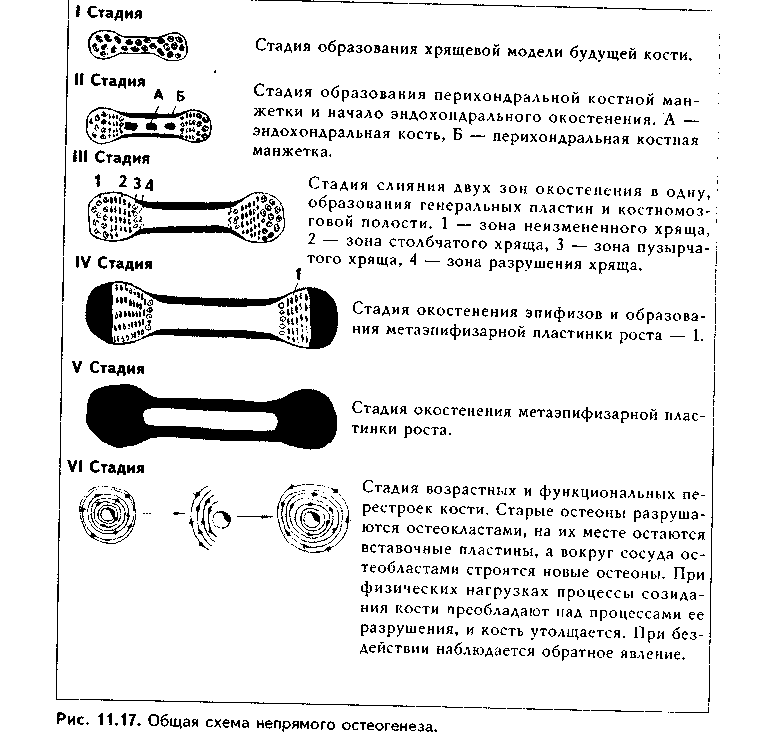 2. Стадия остеоида, или первичной костной ткани (остеоид показан на рис. 11.16 б). В эту стадию мезенхимные клетки дифференцируются в остеобласты, которые начинают продуцировать межклеточное вещество. Образуются оссеиновые волокна и гликозаминогликаны, протеогликаны и гликопротеины. 3. Стадия кальцификации, или минерализации межклеточного вещества. Осуществляется за счет деятельности остеобластов. Механизмы минерализации кости описаны выше. Образуются фосфаты кальция, которые соединяются вместе и формируют кристаллы гидроксиапатита. В итоге формируется грубоволокиистая костная ткань. 4. Стадия перестройки грубоволокнистой костной ткани в пластинчатую. В эту стадию активируются остеокласты, которые разрушают участки грубоволокнистой костной ткани (рис. 11.16 в, г). В участки разрушения (лакуны Хаушипа) прорастают кровеносные капилляры, вокруг которых концентрируются активные остеобласты, формирующие пластины остеона.Постепенно вся грубоволокнистая кость разрушается, а на ее месте образую i ся остеоны, т.е. развивается пластинчатая костная ткань. Из окружающей мг зенхимы образуется надкостница с двум'я слоями. Она обеспечивает регеж рацию и питание кости. Формируются также наружные и внутренние rem ральные пластины. 5. Стадия возрастных и функциональных изменений костной ткани. ! эту стадию происходит постоянное разрушение стареющих и образовашк новых остеонов. НЕПРЯМОЙ (ЭНДОХОНДРАЛЬНЫЙ) ОСТЕОГЕНЕЗ. Этот вил остеогенеза характерен для всех костей скелета. Он также протекает и несколько стадий (рис. 11.17, 11.18).   1. Стадия образования хрящевой модели будущей кости. Из мезенхимы но общим механизмам хондрогенеза (см. хрящевую ткань) образуется гиалиновый хрящ, который формирует модель кости с диафизом и эпифизами. За счет постоянного деления хрящевых клеток в надхрящнице эта модель увеличивается в размерах и принимает форму будущей кости. 2. Стадия развития пери-хондральной костной манжетки и начала эндохондрального окостенения. В эту стадию надхрящница хрящевой модели постепенно превращается в надкостницу, которая богато васкуляризуется и в которой образуются остеобласты с выраженной активностью щелочной фосфатазы. Они продуцируют межклеточное вещество кости, которое минерализуется. Так образуется перихондральная костная манжетка, состоящая из грубоволокиис-той костной ткани (рис. 11.18 а). Она называется зоной перихонд-рального окостенения, которая есть только в диафизе. С образованием костной манжетки она нарушает питание хряща, лежащего кнутри, отсекая его от сосудов надкостницы. В результате хрящ в этих зонах начинает разрушаться. В нем появляются вакуолизированпые (пузырчатые) хондроциты. Однако достаточно быстро из надкостницы внутрь хряща по каналам, образованным в костной манжетке остеокластами (иногда их называют хондрок-ластами) врастают кровеносные капилляры, вместе с которыми мигрируют остеобласты. Остеобласты начинают синтетическую деятельность и образуют остеоны пластинчатой кости взамен разрушающегося хряща. Так формируется зона эндохондрального окостенения, или эндохондраль-ная кость (рис. 11.18 б). Образовавшись в центральной части диафиза, oh.i распространяется в сторону эпифизов. В отличие от перихондралыюй кос ти, эндохондральная кость сразу формируется как пластинчатая кость. 3. В третью стадию две зоны окостенения — перихондральпая и эпдо хондральная — сливаются вместе. Одновременно перихондральпая кость начинает разрушаться остеокластами и перестраиваться в пластинчатую кость. В эту же стадию хрящ внутри диафиза разрушается, формируете;! костномозговая полость (рис. 11.18 е).  В нее заселяются кроветворны' клетки. Образуются наружные и внутренние генеральные пластинки. Ил этой стадии вся костная ткань диафиза представлена пластинчатой костью. 4. Стадия эндохондрального окостенения эпифизов. В предыдущей стадии основные события происходили в диафизе. Эпифизы в это вре- мя состоят из интактной хрящевой ткани. При этом в эпифизах отчетливо выделяются четыре зоны (рис. 11.19, 11.20): 1) периферическая, или зона интактного хряща; 2) зона столбчатого хряща; 3) зона пузырчатого (дегенерирующего) хряща; 4) зона разрушения хряща. В четвертую стадию (вскоре после рождения ребенка) в хрящ эпифиза из окружающей надкостницы врастают кровеносные сосуды, вокруг которых концентрируются остеобласты, продуцирующие и минерализующие межклеточное вещество. Однако эти изменения происходят только в части зоны неизменного хряща. Остальные зоны эпифизарного хряща остаются неминерализованными. Они образуют метаэпифизарную хрящевую пластинку роста, фактически состоящую из четырех описанных выше зон. За счет размножения хрящевых клеток в этой пластинке кость растет в длину, а за счет надкостницы — в толщину. 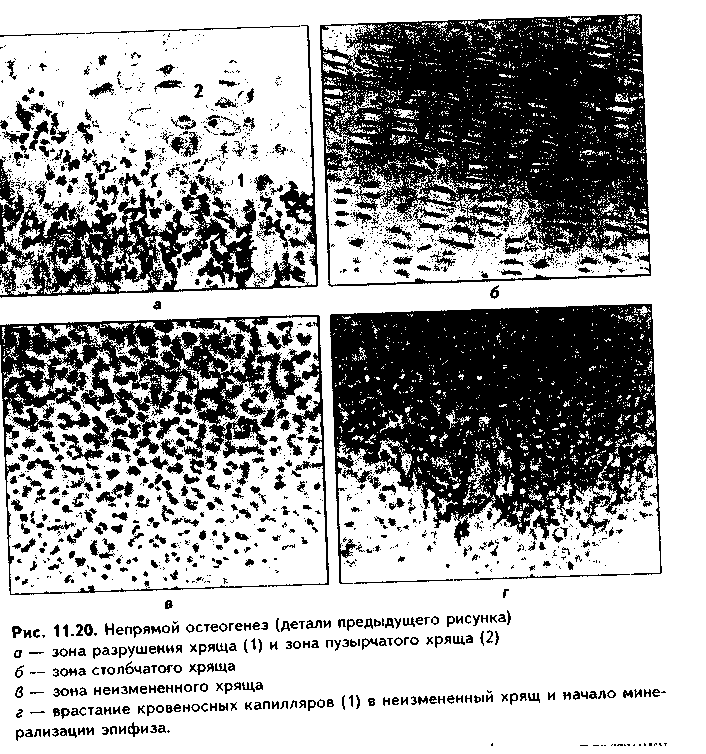 5. Стадия минерализации метаэпифизарной пластинки роста. В эту стадию (в возрасте 20—25 лет) в метаэпифизарную иллшп^ роста врастают кровеносные ах'уды, а с ними остеобласты, которые образуют межклеточное вещество кости. Оно минерализуется. Теперь вся кость построена из костной ткани. 6. Стадия функциональной и возрастной перестройки кости. Продолжается в течение всей жизни. Суть ее заключается в постоянном разрушении старых и формировании новых остеонов, нарастании их количества и размеров при физической нагрузке и уменьшении при гипокинезии. РЕГУЛЯЦИЯ МИНЕРАЛИЗАЦИИ КОСТИ И ХРЯЩА. Процесс минерализации кости и хряща находится под строгим контролем организма и зависит от многих факторов. Особенно велика роль эндокринной системы в регуляции образования кости. 1. Гормон паращитовидных желез паратгормон (паратирин) опосредс ванно через остеобласты стимулирует остеокласты, что ведет к резорбции ми нерального и органического компонентов кости и повышению уровня каль ция в крови. Одновременно паратирин подавляет функции остеобластов. 2. Гормон щитовидной и паращитовидных желез кальцитонин оказывает на клетки костной ткани противоположный эффект: тормозит актин ность остеокластов и стимулирует функцию остеобластов. В результат i этого в костной ткани стимулируются процессы остеогенеза. 3. Гормон щитовидной железы тироксин у молодых особей ускоряет образование и созревание новой костной ткани. У пожилых людей он вызывает резорбцию кости. 4. Соматотропин (гормон роста передней доли гипофиза) стимулируем остеобласты, а также деление хрящевых клеток в пластинке роста. Одновременно он подавляет ее минерализацию. 5. Половые гормоны оказывают на развитие кости сложное влияние. С одной стороны, они стимулируют остеобласты, подавляют остеокласты и способствуют росту костей в длину. С другой стороны, резкое повышение содержания половых гормонов в крови при преждевременном половом созревании, вызванном опухолями половых желез и др., ведет к минерализации пластинок роста в костях и низкорослости. При гииогонадизме, напротив, отмечается гигантизм. 6. Кортизол (гормон коры надпочечников) снижает синтез коллагена в костной ткани и способствует развитию остеопороза (уменьшению плотности костной ткани). 7. Гормон кальцитриол (витамин D3) стимулирует поглощение кальция костной тканью, биосинтез органического матрикса кости. Витамины также играют важную роль в регуляции остеогенеза. Особенно важен витамин С, который стимулирует остеобласты и синтез ими межклеточного вещества кости. Недостаток его (при котором развивается цинга) ведет к дефектам коллагеногенеза и синтеза гликозаминогликанов. Витамин А также стимулирует остеобласты и подавляет остеокласты. При его недостатке нарушается минерализация кости, а при избытке происходит ее резорбция. РЕГЕНЕРАЦИЯ КОСТНОЙ ТКАНИ. Физиологическая регенерация костной ткани заключается в постоянной перестройке кости. Она призвана не только привести в соответствие строение кости с нагрузками на нее, но и поддерживать минеральный гомеостаз. Осуществляется за счет соче-танной деятельности остеобластов и остеокластов, которые находятся в надкостнице, эндосте и каналах остеонов. В норме большая часть их пребывает в состоянии покоя и активируется при инициации перестройки. Активация остеобластов ведет к одновременной активации остеокластов и наоборот (функциональное сопряжение остеобластов и остеокластов). За счет деятельности этой функциональной пары клеток происходит следующая цепь событий в кости: активация клеток, осуществляющих разрушение кости —> резорбция старой кости -» реверсия (переход от резорбции кости к остеосигенезу) —> остеогенез. Репаративная регенерация костной ткани происходит после переломов. Осуществляется за счет деятельности остеобластов, формирующихся из остеогенных (периваскулярных) клеток. Регенерация кости протекает в несколько стадий. 1. Стадия разрушения поврежденных структур кости и деления остеогенных клеток. В эту стадию происходит разрушение поврежденных элементов кости и возникает воспалительная реакция. Одновременно пери-васкулярные клетки превращаются в остеобласты, которые приступают к синтезу межклеточного вещества. 2. Стадия образования и дифференцировки тканевых структур кости. Остеобласты выселяются в место перелома и образуют компоненты межклеточного вещества. Одновременно с образованием остеобластов в силу генетического родства формируются линии фибробластов и хондробластов, причем хондроидная ткань получает преимущественное развитие. В результате формируются соединительнотканная или (чаще) хрящевая мозоли. 3. Стадия первичной костной структуры. Хрящевая (соединительнотканная) мозоль минерализуется и превращается в костную мозоль. Одновременно восстанавливается сосудистая система кости. 4. Стадия окончательной перестройки регенерата. Вначале костная мозоль состоит из грубоволокнистой костной ткани, которая потом заменяется на пластинчатую. Происходит резорбция избытка кости и восстановление костномозговой полости. Приведенная схема регенерации кости наблюдается при так называемом вторичном костном сращении, когда костные отломки недостаточно сближены и закреплены. Эта ситуация встречается в клинике наиболее часто. При хорошей иммобилизации и репозиции (сопоставлении) отл.омков регенерация происходит более быстро и экономно с незначительным разрушением костной ткани по обе стороны от перелома. При этом практически сразу образуется пластинчатая костная ткань без формирования соединительнотканной и хрящевой мозолей (первичное костное сращение). Стимуляция регенерации кости. Стимуляция регенерации костной ткани может осуществляться применением анаболических гормонов, витаминов, препаратов ДНК, РНК и др. Она происходит также при введении в зону дефекта костных опилок, а также трансплантации аллогенной кости. Широко используется также применение метода дистракции (растяжения) кости по Г.А. Илизарову (аппарат Илизарова). Метод основан на пьезоэлектрическом эффекте кости: ее растяжение вызывает формирование положительного заряда, а сжатие — отрицательного электрического заряда. К положительному заряду тропны остеокласты, которые при растяжении и,: чинают осуществлять резорбцию костной ткани. Однако в силу coup;! жения функции остеобластов и остеокластов через определенное врем -происходит активация последних и выработка ими межклеточного вещг ства. Повторная дистракцпя ведет к повторению цикла. В результате пси ледовательных дистракций происходит постепенное новообразование и о. зревание костных структур, увеличивается межотломковый костный рек нерат, который в средней части сохраняет соединительнотканную струкг> ру, на основе которой и происходит костеобразование. Этот метод позж ляет, во-первых, эффективно лечить переломы, т.к. аппарат Илизароп. позволяет хорошо сопоставить и иммобилизировать отломки, в результа те очень рано создается возможность включения конечности в функции (нагрузка на нее ведет к активации остеобластов). Во-вторых, метод по зволяет увеличивать длину конечностей для исправления дефектов скелета. РОСТ КОСТИ. Рост кости в длину происходит за счет метаэпифи зарной пластинки роста. Наблюдается до периода полового созревания после наступления которого половые гормоны способствуют подавлении! митозов клеток и минерализации хряща метаэпифизарной пластинки Рост кости в толщину происходит за счет надкостницы. При этом физический труд способствует размножению клеток в надкостнице, и кость ста новится толще. ЭКТОПИЧЕСКИЙ РОСТ КОСТИ. Эктопический остеогенез.- это образование кости в нетипичных местах. Наиболее часто он имеет место при дистрофическом обызвествлении омертвевших тканей или тканей, находящихся в состоянии глубокой дистрофии. При этом большое значение имеет ощелачивание среды и увеличение активности щелочной фосфата-зы, выделяемой из погибших клеток. Эктопическое костеобразование мо жет иметь место в оболочках глаза, стенках сосудов, почках, щитовидной железе, сухожилиях, поперечнополосатых мышцах, рубцах: зоне инфаркта миокарда, зонах хронического воспаления и др. Причины эктопического остеогенеза до конца не исследованы. В условиях эксперимента воспроизвести его до последнего времени было достаточно трудно. Существуют два методических приема для получения эктопической кости: 1) трансплантация в соединительную ткань слизистой оболочки моченого пузыря; 2) трансплантация кусочка кости с убитыми костными клетками. В настоящее время установлено, что причиной эктопического костеоб-разования является стимуляция при этом выделения индукторов остеогенеза. Такими индукторами являются прежде всего морфогенетические белки кости (МБК). Они способствуют превращению стволовых клеток РВНСТ в остеогениые клетки. В настоящее время эти белки выделены и используются для изучения эктопического остеогенеза. Их введение в РВНСТ вызывает костеобразование. Эктопический остеогенез имеет существенное клиническое значение, т.к. приводит к нарушению функций органов, в которых происходит, и может явиться причиной смерти. ВОЗРАСТНЫЕ ИЗМЕНЕНИЯ ХРЯЩЕВЫХ И КОСТНЫХ ТКАНЕЙ. У молодых индивидуумов в костной ткани преобладают анаболические процессы, процессы созидания. В межклеточном веществе отмечается преобладание органического компонента над минеральным. В результате этого кости детей гибкие, меньше подвергнуты переломам, а если таковые имеют место, то происходят поднадкостнично, по тину "зеленой ветки", т.е. без смещения костных отломков. Максимум массы костной ткани достигается примерно к 20—25-ти годам. После этого возраста процессы резорбции костной ткани начинают преобладать над процессами костеоб-разования. С возрастом количество минеральных веществ увеличивается, они преобладают над органическими, что обусловливает повышенную ломкость костей. Этому же способствует остеонороз — разрежение костной ткани при старении. Его развитию способствуют: нарастающая атрофия половых желез и снижение в результате концентрации половых гормонов (особенно эстрогенов, поэтому у женщин часто наблюдается менопаузаль-ный остеонороз); снижение функциональной нагрузки на кость, что ведет к активации остеокластов. У старых людей в результате остеолиза резко увеличивается диаметр гаверсовых каналов, что ведет к уменьшению общей массы костной ткани. Существенно нарушается заживление переломов костей. |
