Струков Патологическая анатомия. Литература для студентов медицинских институтов А. И. Струков В. В. Серов Патологическая анатомия Издание второе
 Скачать 16.97 Mb. Скачать 16.97 Mb.
|
|
Рис. 64. Эмиграция лейкоцитов через стенку сосуда при воспалении. а — один из нейтрофилов (HI) тесно прилежит к эндотелию (Эн), другой (Н2) имеет хорошо очерченное ядро (Я) и пронизывает эндотелий (Эн). Большая половина этого лейкоцита распо- ложена в подэндотелиальном слое. На эндо- телии в этом участке видны псевдоподии третьего лейкоцита (Н3); Пр — просвет сосуда; х 9000; 6 — нейтрофилы (СЛ) с хорошо контури- рованными ядрами (Я) расположены между эндотелием и базальной мембраной (БМ); стыки эндотелиальных клеток (СЭК) и коллаге- новые волокна (КлВ) — за базальной мембра- ной; х 20000 (по Флори и Грант). 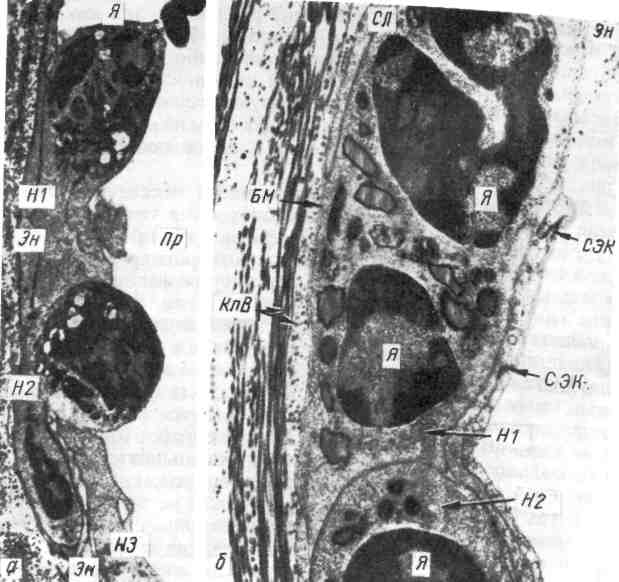 Экссудация составных частей плазмы крови рассматривает- ся как проявление сосудистой реакции, развивающейся в пределах микроцир- куляторного русла, выражается в нарушении тока крови и лимфы, выходе за пределы сосуда жидких составных частей крови (воды, белков, солей). Эмиграция клеток крови выражается в выходе из тока крови че- рез стенку сосудов клеток крови и осуществляется также с помощью медиато- ров. Как уже было сказано, эмиграции предшествует краевое стояние нейтро- филов. Они прилипают к стенке сосуда (главным образом в посткапиллярах и венулах), затем образуют отростки (псевдоподии), которые проникают ме- жду эндотелиальными клетками (межэндотелиальная эмиграция) (рис. 64). Т-лимфоциты эмигрируют через эндотелиальную клетку (транс- эндотелиальная эмиграция). Базальную мембрану лейкоциты преодолевают, вероятнее всего, на основе феномена тиксотропии (тиксотропия — изометрическое обратимое уменьшение вязкости коллоидов), т. е. перехода геля мембраны в золь при прикосновении клетки к мембране. В околососудистой ткани нейтрофилы продолжают свое движение с помощью псевдоподий. Процесс эмиграции белых клеток крови носит название лейкодиапедеза. При воспалении из крови в ткань выходят и эритро- циты — эритродиапе дез. Последние проходят через стенку сосуда при резком повышении ее проницаемости. Это наблюдается при таких инфекциях, как сибирская язва, чума, при поражении стенок сосудов сильнодействующи- ми веществами. Эмиграцию и движение нейтрофилов к фокусу воспаления — хемотак- сис и хемокинез — объясняют воздействием на лейкоциты хемотаксиче- ских веществ, среди которых наибольшее значение имеют активированные компоненты комплемента (СЗ и С5). Фагоцитоз (от греч. phagos — пожиратель и kytos — вместилище) — по- глощение клетками (фагоцитами) различных тел как живой (бактерии), так и неживой (инородные тела) природы. Фагоцитами могут быть разно- образные клетки, но при воспалении наибольшее значение приобретают ней- трофилы. Большой фагоцитарной активностью обладают моноциты и гис- тиоциты. Нейтрофилы фагоцитируют главным образом микроорганизмы, поэтому их называют микрофагами, а моноциты и гистиоциты — макрофагами, так как они поглощают и более крупные частицы (рис. 65). Возникновение и течение фагоцитоза обеспечиваются рядом биохимиче- ских реакций. При фагоцитозе наблюдается уменьшение содержания гликоге- на в цитоплазме микро- и макрофагов. Это объясняется усиленным анаэроб- ным гликогенолизом, в результате которого расходуются запасы гликогена в клетках и вырабатывается энергия для фагоцитоза. Вещества, блокирую- щие гликогенолиз, подавляют и фагоцитоз. Бактерии при фагоцитозе их клеткой инвагинируют ее мембрану. В цито- плазме инвагинированная часть оболочки с заключенной в ней бактерией от- щепляется, образуется вакуоль, или фагосома. В ней при слиянии с лизо- сомой и формировании фаголизосомы (вторичная лизосома) с помощью гидролитических ферментов осуществляется внутриклеточное переваривание. Такой вид фагоцитоза называется завершенным. В завершенном фагоци- тозе большую роль играют антибактериальные катионные белки лизосом ней- трофилов. Они убивают бактерии и вирусы, которые затем перевариваются. В тех случаях, когда микроорганизмы не перевариваются фагоцитами, ча- ще микрофагами, размножаются в цитоплазме клеток, высвобождаются из нее и являются источником генерализации инфекции, говорят о незавер- шенном фагоцитозе, или эндоцитобиозе (рис. 66). Он объясняет- ся тем, что лизосомы макрофагов в отличие от нейтрофилов содержат недо- 120 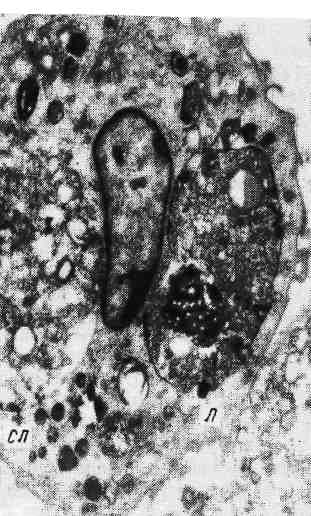 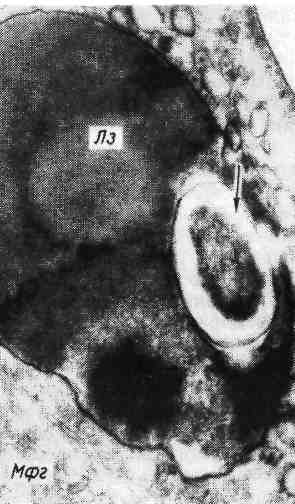 Рис. 65. Фагоцитоз, Электронограмма: макрофаг с фагоцитированными обломками лейкоцита (СЛ) и липидными вклю- чениями (Л), х 20 000. Рис. 66. Фагоцитоз незавершенный. Электронограмма: микобактерия туберкулеза (показана стрелкой) и лизосома (Лз) макрофага (Мфг). х 23 000 (по А. К. Байкову). статочное количество антибактериальных катионных белков или лишены их (В. Е. Пигаревский). Таким образом, фагоцитоз не всегда является в полной мере защитной реакцией организма и создает иногда предпосылки для дис- семинации микробов. Образование экссудата и воспалительного клеточно- го инфильтрата завершает описанные выше процессы экссудации (вы- пот жидких составных частей крови, эмиграция лейкоцитов, диапедез эритро- цитов). В ткани образуется продукт воспаления — экссудат. Он состоит из жидкой и клеточной массы, а также продуктов тканевого распада, возникаю- щего при повреждении ткани. Накопление экссудата в ткани ведет к увели- чению ее объема (tumor), сдавлению нервных окончаний и появлению боли (dolor), нарушению функции ткани или органа (functio laesa). Характер экссудата неодинаков. В одних случаях в нем преобладает жид- кая составная часть крови, в других — клетки. Экссудат, в котором преобла- дает жидкая часть крови, состоит из воды, растворенных в ней солей, а также белков (альбумины, глобулины и фибриноген). В зависимости от степени про- ницаемости стенки сосуда в ткань могут проникать разные белки. При не- большом повышении проницаемости сосудистого барьера через него прони- кают в основном альбумины и глобулины, а при высокой степени проницаемости наряду с ними выходят и крупные молекулы фибриногена. Обычно экссудат содержит более 2 % белков. Экссудаты различаются не только по содержанию белков, но и по клеточ- ному составу. В одних случаях в экссудате преобладают нейтрофильные лей- 121 коциты, в других — мононуклеарные клетки (лимфоциты и моноциты), в третьих — эритроциты и др. Скопление клеток экссудата в тканях ведет к развитию воспалительного клеточного инфильтрата, в ко- тором могут преобладать как гематогенные, так и гистиогенные элементы. Нейтрофилы, появляющиеся в очаге воспаления, погибают; погибает и боль- шинство макрофагов. Пролифера ц и я (размножение) клеток является завершающей фазой воспаления, направленной на восстановление поврежденной ткани. Размно- жаются мезенхимальные камбиальные, адвентициальные и эндотелиальные клетки, вышедшие из крови В- и Т-лимфоциты, а также моноциты. При раз- множении клеток в очаге воспаления наблюдаются клеточные дифференци- ровки и трансформации (схема VII): камбиальные мезенхи- мальные клетки дифференцируются в фибробласты; В-лимфо- циты дают начало плазматическим клеткам и лаброцитам. Т-лимфоциты, видимо, не трансформируются в другие формы. Моно- циты дают начало гистиоцитам и макрофагам. Макрофаги могут быть источником образования эпителиоидных клеток, из ко- торых строятся гигантские клетки (клетки инородных тел и Пирого- ва — Лангханса). В активных фибробластах при их пролиферации наблюдается усиленный синтез белка тропоколлагена — предшественника кол- лагена. Фибробласты превращаются в зрелые клетки соединительной ткани — фиброциты. На различных этапах пролиферации фибробластов образуют- ся продукты их деятельности — аргирофильные, а позднее коллаге- нов ые волокна, которые вместе с клетками отграничивают воспали- тельный очаг от здоровой ткани или замещают его. 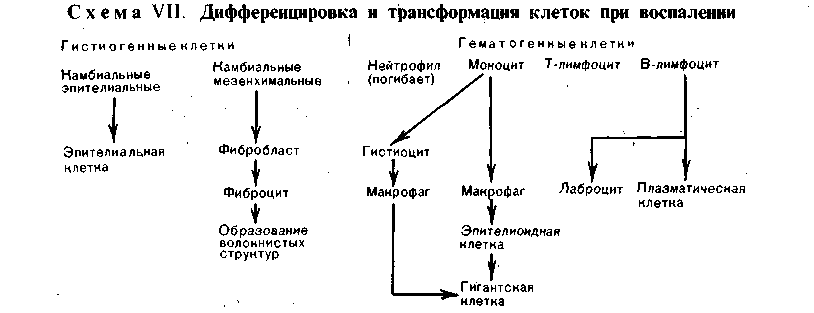 В процессе пролиферации при воспалении принимает участие и эпите- лий, что особенно выражено в поверхностных слоях кожи. Здесь воспали- тельные разрастания эпителия наряду с- другими клетками инфильтрата ведут не только к отграничению участка повреждения, но и к удалению из очага во- спаления его возбудителя (В. Н. Гаршин). Тканевые реакции, характеризующие морфологические проявления воспа- ления, сопровождаются рядом обменных процессов, которые можно подраз- делить на катаболические и анаболические. Катаболические процессы проявляются в деполимеризации белково-углеводных комплексов с образованием продуктов распада, появлении в тканях аминокислот, уроновых кис- лот с развитием ацидоза, аминосахаров, полипептидов, низкомолекулярных полисахаридов. Анаболические процессы выражаются повышением синтеза РНК и ДНК в клет- ках, синтезом основного межуточного вещества, клеточных ферментов, в том числе гидролити- ческих. 122 . Воспаление со всеми его компонентами появляется только на поздних эта- пах внутриутробного развития. У плода, новорожденного и ребенка воспале- ние имеет ряд особенностей. Первой особенностью воспаления является пре- обладание альтеративного и продуктивного его видов, так как эти компоненты воспаления филогенетически более древние. Второй особен- ностью воспаления, связанной с возрастом, является склонность местного процесса к распространению и генерализации в связи с анатомической и функ- циональной незрелостью органов иммуногенеза и барьерных тканей. Регуляция воспаления осуществляется с помощью гормональных, нервных и иммунных факторов. Установлено, что одни гормоны, такие как сомато- тропный гормон (СТГ) гипофиза, дезоксикортикостерон, альдостерон, усили- вают воспалительную реакцию (провоспалительные гормоны), другие — глюкокортикоиды и адренокортикотропный гормон (АКТГ) гипо- физа, напротив, уменьшают ее (противовоспалительные гор- моны). Холинергические вещества, стимулируя выброс медиато- ров воспаления, действуют подобно провоспалительным гормонам, аадренергические вещества, угнетая медиаторную активность, ве- дут себя подобно противовоспалительным гормонам. На выраженность воспалительной реакции, темпы ее развития и характер влияет состояние иммунитета. Особенно бурно воспаление протекает в условиях антигенной стимуляции (сенсибилизации); в таких случаях говорят об иммунном, или аллергическом, воспалении (см. «Иммуно- патологические процессы»). ТЕРМИНОЛОГИЯ, КЛАССИФИКАЦИЯ И ИСХОДЫ ВОСПАЛЕНИЯ В большинстве случаев наименование воспаления той или другой ткани (органа) принято составлять, прибавляя к латинскому и греческому названию органа или ткани окончание «itis», а к русскому — «ит». Так, воспаление плевры обозначают как pleuritis — плеврит, воспаление почки — nephritis — нефрит, воспаление десен — gingivitis — гингивит и т. д. Воспаление некоторых органов обозначают специальными терминами. Так, воспаление зева обозна- чают термином «жаба», «ангина» (от греч. ancho — душу, давлю), воспаление легких — «пневмония», воспаление некоторых полостей со скоплением в них гноя — «эмпиема» (например, эмпиема плевры, червеобразного отростка, желчного пузыря, верхнечелюстной, или гайморовой, пазухи). Гнойное воспа- ление волосяного фолликула с прилежащей сальной железой и тканями назы- вают ф у р у н к у л о м (от лат. furiare — приводить в ярость) и т. д. При классификации воспаления учитывают характер течения процесса и тканевых реакций, а также этиологию. По течению выделяют острое, подострое и хроническое воспаление, по преоблада- нию той или иной фазы воспалительной реакции— альтера- тивное, экссудативное и пролиферативное воспаление. В зависимости от причинных факторов различают банальное, или неспецифическое, и специфическое воспаление. Первое вызывается самыми разнообразными факторами (биологическими, физически- ми, химическими), второе — специальными возбудителями (туберкулеза, сифи- лиса, лепры, склеромы и сапа). Для каждого вида банального и специфического воспаления характерны следующие морфологические формы. I. Альтеративное воспаление (паренхиматозное) II. Экссудативное воспаление Серозное воспаление. Фибринозное воспаление: крупозное, дифтеритическое. 123 Гнойное воспаление: абсцесс, флегмона. Гнилостное воспаление. Геморрагическое воспаление. Катаральное воспаление (катара слизистых оболочек): серозный катар, слизистый катар, гнойный катар, атрофический катар, гипертрофический катар. Смешанное воспаление. III. Продуктивное (пролиферативное) воспаление Межуточное (интерстициальное) воспаление. Гранулематозное воспаление: гранулемы при острых заболеваниях (сыпной и брюшной тифы, бешенство); гранулемы при хронических заболеваниях (бруцеллез, ту- ляремия, микозы, ревматизм, ревматоидный артрит, саркоидоз); гранулемы при спе- цифическом воспалении (туберкулез, сифилис, лепра, склерома, сап); воспаление вокруг животных паразитов и инородных тел (гранулемы инородных тел). Продуктивное воспаление с образованием полипов и остроконечных кондилом. Исход воспаления различен в зависимости от его этиологии и характера, состояния организма и структуры органа, в котором оно развивается. Про- дукты тканевого распада подвергаются ферментативному расщеплению и фа- гоцитарной резорбции, происходит рассасывание продуктов распада. Благода- ря клеточной пролиферации очаг воспаления постепенно замещается ново- образованными клетками соединительной ткани. Если очаг воспаления был небольшим, может наступить полное восстановление предшествующей ткани. При значительном дефекте ткани на месте очага образуется рубец. БАНАЛЬНОЕ ВОСПАЛЕНИЕ Клинические и морфологические проявления банального (неспецифическо- го) воспаления отличаются разнообразием. Выделяют три основные морфо- логические формы воспаления: альтеративное, экссудативное и продуктивное (пролиферативное). Альтеративное воспаление Альтеративное воспаление характеризуется преооладанием по- вреждения (дистрофия, некроз) ткани, главным образом паренхимы органов (паренхиматозное воспаление). Если повреждение проявляется не- крозом, говорят о некротическом воспалении; сосудисто-мезенхи- мальная реакция при этом выражена слабо. Это дало повод некоторым иссле- дователям отрицать существование альтеративного воспаления как самостоя- тельной формы. Локализация альтеративного воспаления — паренхиматозные органы, тка- ни головного и спинного мозга, периферические нервы. Морфологическая картина характерна: паренхиматозные органы становят- ся дряблыми, тусклыми, на разрезе принимают вид вареного мяса. Причина альтеративного воспаления связана с действием различных хими- ческих веществ и токсинов бактерий. Иногда этот вид воспаления может быть проявлением реакции гиперчувствительности немедленного типа. Исход зависит от глубины поражения ткани: некротические изменения за- вершаются склерозом. Значение альтеративного воспаления определяется важностью пораженного органа и глубиной его повреждения. Особенно опасно альтеративное воспале- ние в миокарде и нервной системе. Экссудативное воспаление Экссудативное воспаление характеризуется преобладанием ре- акции сосудов микроциркуляторного русла и образованием экссудата. По ха- рактеру экссудата выделяют следующие виды экссудативного воспаления: 124 Рис. 67. Серозный гепатит. 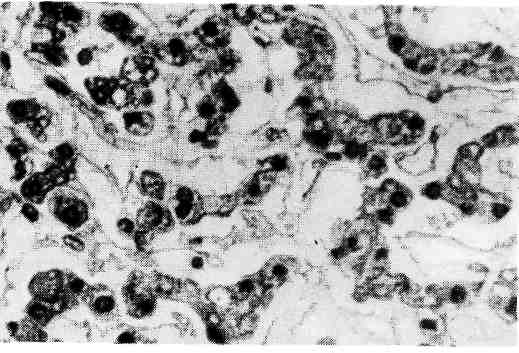 1) серозное; 2) фибринозное; 3) гнойное; 4) гнилостное; 5) геморрагическое-, 6) катаральное; 7) смешанное. 1. Серозное воспаление характеризуется образованием экссудата, содержащего до 2% белков, небольшое количество клеточных элементов. Те- чение серозного воспаления острое. Локализация — чаще серозные полости, слизистые оболочки, мозговые оболочки, реже — внутренние органы, кожа. Морфологическая картина: в серозных полостях и между листками мягкой мозговой оболочки накапливается мутноватая жидкость — серозный экссудат, бедный по сравнению с другими видами экссудата белка- ми и клеточными элементами, среди которых преобладают спущенные клетки мезотелия серозных полостей, встречаются единичные нейтрофилы. Оболоч- ки, выстилающие полости, полнокровны. При воспалении слизистых оболочек к экссудату примешиваются слизь и слущенные клетки эпителия, слизистая оболочка полнокровна; возникает с е р о з н ы й катар слизистой оболочки (см. с. 130). В печени (рис. 67) жидкость накапливается в перисину- соидальных пространствах, в миокарде — между мышечными волокнами, в почках — в просвете клубочковой капсулы Шумлянского — Боумена. Се- розное воспаление кожи, например при ожоге, выражается образованием пузырей, возникающих в толще эпидермиса, заполненных мутноватым выпо- том. Иногда экссудат накапливается под эпидермисом и отслаивает его от подлежащей ткани с образованием крупных пузырей. |
