Струков Патологическая анатомия. Литература для студентов медицинских институтов А. И. Струков В. В. Серов Патологическая анатомия Издание второе
 Скачать 16.97 Mb. Скачать 16.97 Mb.
|
|
Продуктивное воспаление Продуктивное (пролиферативное) воспаление характери- зуется преобладанием пролиферации (разрастания) тканевых элементов. Аль- теративные и экссудативные изменения отступают на второй план. В резуль- тате пролиферации клеток образуются (очаговые или диффузные клеточные инфильтраты. Они могут быть полиморфноклеточными, кру- глоклеточными (лимфоцитарно-мноцитарными), м а к р а ф а га л ь- ными, эпителиоидноклеточными гигантоклеточными, плазмоклеточными и др. Продуктивное воспаление встречается в любом органе, любой ткани и проявляется в следующих видах: 1) межуточное (интерстициальное) воспаление 2) гранулема тозное; 3) во- спаление с образованием полипов и остроконечных кондилом. 1. Межуточное (инерстициальное) воспаление (рис. 74, 75) характеризуется образованием клеточного инфильтрата в строме органа 131 Рис. 76. Кардиосклероз. 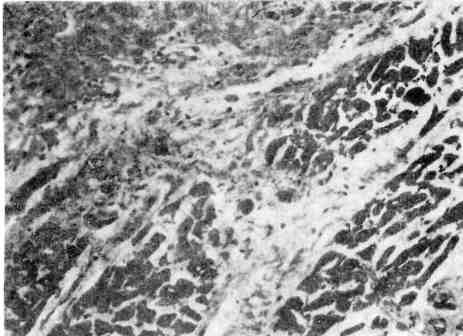 (миокард, печень, почки, лег- кое). Инфильтрат представ- лен молодыми (камбиальны- ми) мезенхимальными клет- ками, гистиоцитами, моно- цитами, лимфоцитами, плаз- матическими клетками, лаб- роцитами, единичными ней- трофилами, эозинофилами. Моноцитарные фагоциты становятся макрофагами; молодые мезенхимальные клетки превращаются в фиб- робласты, а последние — в фиброциты. Прогрессирование межуточного воспаления и усиление кле- точных трансформаций приводят к развитию зрелой волокнистой соедини- тельной ткани — развивается склероз (рис. 76, 77). При некоторых формах продуктивного межуточного воспаления, особенно если оно принимает хронический характер, накапливаются плазматические клетки. Эти клетки секретируют у-глобулины, а в дальнейшем претерпевают дистрофические изменения, их содержимое в виде гомогенных белковых ша- ровидных масс оказывается свободно лежащим в ткани. Их обозначают как гиалиновые шары, или фуксинофильные тельца (тельца Руссе- ля). Внешне органы изменяются мало. 2. Гранулематозное воспаление характеризуется образованием гранулем (узелков), возникающих в результате пролиферации и трансфор- мации способных к фагоцитозу клеток. Образование гранулемы проходит три стадии: 1) накопление в очаге повреждения ткани юных моноцитарных фагоцитов; 2) созревание этих кле- 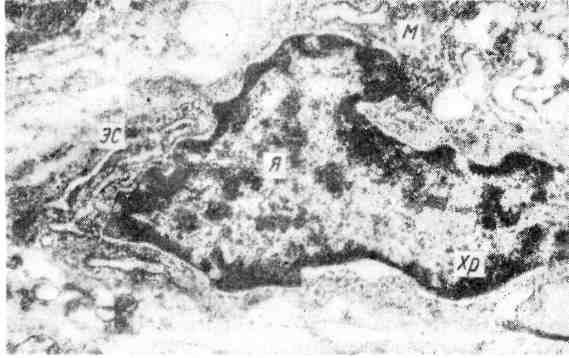 Рис. 77. Активный фибробласт. Электронограмма: в ядре (Я) с изрезанными контурами хроматин (Хр) расположен по пери- ферии; канальцы гранулярной эндоплазматической сети (ЭС) образуют цистерны; митохондрии (М) большие; вокруг фибробласта тонковолокнистые структуры, х 12 000. 132 ток в макрофаги и агрегация их с образованием зрелой гранулемы; 3) дальнейшее созревание моноцитарных фагоцитов и макрофагов в э п и т е- лиоидные клетки и агрегация их с образованием зпителиоидной гранулемы. При этом происходит слияние эпителиоидных клеток (или ма- крофагов), что ведет к образованию гигантских клеток инородных тел, которые при определенных условиях могут превращаться в гигант- ские клетки Пирогова-Лангханса. Гигантские клетки характери- зуются значительным полиморфизмом: от 2 —3-ядерных до гигантских сим- пластов, содержащих 100 ядер и более. В гигантских клетках инородных тел ядра располагаются в цитоплазме равномерно, в клетках Пирогова — Лангхан- са — преимущественно по периферии. Фагоцитарная активность клеток грану- лемы по мере их созревания падает. Диаметр гранулем, как правило, не превышает 1 —2 мм; чаще они обнару- живаются лишь под микроскопом. В центре гранулемы обычно находят кле- точный или тканевый детрит, в котором можно иногда выявить возбудителя болезни. По периферии фокуса некроза располагаются макрофаги, эпите- лиоидные и гигантские клетки, среди которых определяются лимфоциты, еди- ничные нейтрофилы, а иногда эозинофилы. Исходом гранулемы является склероз, выраженный в различной степени. В зависимости от уровня метаболизма различают гранулемы с низким и высоким уровнями обмена. Гранулемы с низким уровнем обмена возникают при воздействии инерт- ными веществами (инертные инородные тела) и состоят в основном из гигантских клеток ино- родных тел. Гранулемы с высоким уровнем обмена появляются при действии токси- ческих раздражителей (микобактерии туберкулеза, лепры и др.) и представляют собой эпителиоидные образования. Условиями развития гранулемы считают: 1) наличие веществ, способных стимулировать систему моноцитарных фа- гоцитов и созревание макрофагов; 2) стойкость раздражителя по отношению к фагоцитам. Гранулематозное воспаление, отражающее несостоятельность фагоцитоза, относится к реакциям гиперчувствительности замедленного типа (см. с. 152). Исходом гранулемы может быть некроз или склероз (рубцевание). Гранулемы встречаются при острых (сыпной, брюшной тифы, бешен- ство) и некоторых хронических (ревматизм, ревматоидный артрит, бруцеллез, туляремия, микозы), инфекционных и инфекционно-ад- лергических заболеваниях. Они очень характерны для инфек- ционных заболеваний (туберкулез, сифилис, лепра, склерома, сап), в основе которых лежит специфическое воспаление (см. с. 135). Гранулемы особого вида появляются вокруг животных паразитовиинородных тел. В таких гранулемах преобладают много- ядерные клетки рассасывания — гигантские клетки инородных тел. Наряду с гигантскими клетками вокруг погибшего паразита, как и инородного тела, пролиферируют фибробласты, образуется соединительнотканная капсула, сам паразит пропитывается солями кальция (петрификация). Примером гранулематозного воспаления могут служить также гранулемы при саркоидозе, являющиеся выражением тканевой аутоаллергии, т, е, имею- щие отношение к иммунопатологическим процессам. Саркоидоз (болезнь Бенье —Бека —Шаумана) - заболевание неизвестной этиологии, при котором в лимфатических узлах и реже во внутренних органах образуются гранулемы из элите- лиоидных и гигантских многоядерных клеток с небольшой примесью лимфоцитов (sap- коидные гранулемы). Признаков некроза в гранулемах обычно не видно; этим они отличаются от туберкулезных бугорков, хотя имеют очень сходное с ними строение. Гранулемы склонны к гиалинозу. 133 3. Продуктивное воспаление с образованием полипов и остроконечных кондилом наблюдается на слизистых оболочках и в граничащем с ними плоском эпителии. Для него характерно одновременное вовлечение в процесс эпителия и стромы слизистой оболочки. Разраста- ние железистого эпителия вместе с клетками подлежащей соединительной тка- ни приводит к образованию множества мелких сосочков или более крупных образований, называемых полипами. Такие полипозные разрастания на- блюдаются при длительном воспалении слизистой оболочки носа, желудка, прямой кишки, матки, влагалища и др. Следует отметить, что полипы на од- них слизистых оболочках часто имеют воспалительное, в то время как на дру- гих — опухолевое происхождение. В участках плоского эпителия, который расположен вблизи призматиче- ского, например в анусе, половых органах, отделяемое слизистых оболочек при хроническом воспалении постоянно раздражает плоский эпителий. Это ведет к разрастанию стромы и эпителия с формированием сосочковых обра- зований — остроконечных кондилом. Подобные сосочковые разра- стания эпителия наблюдаются при сифилисе, гонорее и других заболеваниях, сопровождающихся хроническим воспалением, и несколько напоминают до- брокачественную опухоль из эпителия — папиллому (см. с. 203). В отличие от нее строма остроконечных кондилом густо пронизана лейкоцитами и лимфоцитами. Особенности проявлений продуктивного воспаления обусловлены не толь- ко характером возбудителя, но и особенностями структуры органов. Так, в миокарде продуктивное воспаление может иметь как узелковый ограни- ченный, так и межуточный диффузный характер. В печени межуточное во- спаление чаще бывает диффузным, распространяясь по строме органа. В п о - чках продуктивное воспаление наблюдается как в клубочках в виде продуктивного гломерулита без поражения стромы органа, так и в строме в виде межуточного нефрита. В центральной нервной системе про- лиферация происходит главным образом за счет невроглии и элементов сосу- дов. В стенках сосудов воспаление выражается пролиферацией камбиаль- ных клеток эндотелия и адвентиции. Причины продуктивного воспаления различны. Оно может вызываться биологическими (микробы, животные паразиты), физическими (радиация) и химическими (медикаменты) факторами, возникать в результате развития иммунопатологических процессов (иммунное воспаление). Течение продуктивного воспаления может быть острым, но в большинстве случаев хроническим. Острое течение характерно для продуктивного воспа- ления, возникающего при ряде инфекционных заболеваний — брюшном и сып- ном тифах, туляремии, рецидивах острого ревматизма; продуктивный гломе- рулит наблюдается при скарлатине. Хроническое течение характерно для большинства межуточных продуктивных воспалительных процессов (напри- мер, в миокарде, почках, печени, мышцах и др.), которые заканчиваются склерозом. Исход продуктивного воспаления бывает различным в зависимости от то- го, в каком органе или ткани оно возникает, и характера течения. Хрониче- ское продуктивное воспаление ведет к развитию очагового или диффузного склероза органа. Если при этом развивается деформация (сморщивание) органа и его структурная перестройка, то говорят о циррозе. Таковы не- фроцирроз как исход хронического гломерулонефрита (см. с. 395), цирроз пе- чени как исход хронического гепатита (см. с. 378), пневмоцирроз как исход хронической пневмонии (см. с. 327) и т. д. Склероз связан с активацией фибробластов (см. рис. 77), продуцирующих коллаген и гликозаминогликаны, идущие на построение волокнистых струк- 134 тур и межуточного вещества соединительной ткани. Выражением склероза является и гиалиноз, завершающий плазматическое пропитывание или образование фибриноида. Значение продуктивного воспаления для организма очень велико. Оно на- блюдается при многих болезнях и при длительном течении может приводить к склерозу и циррозу органов. СПЕЦИФИЧЕСКОЕ ВОСПАЛЕНИЕ, МОРФОЛОГИЧЕСКИЕ ФОРМЫ Специфическое воспаление имеет характерные признаки :1)каж- дый вид специфического воспаления вызывается определенным возбудите- лем; 2) по ходу специфического воспаления происходит смена тканевых реак- ций, определяющаяся иммунологической перестройкой организма ;3}специ- фическое воспаление имеет хроническое, волнообразное течение, ири котором периоды затихания процесса сменяются периодами обострения ;4) при специ- фическом воспалении преобладает продуктивная тканевая реакция и происхо- дит развитие гранулемы — наиболее яркого морфологического признака спе- цифичности ;5) по ходу развития специфического воспаления закономерно появление некроза: а) первичного, возникающего при преобладании альтера- тивной тканевой реакции и без предшествующих клеточных реакций; б) вто- ричного, возникающего на фоне предшествующей экссудативной или продук- тивной тканевой реакции. Все эти признаки специфического воспаления придают ему особые черты, среди которых важное значение имеют развитие гранулемы, хроническое, вол- нообразное течение и образование по ходу воспаления некроза. Эти черты как бы объединяют все виды специфического воспаления, но в то же время позволяют различать их по строению гранулем и темпам развития воспали- тельного процесса. Специфическое воспаление вызывается несколькими видами бактерий: ми- кобактерией туберкулеза, бледной трепонемой (сифилис), микобактерией лепры, бациллой Волковича — Фриша (склерома), бациллой сапа. Воспаление, вызываемое микобактерией туберкулеза Микобактерия туберкулеза в зависимости от реактивности организма (его резистентности и степени выраженности противотуберкулезного иммунитета) может вызывать ответные тканевые реакции трех видов: 1) альтеративную, 2) экссудативную, 3) пролиферативную.
Величина очагов альтерации и экссудации при туберкулезном воспалении колеблется от нескольких миллиметров (некротический туберкул) до нескольких сантиметров (туберкулема). 3. Продуктивная реакция наиболее характерна и специфична для туберкулезного воспаления. Она проявляется возникновением гранулемы (бугорок, узелок). 135 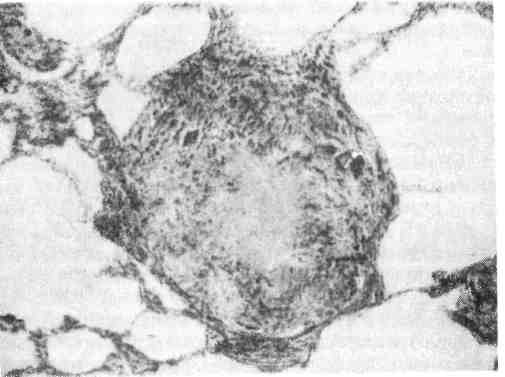 Рис. 78. Туберкулезный буго- рок с казеозным некрозом в центре. Рис. 79. Разные типы гигант- ских клеток туберкулезного бyгорка. v 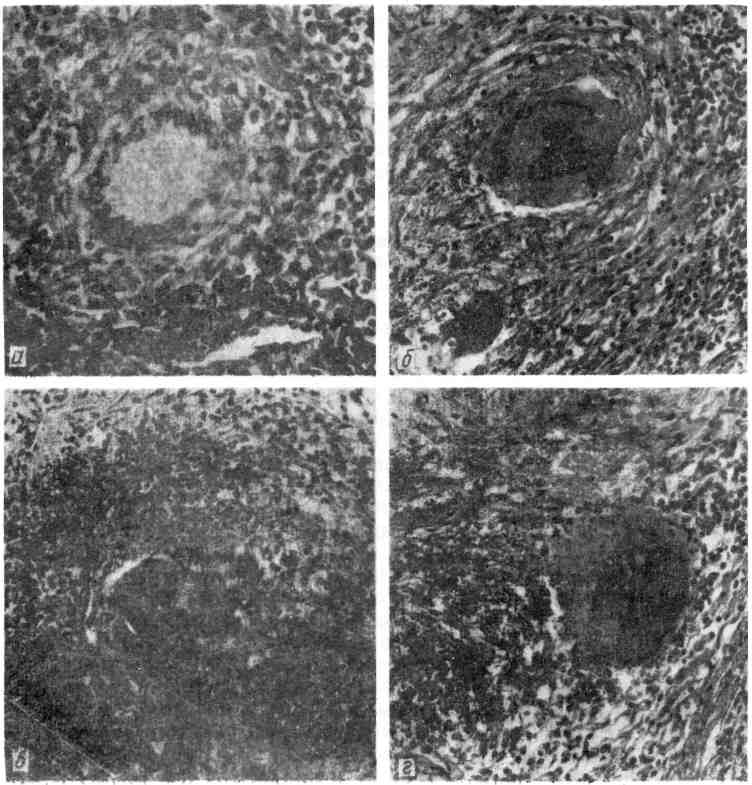 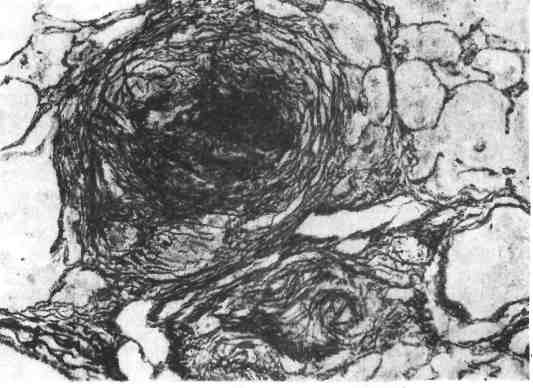 Рис. 80. Сеть аргирофильных волокон в туберкулезном бугорке. Туберкулезная гранулема построена следующим образом: в цен- тре нее расположен аморфный тканевый детрит (очаг некроза) как следствие альтерации ткани, по периферии — вал из эпителиоидных клеток, кнаружи — вал из лимфоцитов с примесью макрофагов и плазматических клеток (рис. 78). Между эпителиоидными клетками и лимфоцитами располагаются гигантские клетки Пирогова — Лангханса (рис. 79), которые весьма типичны для туберкулезной гранулемы. При импрегнации солями серебра среди клеток гранулемы обнаруживается сеть аргирофильных волокон (рис. 80). Небольшое число кровеносных капилляров обнаруживается только в наружных зонах бугорка. Основные клетки гранулемы — эпителиоидные (рис. 81). В цитоплаз- ме этих клеток можно обнаружить фагоцитированные микобактерии, которые в одних случаях полностью перевариваются, в других остаются малоизме- ненными или превращаются в зернистые формы (незавершенный фа- гоцитоз). Гигантские клетки Пирогова —Лангханса (рис. 82) обладают минимальными фагоцитарными способностями, поэтому фагоцитоз ими микобактерии также бывает чаще незавершенным. Лимфоциты грану- лемы относятся к популяции тимусзависимых лимфоцитов (Т-лим- фоциты) и вместе с макрофагами участвуют в клеточном иммуни- тете. Последний проявляется при туберкулезе реакцией гиперчувствитель- ности замедленного типа (см. с. 152). В зависимости от реактивности организма, степени выраженности иммуни- тета клеточный состав гранулемы меняется. По преобладанию клеток той или иной популяции различают гранулемы: эпителиоидноклегочные, лимфоидные, гигантоклеточные и смешанного типа. Следует подчеркнуть, что туберкулезные гранулемы, как и гранулемы при специфиче- ском воспалении другой этиологии, являются не столько гранулемами фаго- цитоза, сколько гранулемами отграничения — морфологическим проявлением нестерильного инфекционного иммунитета. Течение туберкулезного воспаления волнообразно. В благоприятных случаях (при высокой резистентности организма, активном лечении) фаго- цитоз микобактерии эпителиоидными и гигантскими клетками оказывается завершенным. Число микобактерии уменьшается, эпителиоидная гранулема превращается в гранулему типа инородных тел. Медиаторы макрофагов гра- нулемы — монокины и лимфоцитов — лимфокины стимулируют синтез колла- 137 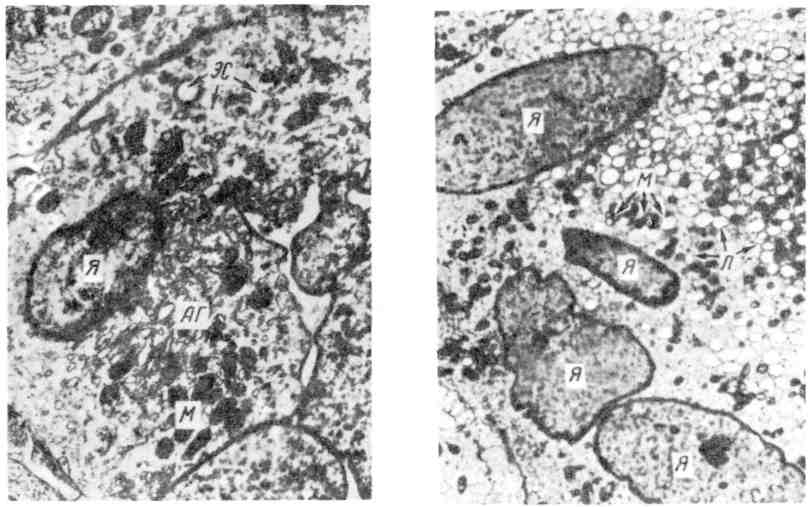 Рис. 81. Эпителиоидная клетка. Электронограмма: цитоплазма богата митохондриями (М), эндоплазматической сетью {ЭС), рибо- сомами. Я — ядро, АГ — комплекс Гольджи. х 7000 (по А. К. Байкову). Рис. 82. Гигантская клетка Пирогова — Лангханса в туберкулезной гранулеме. В клетке много ядер (Я) и митохондрий (М); канальцы эндоплазматической сети заполнены липидными каплями (Л), х 8000 (по Зандриттеру). 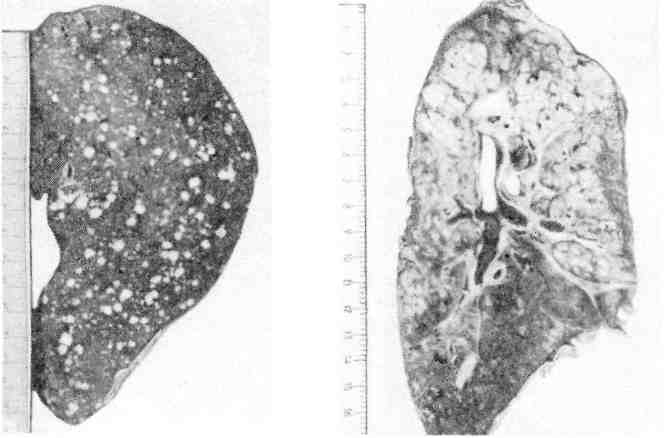 Рис. 83. Очаги творожистого Рис. 84. Туберкулезные очаги в легком, некроза в печени. гена фибробластами, что ведет к замещению гранулемы соединительной тканью. На ее месте образуется рубчик или петрификат. Число микобактерий уменьшается и эпителиоидная гранулема превращается в гранулему ино- родных тел. При неблагоприятных условиях (незавершенном фаго- цитозе микобактерий) усиливается экссудация, которая завершается творо- жистым (казеозным) некрозом гранулемы и прилежащей к ней ткани (рис. 83). При повышении резистентности организма волна э к с с у - дативной реакции стихает и сменяется продуктивной: во- круг очага некроза снова появляются макрофаги, которые трансформируются в эпителиоидные и гигантские клетки, лимфоциты, усиливается склероз, про- исходит инкапсуляция очага некроза. Однако на любом этапе воспаления, вы- званного микобактерией туберкулеза, может наступить снижение резистентно- сти организма и снова появляется экссудативная реакция, а вслед за ней — творожистый некроз. Таким образом, наиболее тяжелое проявление специфического воспаления при туберкулезе — некроз — связано с экссудативной фазой воспаления, что клинически определяется как обострении е процесса. При обострении вокруг инкапсулированного очага появляется серозно-клеточное пропитыва- ние в виде зоны перифокального воспаления, которая подвергает- ся некрозу. Появление продуктивной реакции свидетельствует о повышении резистентности организма и затихании процесса. Описанные изменения свидетельствуют о волнообразном течении туберкулезного воспаления и туберкулеза в целом (схема VIII}. 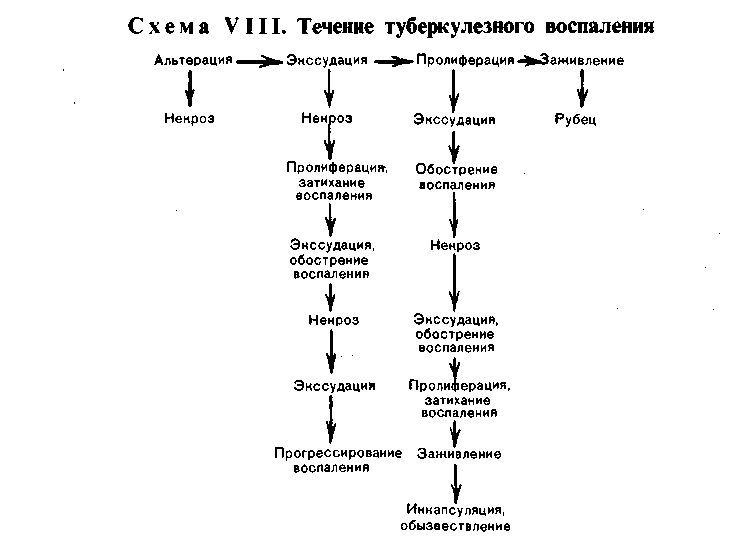 Морфологические проявления туберкулезного воспаления в тканях и орга- нах отличаются разнообразием: в связи с особенностями строения различают милиарные (просовидные) бугорки, солитарные туберкулы, в легких — аци- нозные, нодозные, лобулярные, сегментарные и лобарные очаги (рис. 84). Ми- лиарные бугорки могут быть некротическими, экссудативными и продук- 139 тивными. Ацинозные, лобулярные, сегментарные и лобарные фокусы — очаги Экссудативного воспаления, нодозные — очаги продуктивного воспаления. В исходе туберкулезного воспаления возникают очаги распада, каверны, язвы, рубцы, инкапсулированные и обызвествленные очаги (петрификаты). Воспаление, вызываемое бледной трепонемой Бледная трепонема — возбудитель сифилиса — при попадании в ткани вызывает воспаление, морфологическая и клиническая картина которого опре- деляется стадией развития болезни. В клинике различают три стадии развития Сифилиса: 1) первичный, 2) вторичный, 3) третичный. Первичный сифи- лис характеризуется продуктивно-инфильтративной тканевой реакцией, вто- ричный— экссудативной тканевой реакцией с образованием сифилидов (розеолы, папулы, пустулы), третичный — продуктивно-некротической тка- невой реакцией в виде сифилитических гранулем (гумм) и гум- мозных инфильтратов (подробнее см. «Сифилис», с. 488). Воспаление, вызываемое микобактерией лепры Лепра (проказа) — хроническое инфекционное заболевание, при кото- ром поражаются главным образом кожа, верхние дыхательные пути, перифе- рические нервы. Характеризуется образованием очагов продуктивного воспа- ления в виде узелков, л е п р о м. До сих пор остаются неясными пути проникновения в организм микобак- терии лепры. Первые проявления болезни обычно наблюдаются в коже. При лепре возникает клеточный иммунитет, развивающийся по типу гиперчувстви- тельности замедленного типа, чем объясняется смена клеточных реакций в хо- де заболевания. Выделяют три формы лепры: 1) лепроматозную, 2) туберкулоидную, 3) промежуточную. 1. Лепроматоз пая форма лепры характеризуется появлением в ко- же разной величины узелков и узлов (л е п р о м) мягкой консистенции. Гисто- логически активный лепроматозный процесс проявляется развитием хорошо васкуляризованной грануляционной ткани, формирующей сливающиеся ме- жду собой узелки, состоящие главным образом из макрофагов с примесью лимфоцитов, плазматических клеток, гистиоцитов. В лепроме содержится огромное количество микобактерий лепры (рис. 85). Установлено, что 1 г цве- тущей лепромы содержит 5 — 109 микобактерий. Такое безудержное размноже- ние возбудителя лепры объясняется тем, что фагоцитоз их макрофагами бы- вает незавершенным. Результаты электронной микроскопии показали, что в фаголизосомах макрофага содержатся неизмененные, жизнеспособные мико- бактерий, расположенные правильными рядами, как «сигары в коробке». Только с течением времени появляется частичный распад микобактерий. Раз- меры макрофагов, фагоцитировавших микобактерий лепры, увеличиваются. Постепенно в них появляются жировые вакуоли, очень характерные для лепры. Измененные таким образом макрофаги называют лепрозными клетками Вирхова (рис. 86). Массы бактерий в макрофаге склеиваются между собой в виде «шаров», при гибели клетки высвобождаются из нее, рас- полагаются свободно в ткани. В дальнейшем «шары» фагоцитируются гигант- скими клетками инородных тел. Лепроматозная инфильтрация в коже нередко носит диффузный ха- рактере вовлечением в процесс придатков кожи, мелких сосудов и нервных стволиков. От эпидермиса лепроматозная ткань отделяется «светлой» зоной соединительной ткани, что очень характерно для лепры (см. рис. 85). 140 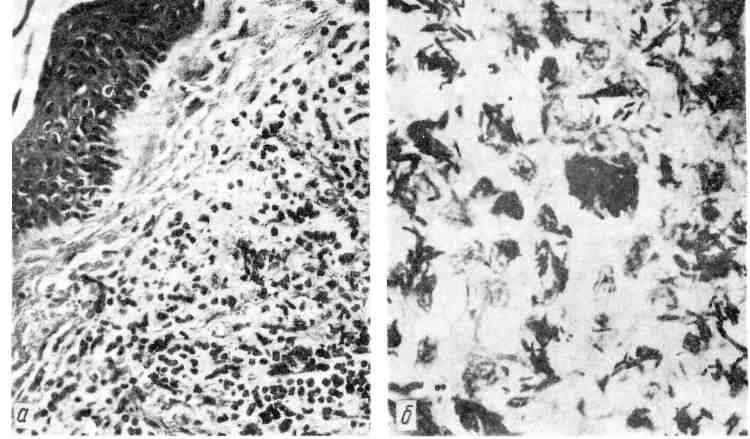 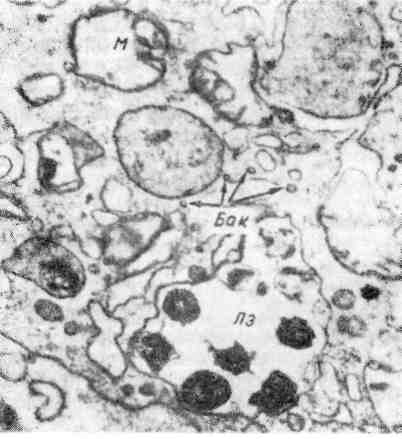 Рис. 85. Лепра. а — лепрома при лепроматозной форме; б — огромное число микобактерий в лепрозном узле. Рис. 86. Лепрозная клетка Вирхова. -> Электронограмма: в клетке скопления бактерий (Бак), большое число лизосом {Лз); эндо- плазматическая сеть развита плохо, де- струкция митохондрий (М). х 25 000 (по Давилу). 2. Туберкулоидная форма лепры характеризуется пролиферацией макрофагов, эпителиоидных клеток, образованием гигантских клеток типа Пирогова —Лангханса, скоплением лимфоцитов. Клеточные инфильтраты при этой форме лепры располагаются в сосочковом слое под самым эпидерми- сом, и в противоположность лепроматозной форме здесь отсутствует светлая зона между эпидермисом и грануляционной тканью. Микобактерий лепры встречаются в очень небольшом количестве. В процесс постоянно вовлекают- ся мелкие нервы кожи, которые пронизываются грануляциями и разрушают- ся. Поражение нервов сопровождается потерей кожной чувствительности (один из ранних симптомов лепры). При этой срорме болезни наблюдается высокая резистентность макроорганизма к возбудителю лепры. 141 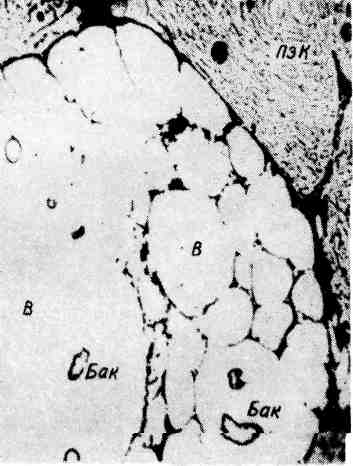 |
