Струков Патологическая анатомия. Литература для студентов медицинских институтов А. И. Струков В. В. Серов Патологическая анатомия Издание второе
 Скачать 16.97 Mb. Скачать 16.97 Mb.
|
|
Функциональные свойства опухолевой клетки, отражающие тканевую 193 и органную специфику, зависят от степени морфологической и биохимиче- ской (гистохимической) катаплазии. Более дифференцированные опухоли сохраняют функциональные особенности клеток исходной ткани. Например, опухоли, исходящие из клеток островков поджелудочной железы, выделяют инсулин; опухоли надпочечников, передней доли гипофиза выделяют большое количество соответствующих гормонов и дают характерные клинические симптомы, позволяющие высказывать предположение об опухолевом пораже- нии этих эндокринных желез. Удаление опухолей ликвидирует эти симптомы. Опухоли из печеночных клеток выделяют билирубин и бывают нередко окра- шены в зеленый цвет. Клетки раковой опухоли привратника желудка выде- ляют слизь, раковые клетки кожи образуют роговое вещество и т. д. Малодифференцированные и недифференцированные клетки опухоли мо- гут потерять способность выполнять функцию исходной ткани. В то же время слизеобразование иногда сохраняется в резко анаплазированных раковых клетках, например, желудка. Поведение опухолевых клеток, их способность к нерегулируемому безгра- ничному росту, свойство развиваться и размножаться при отрыве их от ос- новного узла, отсутствие наклонности к созреванию, способность инфильтри- ровать ткани и разрушать их, а также способность к имплантации и перевивке свидетельствуют о том, что опухолевые клетки приобретают новые качества, которые за ними наследственно закрепляются. Но возможно и «созревание» малодифференцированной опухоли, когда ее клетки приобретают внешнее сходство с клетками исходной ткани. Из этого следует, что опухоль, хотя она и обладает способностью к безграничному росту, подвержена влиянию орга- низма, в котором она развивается. В то же время и опухоль оказывает опре- деленное воздействие на организм. Поэтому нельзя считать, что опухоль является автономным образованием. РОСТ ОПУХОЛИ В зависимости отстепени дифференцировки различают три вида роста опухоли: экспансивный, аппозиционный, инфильтрирующий (инва- зивный).
194 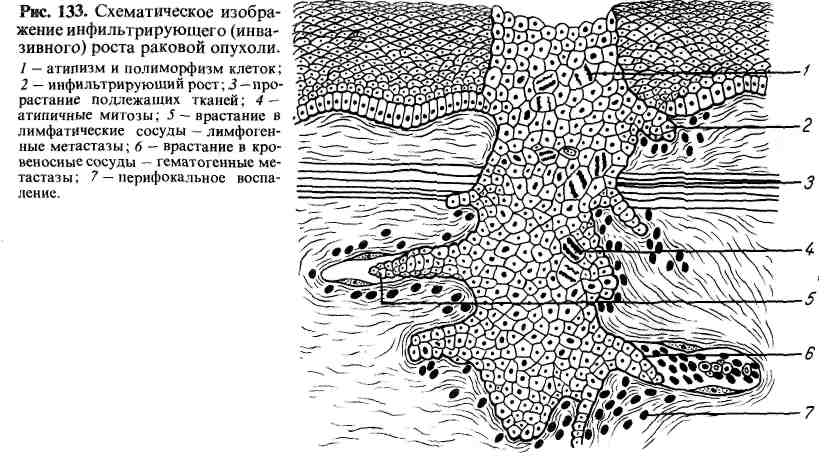 Инфильтрирующий рост опухоли быстрый, он характерен для не- зрелых, злокачественных опухолей. В зависимости от числа очагов возникновения опухоли гово- рят об уницентрическом (один очаг) и мультицентрическом (множественные очаги; росте. По отношению к просвету полого органа рост опухоли может быть эндофитным или экзофитным. Эндофитный рост — инфильтрирующий рост опухоли в глубь стенки органа. При этом опухоль с поверхности слизистой оболочки (например, же- лудка, мочевого пузыря, бронха, кишки) может быть почти незаметна, в то время как на разрезе стенки видно, что она проросла опухолью, Экзофитный рост — экспансивный рост опухоли в полость органа (например, желудка, мочевого пузыря, бронха, кишки). Опухоль при этом мо- жет целиком заполнить полость, будучи соединенной со стенкой ее неболь- шой ножкой. ДОБРОКАЧЕСТВЕННЫЕ И ЗЛОКАЧЕСТВЕННЫЕ ОПУХОЛИ В клиническом отношении опухоли неравнозначны. Поэтому их разделяют на три группы: 1) доброкачественные: 2) злокачественные; 3) опухоли с мест- но деструирующим ростом. 1. Доброкачественные, или зрелые, опухоли состоят из кле- ток, в такой мере дифференцированных, что почти всегда предста- вляется возможным определить, из какой ткани они растут (гомоло- гичные опухоли). Нарушена лишь органотипическая и г и с т о - типическая дифференцировка. Характерен тканевой атипизм опухоли, рост ее экспансивный и медленный. Опухоль не оказывает гибельного влияния на организм, как правило, не дает метастазов. В связи с особенностью локализации доброкачественные опухоли иногда могут оказаться опасными. Так, доброкачественная опухоль твердой мозго- вой оболочки, сдавливая головной или спинной мозг, может вызвать серь- езные нарушения деятельности, ЦНС. 195 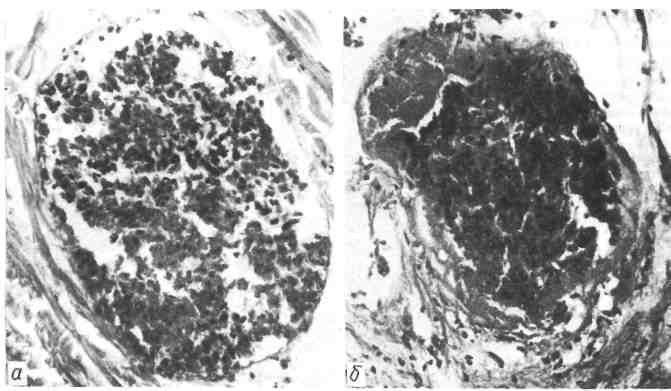 Рис. 134. Распространение рака по лимфатическим (а) и кровеносным (6) сосудам. Доброкачественная опухоль может м а л и г н и з и р о в а т ь с я (от лат. mа- lignum — злокачественный), т. е. превратиться в злокачественную. 2. Злокачественные, или незрелые, опухоли состоят из мало- или недифференцированных клеток; они утрачивают сходство с тканью, из которой исходят (гетерологичные опухоли). Нарушена не только ор- ганотипическая и гистотипическая, но и ци то ти п и чес ка я дифферен- ц и р о в к а. Характерен клеточный атипизм, сочетающийся с тканевым, рост опухоли инфильтрирующий и быстрый. Злокачественные опухоли, бедные стромой, растут быстро, богатые стро- мой — более медленно, но все же быстрее, чем доброкачественные. Иногда злокачественные опухоли растут неравномерно: рост их ускоряется после травмы, при беременности, но замедляется при развитии воспаления в обла- сти опухоли. Выделяют дифференцированные (высоко-, умеренно- и низкодиф- ференцированные) — менее злокачественные и недифференциро- ванные — более злокачественные опухоли. Установление степени дифферен- цировки, а значит и степени злокачественности опухоли имеет большое прогностическое значение. Злокачественные опухоли дают метастазы, рецидивируют, оказывают не только местное, но и общее влияние на организм. Метастаз и рование проявляется в том, что опухолевые клетки попа- дают в кровеносные и лимфатические сосуды, образуют опухолевые эмболы, уносятся током крови и лимфы от основного узла, задерживаются в капилля- рах органов или в лимфатических узлах и там размножаются (рис. 134). Так возникают метастазы, или вторичные (дочерние) опухолевые узлы, в лимфатических узлах, печени, легких, головном мозге и других органах. Опухолевые эмболы (по току крови или лимфы) не всегда приводят к развитию метастазов. Клетки опухоли в просвете сосудов, а также в капиллярах органов могут погибать. Эксперимен- тальные наблюдения Б. Келлнера (В. Kellner) показали, что клетки злокачественной опухоли, введенные в вену, остаются жизнеспособными в течение 2 сут, а затем погибают. Несмотря на наличие опухолевых эмболии, метастазы в некоторых органах (селезенка, миокард, скелетные мышцы) развиваются редко. Таким образом, образование метастаза нельзя свести лишь к меха- нической закупорке капилляров опухолевыми эмболами. 196 Различают гематогенные, лимфогенные, имплантационные и смешанные метастазы. Одни злокачественные опухоли (например, саркома) метастазируют главным образом по току крови — гематогенные метастазы, другие (например, рак) — по току лимфы в лимфатические узлы — лимфогенные метастазы, а затем уже раковые клетки попадают в ток крови. Об им- плантационных (контактных) метастазах говорят при распро- странении клеток по серозным оболочкам, прилежащим к узлу опухоли. Чаще в метастазах опухоль имеет то же строение, что и в основном узле. Клетки метастаза могут продуцировать те же секреты и инкреты, что и клет- ки основного узла опухоли. Однако опухолевые клетки в метастазах могут дифференцироваться и становиться более зрелыми, или, напротив — приобре- тать большую степень катаплазии по сравнению с первичным узлом опухоли. В таких случаях по гистологической структуре метастаза установить природу и локализацию первичного узла опухоли очень трудно. В метастазах нередко возникают вторичные изменения (некроз, кровоизлияние и др.). Метастатические узлы, как правило, растут быстрее, чем основной узел опухоли, и поэтому нередко крупнее его. Так, например, диаметр раковой опухоли желудка может достигать 1 — 2 см, а диаметр ее ге- матогенных метастазов в печени — 10 — 20 см. Естественно, что в кли- нической картине болезни на первое место выступают изменения печени. Время, необходимое для развития метастаза, может быть различным. В одних случаях метастазы появляются очень быстро, вслед за возникнове- нием первичного узла, в других — они развиваются через 1—2 года. Воз- можны так называемые поздние латентные, или дремлющие, мета- стазы, которые возникают через много (7—10) лет после радикального удаления первичного узла опухоли. Такого рода метастазы особенно харак- терны для рака молочной железы. Рецидивирование опухоли — появление ее на том месте, откуда она была удалена хирургическим путем или с помощью лучевой терапии. Опухоль развивается из отдельных опухолевых клеток, оставшихся в зоне опухолевого поля. Рецидивы опухоли иногда возникают из ближайших лимфогенных метастазов, которые не были удалены во время опера- ции. Влияние опухоли на организм может быть местным и общим. Местное влияние опухоли зависит от ее характера: доброкачествен- ная опухоль лишь сдавливает окружающие ткани и соседние органы, злокаче- ственная — разрушает их, приводя к тяжелым последствиям. Общее влияние на организм особенно характерно для злокаче- ственных опухолей. Оно выражается в нарушениях обмена веществ, развитии кахексии. Так, при злокачественных опухолях происходит из- менение активности ферментов в крови, уменьшение содержания белков и липидов, увеличение СОЭ, уменьшение числа эритроцитов в крови и другие. 3. Опухоли с местнодеструирующим ростом занимают как бы промежуточное положение между доброкачественными и злокачественны- ми: они имеют признаки инфильтрирующего роста, но не метастазируют. МОРФОГЕНЕЗ! ОПУХОЛЕЙ Морфогенез опухолей, или механизм их развития в морфологиче- ском освещении, можно разделить на стадию предопухолевых изменений и стадию формирования и роста опухоли. 197 Предопухолевые изменения являются обязательной стадией раз- вития опухоли. Выявление таких изменений имеет не только теоретическое, но и большое практическое значение. Оно позволяет выделять группы повышен- ного риска в отношении возможности развития опухоли того или иного орга- на, предупреждать возникновение опухоли и диагностировать ее как можно раньше. Среди предопухолевых морфологи выделяют так называемые фоновые изменения, проявляющиеся дистрофией и атрофией, гиперплазией и мета- плазией. Эти изменения, ведущие к структурной перестройке органов и тка- ней, становятся основой для возникновения очагов гиперплазии и дисплазии, которые и рассматриваются как собственно пред- опухолевые. Наибольшее значение среди предопухолевых изменений в последнее время придают клеточной дисплазии (от греч. dys - нарушение и plasis - фор- мирование), под которой понимают нарастание атипизма клеток в связи с нарушением координации между их пролиферацией и дифференцировкой. Выделяют несколько степеней дисплазии клеток, причем крайнюю степень ее трудно отграничить от опухоли. Предопухолевые (предраковые) изменения в разных органах различны: в молочной желе- зе — это доброкачественные дисплазии; в шейке матки — эндоцервикозы, лейкоплакия, эритро- плакия; в теле матки — гиперплазии слизистой оболочки; в желудке — железистые полипы, хро- нические язвы, атрофически-гиперпластический гастрит; в толстой кишке — аденоматозные полипы; в легких - хронический бронхит с метаплазией эпителия слизистой оболочки; в коже — язвы и трещины, пороки развития и гиперкератозы. Исходя из того что одни предраковые состояния обязательно переходят в рак, а другие — не переходят, их делят на облигатный и факультативный предрак. Облигатный предрак, т.е. предрак, обязательно завершающийся развитием рака, чаще связан с наследственным предрасположением. Это вро- жденный полипоз толстой кишки, пигментная ксеродерма, нейрофиброматоз (болезнь Реклингхаузена), нейробластома сетчатки и др. К факультатив- ному предраку относят гиперпластически-диспластические процессы, а также некоторые дисэмбриоплазии. Так называемый латентный период рака, т. е. период существова- ния предрака до развития рака, для опухолей разной локализации различен и исчисляется иногда многими годами (до 30-40 лет). Понятие «латентный период рака» приложимо лишь к облигатному предраку. Формирование опухоли, или переход предопухолевых изменений в опухоль, изучено недостаточно. На основании экспериментальных данных можно предположить следующую схему развития опухоли: а) нарушение ре- генераторного процесса; б) предопухолевые изменения, характеризующиеся гиперплазией и дисплазией; в) возникающая стадийно малигнизация пролифе- рирующих клеток; г) возникновение опухолевого зачатка; д) прогрессия опу- холи (см. с. 200). Эта схема близка схеме Л. М. Шабада. В последнее время получила распространение теория «опухолевого пол я», создан- ная Уиллисом (1953) и раскрывающая стадийный характер развития опухоли. Согласно этой теории, в органе возникают множественные точки роста - очаговые пролифераты, которые и составляют «опухолевое поле». Причем опухолевая трансформация (малигнизация) очаговых пролифератов происходит последовательно из центра к периферии до слияния очагов малигни- зации в один опухолевый узел; однако возможен и первично-множественный рост. Как видно, теория Уиллиса предусматривает в период формирования опухоли ее аппозиционный р о с т, т. е. трансформацию неопухолевых клеток в опухолевые и пролиферацию последних. По- сле того как «опухолевое поле истрачено», опухоль растет «сама из себя». Следует отметить ди- скуссионность этой теории. 198 В формировании опухоли несомненна роль нарушения взаимоотношений эпителия и соеди- нительной ткани. В. Г. Гаршиным (1939) было показано, что рост эпителия определяется струк- турно-функциональным состоянием подлежащей соединительной ткани. В норме эпителий ни- когда не врастает в зрелую соединительную ткань, а только стелется по ней. Врастание эпителия в подлежащую ткань наблюдается в случае наступления разобщения в системе эпите- лий—соединительная ткань; эпителий теряет свои органотипические свойства. ГИСТОГЕНЕЗ ОПУХОЛЕЙ Гистогенез о п у х о л и — определение ее тканевого происхождения. Выяснение гистогенеза опухоли имеет большое практическое значение не только для правильной морфологической диагностики опухоли, но и для вы- бора и назначения обоснованного лечения. Известно, что опухоли разного тканевого происхождения проявляют неодинаковую чувствительность к луче- вой терапии и химическим препаратам. Гистогенез опухоли и гистологическая структура опухоли — понятия неод- нозначные. По гистологической структуре опухоль может приближаться к той или иной ткани, хотя гистогенетически с этой тканью не связана. Это объяс- няется возможностью крайней изменчивости структуры клетки в онкогенезе, отражающей морфологическую катаплазию. Гистогенез опухоли устанавливается с помощью морфологического изуче- ния строения и сравнения клеток опухоли с различными этапами онтогенети- ческого развития клеток органа или ткани, в которых развилась данная опу- холь. В опухолях, построенных из дифференцированных клеток, гистогенез устанавливается сравнительно легко, так как сохраняется большое сходство опухолевых клеток с клетками ткани или органа, из которого опухоль возни- кает. В опухолях из недифференцированных клеток, потерявших сходство с клетками исходной ткани и органа, установить гистогенез очень трудно, а иногда невозможно. Поэтому существуют еще опухоли неустановленного гистогенеза, хотя число таких опухолей уменьшается благодаря использова- нию новых методов исследования: электронно-микроскопического, иммуноги- стохимического, гисто- и цитоферментохимического и, особенно, экспланта- ции тканей и тканевых структур. На основании электронно-микроскопических данных (Н. А. Краевский, Н. Т. Райхлин) и исследований культуры тканей (Н. Г. Хлопин, А. Д. Тимофеевский) было показано, что клетки организма при опухолевом превращении не утрачивают сложившихся в фило- и онтоге- незе специфических свойств. Обычно опухоль возникает в тех участках тканей и органов, где в ходе ре- генерации наиболее интенсивно идет размножение клеток — в так называемых пролиферативных центрах роста. Здесь встречаются менее диффе- ренцированные клетки (клетки-предшественники) и чаще появляются условия для развития клеточной дисплазии с последующей трансформацией в опу- холь. Такие центры наблюдаются в периваскулярной ткани, в базальной зоне многослойного плоского эпителия, в криптах слизистых оболочек. Источни- ком возникновения опухоли могут быть участки метаплазии эпителия; по- являющиеся при этом недифференцированные клетки подвергаются катапла- зии. Иногда опухоль возникает из отщепившихся в эмбриогенезе тканевых зачатков, тканевых дистопий. В зависимости от происхождения из дериватов различных зародышевых листков опухоли разделяются на эндо-, экто- и мезодермальные. Опухоли, состоящие из дериватов двух или трех зародышевых листков, назы- ваются смешанными и относятся к группе тератом и тератобла- с т о м (от греч. teratos — чудо). При возникновении опухолей сохраняется з а - кон специфической производительности тканей, т. е. эпите- |
