Учебник. MS Word 2003 (.doc). Учебник. MS Word 2003 (. Литература для студентов медицинских вузов учебная литература для студентов медицинских вузов
 Скачать 7.37 Mb. Скачать 7.37 Mb.
|
|
Хирургическое лечение актиномикоза заключается: 1) ь удалении зубов, явившихся входными воротами актиномикозной инфекции; 2) в хирургической обработке актиномикозных очагов в мягких и костных тканях, удалении участков избыточно новообразованной кости и в ряде случаев лимфатических узлов, пораженных актино-микозным процессом. Объем и характер хирургических вмешательств зависят от формы актиномикоза и локализации его очагов. Большое значение имеет уход за раной после вскрытия актино-микозного очага. Показаны ее длительное дренирование, последующее выскабливание грануляций, обработка пораженных тканей 5% настойкой йода, введения порошка йодоформа. При присоединении вторичной гноеродной инфекции показано депонированное введение антибиотиков, препаратов нитрофуранового ряда, ферментов, бактериофагов, иммунных препаратов. При актиномикозе, характеризующемся нормергической воспалительной реакцией, проводят актинолизатотерапию или назначают специально подобранные иммуномодуляторы, а также общеукрепляющие стимулирующие средства и в отдельных случаях биологически активные лекарственные препараты. Терапию актиномикоза с гипергической воспалительной реакцией начинают с детоксикационного, общеукрепляющего и стимулирующего лечения. Актинолизат и другие иммуномодуляторы назначаются строго индивидуально в зависимости от чувствительности тестов РОН и РОЛ. Для того чтобы снять интоксикацию, внутривенно капельно вводят растворы гемодеза, реополиглюкина с добавлением витаминов, кокарбоксилазы. На курс лечения в зависимости от формы актиномикоза — 4—10 вливаний. В комплекс лечения хронической интоксикации при актиномикозе включают поливитамины с микроэлементами, энтеросорбенты (активированный уголь), обильное питье с настоем лекарственных трав, рыбий жир. Такое лечение проводят по 7—10 дней с промежутками 1 нед — 10 дней и повторно — 2—3 курса. После 1—2-го курса назначают по показаниям иммуномодуляторы: Т-активин, тимазин, актинолизат, стафилококковый анатоксин, левамизол. При актиномикозном процессе, протекающем по гиперергиче-скому типу, с выраженной сенсибилизацией к лучистому грибу лечение начинают с общей антибактериальной, ферментативной и комплексной инфузионной терапии, направленной на коррекцию гемодинамики, ликвидацию метаболических нарушений, дезинтоксикацию. Назначают препараты, обладающие десенсибилизирующим, общеукрепляющим и тонизирующим свойствами. В комплексе лечения применяют витамины группы В и С, кокарбоксилазу, АТФ. Проводят симптоматическую терапию и лечение сопутствующих заболеваний. В этот период хирургическое вмешательство должно быть щадящим, с минимальной травмой тканей. После курса такого лечения (от 2—3 нед до 1—2 мес) на основании соответствующих данных иммунологического исследования назначают курс иммунотерапии актинолизатом или левамизолом. При отсутствии актино-лизата подбирают другие иммуномодуляторы (тималин, Т-активин и др.). Важное место в комплексном лечении занимает стимулирующая терапия: гемотерапия, назначение антигенных стимуляторов и общеукрепляющих средств — поливитаминов, витаминов Bi, В12, С, экстракта алоэ, продигиозана, пентоксила, метилурацила, левами-зола, Т-активина, тималина. При длительном течении процесса в зависимости от иммунологических данных проводят курсы деток-сикационной терапии, приведенной ранее. В случаях присоединения вторичной гноеродной инфекции, обострений процесса и его распространения показано применение антибиотиков. Лечение больных актиномикозом, особенно химиотерапевтиче-скими препаратами, должно сочетаться с назначением антигиста-минных средств, пиразолоновых производных, а также симптоматической терапии. В общем комплексе лечения больных актиномикозом рекомендуют применять физические методы лечения (УВЧ, ионофорез, фонофорез лекарственных веществ, излучение гелий-неонового лазера, в отдельных случаях парафинотерапию) и ЛФК. После комплексного лечения актиномикоза челюстно-лицевой области и шеи выздоровление обычно наступает после одного — двух курсов лечения. При распространенных поражениях тканей лица и челюстей проводят 3—4 и более курсов специфического лечения. Прогноз при актиномикозе челюстно-лицевой области в большинстве случаев благоприятный. Профилактика. Санируют полость рта и удаляют одонтогенные, стоматогенные патологические очаги. Главным в профилактике актиномикоза является повышение общей противоинфек-ционной защиты организма. ТУБЕРКУЛЕЗ Туберкулез является инфекционным или трансмиссивным заболеванием. В последние годы заболевание челюстей, тканей лица и полости рта стало редким. Этиология. Возбудитель — микобактерия туберкулеза — встречается сравнительно часто. Разные виды микобактерий туберкулеза имеют различную патогенность. Патогенез. Источником распространения инфекции чаще является больной туберкулезом человек, реже заболевание развивается зоо алиментарным путем через молоко от больных коров. В развитии туберкулеза большое значение имеют иммунитет и устойчивость организма человека к этой инфекции. Принято различать первичное и вторичное туберкулезное поражение. Первичное поражение лимфатических узлов челюстно-лицевой области возникает при попадании туберкулезной инфекции через зубы, миндалины, слизистую оболочку полости рта и носа, кожу лица при их воспалении или повреждении. Вторичное туберкулезное поражение челюстно-лицевой области возникает при активном туберкулезном процессе, когда первичный аффект находится в легком, кишечнике, костях, а также при генерализованных формах этого патологического процесса. Патологическая анатомия. Морфологическая картина туберкулеза заключается в развитии клеточной реакции вокруг скопления микобактерий туберкулеза в виде инфекционной гранулемы — туберкулезного бугорка. Вокруг него отмечается воспалительная реакция. Туберкулезный бугорок распадается с образованием очага казеозного распада. Клиническая картина. В челюстно-лицевой области следует выделять поражение кожи, слизистых оболочек, над слизистой основы, подкожной клетчатки, слюнных желез, челюстей. Первичное туберкулезное поражение обычно формируется в области кожи, слизистой оболочки полости рта, лимфатических узлов. Первичное поражение туберкулезом лимфатических узлов характеризуется появлением единичных или спаянных в пакет лимфатических узлов. Лимфатические узлы плотные, в динамике заболевания еще более уплотняются, доходя до хрящевой или костной консистенции. У отдельных больных наблюдается распад лимфатического узла или узлов с выходом наружу характерного творожистого секрета. Такая картина отмечается чаще у детей, подростков, юношей, хотя в последние годы встречается и у лиц старшего возраста. Вторичный туберкулез кожи — скрофулодерма, или коллективный туберкулез, наблюдается преимущественно у детей и локализуется в коже, подкожный жировой клетчатке. Туберкулезный процесс формируется в непосредственной близости от туберкулезного очага в челюстях или околочелюстных лимфатических узлах, реже — при распространении инфекции от более отдаленных туберкулезных очагов, например при костно-суставном специфическом процессе. Для скрофулодермы характерно развитие инфильтрата в подкожной клетчатке в виде отдельных узлов или их цепочки, а также слившихся гуммозных очагов. Очаги расположены поверхностно, покрыты атрофичной, нередко истонченной кожей. Постепенно процесс распространяется в сторону кожи, инфильтраты спаиваются с ней и очаги вскрываются наружу с образованием единичных свищей или язв, а также их сочетаний. После вскрытия очагов характерен ярко-красный или красно-фиолетовый цвет пораженных тканей. При отделении гноя образуется корка, закрывающая свищи или поверхность язвы. Процесс склонен к распространению на новые участки тканей. После заживления туберкулезных очагов на коже и в подкожной клетчатке остаются характерные атрофичные рубцы звездчатой формы. Общее состояние при течении скрофулодермы удовлетворительное. Заболевание может длиться многие месяцы и годы. Вторичный туберкулезный лимфаденит является одной из наиболее распространенных форм этого патологического процесса. Он развивается при туберкулезном процессе в других органах: легких, кишечнике, костях и др. Заболевание чаще протекает хронически и сопровождается субфебрильной температурой, общей слабостью, потерей аппетита. У некоторых больных процесс может иметь острое начало, с резким повышением температуры тела, отдельными симптомами интоксикации. Клинически отмечается увеличение лимфатических узлов. Они имеют плотноэластическую консистенцию, иногда бугристую поверхность, четко контурируются. Их пальпация слабоболезненна, а иногда безболезненна. В одних случаях наблюдается быстрый распад очага, в других — медленное нагнаивание лимфатического узла с образованием творожистого распада тканей. По выходе содержимого наружу остается свищ или несколько свищей. В последние годы увеличилось число случаев атипичных проявлений туберкулезного лимфаденита, медленного и вялого течения, особенно у лиц пожилого возраста. Поражение туберкулезом слюнных желез встречается относительно редко. Заболевание бывает при генерализованной туберкулезной инфекции. Распространяется в слюнную железу гематоген но, лимфогенно или реже контактным путем. Процесс чаще локализуется в околоушной слюнной железе, реже — в поднижнечелюстной. При туберкулезе околоушной слюнной железы может быть очаговое или диффузное поражение, при туберкулезе поднижнечелюстной железы — диффузное. Клинически заболевание характеризуется образованием в одной из долей или во всей железе плотных, безболезненных или слабоболезненных узлов. Вначале кожа над ними не спаяна, в цвете не изменена. Со временем кожа спаивается. На месте прорыва истонченного участка кожи образуются свищи или язвенные поверхности. Из протока железы выделение слюны скудное или его нет. При распаде очага и опорожнении его содержимого в основной проток в слюне появляются хлопьевидные включения. Иногда может наступать паралич мимических мышц с пораженной стороны. При рентгенографии в проекции слюнной железы в цепочке лимфатических узлов обнаруживаются очаги обызвествления. При сиалографии отмечаются смазанность рисунка протоков железы и отдельные полоски, соответствующие образовавшимся кавернам. Туберкулез челюстей возникает вторично в результате распространения туберкулезных микобактерий гематогенно или лимфогенно из других органов, главным образом из органов дыхания и пищеварения (интраканаликулярный путь), а также вследствие контактного перехода со слизистой оболочки полости рта. Соответственно этому различают: а) поражение кости при первичном туберкулезном комплексе; б) поражение кости при активном туберкулезе легких. Туберкулез челюстей наблюдается чаще при поражении легких. Он характеризуется образованием одиночного очага резорбции кости, нередко с выраженной периостальной реакцией. На верхней челюсти он локализуется в области подглазничного края или скулового отростка, на нижней челюсти — в области ее тела или ветви. 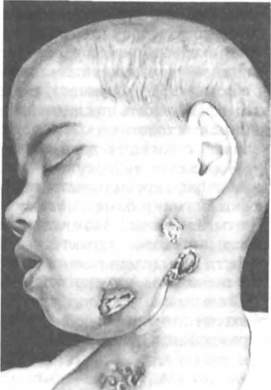 Вначале туберкулезный очаг в кости не сопровождается болевыми ощущениями, а по мере распространения на другие участки кости, надкостницу, мягкие ткани, появляются боли, воспалительная контрактура жевательных мышц. При переходе процесса из глубины кости на прилежащие ткани наблюдаются инфильтрация в околочелюстных мягких тканях, спаивание с ними кожи, изменения ее цвета от красного до синеватого. Образуются один или несколько холодных абсцессов. Они склонны к самопроизвольному вскрытию с отделением водянистого экссудата и комочков творожистого распада, спаянных с пораженной костью, остаются множественные свищи со скудным отделяемым и выбухающими вялыми грануляциями (рис. 84). Их зондирование позволяет обнаружить очаг в кости, заполненный грануляциями, и иногда небольшие плотные секвестры. Постепенно, медленно такие очаги в кости и мягких тканях полностью или частично рубцуются, оставляя втянутые, атрофичные рубцы; ткань убывает, особенно подкожная клетчатка. Чаще свищи сохраняются несколько лет, причем одни свищи рубцуются, а рядом образуются новые и т. д. На рентгенограмме определяются резорбция кости и одиночные внутрикостные очаги. Они имеют четкие границы и иногда содержат мелкие секвестры. При значительной давности заболевания внутрикостный туберкулезный очаг отделен участком склероза от непораженных участков кости. Специфический процесс в ко- сти при активном туберкулезе легких всегда формируется пу- тем контактного перехода тубер- кулеза со слизистой оболочки по- лости рта, а также дентальным путем. Первоначально поража- ется альвеолярный отросток, а затем — тело челюсти. Рис# 84. Туберкулезное поражение ниж- На рентгенограмме пораже- ней челюсти, лимфатических узлов, под-ния челюстей при активном спе- кожной клетчатки лица и шеи. цифическом процессе в организме характеризуются резорбцией кости с постепенным рассасыванием компактного и губчатого вещества и замещением их ткани туберкулезной гранулемой. В образовавшихся полостях, особенно в губчатом веществе, видны мелкие секвестры. Диагноз. Диагностика туберкулеза челюстно-лицевой области слагается из ряда методов и прежде всего из туберкулинодиагно-стики, которая позволяет установить присутствие туберкулезной инфекции в организме. Растворы туберкулина используются при различных методиках (пробы Манту, Пирке, Коха). Проводят общее обследование больных с применением рентгенологических методов исследования легких. Кроме того, исследуют мазки гноя из очагов, отпечатки клеток из язв, выделяют культуры для обнаружения микобактерий туберкулеза. Достоверными считаются патогистологическое исследование тканей, а также (в отдельных случаях) прививки морским свинкам п атоги стол оги чес кого материала от больных. Дифференциальный диагноз. Диагноз туберкулезного поражения тканей лица, челюстей и полости рта представляет определенные трудности. Первичное и вторичное поражение туберкулезом регионарных лимфатических узлов следует дифференцировать от абсцесса, лимфаденита, хронического остеомиелита челюсти, актиномикоза, сифилиса, а также от злокачественных новообразований. Скрофулодерму дифференцируют от кожной и подкожной форм актиномикоза. Кожные и подкожные актиномикозные очаги отличаются от туберкулеза своей плотностью. При абсцедировании ак-тиномикозных очагов гнойное отделяемое содержит отдельные зернышки — друзы актиномицетов. Скрофулодерма имеет сходсто с распадающейся раковой опухолью. Плотность последней, прорастание в глубь тканей, а также данные гистологического исследования (бластоматозный рост) позволяют с большей достоверностью установить диагноз. Поражение туберкулезом кости челюстей, лимфатических узлов нужно дифференцировать от этих же процессов, вызванных гноеродными микробами, а также злокачественных новообразований. Учитывая данные анамнеза болезни, наличие специфического процесса в легком, характерность изъязвлений в челюстно-лицевой области и выделение микобактерий туберкулеза из очагов в полости рта и мокроты, можно исключить другие заболевания. Лечение. Больные туберкулезом челюстно-лицевой области проходят лечение в специализированном фтизиатрическом лечебном учреждении. Общее лечение должно дополняться местными мероприятиями: гигиеническим содержанием и санацией полости рта, туалетом язв. Оперативные вмешательства проводят строго по показаниям, а именно при клиническом эффекте противотуберкулезного лечения и отграничения местного процесса в полости рта, в костной ткани. Вскрывают внутрикостные очаги, выскабливают из них грануляции, удаляют секвестры, иссекают свищи и ушивают язвы или освежают их края для заживления тканей вторичным натяжением под тампоном йодоформной марли. Зубы с пораженным туберкулезом периодонтом обязательно удаляют. После клинического выздоровления при полной эффективности основного курса лечения и местных лечебных мероприятий больной должен оставаться под наблюдением на протяжении 2 лет. Прогноз при своевременно и правильно проведенном общем противотуберкулезном лечении благоприятный. Профилактика. Применение современных методов лечения туберкулеза является основным в профилактике туберкулезных про-ражений челюстно-лицевой области. Следует проводить лечение кариеса и его осложнений, заболеваний слизистой оболочки и па-родонта, соблюдать гигиенту полости рта. СИФИЛИС Сифилис — хроническое инфекционное венерическое заболевание, которое может поражать все органы и ткани, в том числе челюстно-лицевую область. Этиология. Возбудитель сифилиса — бледная трепонема (спирохета), в организме человека развивается как факультативный анаэроб и чаще всего локализуется в лимфатической системе. Патогенез. Заражение сифилисом происходит половым путем. Бледная трепонема попадает на слизистую оболочку или кожу, чаще при нарушении их целости. Заражение может также возникнуть внеполовым путем (бытовой сифилис) и внутриутробно от больной сифилисом матери (врожденный сифилис). Клиническая картина. Болезнь имеет несколько периодов: инкубационный, первичный, вторичный и третичный. Проявления сифилиса в тканях лица, челюстей и полости рта наблюдаются в первичном, вторичном и третичном периодах болезни, а также отдельные изменения отмечаются при врожденном сифилисе. |
