Учебник. MS Word 2003 (.doc). Учебник. MS Word 2003 (. Литература для студентов медицинских вузов учебная литература для студентов медицинских вузов
 Скачать 7.37 Mb. Скачать 7.37 Mb.
|
|
Глава IX ИНФЕКЦИОННЫЕ ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ В челюстно-лицевой области особую группу составляют воспалительные болезни, вызванные специфическими возбудителями: лучистым грибом, бледной трепонемой, микобактериями туберкулеза. Заболевания, вызванные этими возбудителями (актиномикоз, сифилис, туберкулез), принято выделять в группу специфических воспалительных процессов. В области лица, шеи и полости рта локализуются так называемые неодонтогенные воспалительные процессы: фурункул, карбункул, рожа, сибирская язва, нома. Все названные заболевания: актиномикоз, туберкулез, сифилис, фурункулы и карбункулы, рожа, сибирская язва, нома по Международной классификации болезней (МКБ) относятся к инфекционным. Весьма серьезным заболеванием является синдром инфекционного иммунодефицита, вызываемый особым вирусом (ВИЧ-инфекцией). Этот синдром проявляется в полости рта и челюстно-лицевой области в виде симптомокомплекса. АКТИНОМИКОЗ Актиномикоз, или лучисто-грибковая болезнь — инфекционное заболевание, возникающие в результате внедрения в организм ак-тиномицетов (лучистых грибов). Заболевание может поражать все органы и ткани, но чаще (80—85 % случаев) челюстно-лицевую область. Этиология. Возбудители актиномикоза — лучистые грибы (бактерии). Культура актиномицетов может быть аэробной и анаэробной. При актиномикозе у человека в качестве возбудителя в 90 % случаев выделяется анаэробная форма лучистых грибов (про-актиномицеты), реже — отдельные виды аэробных актиномицетов (термофилов) и микромоноспоры. В развитии актиномикоза значительную роль играют смешанная инфекция — стрептококки, стафилококки, диплококки и другие кокки, а также анаэробные микробы — бактероиды, анаэробные стрептококки, стафилококки и др. Анаэробная инфекция помогает проникновению актиномицетов в ткани челюстно-лицевой области и дальнейшему распространению их по клеточным пространствам. Патогенез. Актиномикоз возникает в результате аутоинфекции, когда лучистые грибы проникают в ткани челюстно-лицевой области, и формируется специфическая актиномикозная гранулема или несколько гранулем. В полости рта актиномицеты находятся в зубном налете, кариозных полостях зубов, патологических зубодес-невых карманах, на миндалинах; актиномицеты составляют основную строму зубного камня. Развитие актиномикозного процесса отражает сложные изменения иммунобиологической реактивности организма, факторов неспецифической защиты в ответ на внедрение инфекционного агента — лучистых грибов. В норме постоянное присутствие актиноми-цетов в полости рта не вызывает инфекционного процесса, поскольку между иммунологическими механизмами организма и антигенами лучистых грибов существует естественное равновесие. Ведущим механизмом развития актиномикоза является нарушение иммунной системы. Для развития актиномикоза в организме человека нужны особые условия: снижение или нарушение иммунобиологической реактивности организма, фактора неспецифической защиты в ответ на внедрение инфекционного агента — лучистых грибов. Среди общих факторов, нарушающих иммунитет, можно выделить первичные или вторичные иммунодефицитные заболевания и состояния. Большое значение имеют местные патогенетические причины — одонтогенные или стоматогенные, реже — тонзилло-генные и риногенные воспалительные заболевания, а также повреждения тканей, нарушающие нормальный симбиоз актиномицетов и другой микрофлоры. При актиномикозе развиваются нарушения специфического иммунитета и феномены иммунопатологии, из которых ведущим является аллергия. Входными воротами внедрения актиномикозной инфекции при поражении тканей и органов челюстно-лицевой области могут быть кариозные зубы, патологические зубодесневые карманы, поврежденная и воспаленная слизистая оболочка полости рта, зева, носа, протоки слюнных желез и др. Актиномицеты от места внедрения распространяются контактным, лимфогенным и гематогенным путями. Обычно специфический очаг развивается в хорошо васкуляризованных тканях: рыхлой клетчатке, соединительнотканных прослойках мышц и органов кости, где актиномицеты образуют колонии — друзы. Инкубационный период колеблется от нескольких дней до 2—3 нед, но может быть и более длительным — до нескольких месяцев. Патологическая анатомия.В ответ на внедрение в ткани лучистых грибов образуется специфическая гранулема. Непосредственно вокруг колоний лучистого гриба — друз актиномицетов скапливаются полинуклеары и лимфоциты (рис. 77). По периферии этой зоны образуется богатая тонкостенными сосудами малого калибра грануляционная ткань, состоящая из круглых, плазматических, эпителиоидных клеток и фибробластов. Здесь же изредка обнаруживаются гигантские многоядерные клетки. Характерно наличие ксантомных клеток. В дальнейшем в центральных отделах актиномикозной гранулемы происходит некробиоз клеток и их распад. При этом макрофаги устремляются к колониям друз лучистого гриба, захватывают кусочки мицелия и с ними мигрируют в соседние 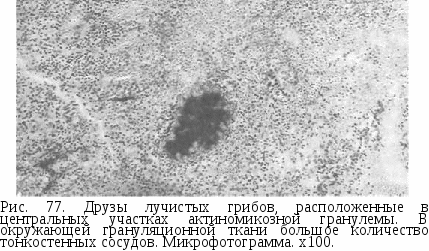 со специфической гранулемой ткани. Там образуется вторичная гранулема. Далее подобные изменения наблюдаются во вторичной гранулеме, образуется третичная гранулема и т. д. Дочерние гранулемы дают начало диффузным и очаговым хроническим инфильтратам. По периферии специфической гранулемы грануляционная ткань созревает и превращается в фиброзную. При этом уменьшается количество сосудов и клеточных элементов, появляются волокнистые структуры, образуется плотная рубцовая соединительная ткань. Морфологические изменения при актиномикозе находятся в прямой зависимости от реактивности организма — факторов специфической и неспецифической его защиты. Это обусловливает характер тканевой реакции — преобладание и сочетание экссудативных и пролиферативных изменений. Немаловажное значение имеет присоединение вторичной гноеродной инфекции. Усиление некротических процессов, местное распространение процесса нередко связаны с присоединением гнойной микрофлоры. Клиническая картина болезни зависит от индивидуальных особенностей организма, определяющих степень общей и местной реакции, а также от локализации специфической гранулемы в тканях челюстно-лицевой области. Актиномикоз наиболее часто протекает как острый или хронический с обострениями воспалительный процесс, характеризующийся нормергической воспалительной реакцией. При длительности заболевания 2—3 мес и более у лиц, отягощенных сопутствующей патологией (первичные и вторичные иммунодефицитные заболевания и состояния), актиномикоз приобретает хроническое течение и характеризуется гипергической воспалительной реакцией. Сравнительно редко актиномикоз протекает как острый прогрессирующий и хронический гипербластический процесс с гиперергической воспалительной реакцией. Нередко общее гипергическое хроническое течение сочетается с местными гипербластическими изменениями тканей, выражающимися в Рубцовых изменениях тканей, прилежащих к лимфатическим узлам, аналогичных гипертрофии мышц, гиперостозному утолщению челюстей. В зависимости от клинических проявлений болезни и особенностей ее течения, связанных с локализацией специфической гранулемы, нужно различать следующие клинические формы актиномикоза лица, шеи, челюстей и полости рта: 1) кожную, 2) подкожную, 3) подслизистую, 4) слизистую, 5) одонтогенную актиномикозную гранулему, 6) подкожно-межмышечную (глубокую), 7) актиномикоз лимфатических узлов, 8) актиномикоз периоста челюсти, 9) актиномикоз челюстей, 10) актиномикоз органов полости рта — языка, миндалин, слюнных желез, верхнечелюстной пазухи (классификация Т. Г. Робустовой). Кожная форма актиномикоза встречается сравнительно редко. Заболевание возникает в результате как распространения одонтогенной инфекции, так и повреждения кожного покрова. Больные жалуются на незначительные боли и уплотнение на небольшом протяжении кожи щеки, поднижнечелюстной области и других областей шеи и при опросе указывают на постепенное увеличение и уплотнение очага или очагов. Актиномикоз кожи протекает без повышения температуры тела. При осмотре определяется воспалительная инфильтрация кожи, выявляется один или несколько очагов, прорастающих наружу. Это сопровождается истончением кожи, изменением ее цвета от ярко-красного до буро-синего. В одних случаях на коже лица и шеи преобладают пустулы, заполненные серозной или гнойной жидкостью, в других — бугорки, содержащие грануляционные разрастания; встречается и сочетание пустул и бугорков. При прорастании очагов наружу кожа истончается, изменяется ее цвет от ярко-красного до буро-синего. Кожная форма актиномикоза лица часто распространяется по протяжению ткани. Подкожная форма актиномикоза характеризуется развитием патологического процесса в подкожной клетчатке, как правило, вблизи одонтогенного очага, являющегося источником специфической инфекции. Больные жалуются на боли и припухлость в щечной или других областях: поднижнечелюстной, околоушной, позадичелюстной. В отдельных случаях из анамнеза можно выяснить, что подкожная форма актиномикоза возникла в результате предшествующего одонтогенного гнойного заболевания (абсцесса или флегмоны). Подкожная форма также развивается и на фоне поражения патологическим процессом надчелюстных или щечных лимфатических узлов, их распада, расплавления и вовлечения в процесс подкожной клетчатки. Патологический процесс при этой форме актиномикоза отличается длительным, но спокойным течением. В период распада специфической гранулемы болезнь может сопровождаться незначительными болями в очаге поражения и повышением температуры тела в пределах субфебрильной. При осмотре в подкожной клетчатке определяется округлый инфильтрат, вначале плотный и безболезненный. В период распада специфической гранулемы кожа спаивается с подлежащими тканями, становится ярко-розовой до красной, в центре очага появляется участок размягчения (рис 78). В актиномикозном очаге в одних случаях могут быть более выражены экссудативные процессы (очаг дает периодические обострения в виде нагноения), в других — пролиферативные изменения (в очаге отмечается разрастание вялых грануляций). Могут сохраняться и относительное равновесие экссудативных и пролифератив-ных процессов и смена их. Эти соотношения иногда изменяются в течение заболевания. Подслизистая форма актиномикоза встречается сравнительно редко. Это поражение возникает чаще при повреждении целости слизистой оболочки полости рта — попадании инородных тел, травме острыми краями зубов или прикусывании. Подслизистая форма актиномикоза развивается без подъема температуры тела. Болевые ощущения в очаге поражения умеренные. В зависимости от локализации боли усиливаются при движении — открывании рта, глотании, разговоре. Далее появляется ощущение неловкости, инородного тела. При пальпации наблюдается округлой формы плотный инфильтрат, который в дальнейшем ограничивается. Слизистая оболочка под ним спаивается. Процесс локализуется в подслизистой основе верхней и нижней губ, щек, в позадимолярной области, крыловидно-нижнечелюстной, подъязычной складке, надминдаликовой ямке. Актиномикоз слизистой оболочки рта встречается редко. При поражении слизистой оболочки рта лучистые грибы проникают через поврежденную и воспаленную слизистую оболочку полости рта. Травмирующими факторами могут быть инородные тела: ости злаков, травинки, рыбные кости. Иногда больной травмирует слизистую оболочку острыми краями зубов. Чаще поражается слизистая оболочка нижней губы и щеки, подъязычной области, нижней и боковой поверхностей языка. Актиномикоз слизистой оболочки рта характеризуется медленным, спокойным течением, обычно не сопровождается повышением температуры тела. Боли в очаге поражения незначительные. При осмотре больного отмечается поверхностно расположенный воспалительный инфильтрат с ярко-красной слизистой оболочкой над ним. Часто наблюдаются распространение очага наружу, истончение слизистой оболочки и при ее прорыве — образование отдельных мелких свищевых ходов, из которых выбухают грануляции. Они возвышаются над поверхностью окружающей слизистой оболочки. Одонтогенная актиномикозная гранулема. В тканях периодонта первичная актиномикозная гранулема встречается нередко, но распознается с трудом. Этот очаг всегда имеет тенденцию к распространению в другие ткани. Следует выделять одонтогенную актино-микозную гранулему в коже, подкожной клетчатке, подслизистой ткани, надкостнице челюсти. При локализации актиномикозной одонтогенной гранулемы в коже и подкожной клетчатке наблюдается тяж по переходной складке, идущий от зуба к очагу в мягких тканях. Одонтогенная актиномикозная гранулема в подслизистой основе полости рта мало отличается от описанной ранее картины подслизистого поражения, но тяж по переходной складке при этом бывает не всегда. Одонтогенная гранулема в периосте (надкостнице) челюстей характеризуется медленным бессимптомным течением, отличаясь от подобных проявлений банальной этиологии тем, что очаг под надкостницей интимно связан с пораженным периодонтом. Процесс часто распространяется к слизистой оболочке, при очередном обострении она истончается, образуя свищевой ход. Распространение процесса нередко создает картину одновременного поражения кожи, подкожной клетчатки, подслизистой ткани. Наблюдаются выраженный фибросклероз тканей в окружности очага и «замуровывание» отдельных актиномикозных гранулем в пластах плотных тканей, что обусловливает длительное и упорное течение болезни. Подкожно-межмышечная форма актиномикоза встречается часто. При этой форме процесс развивается в подкожной, межмышечной, межфасциальной клетчатке, распространяется на кожу, мышцы, челюстные и другие кости лица. Она локализуется в поднижнечелюстной, щечной и околоушно-жевательной области, а также поражает ткани височной, подглазничной, скуловой областей, подвисочной и крыловидно-небной ямок, крыловидно-нижнечелюстного и окологлоточного пространств и других областей шеи. При подкожно-межмышечной, или глубокой, форме актиномикоза больные указывают на появление припухлости вследствие воспалительного отека и последующей инфильтрации мягких тканей. Нередко первые проявления подкожно-межмышечной формы актиномикоза нельзя отличить от картины абсцессов или флегмон. Часто первым симптомом актиномикоза является прогрессирующее ограничение открывания рта. Это объясняется тем, что большие коренные зубы, чаще других зубов поражаемые кариозным процессом, а также слизистая оболочка в окружности полупрорезавшегося нижнего зуба мудрости могут быть местом внедрения лучистых грибов. Прорастая в окружающие ткани, лучистые грибы поражают жевательную и внутреннюю крыловидную мышцы, вследствие чего и возникает беспокоящее больного ограничение открывания рта. При осмотре отмечается синюшность кожного покрова над инфильтратом; возникающие в отдельных участках инфильтрата очаги размягчения напоминают формирующиеся небольшие абсцессы (рис. 79, а). Прорыв истонченного участка кожи ведет к ее перфорации с выделением тягучей гноевидной жидкости, нередко содержащей мелкие беловатые, иногда пигментированные зерна — друзы актино-мицетов. Острое начало заболевания или его обострения сопровождаются повышением температуры тела до 38—39 °С, болями. После вскрытия актиномикозного очага и опорожнения его острые воспалительные явления стихают. Отмечаются доскообразная плотность периферических отделов инфильтрата, участки размягчения в центре со свищевыми ходами. Кожа над пораженными тканями спаяна, си-нюшна. В последующем актиномикозный процесс развивается по двум направлениям: происходят постепенная резорбция и ограничение инфильтрата или распространение на соседние ткани (рис. 79, б). Последнее иногда приводит к вторичному поражению костей лица актиномикозом и редко — к метастазированию во внутренние органы. Генерализация актиномикозного процесса в последние годы не наблюдается. Распространение актиномикозного процесса на кости лицевого скелета проявляется в виде деструктивного поражения, локализующегося преимущественно в нижней челюсти. На рентгенограмме при вторичном деструктивном поражении костей лицевого скелета актиномикозом обнаруживаются внутри-костные абсцессы, гуммы, кортикальные узуры, чередования мелких очагов остеопороза и остеосклероза — мозаичная структура кости. Актиномикоз лимфатических узлов возникает при одонтоген-ном, тонзиллогенном, отогенном путях распространения инфекции. Клиническая картина актиномикоза лимфатических узлов весьма разнообразна. Процесс проявляется в виде актиномикозного лимфангита, абсцедирующего лимфаденита, аденофлегмоны или хронического гиперпластического лимфаденита. При актиномикозе лимфатических узлов процесс локализуется в лицевых, подбородочных, поднижнечелюстных, шейных лимфатических узлах; в них преобладает поражение в виде абсцедирующего или гиперпластического лимфаденита. Поражение актиномикозом лимфатических узлов поднижнечелюстного или подбородочного треугольников и передних шейных, как правило, протекает в виде аденофлегмоны. В таких случаях наблюдается одновременно поражение ряда лимфатических узлов и соседней с ними клетчатки (рис 80). Актиномикозный лимфангит развивается как хронический трункулярный процесс лимфатических сосудов. Может быть как изолированное поражение или наблюдаться при актиномикозном поражении лимфатических узлов. Чаще поражаются лимфатические сосуды на боковой поверхности шеи (рис 81). Клиническая картина отличается поверхностно расположенным плоским инфильтратом, вначале плотным, а затем размягчающимся и спаивающимся с кожей. Иногда инфильтрат бывает в виде плотного тяжа, идущего от пораженного лимфатического узла вверх или вниз по шее. |
