Робустова новая. Литература для студентов стоматологических факультетов медицинских вузов хирургическая стоматология г Под редакцией
 Скачать 8.34 Mb. Скачать 8.34 Mb.
|
|
Глава 11 ЗАБОЛЕВАНИЯ И ПОВРЕЖДЕНИЯ СЛЮННЫХ ЖЕЛЕЗ Слюнные железы представляют собой особую группу секреторных органов. Они выполняют многообразные функции: секреторную, рекретор-ную, экскреторную, инкреторную и оказывают большое влияние на состояние организма, в частности на пищеварительную систему, органы полости рта. В клинической практике нередко наблюдают дистрофические процессы слюнных желез, так называемые сиалозы, или сиаладенозы, и воспалительные заболевания — острый и хронический сиаладениты. Среди последних выделяют кальку-лезный сиаладенит — сиалолитиазис. Опухоли слюнных желез занимают особое место среди всех онкологических заболеваний. Несколько реже встречаются больные с врожденными пороками развития и травмой слюнных желез. 11.1. Реактивно-дистрофические изменения слюнных желез (сиалозы, сиаладенозы) Известно, что слюнные железы тонко реагируют на многие изменения в организме физиологического характера (беременность, роды, кормление ребенка, климакс) и на различные патологические состояния (болезни нервной, пищеварительной, эндокринной систем, крови, соединительной ткани — коллагеноз, авитаминоз и др.). Предполагают, что патологические процессы в слюнных железах и сочетающиеся с ними заболевания организма имеют одни и те же генетически обусловленные причины. Реактивно-дистрофические изменения в слюнных железах проявляются их увеличением и нарушением выделительной и секреторной функций. Не всегда можно установить, какой общий патологический процесс является причиной сиалоза. В таких случаях изменение в слюнных железах должно быть поводом для обследования больного с целью выявления общего заболевания. Иногда такое заболевание, явившееся причиной сиалоза, не могут обнаружить и при специальном обследовании. Это состояние больного следует рассматривать как состояние предболезни. Симптомы общего заболевания могут проявляться при динамическом наблюдении за больным. Имеется группа дистрофических заболеваний слюнных желез, симптомы которых всегда сочетаются с поражением других органов. К ним относят нарушения функции слюнных желез (гипер- и гипосаливация), болезнь и синдром Микулича [МюиПг I., 1882], болезнь и синдром Шегрена 244 [8)о§геп Н., 1933], синдром Хеерфордта [Неег-ГогсК С., 1909]. Гиперсаливация (сиалорея, птиализм) — повышенное выделение слюны. Увеличение секреции слюнных желез связано с различными заболеваниями. Оно бывает при стоматите, одонтогенных воспалительных заболеваниях, язвенной болезни желудка и двенадцатиперстной кишки, глистной инвазии, отравлении свинцом, ртутью, токсикозе беременных. Заболевание парасимпатической нервной системы — как периферической, так и центральной — приводит к гиперсаливации, которая проявляется как рефлекторный процесс. Это встречается чаще у мужчин, чем у женщин. При опухоли головного мозга гиперсаливация является диагностическим и прогностическим симптомом. Гиперсаливацию наблюдают при болезни Пар-кинсона, после эпидемического энцефалита. В этих случаях проводят лечение основного заболевания. Жалобы больных на обильное слюноотделение не всегда соответствуют действительности и иногда отмечаются при нормальной секреторной функции слюнных желез. У таких больных, как показывает обследование, нарушен акт глотания вследствие ранения языка, дна полости рта, буль-барного паралича, им мешает скапливающаяся во рту слюна, и ее нормальное количество они принимают за обильное. Гипосаливация (гипосиалия, олигоптиализм, олигосиалия) — пониженная секреция слюны, регистрируется довольно часто, иногда приводит к сухости в полости рта — ксеростомии. Гипосаливация как временное явление возникает при острых инфекционных заболеваниях: дизентерии, брюшном тифе, эпидемическом гепатите, а также при некоторых заболеваниях пищеварительной системы, хроническом гастрите, гепатохолецисти-те. Секреция слюны снижается при эндокринных расстройствах: гипотиреозе, патологическом гипо-гонадизме, физиологическом климаксе, авитаминозе, анемии, заболевании нервной системы (це-ребросклероз). При синдроме и болезни Шегрена ксеростомия является ведущим симптомом. У отдельных больных, обращающихся за помощью в поликлинику, не удается выявить причину гипосаливации и ксеростомии, но она может быть установлена при динамическом наблюдении за больным. Клинически различают 3 стадии ксеростомии: начальную, клинически выраженную и позднюю, что соответствует трем стадиям нарушения функции слюнных желез: первой, второй и третьей. 1 [Неег- - повы-:екреции аболева-•огенных болезни -листной эксикозе гической и, так и 1И, КОТО- [есс. Это (ин. При является 1ПТОМОМ. ни Пар-(ефалита. это забо- тделение и и ино-реторной ных, как глотания !та, буль-щаяся во они при- 1тиализм, юны, ре-иводит к 'ипосали-сает при зентерии, :, а также «тельной >лецисти-жринных сом гипо-авитами-гемы (це- ростомия ШХ бОЛЬ- (клинику, 1ии и ксе-[а при ди- ростомии: позднюю, [ия функ-»етьей. При начальной стадии ксеростомии одни больные жалуются на боль или неприятные ощущения в языке, слизистой оболочке рта, не предъявляя жалоб на сухость; другие — на периодически проявляющееся ощущение сухости слизистой оболочки полости рта, особенно при разговоре. Объективно при этом во рту обнаруживают небольшое количество слюны, слизистая оболочка умеренно увлажнена, имеет нормальную розовую окраску; из протоков слюнных желез при массировании выделяется прозрачный секрет в обычном или умеренном количестве. Обследование слюнных желез при стимулировании функции слюноотделения пилокарпином позволяет установить у большинства больных показатели саливации в пределах нижней границы нормы. При цитологическом исследовании секрета слюнных желез количество клеток плоского и цилиндрического эпителия больше, чем в норме. При клинически выраженной стадии ксеростомии больных постоянно беспокоит сухость полости рта, особенно во время еды, длительного разговора, усиливающаяся при эмоциональном напряжении. При осмотре полости рта слизистая оболочка нормальной розовой окраски, увлажнена или суховата, свободной слюны мало (она пенится) или ее нет. При массировании слюнной железы можно получить из протока несколько капель прозрачной слюны. При цитологическом исследовании секрета слюнных желез фиксируют появление бокаловидных клеток, сецернирующих слизь; количество этих клеток возрастает по мере снижения секреторной функции железы. У больных ксеростомией в поздней стадии, помимо постоянной сухости в полости рта, отмечают боль во время еды, чувство жжения во рту, особенно при приеме острой и соленой пищи. Получить слюну из протоков не удается даже при интенсивном массировании железы. У этой группы больных нередко можно обнаружить признаки катарального гингивита, глоссита, хронического паренхиматозного паротита и симптомы болезни или синдрома Шегрена. При сиалометрии со стимуляцией функции желез пилокарпином слюну обычно получить не удается. Цитологические препараты слюны содержат множество клеточных элементов, в том числе клетки мерцательного кубического эпителия. Лечение больных с гиперсаливацией и ксеростомией представляет затруднение, так как этиология заболевания у большинства из них неизвестна. Терапевтические мероприятия должны быть направлены на стимулирование слюноотделения при обязательном лечении основного заболевания, явившегося причиной ксеростомии. В начальной стадии заболевания с целью стимуляции функции желез следует проводить гальванизацию или электрофорез йодида калия в области слюнных желез (ежедневно, всего 30 процедур). В кли- нически выраженной и поздней стадиях лечение следует начинать с новокаиновой блокады в области слюнных желез (2 раза в неделю, всего 10 процедур), а заканчивать гальванизацией. Для лечения больных ксеростомией может быть применен галантамин (кроме больных с синдромом и болезнью Шегрена). Галантамин (0,5 % раствор) следует вводить ежедневно подкожно по 1 мл (всего на курс 30 инъекций, при показаниях курс повторяют через 2—3 мес), можно назначить для приема внутрь — по 1 мл натощак ежедневно в течение 30 дней или для введения путем электрофореза. Результаты лечения обычно оценивают на основании самочувствия больных, состояния слизистой оболочки полости рта, а также повышения функции больших и малых слюнных желез. В комплексном лечении ксеростомии следует использовать также заместительную терапию: увлажнение слизистой оболочки полости рта раствором лизоцима, смазывание растительным маслом и др. Болезнь и синдром Микулича. Болезнь Микули-ча — это сочетанное увеличение слезных и всех слюнных желез. Если ее наблюдают при лейкозе, лимфогранулематозе, туберкулезе, сифилисе, эндокринных нарушениях, то это синдром Микулича. Этиология и патогенез неизвестны. В настоящее время наиболее вероятной причиной заболевания считают нейротрофические, эндокринные и аутоиммунные расстройства. Увеличение желез обусловлено массивной мелкоклеточной инфильтрацией разрастающейся интерстициальной соединительной ткани. Клиническая картина. Заболевание характеризуется припуханием желез. Они плотные, безболезненные, цвет кожи, покрывающей их, не изменен. Локализация припухлости специфична для каждой слюнной железы: околоушной, поднижне-челюстной, подъязычной и малых слюнных желез слизистой оболочки рта (рис. 11.1). Уменьшение количества слюны в полости рта иногда фиксируют лишь в поздней стадии заболевания. При этом течение его может осложниться воспалительным процессом: сиалоз переходит в сиаладенит, который по клиническому течению имеет много общего с поздней стадией хронического интерстициального сиаладенита. На сиалограмме можно лишь увидеть увеличение железы, в структуре протоков и тени паренхимы каких-либо отклонений от нормального строения нет. По мере нарастания процесса возможна нечеткость тени паренхимы; протоки очень узкие, имеют ровные контуры. Эти признаки прогрессируют, и может наступить период, когда тень паренхимы железы по периферии не будет определяться. При генерализованном поражении лимфоидно-го аппарата синдром Микулича является опухоле- 245  Рис. 11.1. Болезнь Микулича. Увеличение слезных, околоушных и поднижнечелюстных слюнных желез. вым перерождением лимфоретикулярной системы Лечение представляет большие трудности. Хорошие результаты дает рентгенотерапия, однако эффект от лечения нестойкий. При назначении галантамина и проведении новокаиновой блокады улучшается трофика тканей и стимулируется секреторная функция желез. При возникновении хронического воспаления в железах следует проводить противовоспалительное лечение: введение в протоки железы бактериофага, антибиотиков, наложение компресса с димексидом и др. В комплекс лечебных мероприятий необходимо включать препараты, повышающие неспецифическую рези-стентность организма, — витамины, нуклеинат натрия и др. Лечение больных с синдромом Ми-кулича нужно проводить совместно с ревматологом и гематологом. Болезнь и синдром Гужеро—Шегрена характеризуются сочетанием признаков недостаточности желез внешней секреции: слезных, слюнных, потовых, сальных и др. Этиология и патогенез болезни и синдрома Шегрена изучены мало. Считают, что в развитии патологического процесса играют роль инфекция, эндокринные расстройства, нарушения функций вегетативной нервной системы, иммунного стату- 246 са. Следует выделять синдром Шегрена, когда нарушения функции всех желез внешней секреции возникают при системной красной волчанке, системной склеродермии, ревматоидном полиартрите и других аутоиммунных заболеваниях, и болезнь Шегрена, при которой та же клиническая картина | развивается на фоне аутоиммунных нарушений. Морфологические изменения в слюнных железах зависят от глубины поражения тканей железы. В начальной стадии заболевания ацинусы переполнены гранулами секрета; лимфоидный инфильтрат интерстициальной ткани представлен небольшими скоплениями клеток или очаговой I перидуктальной инфильтрацией. В клинически выраженной стадии определяют очагово-диффуз-ную лимфоплазмоклсточную инфильтрацию; концевые отделы желез дистрофичны; ацинусы вблизи инфильтрата кистозно расширены, пролиферация эпителия и миоэпителия нередко закрывает просвет протоков. На фоне лимфоидной инфильтрации зачастую наблюдают нарушение целости базальной мембраны. Клетки инфильтрата проникают в стенку протока с ее деструкцией. В поздней стадии заболевания определяется очагово-диффузная и диффузная лимфоплазмоклеточная $ инфильтрация, выражены процессы склероза, ар- | хитектоника долек сохраняется; на месте инфиль- ' трата, заместившего паренхиму, образуются мио-эпителиальные островки. Нередко микроскопическую картину в этой стадии характеризуют как лимфоэпителиальное поражение железы. Клиническая картина. Патологические проявления при болезни и синдроме Шегрена многообразны, что определяется сочетанием изменений слюнных желез с поражением других органов и тканей (пищеварение, глаза, эндокринные железы, суставы, соединительные ткани и пр.). Это многообразие также зависит от стадии процесса (начальной, клинически выраженной, поздней) и активности течения. Больные жалуются на сухость полости рта, периодически появляющееся воспаление околоушных желез, общую слабость, быструю утомляемость. Иногда вначале отмечают сухость слизистой оболочки глаз, светобоязнь, чувство песка в глазах, затем увеличение околоушных желез и редко — поднижнечелюстных. При этом больной иногда говорит о том, что находится на учете у ревматолога по поводу заболевания суставов, красной волчанки или склеродермии. При обследовании околоушные железы в период ремиссии часто бывают увеличены, плотны, бугристы, безболезненны (рис. 11.2, а). Обычно поражаются обе парные железы. Иногда увеличены лимфатические узлы. Припухлость желез периодически уменьшается или увеличивается. Увеличение околоушных желез сопровождается ухудшением общего самочувствия. Обострение протекает тяжело, с высокой температурой тела, силь- 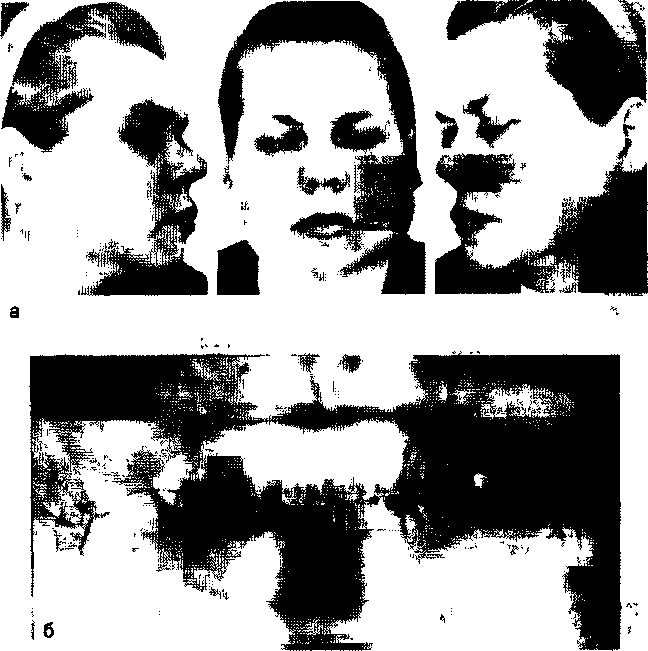 няют местное воздействие на слюнную железу и слизистую оболочку полости рта: димексид, ново-каиновая блокада, физические методы и др. Профилактика и прогноз. Профилактические мероприятия заключаются в соблюдении общей и личной гигиены. Диспансерное наблюдение и периодическое проведение комплекса лекарственной терапии обеспечивают благоприятное течение процесса, можно достичь длительной ремиссии заболевания, больные остаются трудоспособными. 11.2. Воспаление слюнных желез (сиаладенит) 11.2.1. Острое воспаление слюнных желез Больных острым сиаладенитом наблюдают в лечебных учреждениях различного профиля. В стоматологические клиники наиболее часто поступают больные острым сиаладенитом, развившимся вследствие лимфогенного паротита Герценберга 247 ной болью, слизисто-гнойными выделениями из протока. Изменения слизистой оболочки полости рта характерны для ксеростомии. После стихания обострения, которое чаще бывает с одной стороны, железы остаются плотными, бугристыми. При сиалографии в железе определяют полости различных размеров с нечеткими контурами, изображение паренхимы не обнаруживают. Мелкие протоки железы прерывисты, определяются не везде. Околоушные и поднижнечелюстные протоки имеют неровные контуры. Характерным признаком является нечеткость контуров протоков, обусловленная проникновением контрастного вещества в интерстициальную ткань (рис. 11.2, б). По результатам обследования можно сделать вывод, что хронический сиаладенит при болезни и синдроме Шегрена чаще протекает как паренхиматозный. Рис. 11.2. Болезнь Гужеро—Шегрена. а — внешний вид больной; б — сиалограмма левой околоушной железы в боковой проекции при клинически выраженной стадии заболевания: контуры протоков неровные и нечеткие, контрастная масса проникла через стенки протоков и определяется в виде нечетких теней неправильной формы за пределами протоков. Диагностика. Поражение слюнных желез при болезни и синдроме Шегрена подтверждают данные обследования больного (выявление признаков поражения глаз, нарушения пищеварения и др.). У некоторых больных при «сухом» синдроме нарушаются функции потовых и сальных желез, кожа становится сухой, шелушится. Иногда возможна гипосекреция маточных желез и желез влагалища, приводящая к сухости слизистой оболочки, кольпиту. У всех больных выявлены увеличение СОЭ, иногда лейкоцитоз. При исследовании белковых фракций крови обнаруживают гипергаммаглобу-линемию. Хронический сиаладенит при болезни и синдроме Шегрена следует дифференцировать от опухоли, хронического паренхиматозного и интер-стициального паротитов, хронического сиалодо-хита. Лечение болезни и синдрома Шегрена должно проводиться в ревматологической клинике. Ревматолог назначает базисную терапию, показанную при аутоиммунном процессе, в зависимости от его активности — цитостатические, стероидные и противовоспалительные средства (преднизолон, плаквенил, бруфен, салицилаты, метиндол и др.). Общеукрепляющая терапия (поливитамины, ре-таболил, нуклеинат натрия и т.д.) показана всем больным. При лечении хронического паротита и ксеростомии при болезни и синдроме Шегрена приме- (инфицирование происходит из хронических воспалительных очагов), и сиаладенитом, возникшим при контактном распространении воспаления из флегмонозных очагов. Сиаладенит редко регистрируют при попадании инородного тела в протоки слюнных желез. |
