§_ ной деформации.
- Забор трансплантатов определённой толщины можно осуществлять машинным спо-
g- собом с помощью специального устройства - мукотома:
2 • недостаток: трансплантаты, полученые с помощью мукотома, принимают прямоу-
U гольную форму
Э" • припасование трансплантата по величине и форме ложа требует значительного
2 срезания тканей.
о.- В отдельных случаях рана на нёбе вызывает недомогания.
^ - Свободные десневые трансплантаты при ограниченных показаниях имеют высокий
Q- процент терапевтического успеха:
о • обычно после исключения нефизиологических мышечных тяжей наблюдается эф-
фект «ползущего прикрепления» (creeping attachment): апикальная пролиферация
= дёсен
• Примечание: вследствие ортокератинизации слизистой оболочки трансплантаты,
забранные из твёрдого нёба, значительно светлее, чем окружающие их ткани.
,_ > Супрамаргинальное расположение свободного десневого трансплантата для покрытия
рецессии в отдельных случаях даёт удовлетворительные результаты. Клиническая методика:
деэпителиализация окружающих тканей
получение десневого трансплантата относительно большой толщины (1,5-2 мм)
супрамаргинальное расположение и сжатие на поверхности корня
фиксация корзиночным швом.
> Расширение преддверия без свободного десневого трансплантата (напр, операци
онный способ по Edlan-Mejchar) в настоящее время проводятся очень редко, прежде
всего перед протезированием для улучшения условий протезного ложа.
Пародонтальные рецессии
> Мультифакторный комплекс причин:
- Первичные причины:
воспаление
травмирование десневого края
- Предрасполагающие факторы:
выступающие кпереди зубы
дегисценции и фенестрации на альвеолярном отростке
ортодонтические перемещения зубов в лабиальном направлении
ремоделирование пародонта буккально после аппроксимальной потери прикре
пления.
> При лечении пародонтальных рецессии следует действовать осторожно. Сначала не
обходимо проверить практическую гигиену полости рта. Часто возникает несоответ
ствие между:
интенсивностью и частотой выполняемых процедур по соблюдению гигиены полости
рта
их эффективностью.
> Поэтому прежде всего следует закрепить навыки соблюдения оптимальной гигиены
полости рта. Пациент должен быть обучен эффективно удалять бактериальные отло-
і
Хирургические вмешательства на слизисто-десневом участке
жения с помощью соответствующих средств, избегая травмирования.
> После завершения гигиенической фазы подробное документирование.
фотодокументация &
модели планирования, точно воспроизводящие наложение повязок, преддверие по
лости рта, пародонтальные рецессии, дефектные положения зубов и состояние десны
уровень рецессии (см. рис. 7.10)
при необходимости планирование корригирующего хирургического вмешательства
на слизисто-десневом участке.
Лоскут, смещаемый латерально
> Показания для проведения операции с использованием лоскута, смещаемого латераль
но по Grupe & Warren (1956):
локализированная, плоская рецессия 1 или II классов по Miller при достаточно широ
кой десне латерально леченного зуба
при рецессии передних зубов верхней челюсти при достаточной глубине преддверия
полости рта.
> Противопоказания:
рецессии 111 или IV классов по Miller
множественные, рядом расположенные рецессии при преимущественно узких дёс
нах
плоское преддверие полости рта, прежде всего, при рецессиях на участке зубов
нижней челюсти.
> Клиническая методика (рис. 11.36а-г):
Дезинфекция.
Анестезия.
Основательный скейлинг поверхности корня:
о.
о о. a>
a>
Я >> о.
С
о. о.
S
I го
го ГО
е

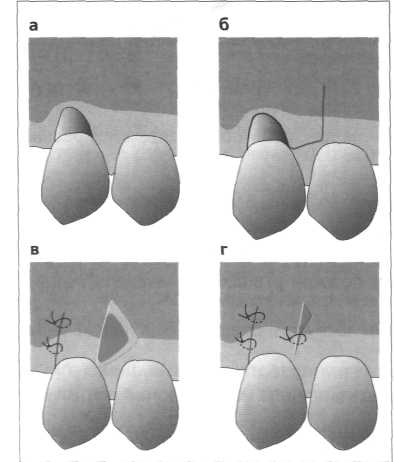
Рис. 11.36. Лоскут, смещаемый латерально.
а Единичная рецессия при достаточно широкой десне смежного зуба
б Обстоятельный скейлинг поверхности корня, подвергаемой воздействию среды полости рта. При необходимости кондиционирование лимонной кислотой (рН 1) или насыщенным раствором тетрациклина. Разрез внутри кармана зуба с рецессией, горизонтальный разрез на участке прикреплённой десны и вертикальный разрез в преддверии полости рта.
в Препарирование слизисто-надкостничного лоскута, отделение от надкостницы у основания лоскута, мобилизация лоскута и смещение к рецессии без натяжения. Осторожное истончение краёв раны на участке обнажённой кости.
г Основательное закрытие раны швами.
  ID ID
f>3 Хирургические вмешательства на слизисто-десневом участке
g • для удаления микробных отложений
£: • для «освежения» поверхности зуба, подверженного воздействию среды полости рта.
§_ - При необходимости кондиционирование поверхности корня:
g • удаление смазанного слоя &*
g- • деминерализация поверхности корня и обнажение коллагеновой матрицы
5 • напр, кондиционирование поверхности корня лимонной кислотой (рН 1) или на-
* сыщенным раствором тетрациклина в течение минуты.
3е - Направление разрезов:
• разрез внутри кармана на участке рецессии для удаления соединительного эпите-
О.ЛИЯ
• горизонтальный разрез внутри прикреплённой десны латерально (чаще всего дис-
Q- тально) леченного зуба
о • ограничение горизонтального разреза слегка косым разрезом на слизистой обо-
лочке альвеолярной кости; следует обратить винимание на соответствующую ши-
= рину базиса лоскута.
m - Препарирование слизисто-надкостничного лоскута:
л • мобилизация над слизисто-десневой границей
,_ • отделение от надкостницы и препарирование иссечённого лоскута
• коронково/латеральная репозиция лоскута без натяжения до покрытия рецессии.
Фиксация узловатыми швами.
Осторожное истончение краёв раны на участке свободно лежащей поверхности
кости способствует в большинстве случаев значительному закрытию раны швами
также на участке вертикального разреза.
Без наложения пародонтальной повязки.
> Обычная послеоперационная противоинфекционная профилактика и послеоперационное лечение.
Лоскут, смещаемый в направлении коронки, после расширения преддверия
полости рта свободным десневым трансплантатом
> Показания для лоскута, смещаемого в направлении коронки, по Bernimoulin et a!.
(1975):
Локализированные или несколько расположенных рядом рецессии I или II классов по
Miller при плоском преддверии полости рта.
Примечание: при рецессиях I класса по Miller не требуется предварительное расши
рение десны.
> Противопоказания:
- Десневые рецессии III или IV классов по Miller.
> В рамках предварительного вмешательства сначала проводят расширение преддверия
полости рта свободным десневым трансплантатом (см. рис. 11.35):
Примечание: после расширения преддверия полости рта следует выждать вероят
ность «creeping attachment».
Через 3 месяца проводят покрытие рецессии лоскутом, смещаемым в направлении
коронки.
> Клиническая методика (рис. 11.37а-д):
Дезинфекция.
Анестезия.
Основательная инструментальная или при необходимости химическая обработка по-
 Хирургические вмешательства на слизисто-десневом участке Хирургические вмешательства на слизисто-десневом участке
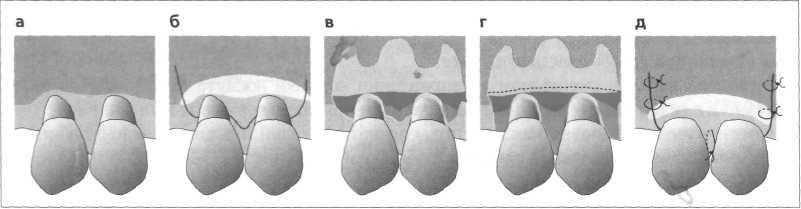 к о. I2 <иI 2
Рис. 11.37. Лоскут, смещаемый в направлении коронки
а Две расположенные рядом рецессии при очень узкой десне и плоском преддверии полости рта
б За три месяца до этого расширение преддверия свободным десневым трансплантатом (см. рис. 11.35). Направление разреза для мобилизации трапециевидного лоскута. В зависимости от глубины рецессии определяют новые верхушки сосочков. Ограничительные вертикальные разрезы в преддверии полости рта
в Препарирование спизисто-надкостничного лоскута
г Деэпителизация сосочков для создания соответствующего раневого ложа. Отделение от надкостницы в основе лоскута, мобилизация лоскута и смещение на участок рецессии без натяжения
д Закрытие швами. В межзубном промежутке наложение вертикального матрацного шва (см. рис. 11.11).
верхности корня.
- Определение новых верхушек сосочков:
определение глубины рецессии с помощью пародонтального зонда
вычесть эту величину из верхушек сосочков на операционном участке.
- Направление разрезов:
разрез внутри кармана на участке рецессии для удаления соединительного эпите
лия
горизонтальный разрез в межзубном промежутке для обеспечения кругового раз
реза вокруг новых верхушек сосочков
ограничение операционного участка вертикальными разрезами на слизистой обо
лочке альвеолярного отростка.
- Препарирование слизисто-надкостничного лоскута:
мобилизация вплоть до слизисто-десневой границы
отделение надкостницы и препарирование иссечённого лоскута.
Мобилизация лоскута в направлении коронки без натяжения. Прижать лоскут в
течение 2 минут марлевым тампоном, смоченным в изотоническом растворе натрия
хлорида.
Основательное закрытие раны швами:
узловатые швы при латеральных разрезах
вертикальный матрацный шов в межзубном промежутке (см. рис. 11.11).
- Пародонтальную повязку не накладывают.
> Обычная послеоперационная противоинфекционная профилактика и послеоперационное лечение.
Лоскут, смещаемый в направлении коронки,
с соединительнотканным трансплантатом
1_
Q.
О. О
га та Є
> Показания для лоскута, смещаемого в направлении коронки г э Langer & Langer (1985): - глубокие, единичные рецессии I или II классов по Miller
00
Хирургические вмешательства на слизисто-десневом участке
особенно при наличии узкой десны.
Противопоказания:
Рецессии III или IV классов по Miller.
Методика как при смещаемом в направлении коронки лоскуте по Bernimoulin et al. (1975), однако без предварительного расширения преддверия полости рта. Соединительнотканные трансплантаты соответствующей толщины можно получить из трёх участков жевательной слизистой оболочки нёба (рис. 11.38а-в):
участок премоляров
участок второго моляра
участок бугорков верхней челюсти
Примечание: анатомический барьер над палатинальным корнем первого моляра:
в данном случае особенно тонкая слизистая оболочка, непригодная для забора
трансплантата
она разделяет железистую (Pars corporis glandulosa, доходит до мягкого нёба) и
жировую (Pars corporis adiposa, на участке премоляров) зоны.
Клиническая методика при заборе соединительнотканного трансплантата:
Анестезия на участке F. palatinum majus.
Дезинфекция.
Разрезы:
палатинальный разрез перпендикулярно оси зуба до самой кости на расстоянии
около 2 мм от края десны длиной 1,5 см,
истончающий разрез непосредственно под эпителием для разделения соедини
тельной ткани
альтернативно можно выполнить также два разреза, ограничивающих вертикально
первый разрез: кулисный лоскут. Примечание: вероятность повреждения артерии
и/или нёбной вены (V. palatina).
Разрез скальпелем с двойным лезвием Harris даёт возможность получения соеди-
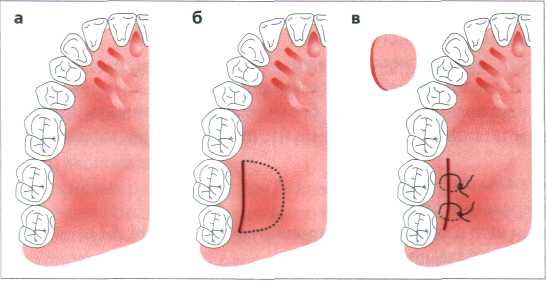
Рис. 11.38. Соединительнотканные трансплантаты
а Топография слизистой оболочки твёрдого нёба. Слизистая оболочка достаточной толщины на участке премоляров, второго и третьего моляров. Барьер над палатинальным корнем первого моляра.
6 Забор соединительнотканного трансплантата из дистального участка. Первый разрез на кости перпендикулярно оси зуба. Второй разрез истончающий паралельно кости. Мобилизация иссечённого трансплантата и его осторожный забор
в Закрытие швами.
Хирургические вмешательства на слизисто-десневом участке
•
нительнотканного трансплантата равномерной толщины с небольшим эпителиальным воротником.
Мобилизация соединительной ткани узким распатором, забор с помощью пинцета.
Выравнивание трансплантата; фиксация на рецессии рассасываемым петельным
швом.
Мобилизация слизисто-надкостничного лоскута в направлении коронки и фиксация
вертикальными матрацными швами без натяжения.
Наложение узловатых швов на рану нёба.
> Обычная послеоперационная противоинфекционная профилактика и послеопераци
онное лечение.
Серповидный лоскут, смещаемый в направлении коронки
> Показания для выполнения серповидного лоскута, смещаемого в направлении коронки
noTarnow (1986):
местная, плоская (не глубже 3 мм) рецессия I класса по Miller.
преимущественно на зубах верхней челюсти.
> Противопоказания:
глубокие рецессии более 3 мм
рецессии 111 или IV классов по Miller.
> Клиническая методика (рис. 11.39а-в):
Дезинфекция.
Анестезия.
Основательная инструментальная или при необходимости химическая обработка по
верхности корня.
Разрезы:
разрез внутри кармана на участке рецессии для удаления соединительного эпителия
серповидный разрез на слизистой оболочке альвеолярного отростка апикально
рецессии. Расстояние до края мягкой ткани должно соответствовать глубине ре
цессии плюс 2-3 мм.
I
о. о
Q.
ш ф
2
>, о.
о. о.
S
I
05 c>
пз
е
«
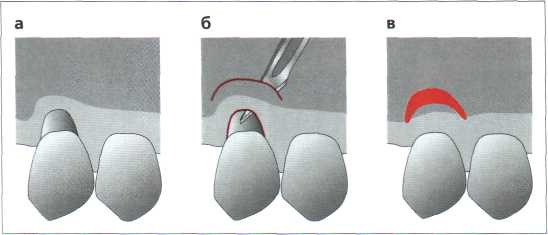
Рис. 11.39. Серповидный лоскут, смещаемый в направлении коронки
а Единичная рецессия I класса по Miller. Скейлинг обнажённой поверхности корня и при необходимости кондиционирование лимонной кислотой (рН 1) или насыщенным раствором тетрациклина.
6 Серповидный разрез в направлении преддверия полости рта. Следует учитывать расстояние от края десны (глубина рецессии плюс 2-3 мм). Радикальное препарирование слизистого лоскута с маргинальной перфорацией десны.
в Мобилизация в направлении коронки и прижатие марлевым чампоном % тенвние 3 минут . Рану на верхушке не следует закрывать швами.
l>1
Хирургические вмешательства на спизисто-десневом участке
S.
01
1
ф
5
2
о.
а. о
• истончающий разрез для препарирования иссечённого лоскута.
Мобилизация иссечённого лоскута в направлении коронки без натяжения. Прижи
мать в течение 2-3 минут марлевым тампоном, смоченным в изотоническом растворе
натрия хлорида. *
Не следует закрывать рану швом.
Наложение пародонтальной повязки (СоеРак или Barricaid) защищает апикальный
участок раны.
> Обычная послеоперационная противоинфекционная профилактика и послеопераци онное лечение. Техника оболочки > Показания для техники оболочки по Raetzke (1985):
локализированные, чаще плоские рецессии 1 или II классов по Miller
особенно при тонкой десне.
го >
го пз
е
£1
> Противопоказания: - глубокие рецессии более 3 мм
рецессии III или IV классов по Miller.
Клиническая методика (рис. 11.40а-в):
Дезинфекция.
Анестезия.
Основательная инструментальная или при необходимости химическая обработка по
верхности корня.
Разрезы:
разрез внутри кармана на участке рецессии для удаления соединительного эпителия
радикальное, истончающее препарирование супранадкостничного кармана на пе
риферии рецессии
Получение соединительнотканного трансплантата из жевательной слизистой обо
лочки твёрдого нёба (см. с. 218)
Размещение обработанного трансплантата в препарированном кармане («envelope»)
Фиксация клеем для тканей Histoacryl
Закрытие раны нёба узловатыми швами.
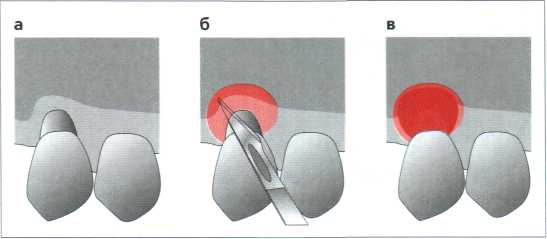
Рис. 11.40. Техника оболочки.
а Единичная рецессия I класса по Miller. Скейлинг обнажённой поверхности корня и при необходимости кондиционирование лимонной кислотой (рН 1) или насыщенным раствором тетрациклина.
6 Разрез внутри кармана для удаления соединительного эпителия. Истончающее, супранадкостнич-ное препарирование кармана («envelope») для размещения соединительнотканного трансплантата
в Трансплантат большей частью расположен внутри кармана. Фиксация клеем для тканей Histoacryl.
N
Хирургические вмешательства на слизисто-десневом участке гч
> Обычная послеоперационная противоинфекционная профилактика и послеопераци-
онное лечение.
Направленная регенерация тканей
Использование специальных мембран для создания достаточного пространства, в которое смогут пролиферировать клетки окружающего периодонта:
- Обычная ePTFE-мембрана с петельным швом или ePTFE-мембрана, усиленная титаном:
для предотвращения деформирования мембраны и её проваливания в направлении
поверхности корня
недостаток - необходимость удаления при повторном вмешательстве через 4-6 не
дель
Специальная рассасываемая мембрана с функцией сохранения места: Guidor PPS.
Показания:
расположенные рядом глубокие рецессии I или II классов по Miller
особенно на участке клыков и премоляров верхней челюсти
- в некоторых случаях при наличии плоских полостей класса V по Блэку, также если
предварительно проведено установление/снятие пломбы.
Противопоказания:
плоские рецессии
плоское преддверие полости рта
рецессии 111 или IV классов по Miller.
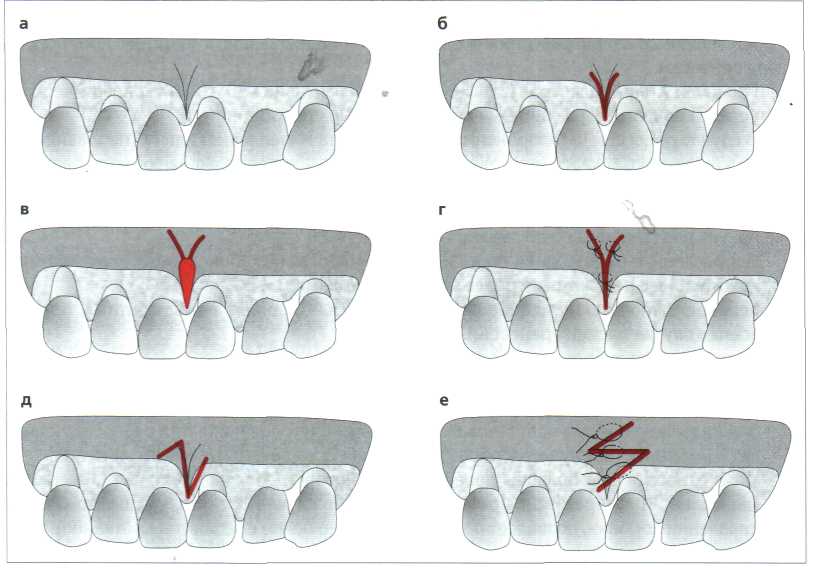
Клиническая методика (рис. 11.41а-е):
Дезинфекция.
Анестезия.
- Основательная инструментальная или при необходимости химическая обработка по
верхности корня:
для «освежения» рецессии, подверженной действию среды полости рта
для придания поверхности корня вогнутой формы, напр, с помощью вращательно
го шлифовального диска с мелко- или микрозернистым алмазным покрытием (15-
40мкм)
S Q.
О О. 01
2
ш
I
і-
о. о. о
та та
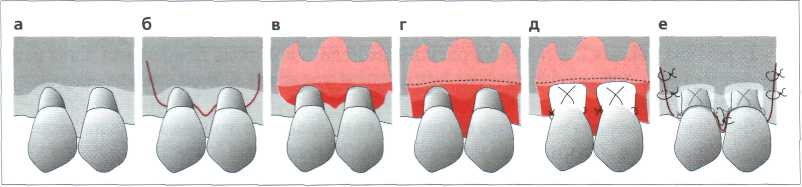 Рис. 11.41. Покрытие рецессии и направленная регенерация тканей. а Расположенные рядом рецессии I класса по Miller. Скейлинг обнажённой поверхности корня, при необходимости кондиционирование лимонной кислотой (рН 1) или насыщенным раствором тетрациклина. б-г Разрезы, создание лоскута и отделение надкостницы как в случае лоскута, смещаемого в направлении коронки. д Припасованные, здесь усиленные титаном, ePTFE-мембраны зафиксированы петельными швами. е Мобилизация лоскута в направлении коронки и фиксация вертикальным матрацным швом (в межзубных промежутках) и узловатыми швами (разгружающие разрезы) без натяжения. Мембраны удаляют хирургическим способом через 4-6 недель.
IN
Хирургические вмешательства на слизисто-десневом участке
g • возможное кондиционирование лимонной кислотой (рН 1) или насыщенным рас-
£: твором тетрациклина.
^ - Определение новых верхушек сосочков:
с . определить глубину рецессии пародонтальным зондом
а.• результат вычесть от высоты сосочков на операционном участке.
2 -Разрезы:
* • разрез внутри кармана на участке рецессии для удаления соединительного эпите-
З" лия
2 . горизонтальный разрез в межзубном промежутке для обеспечения кругового раз-
о.реза вокруг новых верхушек сосочков
• ограничение разрезов внутри кармана двумя разрезами на слизистой оболочке
о. альвеолярного отростка
о • разрез внутри кармана палатинально или лингвально.
- Препарирование слизисто-надкостничного лоскута:
= • мобилизация сосочков палатинально или лингвально
т • мобилизация вестибулярно трапециевидного иссечённого лоскута вплоть до сли-
5 зисто-десневой границы
,_ • отделение надкостницы и препарирование иссечённого лоскута.
- Выбирают нерассасываемую, усиленную титаном, ePTFE-мембрану или специаль
ную рассасываемую мембрану:
припасование мембраны (должна перекрывать рецессию и дегисценцию апикаль-
но около 2 мм, латерально около 1 мм)
фиксация мембраны петельным швом (Giudor-мембрана подлежит интеграции)
Мобилизация вестибулярного лоскута в направлении коронки без натяжения.
Тщательное закрытие наложением швов:
узловатые швы при латеральных разрезах
в межзззубных промежутках вертикальный матрацный шов (см. рис. 11.11) напр,
шовным материалом с ePTFE.
- Пародонтальную повязку не накладывают.
> Послеоперационная противоинфекционная профилактика:
Примечание: не рекомендуется рутинная повседневная профилактика антибиотиками
Пациенту рекомендуют дважды в день проводить полоскания 0,1-0,2% раствором
хлоргексидина в течение 4-6 недель
В течение первых 2-х послеоперационных недель контроль заживления раны каж
дые 2-3 дня; при необходимости осторожное удаление зубной бляшки на участке
десневого края.
В случае обнажения мембраны пациент должен дважды в день накладывать хлоргек-
сидиновый гель. Противопоказано повторное покрытие.
В случае использования рассасываемой мембраны снятие швов через 2-3 недели.
Если применялась нерассасываемая мембрана, её удаляют через 4-6 недель:
разрез внутри кармана
создание небольшого слизисто-надкостничного лоскута
разделение петельного шва
удаление мембраны с помощью пинцета
осторожный кюретаж внутренней поверхности лоскута
репозиция в направлении коронки и фиксация лоскута узловатыми швами в межзуб
ных промежутках.
 (ТІ (ТІ
Хирургические вмешательства на слизисто-десневом участке r>1
Критическая оценка покрытия рецессии g
> В последние 20 лет разработаны новые методы и модификации хирургического покры- §
тия рецессии: g-
Рецессии I или II классов по Miller можно эффективно (80-100% терапевтического о
успеха) покрывать различными хирургическими способами. а»
В случае рецессии 111 (аппроксимальная потеря прикрепления) или IV (неправильное ^
положение зуба) классов по Miller не следует ожидать обнадёживающих терапевти- s
ческих результатов. о
Глубокие и прежде всего широкие рецессии невозможно покрыть настолько успеш- >>
но, как плоские и узкие поражения. s
Направленная регенерация тканей, прежде всего, при глубоких рецессиях, даёт по- s
ложительные результаты в более чем 80% покрытия. о.
Успешно используются свободные соединительнотканные трансплантаты, прежде ы
всего в случае плоских рецессии. _!_
> Качество нового зубодесневого соединения: я
При направленной регенерации тканей можно ожидать нового соединительноткан- «3
ного прикрепления. Ф
Заживление раны при использовании остальных методов покрытия рецессии приво- ?^
дит в большинстве случаев к образованию длинного соединительного эпителия.
Итог: относительно большая поверхность, с которой должна начаться регенерация
(апикально и латерально от рецессии), также в случае лоскута, смещаемого в на
правлении коронки, позволяет получить частично новое соединительнотканное при
крепление и новый цемент корня.
> Увеличение ширины и, прежде всего, толщины десны:
При использовании соединительнотканного трансплантата и/или лоскута смещаемо
го в направлении коронки после предварительного расширения преддверия полости
рта свободным десневым трансплантатом.
Имеет превентивное значение особенно при склонности к поражениям.
Отсутствие расширения десны после направленной регенерации тканей; рассасы
ваемая грануляционная ткань во время фазы деструкции мембраны вызывает пере
ходное утолщение ткани.
Френэктомия
> Хирургическая коррекция губной и щёчной уздечек (рис. 11.42а):
пластика типа V-Y
пластика типа Z
свободный десневой трансплантат (см. с. 211).
> Показания:
проведение эффективной гигиены полости рта
заживление раны после хирургических вмешательств на пародонте.
> Клиническая методика при пластике типа. V-Y(рис. 11,426-г):
Дезинфекция
Анестезия
Разрезы:
• V-образный разрез вокруг губной уздечки
IN
Хирургические вмешательства на слизисто-десневом участке
 CLОQ. 012 о.Q.О.отаго тае CLОQ. 012 о.Q.О.отаго тае Рис. 11.42. Френэктомия. а Планированное удаление неправильно прикреплённой губной уздечки, расположенной близко к краю десны 6-г Пластика типа V-Y, V-образный разрез (6); супранадкостничное препарирование слизистого лоскута и апикальное смещение (в); фиксация швом полученной вследствие этого формы (Y; г) д-е Пластика типа Z. Z-образный супранадкостничный разрез. Препарирование двух треугольных лоскутов слизистой оболочки (д); репозиция лоскутов и фиксация их швами (е). • супранадкостничное препарирование слизистого лоскута и разделение мышечных тяг - апикальная мобилизация лоскута и фиксация швом. > Клиническая методика при пластике типа 2 (рис. 11,42д-е):
Дезинфекция
Анестезия
Z-образный разрез на уздечке
Супранадкостничное препарирование двух треугольных лоскутов
Репозиция обоих лоскутов
Фиксация швами.
При использовании обеих клинических методик наложение пародонтальной повязки
не обязательно.
Обычная послеоперационная противоинфекционная профилактика и послеопераци
онное лечение.
 ІЛ ІЛ
Окклюзионная и реставрационная терапия см
Окклюзионная травма g
н
> Окклюзионные силы могут вызвать повреджения разных структур гнатодинамической !|
системы: с-*°-
маргинального и апикального пародонта о
комплекса пульпа/дентин a>
жевательной поверхности зубов ф
височно-нижнечелюстного сустава s
нейромышечного аппарата. о
> Причины окклюзионных травм имеют сложное происхождение, проявляющееся в раз- >>
личных комбинациях: s
психические состояния напряжения; они часто вызывают парафункции типа сжа
тия или скрежетания зубов о.
окклюзионные факторы: преждевременные контакты и интерференции, препят- *
ствия окклюзионного скольжения J.
другие формы функциональной нагрузки: нефизиологическая нагрузка, напр, при ю
неправильном выполнении зубного протеза. й
> Экспериментальные исследования на человеческом материале и животных дали следу- О
ющие результаты: ^
Окклюзионная травма не в состоянии вызвать воспалительные изменения маргиналь
ного пародонта.
При избыточных (колебательных) силах прогрессирование имеющегося пародонти-
та может ускоряться.
Повышенная подвижность зубов влияет на экологические условия в кармане, вы
зывая чрезмерное, непропорциональное увеличение количества пародонтальных
патогенов.
Примечание: этиопатогенетическую роль окклюзионной травмы в развитии воспали
тельных процессов пародонта классифицируют скорее как незначительную.
> Признаки окклюзионной травмы пародонта:
значительное отклонение зуба во время артикуляционных движений
прогрессирующее увеличение подвижности зуба.
расширение периодонтальной щели в области альвеолярного края и также периапи-
кально.
Примечание: увеличение подвижности зуба при окклюзионных препятствиях явля
ется фактически выражением физиологической компенсации - при повышенной
подвижности зуб может избегать действия избыточных сил во время артикуляции.
> Отклонение коронки зуба измеряют периодонтометром по Miihlemann. Различают
два типа подвижности зуба:
Периодонтальная (начальная) подвижность зуба: при действии незначительных
сил до 1 Н, в результате перемещения зуба в периодонтальной щели происходит ли
нейное отклонение коронки зуба на 0,05-0,1 мм.
Пародонтальная (вторичная) подвижность зуба: при действии сил до 5 Н корон
ка зуба вследствие деформации и сдавливания альвеолярного отростка отклоняется
на 0,08-0,15 мм. Вторичная подвижность зуба:
в зависимости от типа зуба (резцы >клыки >премоляры >моляры)
у детей больше, чем у взрослых
у женщин больше, чем у мужчин
увеличивается к концу беременности.
10
Окклюзионная и реставрационная терапия
g > Исключение окклюзионной травмы в ходе лечения пародонтита:
J^ - малые ортодонтические мероприятия
g^ - временное наложение окклюзионной шины для минимизации влияния вредных пара-
с функций
о.- избирательное окклюзионное пришлифовывание зубов
2 - временное или постоянное шинирование зубов
* - стабилизация оставшихся зубов и замещение утраченных зубов в процессе оконча-
Э" тельного реставрационного лечения.
о. Окклюзионная шина Li
s > Для кратковременного прерывания парафункциональных привычек при натяжении
а.жевательной мускулатуры:
2 - расслабление (релаксация) натяжённой мускулатуры
_[_ - стабилизация окклюзии в центральном соотношении
"JJJ - перед избирательным пришлифовыванием; перед обширным реставрационным мо-
й делированием жевательной поверхности.
О Примечание: перед изменением комплекса жевательной поверхности, напр, избира-
^ тельным пришлифовыванием, необходимо провести лечение шинированием.
> Изготовление пластмассовой шины (напр, шина Michigan) на верхнюю челюсть (при
прогении возможно также наложение шины на нижнюю челюсть):
учёт соотношения височно-нижнечелюстной сустав/основания черепа во время
установки модели в частично регулируемом артикуляторе
обратить внимание на незначительное, акцептируемое пациентом увеличение высо
ты прикуса
создание на поверхности окклюзионной шины точечных контактов в центральной
окклюзии и направление клыка в эксцентрической окклюзии
возможность скольжения зубов без создания окклюзионных препятствий в рамках
принципа «freedom in centric».
> В течение первых трёх недель постоянно носить шины.
Окклюзионное пришлифовывание
> Клинический анализ окклюзии позволяет выявить признаки окклюзионной травмы:
Основным симптомом является прогрессивно увеличивающаяся подвижность зуба
Другие признаки: ощутимое и видимое перемещение зуба в привычной окклюзии и
при изучении движений в артикуляторе.
Примечание: в случае сильно расшатанных зубов анализ модели в артикуляторе не
даёт никакой полезной информации о наличии окклюзионных препятствий.
> Подвижность зуба - это функция:
высоты альвеолярного отростка
ширины периодонтальной щели
морфологии комплекса корня.
Необходимо проведение дифференциальной диагностики. Примечание: вследствие
прогрессирующей деструкции кости сильно расшатанные зубы не удаётся укрепить
после лечения пришлифовыванием.
При прогрессирующем пародонтите зубы часто меняют свою позицию:
- В результате утраты связочного аппарата и деструкции костной ткани зуб расшаты
вается.
Окклюзионная и реставрационная терапия
Возникающее вследствие этого нарушение окклюзии может вызвать травму тканей
пародонта, при которой зуб во время функциональных движений подвержен посто
янному перемещению в том или ином направлении («jiggling»)
Подобные контакты можно заранее устранить пришлифовыванием.
> Избирательное пришлифовывание проводят исключительно после завершения лече
ния пародонтита:
устранение окклюзионных контактов в центральной окклюзии
исключение контактов балансирующих движений
гармонизация контактов на рабочей стороне.
> Возможные показания для точной коррекции окклюзионной поверхности:
профилактика и ограничение избыточных парафункций как сжатие и скрежетание
зубов
стабилизация жевательной поверхности
коррекции после ортодонтического лечения и перед протезированием
исключительно редко пародонтальные показания
Примечание: «идеальная окклюзия», полученная в результате избирательного при-
шлифовывания или ортопедической реабилитации, не должна составлять цель сто
матологического лечения, к которому следует стремиться любой ценой.
Временное шинирование зубов
Повышенная подвижность зубов как следствие редукции тканей пародонта не привле
кает внимания до тех пор, пока окклюзия стабильна и не нарушен комфорт жевания.
При неблагоприятном соотношении высоты клинической коронки к общей длине зуба
в процессе функции на участке Limbus alveolaris и верхушки корня могут возникнуть
значительные силы (11.43а, б): т.н. вторичная окклюзионная травма.
В подобных случаях шинирование зубов способствует уменьшению ширины перио-
донтальной щели, поскольку опасно действующие силы распределяются на большее
количество зубов.
с о
О)
ш 2
I
о. о
(0 го
ш
е
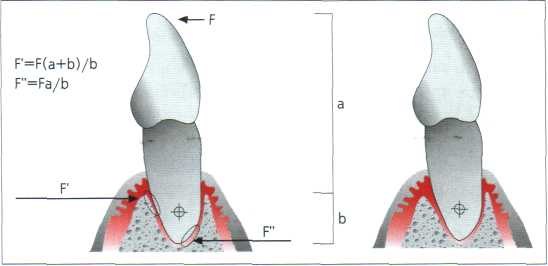 Рис. 11.43. Вторичная окклюзионная травма. а При неблагоприятном соотношении длины клинической коронки (а) к общей длине зуба (а+Ь) в процессе нормального функционирования на участке Limbus alveolaris и апекса могут возникнуть значительные силы, вынуждающие провести шинирование зуба. 6 Если инфекция тканей пародонта находится под контролем, то компенсаторные процессы резорбции кости на участке Limbus alveolaris и апекса исключают действие перегрузки, способствующей потере прикрепления. Клинически усугубляется подвижность зуба.
со гм
Окклюзионная и реставрационная терапия
к
к
о. о
О.
ш
О)
2
>
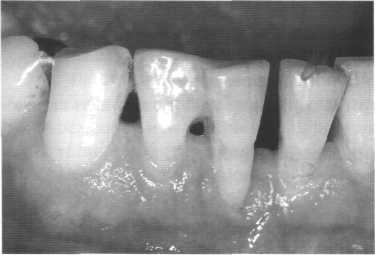
Рис. 11.44. Шинирование 41 и 42 зубов с помощью композита: меньший, но всё ещё слегка подвижный блок, полученный в результате шинирования, менее подвержен фрактуре, поскольку зубы при -функциональной нагрузке могут компенсаторно отклоняться. Обеспечена гигиена пародонта.
ч
Q.
Q. О
го м го
> Показания для временного шинирования зубов:
значительное сокращение удерживающего аппарата зуба
прогрессирующая подвижность зуба
угроза потери зуба во время функционирования.
> Клиническая методика:
Сблокирование с помощью композитного материала после протравливания большо
го ареала эмали соответствующего зуба и смежных зубов; при наличии имеющихся
дефектов твёрдых тканей предпочтительны лигатуры шёлковой зубной нитью или
армирование проволочной или пластмассовой сеткой.
Создание небольших подвижных единиц (рис. 11.44); при объединении более трёх
зубов возрастает угроза фрактуры; шина разламывается на относительно неподвиж
ном зубе.
Следует обратить внимание на аспекты окклюзии; при шинировании передних зубов
верхней челюсти может возникнуть недопустимый эстетический вид.
Необходимо обеспечить соблюдение гигиены пародонта: беспрепятственная чистка
щёткой для межзубных промежутков или зубной нитью (Superfloss).
> Шины, не создающие эстетических и функциональных неудобств, могут постоянно
оставаться in situ.
Аспекты протезирования при заболеваниях пародонта
Агрессивные формы пародонтита чаще всего вызывают преждевременную потерю
моляров. Сохранившиеся зубы, как правило, имеют повышенную подвижность.
Цель реставрационного лечения наряду с замещением отсутствующих зубов для вос
становления жевательной функции и улучшения эстетического вида заключается так
же в стабилизации сохранившихся зубов:
Примечание: повышенная подвижность зубов и прогрессирующая потеря удержи
вающего аппарата зубов не являются противопоказаниями для использования не
съёмного зубного протеза.
В случае повышенной подвижности зуба после использования его в качестве опоры
мостовидного протеза и постоянного шинирования комфорт жевания можно значи
тельно улучшить.
При незначительном количестве сохранившихся зубов и выраженной подвижности
зубов несъёмный зубной протез часто имеет большие преимущества по сравнению
со съёмными конструкциями:
• более высокая стабильность конструкции
Окклюзионная и реставрационная терапия
(N
• лучшее распределение жевательных сил.
У лиц с 6-7-й декады жизни необходимо, прежде всего, учитывать вероятность со
кращённого зубного ряда (окклюзия на премолярах) (рис. 11.45а, б).
В случае одно- или двусторонне укороченного зубного ряда стабилизации окклюзии
можно также достичь благодаря дистальному восполнению:
если это возможно, то при изготовлении круговых мостовидных протезов
при односторонних мостовидных протезах необходимы по меньшей мере две сбло
кированные опоры
противопоказанием для изготовления мостовидных протезов является незначи
тельная способность ретенции опорных зубов
с целью предотвращения потери ретенции проводят обширное параллельное пре
парирование опорных зубов, но с тенденцией противодействия звену большой
протяжённости.
Учитывая клинические особенности, можно использовать ортодонтическую диста-
лизацию крайнего премоляра, если это способствовало бы изготовлению мостовид-
ного протеза.
Установление несъёмного зубного протеза часто выполняют в сочетании с импланта-
тами.
К установлению реставрации приступают через 4-6 месяцев после завершения хирургической фазы лечения пародонтита. Клиническая методика при изготовлении несъёмного зубного протеза для зубов со
о.
о
о. и
О.
о.
о
г
го
ГО
го
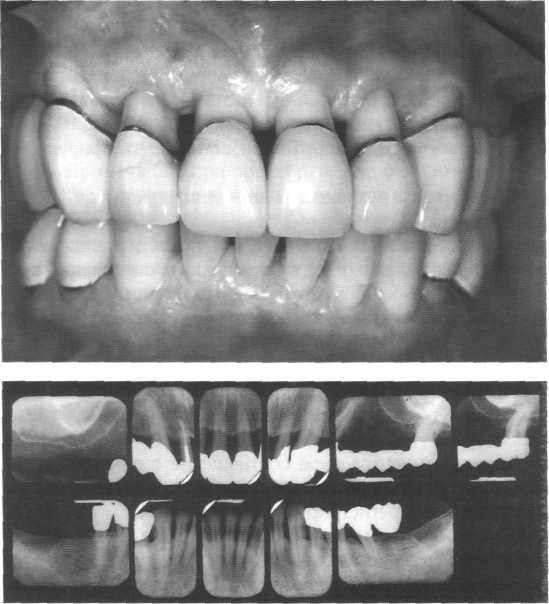 Рис. 11.45. Пациентка с обширной прогрессирующей деструкцией кости, особенно выраженной на верхней зубной дуге. Завершено лечение пародонтита и установлен зубной протез.
о
гч Окклюзионная и реставрационная терапия
g значительной подвижностью. Рекомендуется двуэтапная методика, при которой сна-
jjj чала проводится реставрация одного зубного ряда:
s - Монтаж планируемой модели в привычной окклюзии в частично регулируемом арти-
g куляторе с учётом соотношения височно-нижнечелюстной сустав/череп.
о. - В некоторых случаях регистрация направления передний зуб/клык.
2 - На основании установленной в артикуляторе вспомогательной модели изготовление
* вспомогательного регистратора из быстрополимеризирующегося материала. Следу-
З" ет обратить внимание на незначительное увеличение высоты окклюзии с помощью
2 опорного штифта.
о.- Препарирование опорных зубов. Предпочтительная высота коронок препарирован-
^ ных культей более 4 мм для обеспечения максимальной способности ретенции:
о. • выполнимо, как правило, в случае длинной клинической коронки
О • иногда сложно избежать девитализации, лечения каналов и установление штифто-
вых конструкций, прежде всего в случае опорных зубов со значительной диверген-
= цией.
™ - Снятие оттиска:
5 • Комбинированный двойной оттиск (силиконовый оттискной материал) с использо-
,_ ванием перфорированной ложки.
Примечание: оттиск из гидроколлоидной массы. Для зубов с выраженным обна
жением корня существует высокий риск необратимого термического поражения
пульпы.
Осторожность при использовании быстроотвердевающих силиконов с полимер
ной сеткой или полиэфиров: сложности при выведении оттиска из полости рта и
изготовлении гипсовой модели.
Альгинатный оттиск противоположного зубного ряда с помощью ложки Rimlock,
Изготовление контрольной модели и модели противоположного зубного ряда.
При сильно подвижных зубах необходимо изготовить оттиски зубных рядов на вспо
могательном регистраторе с использованием контрольной модели:
нанесение цинкоксид-эвгеноловой пасты (напр. Temp-Bond) на регистрирующую
пластинку
смоченную водой контрольную модель размещают в ещё мягкой пасте
пасту оставляют для отвердевания.
Срезают оттиски скальпелем и проверяют точность посадки в полости рта пациента.
Регистрирующую пластинку пришлифовывают со стороны противоположного зуб
ного ряда вплоть до момента, когда в положении центральной окклюзии она дойдёт до
небольшой перфорации (что обозначает минимальный стоп, увеличивающий высоту
окклюзии).
Регистрация центральной окклюзии:
Наносят небольшое количество разогретой термопластической композитной мас
сы на регистрирующую пластинку со стороны зубной дуги нижней челюсти на
участке центральных резцов.
Устанавливают нижнюю челюсть в центральное соотношение с помощью реги
стрирующей пластинки. Стопер в термопластической массе на участке передних
зубов должен нивелировать контакт с регистрирующей пластинкой.
Пациент должен без труда самостоятельно или с помощью врача находить цен
тральное соотношение в оттисках в термопластичной массе.
Наносят цинкоксид-эвгеноловую пасту на регистрирующую пластинку на уча
сток боковых зубов. Пластинку размещают на верхней зубной дуге, фиксируют
Окклюзионная и реставрационная терапия
центральное соотношение. Без давления снимают оттиски боковых зубов нижней g
челюсти в регистрирующей массе. £:
После отвердевания регистрирующей массы пластинку снимают. Устраняют перед- g^
ний стоп скальпелем, укорачивают оттиски до уровня верхушек бугорков. g
Проверка точности посадки контрольной модели и модели противоположной зубной g.
дуги 5
Установка модели верхней челюсти в артикуляторе с использованием лицевой дуги *
согласно зарегистрированным данным. З"
Установка противоположной зубной дуги с помощью центрального регистратора. 2
- Контроль монтажа моделей в артикуляторе согласно клинической ситуации. о.
При изготовлении мостовидного протеза следует учитывать риск излома: ^
Принимают во внимание размеры промежуточного звена, конструкция которого о.
должна обеспечить соблюдение гигиены пародонта. о
Не допускается пайка; вместо этого планируют замковые крепления (антистрессо
вое функционирование). =
По возможности целесообразно установление мостовидных протезов на крайних т
опорных зубах; возможны также подвесные протезы, но это повышает риск неуспеха. 0
- Более благоприятная альтернатива в комбинации с имплантатами. ,_
Примечание: поддесневые края коронок влияют на возможность сохранения надлежа
щего состояния тканей пародонта.
На тех участках зубных дуг, где эстетические аспекты менее важны, предпочтитель
но наддесневое расположение края коронок (в некоторых случаях после хирургиче
ского удлинения коронок).
На видимых участках из эстетических соображений следует искать компромиссы:
Приемлемыми считаются коронки с технически безупречно обработанными края
ми (краевые щели до 50 мкм) и поддесневым заходом около 0,5 мм.
Следует соблюдать биологическую ширину: расстояние между Limbus alveolaris
и реставрационным краем должно составлять 2,5-3 мм; биологическая ширина у
людей с узкими и тонкими дёснами меньше.
Примечание: при пренебрежении биологической шириной следует ожидать по
тери прикрепления или рецидивирующих, часто гипертрофических разрастаний
десны.
Неуспех после установления несъёмных конструкций для стабилизации зубов с поражённым пародонтом вызван практически исключительно техническими и биологическими факторами:
потеря ретенции опорных зубов
полом металлического каркаса
фрактура корня после установления штифтовой конструкции
Примечание: лучшая предпосылка продолжительного успеха в любом случае - кон
троль инфекции тканей пародонта.
Оценка факторов риска, сотрудничество с пациентом и решение проблем
к Общие сведения
> У пациентов с поражением пародонта имеется высокая степень риска возобновления
vинфицирования пародонтальными патогенами. Поэтому после завершения корри-
к гирующей фазы необходимо организовать послеоперационную терапию на индивиду-
і альной основе, рассчитанную на всю жизнь пациента:
- После фазы хирургии каждую неделю или каждые две недели назначают контроль-
j ные посещения.
|
 Скачать 5.4 Mb.
Скачать 5.4 Mb.


 ID
ID Хирургические вмешательства на слизисто-десневом участке
Хирургические вмешательства на слизисто-десневом участке




 (ТІ
(ТІ
 ІЛ
ІЛ


