Организация медикосоциального исследования. Статистические таблицы
 Скачать 1.91 Mb. Скачать 1.91 Mb.
|
Тема: «Организация медицинской помощи детскому населению и подросткам. Современные вопросы укрепления здоровья детей и подростков»1. Задачи и содержание работы детской поликлиники, ее структурные подразделения. В оказании помощи детям принимают участие медицинские учреждения различных уровней, учреждения образования и социального обеспечения (дома ребенка, школы-интернаты, детские дома, интернаты для детей с дефектами умственного и физического развития). Среди них есть объединенная детская больница с поликлиническим отделением, стационаром, с лечебно-вспомогательными и диагностическими подразделениями, медицинским архивом и т.д. Управление больницей осуществляют: главный врач; заведующий поликлиникой; заместитель главного врача по поликлинической работе (при наличии более 20 должностей врачей амбулаторного приема); заместитель главного врача по медицинской части. В городах без районного разделения в штате одной из поликлиник устанавливается должность городского педиатра, а при наличии разделения – должность районного педиатра. Главный врач организовывает работу соответственно положению о детской больнице. Он имеет право нанимать и увольнять работников, отвечает за лечебно-профилактическую, административно-хозяйственную и финансовую деятельность больницы, планирует ее работу, обеспечивает качество обследования и лечения больных детей, разработку и осуществление профилактических и противоэпидемических мероприятий в воспитательных и учебных учреждениях, размещенных в районе обслуживания, создает условия для повышения квалификации медицинского персонала. Заместитель главного врача по поликлинической работе обеспечивает лечебно-диагностическую, профилактическую, противоэпидемическую деятельность поликлиники, контролирует организацию работы в детских дошкольных учреждениях и школах, надлежащее ведение учетных документов, изучает состояние здоровья детей, анализирует деятельность подразделений и медицинского персонала, осуществляет производственную связь между детской поликлиникой, подростковыми кабинетами городских поликлиник, роддомом, СЭС. Заместитель главного врача по медицинской части непосредственно руководит и отвечает за качество лечебно-диагностической работы стационаров, соблюдение санитарно-противоэпидемического режима, осуществляет контроль качества диагностики, контроль питания и ухода за больными, отвечает за ведение учетной документации, анализирует деятельность подразделения. В общей системе медицинских мероприятий, направленных на охрану здоровья детей, ведущее место занимает амбулаторно-поликлиническая помощь, которую обеспечивают в поликлинических отделениях детских, городских, центральных районных больниц и в самостоятельных детских поликлиниках. Основные принципы амбулаторно-поликлинической помощи: бесплатное, систематическое, квалифицированное, доступное врачебное, фельдшерское, сестринское наблюдение за здоровыми детьми; первичная и вторичная профилактика заболеваний; раннее выявление и своевременное лечение больных детей; реабилитация больных; просветительная работа по вопросам воспитания здорового ребенка, обеспечение его нормального психического и физического развития. Детская поликлиника является ведущим учреждением в оказании лечебно-профилактической помощи. Качество ее работы влияет на результаты поликлинического и стационарного лечения, а также на уровень госпитализации, продолжительность пребывания в стационаре, на частоту вызовов скорой медицинской помощи. В детских поликлиниках проводят комплекс мероприятий, направленных на предупреждение и раннее распознавание патологии, снижение заболеваемости и смертности, особенно новорожденным. На современном этапе они оказывают медицинскую помощь детям от рождения до 15 лет (14 лет 11 месяцев 29 дней) в поликлинике, на дому, в дошкольных учреждениях и школах. Детская поликлиника имеет достаточно сложную разветвленную систему отделений и кабинетов Основные разделы работы детской поликлиники Организация и реализация комплекса профилактических мероприятий Антенатальная охрана плода Диспансерное наблюдение соответственно группам здоровья и вида патологии Профилактические осмотры детей Профилактические прививки соответственно регламентированным срокам и состоянию здоровья ребенка Контроль работы молочной кухни и пунктов раздачи детского питания Санитарно-просветительная работа среди родителей и детей Противоэпидемические мероприятия (совместно с СЭС) Своевременное выявление детей с инфекционными заболеваниями Обеспечение изоляции больных Госпитализация в случае необходимости детей в инфекционные больницы Своевременное направление в СЭС экстренного извещения Наблюдение за детьми, которые были в контакте с больными Планирование и проведение прививок Лечебно-консультативная помощь детям в поликлинике и на дому Оказание квалифицированной медицинской помощи в поликлинике и на дому Направление детей на лечение в стационарах и на восстановительное лечение в санаторий Отбор детей для лечения и обучения в специальных дошкольных и школьных учреждениях Лечебно-профилактическая работа в детских дошкольных учреждениях и школах Правовая и социальная защита детей Организационно методическая работа Деятельность поликлиники обеспечивают медицинские работники, штаты которых устанавливаются с учетом численности детского населения, особенности его расселения, форм работы подразделения, обусловленных современными условиями хозяйствования. Кроме педиатров, в детских поликлиниках работает численная группа врачей других специальностей (хирурги, ортопеды-травматологи, психоневрологи, офтальмологи, отоларингологи, эндокринологи, кардиоревматологи, урологи, аллергологи и др.). В зависимости от количества специалистов, устанавливаются должности лаборантов – рентгенологов, физиотерапевтов, ЛФК. Для обеспечения работы в детских учреждениях и школах всех типов устанавливается дополнительно одна должность из расчета: врача-педиатра: на 600 детей детских садов (соответственных групп в яслях); на 2500 учеников школ; врача-фтизиатра на 200 детей в санаторных дошкольных учреждениях (группах); детского врача-психиатра на 300 учеников специализированных школ для умственно отсталых детей; детского врача-офтальмолога – в одно из поликлиник города (городского административного района) с численностью детского населения не менее 300 тыс. человек. В зависимости от количества врачей одного профиля могут быть установлены должности заведующего отделением: педиатрического: вместо 0,5 должности врача – при количестве должностей участковых педиатров и педиатров 6,5-9. Общее руководство работой поликлиники осуществляет заведующий поликлиникой или заместитель главного врача по поликлинической работе. В самостоятельной поликлинике эту функцию выполняет главный врач поликлиники. В детских поликлиниках, кроме медицинских, вводятся также должности и педагогических работников для логопедических и сурдологических кабинетов. В сурдологическом - должность заведующего кабинетом, врача-отоларинголога (сурдолога), по одной должности невропатолога, дефектолога, логопеда, медицинской сестры, младшей медицинской сестры. Указанные должности устанавливаются для одной из детских больниц или поликлиник города, где расположена детская поликлиника. Должность логопеда в поликлинике в зависимости от объема работы устанавливают из расчета одна должность на 20 тыс. детей и подростков. Соответственно штату врачей устанавливаются должности среднего и младшего медицинского персонала, работу которых возглавляет старшая медицинская сестра. Четкость работы поликлиники в значительной мере зависит от деятельности регистратуры. Чтобы освободить врача от выполнения функций не свойственных уровню его подготовки, в поликлиниках функционируют кабинеты доврачебного приема. На квалифицированный средний медицинский персонал положено выполнение следующих функций: проведение контрольного кормления новорожденных; обработка микротравм; выдача свидетельств об эпидемической обстановке по месту проживания, выписок с истории развития ребенка и направлений на обследование в связи с оформлением в дошкольное учреждений, школу, отъезда на санаторное оздоровление; проведение антропометрических измерений; определение температуры тела и АД перед осмотром педиатра. Наблюдение за здоровыми детьми раннего возраста, кроме персонала педиатрических участков, осуществляют сотрудники, созданных в детских городских и районных поликлиниках, кабинетов (отделений) здорового ребенка. В них работают доктор и опытные медсестры. При обслуживании поликлиникой до 15 тыс. детей вводится 1 должность медсестры, при обслуживании более 15 тыс. детей – 2 должности в смену. Работа кабинета здорового ребенка направлена на формирование и сохранение здоровья детей. Его сотрудники должны пропагандировать здоровый образ жизни, обучая родителей основам воспитания, а именно организации в соответствии с возрастом ребенка режима, рационального питания, физического воспитания, закаливания и ухода. В кабинете родителей обучают уходу за детьми, проведению массажа и гимнастики, закаливающих процедур; приготовлению питания, правильному введению докорма и прикорма. Значительное внимание уделяется пропаганде грудного вскармливания. Кабинет здорового ребенка должен быть оснащен пеленальным столом, весами и ростомерами для детей различных возрастных групп, методическими и наглядными пособиями по основным вопросам развития и воспитания здорового ребенка, профилактике заболеваний, таблица возрастных режимов. В перечне оформления кабинета обязательно наличие: – таблиц-схем естественного и искусственного вскармливания детей первого года жизни; – выставки наглядных пособий по вскармливанию и питанию детей раннего возраста; – таблиц показателей физического и нервно-психического развития детей раннего возраста; – стенда с комплексами массажа и гимнастики, физических упражнений для детей раннего возраста; – выставки предметов ухода за ребенком, личной гигиены детей, игрушек для детей различных возрастных групп; – схемы специфической и неспецифической профилактики рахита; В кабинете ведется рабочая медицинская документация — журнал кабинета здорового ребенка, в котором фиксируют: количество детей раннего возраста, принятых в кабинете, – кратность посещения кабинета детьми первого года жизни, – сеансы массажа, гимнастики и т.д. 2. Содержание и организация работы участкового педиатра. В зависимости от мощности детской поликлиники обязанности по медицинскому обслуживанию детей в учреждениях образования возлагаются на педиатрическое отделение либо создается отделение медицинской 17 помощи организованным детям. Штаты врачей-педиатров этого отделения вводятся из расчета: 1 должность на 600 детей дошкольного возраста или на 2000 школьников. Основной акцент в работе врача-педиатра по обслуживанию организованных детей делается на профилактическую, противоэпидемическую работу, а также гигиеническое воспитание и обучение детей и родителей, формирование навыков здорового образа жизни, организацию и проведение комплексных профилактических осмотров. Работа организуется в тесном контакте с учреждениями образования. Выделяют следующие разделы работы врача-педиатра: 1.Профилактическая работа: – активный патронаж новорожденных; – наблюдение за детьми первого года жизни; – наблюдение за детьми дошкольного возраста; – наблюдение за детьми школьного возраста; – диспансерное наблюдение за детьми с патологией. 2.Лечебно-диагностическая работа: – врачебная помощь в поликлинике и на дому; – организация оказания специализированной медицинской помощи; – проведение медицинской экспертизы; – организация и осуществление реабилитационных мероприятий. 3.Противоэпидемическая работа: – выявление и организация лечения детей с инфекционными заболеваниями, организация противоэпидемических мероприятий в очаге; – иммунопрофилактика. 4. Гигиеническое воспитание и обучение (ГВО) и родителей, формирование навыков здорового образа жизни. 5. Организационная работа: – работа с учетно-отчетной медицинской документацией; – планирование и анализ деятельности; – работа с участковой медицинской сестрой; – внедрение передовых форм работы; – повышение квалификации. 6.Медико-социальная работа: – раннее выявление факторов неблагополучия в семье; – проведение оздоровительных и лечебно-диагностических мероприятий детям из семей, находящихся в социально опасном положении. Особенностью обслуживания детей является активное патронирование врачом здоровых детей раннего возраста. Первое патронажное посещение 18 проводится врачом совместно с медицинской сестрой в первые 3 дня после выписки из родильного дома. Информация о новорожденном передается из роддома в регистратуру поликлиники. После патронажа врачом оформляется «История развития ребенка» (ф. 112/у ). Следующие посещения врач осуществляет на 14-й и 20-й дни жизни ребенка. Медицинская сестра обязана посещать новорожденного 2 раза в неделю. По достижении одного месяца родители с ребенком посещают участкового врача-педиатра в детской поли- клинике. Участковый врач-педиатр на основании антропометрических данных и осмотра ежемесячно осуществляет комплексную оценку состояния здоровья ребенка для определения дальнейшей тактики наблюдения, информирует родителей о состоянии его здоровья и уровне физического и нервно- психического развития. Даются рекомендации по вскармливанию, режиму. В кабинете здорового ребенка родители получают информацию о физическом воспитании и закаливании ребенка, особенностях ухода, методиках привития гигиенических и культурных навыков, технике массажа и т. д. На 1-м году жизни осуществляется ежемесячное наблюдение за здоровым ребенком в поликлинике. В случае неявки на прием участковая медицинская сестра проводит внеплановый патронаж для выяснения причины. Ребенку выполняются профилактические прививки в соответствии с Национальным календарем по индивидуальному графику. К 3 месяцам ребенок должен быть осмотрен врачом-неврологом и врачом-хирургом (врачом-ортопедом), проводится общий анализ крови и мочи, выполняется инструментальное аудиологическое обследование по выявлению патологии слуха. Участковая медицинская сестра осуществляет патронаж на дому 2 раза в месяц. При достижении ребенком 1 года участковый врач-педиатр проводит полное обследование пациента. Анализирует ежемесячно проводившиеся измерения длины и массы тела, окружности головы и грудной клетки, результаты осмотров специалистами (хирурга, невролога, оториноларинголога, офтальмолога, стоматолога), результаты лабораторных методов обследования. На 2-м году жизни ребенка врач-педиатр осуществляет профилактический осмотр 1 раз в квартал, в дальнейшем - 2 раза в год. Ведущее место на профилактических приемах занимают режимные моменты, особое внимание уделяется изменениям в питании, методам закаливания, физического воспитания, психического развития. Выполнение данных рекомендаций контролируется на дому участковой медицинской сестрой. Ежегодно ребенок осматривается врачом-стоматологом, выполняются общие анализы крови и мочи, с 3-летнего возраста определяется острота зрения и слуха. Комплексные медицинские осмотры с участием врачей-специалистов про- водятся на 3, 6, 12, 16, 17 и 18-м годах жизни ребенка. Они могут быть организованы либо в поликлинике, когда присутствие родителей позволяет 19 выявить все проблемы в состоянии здоровья ребенка, либо в учреждении образования. Вторая форма организации чаще используется в сельской местности. По результатам осмотра определяется группа здоровья. Сущность диспансерного наблюдения за здоровьем детей, экспертная оценка его полноты. Детей, подлежащих диспансерному учету, выявляют врачи всех специальностей при проведении профилактических осмотров, на амбулаторном приеме, при оказании помощи на дому. Основными принципами диспансерного наблюдения за этими детьми являются: раннее выявление заболеваний и их строгий учет; систематическое наблюдение педиатром и врачами-специалистами; создание благоприятных для оздоровления ребенка условий в семье и в детском коллективе; своевременное противорецидивное лечение и лечение обострений. Дети, страдающие хроническими заболеваниями, находятся на диспансерном учете, как у педиатра, так и у врачей-специалистов. Участковый педиатр должен иметь полную информацию о состоянии здоровья ребенка и постоянно поддерживать связь со специалистами, наблюдающими за больным ребенком. Основным медицинским документом диспансерного больного является «История развития ребенка» (ф. 112/у). Наряду с этим, на всех детей, подлежащих диспансеризации, заполняется «Контрольная карта диспансерного наблюдения» (ф. 030/у), которая необходима для учета и планирования посещений, оздоровительных мероприятий. Каждое плановое посещение ребенком врача фиксируется в обеих формах. При взятии на диспансерный учет врач составляет план диспансерного наблюдения. Частота осмотров больных с хронической патологией, характер их обследования и ведения во многом зависит от особенностей течения патологического процесса и состояния ребенка. Поэтому при составлении плана необходим индивидуальный подход к каждому ребенку. По окончании календарного года на каждого ребенка, находящегося на диспансерном учете, составляется этапный эпикриз. Если больной не снимается с учета, одновременно составляется план диспансерного наблюдения на следующий год. 1. Уровень диспансеризации: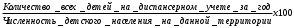 2. Полнота охвата детей профилактическими осмотрами: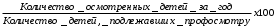 3. Удельный вес отклонений (зрения, слуха, сколиозов), выявленных при профосмотрах детей: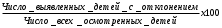 Организация специализированной лечебно-профилактической помощи детям. Лечебно-профилактическая работа — это помощь остро заболевшим детям, реконвалесцентам, лечение детей с хронической патологией в стадии обострения. Консультативную помощь могут оказывать заведующий педиатрическим отделением, заместитель главного врача по медицинской части, сотрудники профильных медицинских кафедр. Во время приема больных врач обследует каждого ребенка, внося анамнестические и объективные данные в «Историю развития ребенка», назначает лечение, физиотерапевтические процедуры, массаж, ЛФК, оформляет направления к другим специалистам. В зависимости от диагноза заболевания, тяжести состояния, возраста, условий жизни ребенка врач решает вопрос о возможности лечения на дому или необходимости госпитализации. Лечение может быть организовано в условиях стационара на дому. Обязательной госпитализации подлежат все дети, находящиеся в тяжелом состоянии, дети раннего возраста с острой пневмонией, с подозрением на острую хирургическую патологию, имеющие преморбидные состояния и др. При отказе от госпитализации родители оформляют ин- формированный письменный отказ, на основании которого врачом вносится запись в «Историю развития ребенка». Педиатр решает вопрос о повторных посещениях или назначает дату явки в поликлинику на прием. Кратность и интервалы посещения детей регулируются участковым педиатром в зависимости от характера и тяжести заболевания. Удельный вес активных вызовов при правильном ведении больных составляет более 30 % от числа посещений на дому с лечебной целью. Дети 1-го года жизни наблюдаются ежедневно до выздоровления. Посещение больного на дому врач осуществляет на основании вызова, поступившего в поликлинику (по телефону, при непосредственном обращении в регистратуру), актива стационара и станции скорой и неотложной медицинской помощи. Прием вызовов фиксируется в «Книге записи вызовов на дом» (ф. 031/у): указывается время поступления вызова, фамилия ребенка, год и месяц рождения, номер детского учреждения, адрес ребенка, повод к вызову. Должна быть отметка о первоочередных вызовах. Вызовы с такими жалобами как «судороги, без сознания, посинел, задыхается, умирает» и т. д. передаются на станцию скорой и неотложной медицинской помощи. Вызов должен быть выполненв тот же день. В отдельных случаях еще до направления ребенка в стационар необходимо оказывать ему лечебную помощь при состояниях, представляющих опасность для жизни и здоровья. Врач использует медикаменты, которыми оснащена аптечка участкового педиатра, и имеющиеся у родителей средства. Одновременно с началом терапии необходимо вызвать бригаду скорой медицинской помощи. При активном посещении врач оценивает динамику состояния ребенка, эффективность терапии, принимает решение о необходимости внесения коррективов в ведение больного. В случаях, когда ребенок не нуждается в активном посещении, делается запись о необходимости повторного вызова врача родственниками в случае ухудшения состояния больного — «вызов врача по состоянию». Эффект лечения на дому во многом зависит от качества ухода за больным со стороны членов его семьи. Члену семьи, осуществляющему уход за больным ребенком, не достигшим 14 лет, может быть выдан листок нетрудоспособности со дня обращения за медицинской помощью. При этом, как правило, предпочтение отдается матери. Первоначально листок нетрудоспособности выдается врачом единолично на срок до 6 дней, при необходимости он может быть 21 продлен до 14 календарных дней (до 10 дней — с разрешения заведующего отделением, далее — по решению ВКК.) Если ребенок продолжает болеть после окончания максимального срока, то решением врачебно- консультационной комиссии лицу, осуществляющему уход за ребенком, выдается справка о временном освобождении от работы по уходу за больным ребенком («Справка о временной нетрудоспособности»). Сведения о выдаче, продлении и закрытии листков нетрудоспособности фиксируются в «Истории развития ребенка», а также в «Книге регистрации выданных листков нетрудоспособности». Организация медицинской помощи в дошкольных заведениях, школах. Отделение оказания медицинской помощи детям и подросткам в образовательных учреждениях — специальное отделение детской поликлиники, сформированное из врачей-педиатров и медицинских сестер учебно-воспитательных учреждений микрорайона поликлиники (яслей, яслей-садов, детских садов, школ, детских домов) и медицинских работников школ-интернатов, профессиональных училищ, лицеев и техникумов. В состав отделения не входят сотрудники домов ребенка района вне зависимости от профиля этих учреждений (специализированные или физиологические). Отделение обеспечивает медицинскую помощь и проводит профилактическую работу среди детей и подростков в образовательных учреждениях общего и коррекционного типа, интернатах и учреждениях начального и среднего профессионального образования, взаимодействует с военкоматами по постановке подростков на первичный воинский учет и подготовке к призыву в армию. Отделение оказания медицинской помощи детям и подросткам в образовательных учреждениях обеспечивает работу по врачебно-профессиональному консультированию и профессиональной ориентации. В отделении могут быть должности подростковых врачей-терапевтов. Основной принцип работы отделения — максимальное приближение к детям медицинской помощи (своевременное выявление заболеваний, проведение в образовательных учреждениях необходимых профилактических и лечебных мероприятий). В течение года отделение оказания медицинской помощи детям и подросткам в образовательных учреждениях контролирует работу по медицинскому обслуживанию детей в школах и дошкольных учреждениях, проводит экспертную оценку различных ее разделов. В весенний период сотрудники отделения руководят подготовкой к летней оздоровительной кампании (комплектуют штаты медицинских работников для сезонных пионерских лагерей, проверяют их готовность к работе), а в летний период проводят контроль за медицинским обслуживанием и оздоровлением детей в лагерях. Отделение организуют по типу педиатрического отделения детской поликлиники и его возглавляет заведующий и старшая медицинская сестра. В соответствии с действующими штатными нормативами организация отделения возможна при наличии 6,5-9 и более штатных должностей педиатров в детских учебно-воспитательных учреждениях, входящих в состав детской поликлиники. При наличии в отделении 6,5-9 должностей врачей заведующий отделением выполняет работу рядового врача в объеме 50%, а при штате отделения свыше 9 должностей врачей заведующий отделением не проводит эту работу. Лечебно-профилактическую помощь детям в дошкольных и образовательных учреждениях оказывают сотрудники детской поликлиники, на территории обслуживания которой находятся эти учреждения. Персонал детской поликлиники также организует диспансеризацию детей с участием врачей-специалистов, лечение больных детей и детей с отклонениями в состоянии здоровья. Для проведения эффективной работы отделения оказания медицинской помощи детям и подросткам в образовательных учреждениях необходима преемственность между участковыми педиатрами и медицинскими сестрами, врачами-специалистами, районным отделом образования, заведующими детских образовательных учреждений (ДОУ), директорами школ, подростковыми кабинетами поликлиник, противотуберкулезным, врачебно-физкультурным диспансерами, районными отделами ГСЭН, военными комиссариатами. Заведующий отделением осуществляет организационно-методическое руководство за работой врачей, оказывающих лечебно-профилактическую помощь в образовательных и дошкольных учреждениях, распределяет нагрузку, утверждает график работы, проводит контроль. Направляя ребенка в дошкольное учреждение, участковый педиатр заполняет учетную форму (№ 026/у-2000) и передает ее в дошкольное учреждение. Штаты врачей для работы в детских учреждениях устанавливают в соответствии со штатными нормативами. Согласно нормативам штаты врачей для работы в детских учреждениях устанавливают из расчета: 1 педиатр на 180-200 детей в детских яслях, на 600 детей в детских садах, на 1200 учащихся в образовательных учреждениях; 1 фтизиатр на 200 детей в санаторных яслях-садах и садах; 1 психиатр на 300 учащихся вспомогательных школ; 1 офтальмолог в одной из поликлиник города с численностью населения не менее 300 тыс. человек. Заведующий отделением составляет годовой и ежемесячный планы работы. В плане предусматривают следующие разделы: • Организация проведения плановой диспансеризации детей, посещающих дошкольные и образовательные учреждения. • После завершения углубленных осмотров их анализ, обобщение данных и планирование лечебно- оздоровительных мероприятий по каждому учреждению. • Контроль организации режима дня и питания детей. • Организация работы по физическому воспитанию и «закаливанию» детей и проведению летних оздоровительных мероприятий, обеспечение медико-педагогического контроля. • Организация активного наблюдения и лечения детей, находящихся на диспансерном учете (учетная форма № 30). • Контроль организации санитарно-гигиенических и противоэпидемических мероприятий. • Организация санитарно-просветителыюй работы среди родителей, школьников, воспитателей, педагогов и технического персонала. • Мероприятия по повышению квалификации медицинских работников дошкольных учреждений и школ. • Анализ деятельности дошкольных и образовательных учреждений и отделения в целом по организации медицинской помощи. Основная учетная документация детской больницы.Медицинская карта амбулаторного больного (ф.№025) – на детей старше 15 лет Статистический талон для регистрации заключительных (уточн.) диагнозов (ф.№025-2/у) Талон амбулаторного пациента (ф.№025-6/у) Экстренное извещение об инфекционном заболевании, пищевом, остром профессиональном отравлении (ф.№058/у) История развития ребенка (ф. №112/у) – на детей до 15 лет Вкладной листок на подростка к медицинской карте амбулаторного больного (ф. №025-1/у) Врачебное свидетельство о смерти (ф.№106/у) Медицинская карта ребенка (для школы, школы-интерната, школы-лицея Ведомость учета посещений в поликлинике (амбулатории), диспансере, консультации, на дому (ф.№039/у) Талон на прием к врачу (ф.№025-4/у) Книга записи вызовов врача на дом (ф.№031/у) Карта учета диспансеризации (ф. №131/у) Контрольная карта диспансерного наблюдения (ф. №030/у) Журнал учета инфекционных заболеваний (ф. №060/у) Карточка предварительной записи на прием к врачу (ф. №040/у) Журнал учета проф.прививок (ф. №064/у) Карта учета профилактических прививок (ф.№063/у) Санаторно-курортная карта для детей и подростков (ф. №076/у) Журнал регистрации дородовых патронажей беременной женщины (ф. №111-1/у) Тетрадь учета работы дома участковой медицинской сестры (ф. № 116/у) Медицинское заключение на ребенка (подростка)-инвалида с детства в возрасте до 18 лет (ф. № 080/у) Разработка мероприятий по совершенствованию деятельности детских больниц. - совершенствование законодательства в области охраны здоровья детей; – укрепление кадрового потенциала; – научное обеспечение развития здравоохранения; - совершенствование оказания специализированной медицинской помощи и развитие высокотехнологичных видов медицинской помощи; – профилактика заболеваний и формирование у населения навыков здорового образа жизни; - оптимизация лекарственного обеспечения; – укрепление материально-технической базы организаций здравоохранения; – информатизация отрасли; – международное сотрудничество. Занятие №22 |
