Основи медичних знань
 Скачать 2.57 Mb. Скачать 2.57 Mb.
|
|
Ішемічна хвороба серця Терміном ішемічна хвороба серця поєднують групу таких за хворювань: стенокардію, інфаркт міокарда, коронарокардіосклероз. В основі патологічного процесу лежить невідповідність між потре бою серця у кровопостачанні та його реальним забезпеченням. Ця невідповідність може виникнути при збереженому на певному рівні кровопостачанні міокарда, але при різко підвищеній потребі в цьому або при зниженому кровообігу. Першопричиною зниженого кровотоку при ішемічній хворобі серця є атеросклероз коронарних судин (відкла дання на внутрішній поверхні судин холестерину у вигляді бляшок, які з часом кальцифікуються). Стенокардія («грудна жаба») Існує афоризм, що «грудна жаба» - це хвороба, на яку можна страждати ЗО секунд або ЗО років. Клініка приступу стенокардії типова. У ділянці серця, частіше всього за грудниною, з'являється стискуючий біль різної тривалості та інтенсивності. Біль може поширюватись (ір радіювати) в ліве плече, руку, ліву половину тіла. Інтенсивність болю у важких випадках набуває жорсткого характеру, захоплюючи передній відділ грудної клітки та поширюючись у плечі та спину. Біль виникає за різних умов. Існує стенокардія напруження та спо кою. Найчастіше напади з'являються при фізичному навантаженні, хвилюванні, при різкій зміні температури повітря, наприклад при ви ході із приміщення на холод. Біль також може бути пов'язаним із при йомом їжі, здуттям кишківника. Іноді спостерігається неспокій хворих, тривожний стан, відчуття страху смерті. У деяких хворих приступи гострої коронарної недостатності бувають без болю, а проявляються астматичним станом (астматичним еквівалентом). Перша допомога. Необхідно створити фізичний та емоціональний спокій. Дати хворому нітрогліцерин під язик (у таблетках, капсулах, краплях або у вигляді аерозолю). Застосовують також валідол, спазмолі тики, заспокійливі засоби (корвалол, валокордин, валеріану), знеболю вальні (анальгін, баралгін), комбіновані препарати (краплі Стражеско). Прогноз при стенокардії завжди серйозний. Будь-який напад може закінчитися смертю. Інфаркт міокарда Захворювання, яке характеризується утворенням некротичного вогнища в серцевому м'язі внаслідок порушення коронарного кровообігу. 223 Основними факторами його розвитку є коронаротромбоз та стенозуючий коронаросклероз. Клінічні прояви подібні до тих, які виникають при стенокардії. Відрізнятися може характер болю, який іноді буває дуже пекучим. Інтенсивність і тривалість болю велика (може тривати від 1/2 години до кількох діб, не піддаючись навіть наркотичним анальгетикам). Іноді виникає нетипова локалізація болю - у надчеревній ділянці. Інфаркт міокарда може ускладнюватися серцевою астмою, порушеннями сер цевого ритму, шоком, що прогностично дуже несприятливо. Перша медична допомога при болях у ділянці серця При виникненні гострого болю в ділянці серця хворий повинен:
Ті, хто знаходиться поруч із хворим, повинні:
Запам'ятайте: натискання на груднину проводять з частотою 60-80 разів на хвилину, штучне дихання (вдих) способом «із рота в рот» або «із рота в ніс» через складену вдвічі марлю. Серцево-легеневу реаніма цію слід проводити в такому ритмі до появи в потерпілого самостійного дихання й пульсу або до прибуття карети «Швидкої допомоги». Непритомність Непритомність - раптове короткочасне потьмарення свідомості, зумовлене різким зменшенням приливу крові до головного мозку. 224 Причини: надмірні переживання, переляк (коли людина бачить кров); сильний біль, хвороби серцево-судинної і нервової систем; пере втома; виснаження; перебування в задушливому приміщенні, де мало повітря (особливо при підвищеній температурі повітря; при позаматко вій (трубній) вагітності, гострій шлунково-кишковій кровотечі; вини кає у людей, які вживають препарати, що знижують артеріальний тиск, особливо при переході з горизонтального у вертикальне положення (при множинному варикозному розширенні вен на нижніх кінцівках). Симптоми: раптово виникає сильна слабкість, зівота; шкірні по криви бліді, холодний піт; нудота і блювання; потемніння в очах; пульс сповільнюється до 40-50 уд. за 1 хв; дихання прискорене; запаморо чення. Перша медична допомога: покласти людину на спину з трохи опу щеною головою і піднятими ногами (на 15 см); розстебнути комір, роз слабити пояс, забезпечити доступ свіжого повітря (відчинити кватирку, вікно тощо); дати понюхати вату, змочену розчином аміаку (нашатир ного спирту); збризкати обличчя холодною водою; у тяжких випадках відправити до лікувального закладу. Колапс Колапс - порушення кровообігу внаслідок гострої судинної не достатності. Причини виникнення колапсу майже ті ж самі, що й не притомності. Серед них виділяють різку зміну положення тіла, силь ний біль, отруєння снодійними, застосування заспокійливих засобів, при виснаженні, туберкульозі та інших захворюваннях виникає різкий спад тонусу переважно дрібних судин. Це призводить до розширення та переповнення їх кров'ю. Але розширюються переважно судини че рез порожнини, які іннервуються черевним сплетенням. У свою чергу кровопостачання судин головного мозку, ендокринних залоз, шкіри, м'язів різко зменшується. Внаслідок такого перерозподілу крові падає артеріальний тиск, зменшується хвилинний об'єм крові. Але найчутливішою до кисневого голодування (гіпоксії) є централь на нервова система, тому основним проявом гострої судинної недо статності є порушення свідомості. Симптоми: початок не такий гострий, як при непритомності. Починається з відчуття загальної слабкості, запаморочення, шуму у ву хах. Хворий покривається холодним липким потом. Артеріальний тиск падає, зменшується частота серцевих скорочень, кількість виділення сечі (діурез). Зазвичай колапс має короткотривалий перебіг. 225 Перша медична допомога. Необхідно хворого покласти без по душки, з трохи піднятими нижніми кінцівками, прикласти до ніг гріл ку. На ноги накласти стискаючі пов'язки, починаючи від ступнів до колін для збільшення приливу крові до головного мозку. Негайно ви кликати карету «Швидкої допомоги». Гіпертонічна криза Гіпертонічна хвороба - це окреме самостійне захворювання, го ловним симптомом якого є підвищення артеріального тиску, зумовлене нервово-функціональними розладами регуляції судинного тонусу. Для гіпертонічної хвороби характерні періодичні загострення - гіпертоніч ні кризи, під час яких усі основні симптоми набувають різко вираже ного характеру. Гіпертонічна криза характеризується раптовим підвищенням АТ, що супроводжується сильним головним болем, запамороченням, відчуттям жару або, частіше, ознобом, пітливістю, серцебиттям, не рідко виникають біль у ділянці серця, нудота, блювання, розлади зору та інші симптоми. Під час кризи хворі збуджені, перелякані або в'ялі, сонливі, загальмовані. У тяжких випадках хворі можуть непритомніти. Відбувається прискорення частоти пульсу, артеріальний тиск різко під вищується. У пізніх стадіях гіпертонічної хвороби, коли вже наявні ор ганічні зміни в судинах, під час кризи можуть виникнути розлади моз кового кровообігу, інфаркт міокарда, крововилив у мозок - інсульт. Перша допомога. Треба забезпечити хворому фізичний і психічний спокій, постільний режим, тишу. В приміщені, де перебуває хворий, світло не повинно бути яскравим. До ніг кладуть грілки або ставлять гірчичники, до голови кладуть пухир із льодом або холодні примочки, які періодично змінюють. Хворому дають препарати, які знижують артеріальний тиск. У разі відсутності ефекту викликають карету «Швидкої допомоги». Нейроциркуляторна дистонія Нейроциркуляторна дистонія - це функціональне неврогенне за хворювання системи кровообігу, важливою клінічною й патогенетичною особливістю якого є лабільність і зниження артеріального тиску нижче від 100/60 мм рт. ст. у чоловіків і нижче від 95/60 мм рт. ст. у жінок. Судинний тонус має важливе значення для життєдіяльності орга нізму, тому що середній тиск є константою, яка забезпечує рух крові по судинах. 226 Причиною розвитку нейроциркуляторної дистонії є тривале пси хоемоційне напруження, а в окремих випадках - психічна травма, за крита травма головного мозку. Сприяють виникненню захворювання порушення харчування, перенесені в дитинстві та юнацькому віці ін фекційні хвороби, вогнищева інфекція, зокрема хронічний тонзиліт (запалення піднебінних мигдаликів), спадкова схильність, ендокринні порушення. Велика роль професійних чинників: високої температури повітря, шуму, тривалої дії малих доз іонізуючого й неіонізуючого ви промінювань, деяких хімічних агентів, надмірного фізичного наванта ження під час спортивних тренувань. Більшість науковців переконує, що виникнення гіпотензії зумов люють неврогенний механізм при поєднанні гуморальних (рідких вну трішніх середовищ організму) і нервово-вегетативних порушень. Механізм розвитку нейроциркуляторної дистонії включає кірковий невроз. У дітей та молодих людей він спостерігається на тлі: 1) алімен тарного виснаження; 2) перенесення захворювань; 3) нервово-психіч них травм; 4) перевантаження нервової системи. При цьому переважно настає виснаження кіркових центрів, осла блення збудливості, гальмівний процес посилюється і поширюється на підкірку, де закладені вищі судинно-рухові центри. Зазначені зміни мають функціональний, минущий характер, а тому нейроциркуляторну гіпотензію, як і гіпертензію, слід розглядати як не вроз центрів, що розвивається внаслідок порушення кіркових процесів. Нейроциркуляторна дистонія частіше виникає в осіб віком 20-40 ро ків. У 50 % хворих в анамнезі є вказівки про психічні травми, нерво ві перевантаження, перенесену контузію, різні інфекції. Це особи, які мало займаються фізичною працею. Скарги: головний біль різних локалізацій, інтенсивності й трива лості — 60 % випадків, запаморочення (наслідок кисневого голодуван ня), загальна слабкість, потемніння в очах при швидкому вставанні, дратівливість, зниження пам'яті, неприємні відчуття в ділянці серця, серцебиття внаслідок негативних емоцій, похолодіння й оніміння верх ніх і нижніх кінцівок, пітливість. Профілактика й лікування нейроциркуляторної дистонії гіпотоніч ного типу включають такі заходи:
227
Профілактика захворювань серцево-судинної системи в дітей та підлітків Порушення діяльності серцево-судинної системи дитини може виникнути внаслідок різних причин. Це можуть бути функціональ ні відхилення: розлади серцевого ритму, підвищення або зниження кров'яного тиску. Всі ці явища здебільшого тимчасові й не свідчать про ті чи інші порушення або ураження системи кровообігу. Причи ною виникнення їх можуть бути вікові зміни функціонування залоз внутрішньої секреції, нестійкість нервової системи, відступи від пра вильного режиму дня, недостатнє перебування на свіжому повітрі, малорухливий спосіб життя (гіподинамія): тютюнопаління, вживання алкогольних напоїв, наркотиків тощо. Тютюновий дим містить багато речовин, які завдають організмові шкоди. До складу тютюнового диму входять нікотин, аміак, синильна кислота, смолисті речовини та ін. Особливо чутливий до цих речовин дитячий організм. Нікотин - дуже сильна «нервова отрута». При ви курюванні десяти цигарок на день в організм надходить до 90 мг ні котину. Звичайно діти, які почали палити, відстають у рості від своїх однолітків, у них розвивається недокрів'я, паморочиться голова, по силюється серцебиття. Нікотин діє на судини, особливо вінцеві, спри чинюючи їх звуження. Іншою отрутою, від якої треба особливо оберігати школярів, є ал коголь. Навіть одноразове прийняття алкоголю може призвести до тяж ких наслідків. Алкоголь розхитує й отруює несформовану кровоносну систему дитини, знижує імунні властивості організму. Гіподинамія - це обмеження рухової активності, зумовлене спо собом життя, професійною діяльністю, тривалим ліжковим режимом, перебуванням людини в умовах невагомості (тривалі космічні польоти) тощо. Гіподинамія у шкільному віці часто пов'язана з нераціональним розпорядком дня дитини, перевантаженням та навчальною роботою, внаслідок чого залишається мало часу для прогулянок, ігор, заняття спортом. 228 Гіподинамія шкідливо впливає не тільки на м'язи, але й на бага то інших органів і на фізіологічні системи. Фізична робота належить до фізіологічно важливих елементів нормальної життєдіяльності, вона впливає на кістково-суглобовий апарат, дихання, обмін речовин, ендо кринну рівновагу, на діяльність нервової та інших систем організму. Тому відповідний рівень рухової активності гармонійно формує ор ганізм анатомічно і функціонально, визначає стійкість людини до не сприятливих умов навколишнього середовища, до хворобливих факто рів. Тривале обмеження навантаження на м'язовий апарат може стати причиною зворотних функціональних порушень, а деколи й приско рити виникнення патологічних змін в організмі (гіпертонічна хвороба, артеріосклероз). Обмеження рухової активності сприяє зниженню функціональних можливостей м'язової системи. Наприклад, після двомісячного ліжко вого режиму на 14—24 % зменшуються силові показники, на 25-35 % динамічні показники і статична витривалість, знижується тонус м'язів, зменшуються їхні об'єм і маса. М'язові групи тіла людини втрачають властиву їм рельєфність унаслідок відкладення підшкірного жиру. Мінеральний обмін порушується вже через 1-15 днів ліжкового режи му. В результаті зменшення кількості кісткової речовини порушується мінеральний обмін кісток, зменшується щільність кістки (остеопороз). Унаслідок обмеження м'язової активності виникає детренованість серцево-судинної системи, збільшується частота серцевих скорочень у спокої. Навіть при незначному короткочасному фізичному наванта женні частота пульсу досягає 100 уд. за 1 хв і більше. Серце при цьо му працює неекономно, потрібний об'єм крові викидається за рахунок збільшення кількості, а не сили серцевих скорочень. Порушується та кож регуляція артеріального тиску (він підвищується). При гіподинамії звужуються найдрібніші артеріальні й венозні судини, зменшується кількість функціональних капілярів у тканинах, змінюється стан центральної нервової системи, виникає так званий ас тенічний синдром, який виявляється у швидкій втомлюваності та емо ційній нестійкості. Особливо небезпечна гіподинамія у ранньому дитячому і шкіль ному віці. Вона затримує формування організму, негативно впливає на розвиток опорно-рухового апарату, серцево-судинної, ендокринної та інших систем. При цьому значно знижується опірність до збудників інфекційних хвороб; діти часто нездужають, захворювання можуть пе реходити в хронічні. Недостатня рухливість школяра і тривале пере бування 229 в одному положенні за столом чи партою можуть спричинити порушення постави, виникнення сутулості, деформації хребта. Так зва не м'язове голодування в дитини викликає більш виявлене порушення функцій, ніж у дорослих, воно призводить до зниження не тільки фі зичної, але й розумової працездатності. Зниження рухової активності у середньому і старшому віці може прискорити старіння організму. Внаслідок сидячого способу життя пе редчасно виникає слабкість та млявість м'язів, порушується загальний мозковий кровообіг. Більшість розладів, які виникли через недостатню м'язову діяль ність, зворотні. Для лікування гіподинамії використовують індивіду альний руховий режим із поступовим збільшенням навантаження на опорно-руховий апарат і серцево-судинну систему, комплекси ліку вальної гімнастики, а також водні процедури, що сприяють зміцненню нервової системи і м'язів серця. Хворим, які тривалий час перебувають на ліжковому режимі, призначають комплекс лікувальної гімнастики. Запобігає гіподинамії повноцінна фізична активність, щоденна ранко ва зарядка, виробнича гімнастика, відвідування плавальних басейнів, лижний спорт, фізична праця на присадибних ділянках тощо. Негативний вплив гіподинамії яскраво виявився під час перших тривалих космічних польотів, коли ще не було розроблено ефективних засобів запобігання гіподинамії. У космонавтів розвивалася дистрофія скелетних м'язів, розм'якшувалися кістки внаслідок виходу з них каль цію, значно знижувалася фізична працездатність. Особливо негативно гіподинамія впливає на серцево-судинну сис тему: послаблюється сила скорочень серця, зменшується його праце здатність, знижується тонус судин. Усе це призводить до того, що лю дина не може перебувати у вертикальному положенні. Судини нижніх кінцівок, у яких слабкий тонус, розтягуються, і в них затримується зна чна кількість крові. Ослаблене серце не спроможне підняти її до верхньої частини тіла. Кров'яний тиск падає, кровопостачання мозку погіршу ється, людина при цьому може знепритомніти. Розвивається так званий гравітаційний шок. Шкідливий вплив гіподинамії виявляється передусім у зниженні обміну речовин та енергії. Відповідно зменшується кровопостачання тканин, постачання їх необхідними поживними речовинами і киснем. Виникає кисневе голодування головного мозку, серця та інших надзви чайно важливих органів, зменшується життєва ємкість легень, кількість еритроцитів і гемоглобіну в крові та відповідно знижується здатність крові переносити кисень. 230 Зниження витрат енергії при гіподинамії навіть за нормального харчування спричиняє збільшення жирової тканини. Надмірна концен трація жиру в крові призводить до утворення його нерозчинних сполук із солями, що осідають на стінках судин, просвіт яких при цьому зву жується, сприяючи порушенню кровообігу. При гіподинамії зменшується рухова активність і виділення трав них соків в органах травлення. Погіршується перетравлення і засвоєн ня поживних речовин, знижується стійкість організму до інфекційних недуг. Якщо хронічні хвороби внутрішніх органів при гіподинамії роз виваються лише у зрілому віці, то ослаблення імунітету виявляється протягом усього життя людини. Для запобігання розвитку гіподинамії велике значення має оздоровча фізична культура, яка є однією з най важливіших умов розвитку організму людини. Під час фізичних вправ спрацьовують м'язова, дихальна, серцево-судинна, нервова, ендокрин на і травна системи. Фізичні вправи за характером їх виконання поді ляють на дві великі групи: вправи циклічного й ациклічного характеру. Циклічні вправи - це такі рухові акти, коли тривалий час повторюється один певний завершений руховий цикл, наприклад, ходьба, біг, ходьба на лижах, їзда на велосипеді, плавання, веслування. В ациклічних впра вах структура рухів не має стереотипного циклу і весь час змінюється в ході їхнього виконання. Це гімнастичні та силові вправи, стрибки, метання, спортивні ігри (теніс, бадмінтон, футбол, хокей, волейбол тощо), гігієнічна, ритмічна, атлетична та виробнича гімнастика. 1.10. ОСНОВНІ ЗАХВОРЮВАННЯ ОРГАНІВ ЧЕРЕВНОЇ ПОРОЖНИНИ, НЕВІДКЛАДНІ СТАНИ ТА ПЕРША МЕДИЧНА ДОПОМОГА 1.10.1. Анатомія і фізіологія органів черевної порожнини, їх вікові особливості Травна система складається з органів, які механічно й біохі мічно обробляють їжу, всмоктують продукти її розщеплення, а також виводять з організму неперетравлені рештки. Кожен з органів цього апарату одночасно виконує декілька функцій і тісно пов'язаний з інши ми органами. Травна система починається з порожнини рота, складається з глотки, стравоходу, шлунка, тонкої та товстої кишок і закінчується відхідником. Крім цих органів, до травного апарату належить також багато залоз, найбільші з яких - це великі слинні залози, печінка та підшлункова залоза (мал. 52). Більшість органів травного апарату має трубкоподібну форму і скла дається із слизової, м'язової і серозної, або зовнішньої оболонок. За лежно від функції кожна з оболонок має специфічну будову. Порожнина рота обмежена спереду губами, з боків - щоками, зверху - піднебінням, а знизу - м'язами діафрагми, вона переходить у порожнину глотки, при зімкнутих щелепах майже цілком заповнена язиком. Язик людини виконує декілька функцій: він є важливим органом членороздільної мови, оскільки більшість звуків вимовляється за його участю; переміщує їжу з однієї частини порожнини рота в іншу та є органом смаку. Під слизовою оболонкою порожнини рота розташовано багато неве ликих слизових та серозних залоз, які залежно від їх розміщення нази вають губними, щічними, кутніми, піднебінними та язиковими. Вони об'єднуються у групу малих слинних залоз. Крім них, виділяють ще групу великих слинних залоз, до яких відносять під'язикові, піднижньощелепні та привушні. Всі ці залози парні. У верхній і нижній щеле пах розташовані зуби. У дорослої людини в нормі налічується 32 зуби, які називають постійними, а в дітей - 20, так званих молочних зубів. їжа з порожнини рота потрапляє у глотку. Крім того, через глотку проходить повітря з порожнини носа в гортань і навпаки. 232 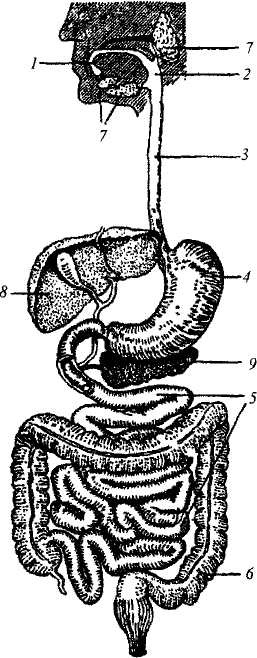 Мал. 52. Травні органи людини: 1—ротова порожнина; 2 - глотка; 3 - стравохід; 4 — шлунок; 5 — тонка кишка; 6 — товста кишка; 7 — слинні залози; 8 - печінка; 9 - підшлун кова залоза. Глотка розміщена перед тілами шийних хребців, а на рівні шостого шийного хребця переходить у стра вохід. Глотка має верхню, задню, пе редню та бічні (праву й ліву) стінки. Верхню стінку глотки називають ще склепінням глотки. Вона щільно з'єд нана з основою черепа за допомогою добре вираженої фасції. Задня стінка глотки відокремлюється від шийних хребців фаціальною пластинкою та жировою тканиною. До бічних стінок глотки прилягають великі кровоносні судини та нерви. На передній її стінці є отвори, крізь які порожнина глотки сполучається з порожниною носа (хоани), рота (перешийок зіва) та гортані (вхід у гортань). Порожнину глотки умовно поділяють на носову, ротову та гортанну частини. Носова части на за допомогою хоан сполучається з порожниною носа. Ротова частина розміщується від піднебінної завіски до входу в гортань. Крізь зів вона спо лучається з порожниною рота. При ковтанні м'яке піднебіння набуває горизонтального положення і їжа не потрапляє в носову частину глотки. Гортанна частина розташована позаду гортані й простягається до нижнього краю перснеподібного хряща, де пере ходить у стравохід. Глотка виконує кілька важливих функцій. Так, у її ротовій частині пе рехрещуються дихальний та травний шляхи. З порожнини носа по вітря через хоани проходить в гортань. При цьому м'яке піднебіння опускається, а надгортанник піднімається. Коли їжа, завдяки скорочен ню м'язів порожнини рота, потрапляє на корінь язика, м'яке піднебіння піднімається і повністю закриває знизу вхід у носову частину глотки. Харчова грудка проштовхується в глотку, а надгортанник закриває вхід 233 до гортані. М'язи глотки послідовно скорочуються і проштовхують їжу у стравохід. Стравохід - циліндричної форми трубка 25 см завдовжки та 3 см завширшки, яка починається на рівні VI—VII шийних хребців, а на рівні XI грудного хребця переходить у шлунок. Шлунок - найоб'ємніший відділ травного апарату, в якому біл ки їжі, що надійшли зі стравоходу, розщеплюються та звурджується молоко, а також відбувається перемішування їжі та пересування її в кишківник. Це залежить від форми, місткості та розміру шлунка, від його функціонального стану, а також від віку та статі людини. При середньому наповненні шлунок набуває форми груші або реторти, при цьому середня його місткість у дорослої людини становить близько З літри. При значному наповненні обсяг збільшується до 4 л, а сам шлу нок опускається до рівня пупка та нижче. На шлунку розрізняють такі частини: вхідна, яка розміщена біля кінцевої частини стравоходу; дно - випукла догори частина, яка приля гає до лівої половини діафрагми; тіло - наймасивніша частина; пілорус, або ворота - нижня частина шлунка, яка переходить у найбільш звужену пілоричну ділянку. Стінка шлунка складається з трьох оболонок: серозної, м'язової та проток залоз, які виділяють шлунковий сік. Ті залози, які розміщені переважно в слизовій оболонці дна та тіла шлунка, мають назву шлун кових залоз, а залози, розміщені в слизовій оболонці пілорусу, — пілоричних залоз. Шлунок відіграє одну з основних функцій у процесі травлення. Тут відбувається всмоктування води та розчинених у ній речовин. Залози дна шлунка продукують соляну кислоту, яка активує дію ферменту шлункового соку пепсиногену. Пепсиноген, що виробляєть ся залозами пілоричної частини шлунка, у свою чергу, сприяє пере травленню білків їжі. Тонка кишка починається від виходу із шлунка і закінчується в місці впадіння її в товсту кишку. Це найдовша частина травного апара ту. Довжина тонкої кишки дорослої людини - 5-7 м, ширина у верхніх відділах - 4-6 см, а в нижніх - 2-3 см. Тонку кишку поділяють на дві частини: порожню та клубову. Початковий відділ порожньої кишки має назву дванадцятипала кишка. Дванадцятипала кишка починається від місця виходу шлунка на рівні тіла XII грудного чи і поперекового хребця і закінчується на рівні II—III поперекових хребців. Довжина її у дорослої людини - 25-30 см. 234 У цю кишку відкривається загальна жовчна протока та протока підшлу нкової залози. Дванадцятипала кишка разом із підшлунковою залозою та пе чінкою посідає центральне місце у функції травлення. В порожнині кишки сік підшлункової залози розщеплює білки, жири та вуглеводи. а жовч сприяє перетравленню жиру та всмоктуванню жирних кислот. Крім того, вона підвищує тонус кишок, посилює їх перистальтику й бере участь у пристінковому травленні. Клітини слизової оболонки дванадцятипалої кишки продукують біологічно активні речовини, які сприяють процесам всмоктування і регуляції загального обміну речо вин. Брижова частина тонкої кишки підвішена на брижі. Брижа тонкої кишки утворена двома близько розміщеними листками очеревини, які спрямовані до кишки з боку задньої стінки живота. Наявність брижі зумовлює велику рухливість петель тонкої кишки. У тому місці, де тонка кишка переходить у товсту, слизова оболонка утворює заслінку. Завдяки ній вміст товстого кишківника не попадає в тонку кишку. На всій довжині тонкої кишки, крім кінцевого відділу, слизова оболонка утворює постійні колові складки, які значно збільшують поверхню всмоктування. Поверхня слизової оболонки має бархатистий вигляд завдяки наявності на ній пальцеподібних випинів. Ці випини, які на зиваються кишковими ворсинками, значно збільшують всмоктувальну та видільну поверхні тонкої кишки. Головною в кожній із ворсинок є центральна лімфатична судина, в яку із харчової кашки надходять жири, а далі вони потрапляють у лімфатичні судини брижі тонкої кишки. По боках центральної лімфа тичної судини розміщені артеріальні та венозні капіляри, в які під час всмоктування надходять білки та вуглеводи. У слизовій оболонці брижевої частини тонкої кишки густо розміщені кишкові залози, протоки яких виділяють специфічний кишковий сік. Товста кишка за діаметром майже в два рази більша за тонку: її довжина - 1,5-2 метри. Вона поділяється на три основні частини: слі пу, ободову і пряму кишки. Сліпа кишка - відрізок завдовжки 6-8 см, від якого відходить чер воподібний відросток - рудимент кишки від 3—4 до 18-20 см завдовжки й діаметром 3-10 міліметрів. Просвіт відростка відкривається в сліпу кишку отвором. Ободова кишка є безпосереднім продовженням сліпої кишки, у ви гляді обідка вона облямовує петлі тонкої кишки. У людини розрізняють висхідну, поперечну, низхідну і сигмоподібну ободову кишку. 235 Пряма кишка - кінцевий відділ товстої кишки. Верхня межа пря мої кишки відповідає третьому крижовому хребцеві, а закінчується кишка в ділянці промежини відхідником. Довжина промежини в до рослої людини -14-20 см. Підшлункова залоза - одна з найбільших залоз тіла людини, дов жина якої в дорослої людини сягає 16-22 см, ширина - близько 4 см, маса - 70-80 грамів. Розміщена позаду шлунка й має три частини: го лівку, тіло та хвіст. Уздовж усієї товщі підшлункової залози розміщено підшлункову протоку, в яку відкриваються протоки часточок залози. Вона разом із загальною жовчною протокою відкривається на велико му сосочку дванадцятипалої кишки. Отже, підшлункова залоза виділяє в отвір дванадцятипалої кишки підшлунковий сік, який містить низку ферментів (трипсин, амілазу, ліпазу, мальтозу тощо), які розщеплюють білки (до амінокислот), жири та вуглеводи. Ця функція залози назива ється екзокринною. Крім того, у підшлунковій залозі є особливі скупчення залозис тих клітин - острівці підшлункової залози. Секрет цих клітин - інсулін - надходить безпосередньо у кров. Інсулін впливає на цукрозатримну функцію печінки. У разі змен шення або припинення виділення інсуліну печінка втрачає здатність за тримувати цукор, концентрація його в крові зростає, і це призводить до захворювання на діабет (цукрова хвороба). Ця функція підшлункової залози називається ендокринною. Печінка - найбільша залоза тіла людини (її маса в дорослої люди ни складає в середньому 1500 г), темно-бурого кольору, м'якої консис тенції, формою нагадує шапку великого гриба. Розміщена в основно му в правому верхньому відділі черевної порожнини під діафрагмою. На внутрішній поверхні печінки в ямці розташований жовчний міхур, який має форму довгастого мішка, у дорослої людини довжина його ся гає 8-12 см, ширина - 3-5 см, а об'єм - 40-70 см3. Він має дно, тіло та шийку. Жовчний міхур - це резервуар, у який через загальну печінкову протоку надходить жовч, що безперервно виробляється печінкою. Жовч - рідина зелено-бурого кольору, лужної реакції, що має гір кий смак. Перетворюючи жири на емульсію, жовч сприяє подальшому розщепленню їх під впливом ферменту - ліпази (складової частини соку підшлункової залози). Крім того, жовч посилює перистальтику кишківника. У дорослої людини протягом доби печінка виробляє 700-800 см3 жовчі. 236 1.10.2. Опортуністичні захворювання органів шлунково-кишкового тракту у ВІЛ-інфікованих та хворих на СНІД З опортуністичних інфекцій, які діагностуються у хворих на СНІД, передусім виділяють криптоспоридоз. Криптоспоридозна інва зія (здатність мікроорганізму або паразита вкорінюватися в організм людини або тварини, розмножуватися та поширюватися в ньому), яка характеризується порушенням функції травного каналу зазвичай у формі гастроентериту, інколи із симптомами зневоднювання організму та порушення живлення, У хворих на СНІД криптоспоридоз як причинний фактор серед шлунково-кишкових розладів займає провідне місце завдяки наявності імунодефіциту. Внаслідок криптоспоридозу уражуються мікроворсин-ки (торочки) епітелію кишечнику, порушується їх функція. Змінюється процес всмоктування і ферментативна діяльність кишок, розвивається синдром криптоспоридозу - водянистий пронос, імовірно, осмотично го походження, оскільки в криптоспоридій не виявлено здатності ви робляти токсини. Під впливом паразита в організмі виникає дефіцит лактази. У клінічній симптоматиці хворих на криптоспоридоз із нормаль ним імунним статусом переважає пронос. Випорожнення водянисті, у великій кількості, часті, фекалії з неприємним запахом внаслідок вели кої кількості відновлених цукрів, підвищеної кислотності, бактеріаль ної ферментації невсмоктаних речовин. Появляється нудота, загальне нездужання, спастичний біль у животі по ходу кишок. Інвазія зазвичай закінчується самовиліковуванням протягом п'яти днів. Без спеціаль них лабораторних досліджень криптоспоридоз не можна відрізнити від проносу з іншої причини. У хворих на СНІД криптоспоридоз має важкий перебіг і триває протягом багатьох місяців. Втрата рідини з частими водянистими ви порожненнями можуть сягати 10—15 л на добу. Можливий біль по ходу всіх кишок, тому потрібно призначити знеболювальні засоби для по легшення стану хворого. Це не може тривати довго, такі симптоми спричиняють втрату маси тіла, значні порушення живлення, слабкість, неміч. У хворих на СНІД криптоспоридії виділяються не тільки із вмістом кишок, а також із харкотинням, із шлунка, жовчного міхура. Таких хворих розміщують в окремі палати, обладнаній санвузлом, ван ною, з метою запобігання подальшого поширення криптоспоридозу. 237 Лікування криптоспоридозу симптоматичне - введення солевих роз чинів для корекції водно-електролітних розладів. Ще однією опортуністичною хворобою органів шлунково-кишко вого тракту у ВІЛ-інфікованих та хворих на СНІД є ізоспороз. Він па разитує тільки в клітинах епітелію тонких кишок людини. Уражуються епітеліальні клітини порожньої та дванадцятипалої кишок. Епітелій кишки змінюється, порушується структура ворсинок, у підслизово му шарі утворюється скупчення звичайно не властивих їй клітинних елементів, збільшення об'єму та підвищення щільності (інфільтрати). Захворювання спричинює розлади функції кишок, проносу з великим виділенням слизу, інколи з домішкою крові. Характер випорожнень може бути водянистим, пінистим, безбарвним, смердючим. У ВІЛ-інфі кованих та хворих на СНІД ізоспороз має важкий перебіг, із тривалими розладами водно-електролітного обміну й живлення, виснаженням. У ВІЛ-інфікованих та хворих на СНІД із опортуністичних захво рювань органів шлунково-кишкового тракту вирізняють страгіліоз-гельмінтоз (зараження глистами). Характеризується хронічним пере бігом (до ЗО років), із періодичними загостреннями, не має тенденції до самовиліковування. Це проявляється дисфункцією - постійними проносами, запаленням шлунка і дванадцятипалої кишки, вираженими алергічними явищами, куди втягуються органи дихання, шкіра. Виділяють також таке захворювання, як кандидоз. Він уражує сли зову оболонку порожнини рота, глотки, стравоходу. В таких хворих появляються скарги на загруднинну біль, порушення ковтання. Часто кандидоз появляється у таких хворих після тривалого лікування анти біотиками. Вони хворіють також на кандидозний стоматит (запалення слизової оболонки рота), фарингіт (запалення глотки). 1.10.3. Гострий гастрит, його причини, ознаки й перша допомога Гострий гастрит може виникнути під впливом різних речо вин, агентів, чинників навколишнього середовища, що надходять в організм, а також гематогенно, тому за етіологічним принципом роз різняють екзогенні й ендогенні форми гострого гастриту. Гострий гастрит найчастіше розвивається внаслідок порушення режиму харчування та переїдання, споживання недоброякісної їжі. Нерідко гострий гастрит спричинюється прийманням великих доз концентрованого алкоголю, внаслідок дії нікотину, при споживанні їжі, 238 інфікованої різними бактеріями (кишковими бактеріями паратифозної групи, токсико-інфекційна дія). Тривале приймання таких лікарських речовин, як саліцилати, хі нін, йод, бром, препарати наперстянки, сульфаніламідні засоби, біомі цин, глюкокортикоїди (медикаментозний гастрит). Має значення алергічна реакція, яка виникає внаслідок індивіду альної надчутливості до харчових продуктів - яєць, полуниць, білків. Цей гастрит зустрічається найчастіше в людей, які в дитинстві пере несли шлунково-кишкове захворювання. Гапгени стають антигенами і спричинюють ідіосинкразію - один із видів алергії, але це не дає імуні тету, немає антитіл, інкубаційного періоду. Внутрішні гематогенні причини - при тифі, паратифі, дизентерії, малярії, автоінтоксикації, захворюваннях нирок, печінки (гематоген ний гастрит). До внутрішніх чинників потрібно віднести конституціональний чинник, про що свідчить те, що є люди з «великим» об'ємом шлунка, у яких легко виникають розлади, зокрема запального характеру. В біль шості випадків це особи астенічної конституції, з артеріальною гіпотензією, зниженими моторною й секреторною функціями шлунка та функціональними неврозами. Заслуговує уваги температурний чинник, який діє локально, через зовнішній вплив дуже холодної їжі, що може викликати запалення сли зової оболонки шлунка, загальний вплив холоду (застуда) призводить до деструкції тканин і гематогенно впливає на шлунок. Важливу роль у виникненні гастритів відіграють порушення з боку центральної нервової системи, а саме - нервово-психічна перевтома. Зазначені чинники можуть діяти безпосередньо на слизову обо лонку шлунка й через кров, викликаючи запалення. Симптоми гострого гастриту залежать від ступеня і тривалості по дразнення, а також від індивідуальних особливостей організму. Після дії відповідного зовнішнього подразника (харчова погріш ність) через 1-2 год розвивається картина гострого гастриту. З'яв ляються загальна слабкість, неприємний присмак у роті, важкість і біль у надчеревній ділянці, головний біль, нудота, блювання, яке по вторюється. У блювотних масах є залишки неперетравленої їжі, доміш ки жовчі, іноді кров. Різко знижується апетит. Іноді з'являється переймоподібний біль у животі - гастроспазм. Часто приєднується пронос, що погіршує стан хворого. При простому аліментарному гастриті незначно підвищується температура тіла (субфебрильна), хворий почуває спрагу. 239 У деяких випадках перебіг гострого гастриту особливо тяжкий - алергічний гастрит. Загальний стан залежить від тривалості дії по дразника, індивідуальної реактивності організму. Ці прояви можуть бути настільки інтенсивними, що розвивається гостра серцево-судин на недостатність. Спостерігаються тахікардія, гіпотензія, а у випадках тяжкою перебігу - колапс. При огляді хворий блідий, шкіра волога, холодна. Язик обкладений білим або сіруватим нальотом. Запах із ротової порожнини неприємний. Живіт втягнутий, при пальпації - чутливий, болючий у надчеревній ді лянці, в поодиноких випадках біль поширений по всьому животу. Перебіг і прогноз сприятливі як для життя, так і для працездатнос ті. При правильному лікуванні й дотриманні режиму одужання настає через 2-5 днів. Проте в разі невчасного звернення до лікаря, недотри мання режиму має місце перехід гострого гастриту в хронічний. Діагноз поставити неважко, але треба мати на увазі атиповий апен дицит, коли біль локалізується в надчеревній ділянці, ниркову й печін кову кольку, гастралгічну форму інфаркту міокарда. Перша медична допомога: промити шлунок теплою водою, 0,5 % розчином харчової соди чи ізотонічним розчином натрію хлориду; звер нутися до лікаря. 1.10.4. Гострі отруєння, їх ознаки, перша допомога За походженням розрізняють такі отруєння: а) випадкові, які розвиваються незалежно від волі потерпілого вна слідок самолікування та передозування лікувальних засобів, при алко гольній інтоксикації в результаті випадкового вживання одного ліку вального засобу для зовнішнього застосування всередину, а також при нещасних випадках; б) навмисні, пов'язані зі свідомим застосуванням токсичної речо вини для самогубства (суїцидальні отруєння). Можливі й несмертельні отруєння внаслідок застосування отрути для розвитку в потерпілого безпорадного стану (з метою пограбування, зґвалтування тощо). Суїцидальні отруєння можуть мати демонстративний характер, коли потерпілий мав на меті не самогубство, а лише імітував його. Отруєння також поділяються відповідно до конкретних умов ви никнення. 240 Виробничі (професійні) отруєння розвиваються внаслідок дії про мислових отрут, які безпосередньо використовуються на даному ви робництві або в лабораторії. Побутові отруєння — це найчисленніша група цієї патології, яка пов'язана із повсякденним життям людини. Окремо виділяють «медичні» отруєння, які виникають через по милки медичного персоналу в дозуванні, виді або способі введення лі кувальних засобів. Серед побутових отруєнь поширені пероральні, пов'язані з над ходженням отрути через рот. До цієї категорії належить велика група харчових отруєнь, коли токсин потрапляє в організм із їжею. Навпаки, серед виробничих отруєнь переважають інгаляційні, які настають при вдиханні токсичних речовин, змішаних із повітрям. Крім того, часто спостерігаються перкутанні (черезшкірні) отруєння. Зустрічаються проникнення токсинів через рану, наприклад укуси змій, деяких комах. Ін'єкційні отруєння трапляються при парентеральному введенні речо вин, а порожнинні - при попаданні отрути в різноманітні порожнини організму (пряму кишку, піхву, зовнішній слуховий прохід, кон'юнктиваний мішок). Класифікація отруєнь за клінічним принципом передбачає пере дусім врахування клінічного перебігу. Гострі отруєння розвиваються при одномоментному надходженні в організм токсичної дози й харак теризуються гострим початком та виразними специфічними симптома ми. Хронічні отруєння обумовлені тривалим, часто з перервами, над ходженням отрут у малих дозах. Захворювання починаються з появи малоспецифічних симптомів, які відображають первинне порушення функцій переважно нервової та ендокринної систем. Існують підгострі отруєння, коли при одноразовому введенні отрути в організм клініч ний розвиток отруєння досить сповільнений і викликає тривалий роз лад здоров'я. Відповідно до ступеня тяжкості визначають легкі, середньої тяжко сті, тяжкі, вкрай тяжкі та смертельні отруєння, які прямо залежать від виразності клініки й меншою мірою від величини вжитої дози. Відомо, що розвиток ускладнень (запалення легень, гостра печінкова та нир кова недостатність) значно погіршують прогноз будь-якого захворю вання, тому ускладнені отруєння відносять до тяжких. Викликане отрутою порушення може обмежитися тільки місцем першого безпосереднього контакту з організмом (місцева дія). При всмоктуванні в організм отрута виявляє загальну дію (резорбтивну), що часто проявляється переважним ураженням окремих органів. 241 |
