цукцу. педддд. Пациент приходит к врачу со своими жалобами
 Скачать 6.99 Mb. Скачать 6.99 Mb.
|
ПневмонияПневмония(pneumonia; от греч. pneumon – легкое)–воспаление легких.  При этом в очаге воспаления альвеолы заполняются экссудатом и оксигенация крови не происходит. В зависимости от распространенности воспалительного процесса пневмония может быть очаговой, сегментарной или долевой (крупозная). При очаговой пневмонии у детей раннего возраста выражены симптомы общей интоксикации (гипертермия, вялость, снижение аппетита), одышка смешанного характера, симптомы дыхательной недостаточности. При крупноочаговой и сегментарной пневмонии над очагом поражения определяется укорочение и притупление перкуторного звука. При аускультации дыхание жесткое с удлиненным выдохом, характерно наличие мелкопузырчатых хрипов или крепитации. Если у детей раннего возраста участок инфильтрации легкого незначительный (мелкоочаговая пневмония), при перкуссии над очагом поражения укорочения и притупления перкуторного звука может не быть. Более того, над очагом поражения можно определить коробочный оттенок легечного звука, что связано с наличием кашля при пневмонии и некоторой пневматизацией легких. При аускультации над очагом поражения выслушивается жесткое дыхание с удлиненным выдохом, а хрипы в первые дни заболевания отсутствуют. Характерно лишь ослабление основного дыхательного шума. Именно поэтому существует высказывание, что у детей раннего возраста пневмонию “лучше видно, чем слышно” –видны симптомы интоксикации, одышки, дыхательной недостаточности без характерных для пневмонии изменений при перкуссии и аускультации. Диагноз пневмонии должен быть подтвержден рентгенологически по наличию очагов уплотнения, инфильтрации легочной ткани. При очаговой пневмонии участки инфильтрации негомогенные, имеют нечеткие контуры. При сегментарной пневмонии инфильтрация совпадает с контурами сегмента и имеет четкие контуры. 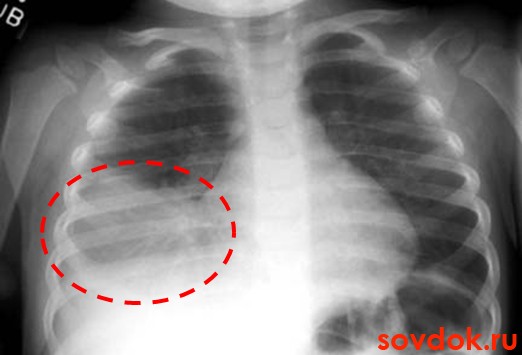 Крупозная пневмония (Pneumoniacrouposa) – воспаление доли легкого. Рассматривается как результат гиперергической реакции макроорганизма, который ранее был сенсибилизирован к микроорганизму (чаще пневмококку). Крупозная пневмония отличается воспалением, имеющим циклическое течение с фазами прилива, красного, затем белого опеченения и разрешения. Часто в процесс воспаления вовлекается плевра.  В начальной стадии (прилива) значительно выражены симптомы общей интоксикации, одышка смешанного характера, дыхательная недостаточность. Кашель в начале болезни сухой, а через 1—2 дня появляется кровянистая («ржавая») мокрота. При осмотре нередко отмечается румянец на стороне воспаления, герпетические высыпания на губах, отставание пораженной половины грудной клетки в акте дыхания. При перкуссии над очагом поражения определяется укороченный тимпанит, так как в альвеолах имеются одновременно и воздух, и жидкость (экссудат). При аускультации дыхание жесткое с удлиненным выдохом, характерно наличие крепитации (crepitatioindux). В стадии опечененияальвеолы заполняются экссудатом и свернувшимся фибрином, в результате чего легкое уплотняется. С этого момента нарастает тупость над пораженным участком легких, а при аускультации выслушивается бронхиальное дыхание. В стадии разрешения экссудат постепенно рассасывается и в альвеолах появляется воздух. При перкуссии над очагом поражения снова определяется укороченный тимпанит. При аускультации дыхание жесткое с удлиненным выдохом, опять выслушивается крепитация (crepitatio redux). При рентгенографии определяется гомогенное затемнение целой доли легкого с четкими контурами. БронхиолитБронхиолит(bronchiolitis;анат. bronchiolus – бронхиола + itis – воспаление) –воспаление бронхиол, как правило двустороннее и дифффузное.  Чаще наблюдается у детей раннего возраста. Выражены симптомы общей интоксикации, одышка экспираторная или смешанная, дыхательная недостаточность. При перкуссии отмечается коробочный звук. При аускультации дыхание жесткое с удлиненным выдохом, выслушиваются сухие свистящие, мелкопузырчатые или крепитирующие хрипы с ебеих сторон. На рентгенограмме грудной клетки наблюдается усиление сосудистого рисунка, повышение прозрачности легких за счет обтурационной эмфиземы, усиление рисунка бронхов без очагов инфильтрации. 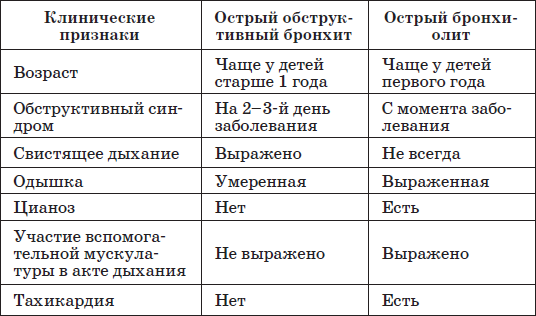 Конец формы Конец формы Начало формы Конец формы одка хранения данных Скачать мобПлевритПлеврит(pleuritis; от греч. pleura – бок + itis – воспаление) – воспаление плевры, чаще всего осложняющее течение каких-то других заболеваний, в частности, и чаще всего – пневмоний. В таких случаях речь идет о плевропневмонии. Различают плевриты сухие (слипчивые) и экссудативные. 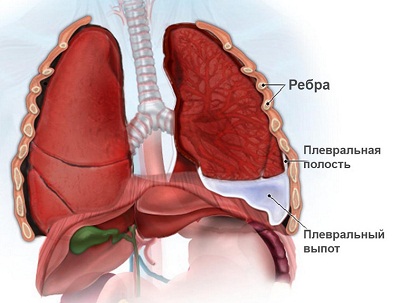 Сухой, или фибринозный, плеврит. Основной симптом – боль в боку, усиливающаяся при вдохе, кашле. Ребенок лежит на пораженной стороне,так как при этом уменьшается экскурсия легкого и болевые ощущения. Заметно ограничение дыхательной подвижности соответствующей половины грудной клетки. При неизмененном перкуторном звуке может выслушиваться ослабленное дыхание вследствие щажения больным пораженной стороны. Наиболее характерный симптом сухого плеврита – шум трения плевры. Температура тела чаще субфебрильная, могут быть озноб, ночной пот, слабость. При рентгенографии определяется утолщение листков плевры. 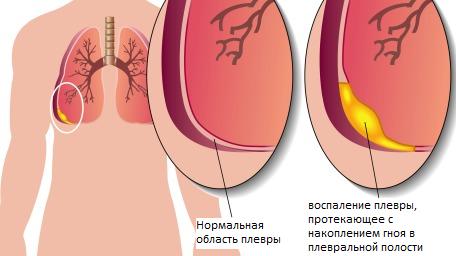 Выпотной, или экссудативный, плеврит. В начале плевральной экссудации отмечаются боль в боку, ограничение дыхательной подвижности пораженной стороны грудной клетки, шум трения плевры. Часто возникает сухой мучительный кашель рефлекторной природы. По мере накопления выпота боль в боку исчезает, появляются ощущения тяжести, нарастающая одышка, умеренный цианоз, некоторое выбухание пораженной стороны, сглаживание межреберных промежутков. Выражены симптомы общей интоксикации. Голосовое дрожание ослаблено. Перкуторно над экссудатом выявляется тупой звук. При аускультации дыхание над очагом поражения не выслушивается или значительно ослаблено. Выше очага поражения определяется тимпанический оттенок перкуторного звука, бронхиальный оттенок дыхания. При экссудативном плеврите, если жидкость (1) не заполняет всего плеврального пространства, можно определить линию Эллиса–Дамуазо–Соколова – верхняя граница тупости с высшей точкой на заднеаксиллярной линии. Отсюда она идет внутрь и вниз. Линия соответствует максимальному уровню стояния жидкости, при этом происходит смещение легких к корню выпотом. 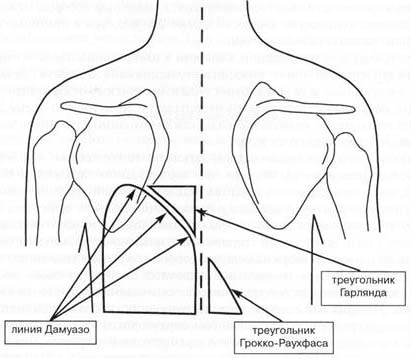 На пораженной стороне при экссудативном плеврите можно определить укороченный тимпанит, располагающийся в виде треугольника над экссудатом – треугольник Гарлянда – 3. Он соответствует расположению поджатого легкого. Его границами служат: гипотенузой – линия Эллиса–Дамуазо–Соколова – 2, катетами – позвоночник и линия, опущенная из верхней точки линии Эллиса–Дамуазо–Соколова на позвоночник. Сзади на здоровой стороне вследствие смещения средостения образуется участок притупления перкуторного звука, имеющий форму прямоугольного треугольника. Это так называемый треугольник Грокко–Раухфуса – 4. Один его катет составляет линия позвоночника, второй – нижний край здорового легкого, гипотенузой является продолжение линии Эллиса–Дамуазо–Соколова на здоровую сторону. Достоверным признаком диагностики плеврита является рентгенография органов грудной клетки: классические признаки выпотного плеврита – гомогенное затемнение легочной ткани с косым верхним уровнем жидкости. Этиология плеврита уточняется при проведении плевральной пункции. 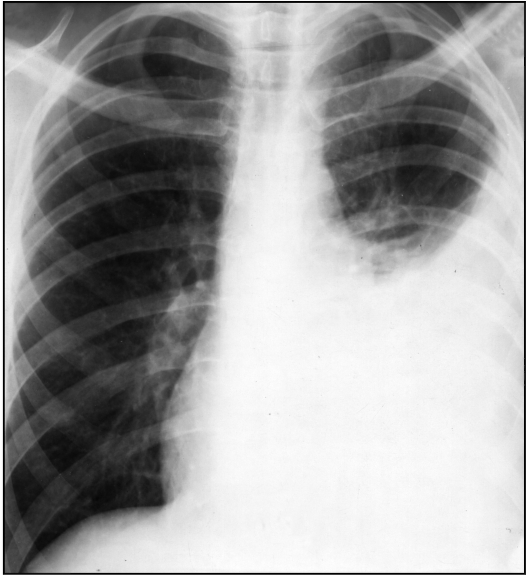 Исследование плевральной жидкости. Жидкость в плевральной полости может быть воспалительной (экссудат) и невоспалительной (транссудат).  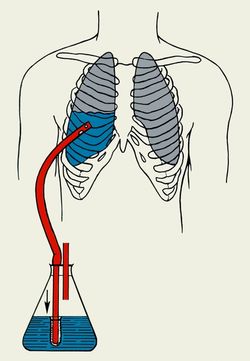 Экссудат при плевритах может быть серозным, серозно-фибринозным, фибринозным, гнойным или геморрагическим. Для экссудата характерны удельный вес более 1015, содержание белка более 2–3% и положительная реакция Ривальта (помутнение жидкости при добавлении слабого раствора уксусной кислоты). Цитологически в экссудате находят нейтрофилы при острых инфекциях, лимфоциты при туберкулезе. Их число обычно превышает 2000 в 1 мм. При фибринозном плеврите экссудат густой, и его можно извлечь из плевральной полости. В транссудате белка меньше 30 г/л, а число лейкоцитов меньше 2000 в 1 мм3, преобладают мононуклеары. Уход и наблюдение за детьми с заболеваниями органов дыханияЗаболевания органов дыхания занимают первое место среди всех болезней, встречающихся в детском возрасте. При поступлении в больницу детей с заболеваниями органов дыхания помещают в светлые, просторные и хорошо проветриваемые палаты. Температура воздуха в этих помещениях должна быть 18—20 ºС, без резких колебаний. Не допускаются сквозняки. Проветривать палаты и боксы необходимо не менее 5—6 раз в день в зимний период, а в другое время года значительно чаще. Влажная уборка в палатах и боксах проводится ежедневно. Для облегчения дыхания приподнимают головной конец кровати или под спину ребенка подкладывают подушку. При попадании инородного тела в носовой ход и дыхательные пути медицинский персонал должен быстро оказать квалифицированную помощь, так как малейшее промедление может привести к полной их закупорке и развитию асфиксии. 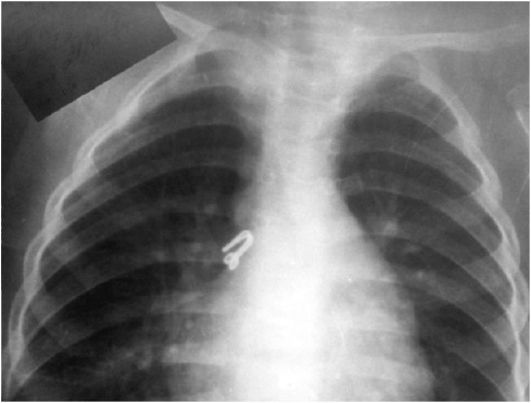 При попадании инородного тела в дыхательные пути ребенка грудного возраста следует перевернуть его вниз головой (рис. а). Ребенка более старшего возраста, если при кашле инородный предмет не удается удалить, медицинская сестра укладывает животом на согнутое колено, низко опускает голову ребенка и постукивает рукой по спине. При отсутствии эффекта ребенка следует срочно направить в реанимационное отделение для бронхоскопии. 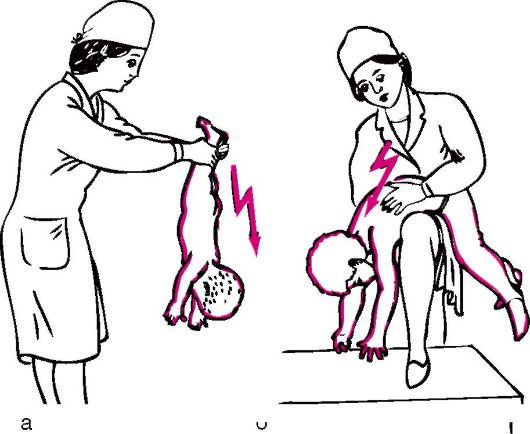 Удаление инородного тела из дыхательных путей: слева — у детей грудного возраста; справа — у более старших детей Искусственная вентиляция легких (ИВЛ) используется для поддержания газообмена в организме. Для проведения этой процедуры ребенка необходимо уложить на спину с откинутой назад головой, чтобы улучшить проходимость дыхательных путей; расстегнуть одежду, стесняющую грудную клетку. Если в полости ротоглотки имеются рвотные массы или слизь, то их удаляют механически (пальцем, салфеткой) или при помощи электроотсоса. 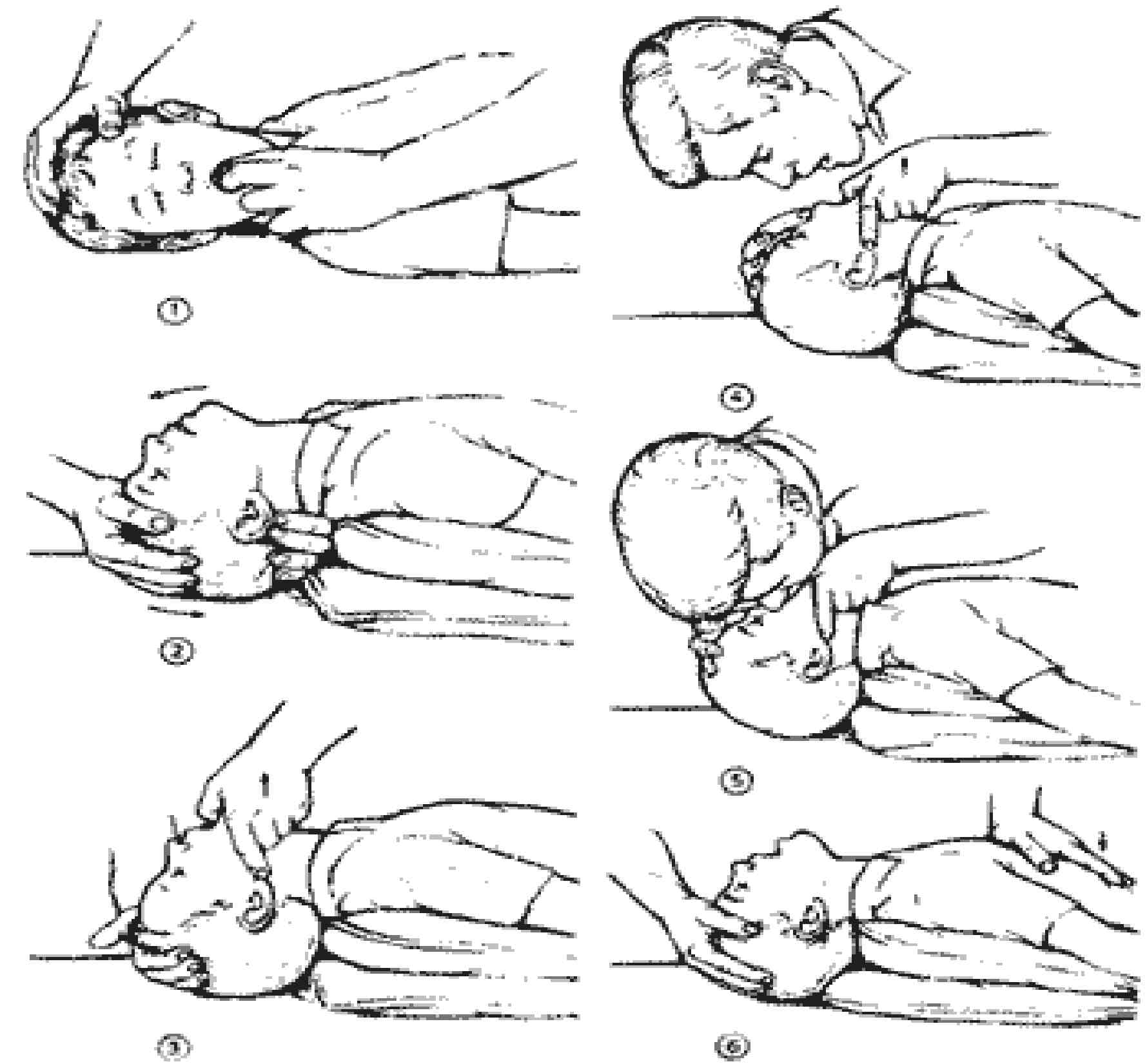 Для обеспечения свободной проходимости дыхательных путей голову больного максимально запрокидывают кзади, при необходимости фиксируют язык. Одну руку подкладьвают под шею, вторую кладут на лоб и проводят ИВЛ способом «изо рта в рот» или «изо рта в нос». 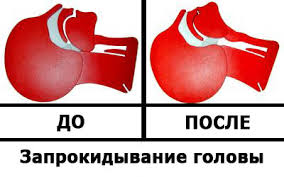 При ИВЛ первым способом проводящий манипуляцию делает глубокий вдох, плотно прижимает свой рот ко рту ребенка и вдувает воздух, при этом нос зажимают I и II пальцами. Выдох происходит пассивно вследствие эластического строения грудной клетки ребенка. При способе «изо рта в нос» воздух вдувают через носовые ходы. При обоих способах вдыхать через рот и нос надо через платок или марлю. 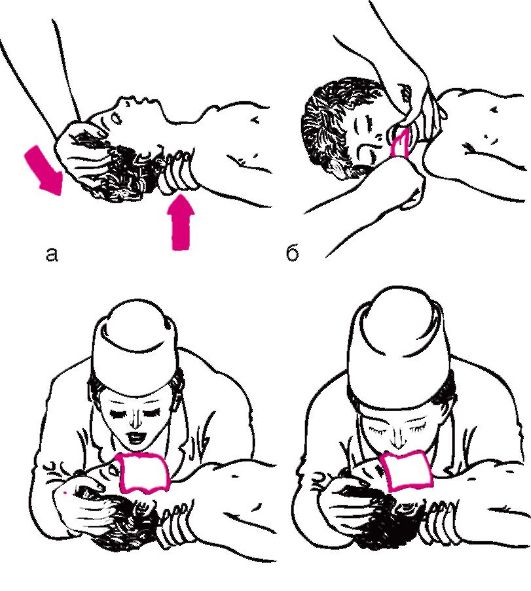 Частота ИВЛ должна быть не менее 40 вдуваний в минуту у новорожденных и 20 – у детей старшего возраста. Критериями эффективности ИВЛ являются движения (экскурсии) грудной клетки при вдохе, «дыхательный» шум при выдохе, исчезновение синюшности и мраморности кожных покровов. Строение сердечно-сосудистой системыСердечно-сосудистая система включает сердце, кровеносные и лимфатические сосуды. Она обеспечивает распространение по организму крови и лимфы. К общим функциям всех элементов сердечно-сосудистой системы можно отнести: ·трофическую функцию - снабжение тканей питательными веществами; ·дыхательную функцию - снабжение тканей кислородом; ·экскреторную функцию - удаление продуктов обмена из тканей; ·регуляторную функцию - перенос гормонов, выработка биологически активных веществ, регуляция кровоснабжения, участие в воспалительных реакциях. Особенности строения отдельных элементов сердечно-сосудистой системы определяются их функциональным значением. Сердце играет роль мышечного насоса, обеспечивающего ритмическое поступление крови в систему сосудов. Это достигается мощным развитием специальной сердечной мускулатуры и наличием особых клеток - водителей ритма. Крупные артерии вблизи сердца растягиваются при поступлении порции крови из сердца и возвращаются к прежним размерам, выбрасывая кровь в дальнейшие участки сосудистого русла. Благодаря этому кровоток остается непрерывным. Эта функция обеспечивается мощным развитием эластических элементов в стенке таких сосудов. Средние и мелкие артерии приносят кровь к различным органам и их частям, регулируя кровоток в зависимости от функционального состояния этих органов. Это обеспечивается развитыми мышечными элементами в стенке таких артерий. В связи с тем, что кровь в артериях течет под большим давлением, их стенка имеет большую толщину и содержит развитые эластические элементы. Артериолы - самые мелкие артерии. В артериолах происходит резкий перепад давления - от высокого в артериях до низкого в капиллярах. Это обусловлено значительным количеством этих сосудов, их узким просветом и наличием мышечных элементов в стенке. Общее давление в артериальной системе определяется в значительной степени тонусом именно артериол. Капилляры осуществляют двусторонний обмен веществ между кровью и тканями, что достигается благодаря их огромной общей поверхности и тонкой стенке. Венулы собирают из капилляров кровь, которая движется под низким давлением. Их стенки тонкие, что также способствует обмену веществ и облегчает миграцию клеток из крови в ткани. Вены обеспечивают возврат крови к сердцу. Они характеризуются широким просветом, тонкой стенкой со слабым развитием эластических и мышечных элементов. В венах имеются клапаны, препятствующие обратному току крови. Эмбриогенез сердечно-сосудистой системы·В конце 2 недели: в мезодерме появляются скопления клеток, образующие кровяные островки, в дальнейшем - формирование первичных сосудов; ·С 3 недели из 2-х трубок образуется первичное сердце (внутренний слой - эндокард, наружный - эпикард), каудальный конец образует венозный синус, суженый конец дает начало артериальному стволу, средняя часть трубки расширяется - будущий желудочек; на 3 нед - поворот сердца вокруг оси, близкой к фронтальной; каудальнее желудочка образуется предсердие, между желудочком и предсердием трубка суживается - в будущем атриовентрикулярное отверстие; · Середина 4 недели - 2-х камерное сердце; формирование проводящей системы. ·Конец 4 недели - разделение предсердий, формирование межпредсердной перегородки - сердце становится 3-х камерным; предсердная перегородка имеет овальное отверстие, с левой стороны отверстия - клапан, сброс крови с права на лево; ·5 неделя - развитие межжелудочковой перегородки; ·Конец 7-8 недель - 4-х камерное; Развитие сердца начинается у эмбриона с 3-й недели внутриутробного развития. Сначала сердце однокамерное, потом оно делится на две камеры - предсердие и желудочек, из которых в дальнейшем формируются правое и левое предсердие и правый и левый желудочки. Нарушение нормального процесса эмбриогенеза сердца приводит к формированию врожденных пороков сердца. Кровообращение плода и новорожденногоКровообращение плода имеет определенные особенности(Рис.). 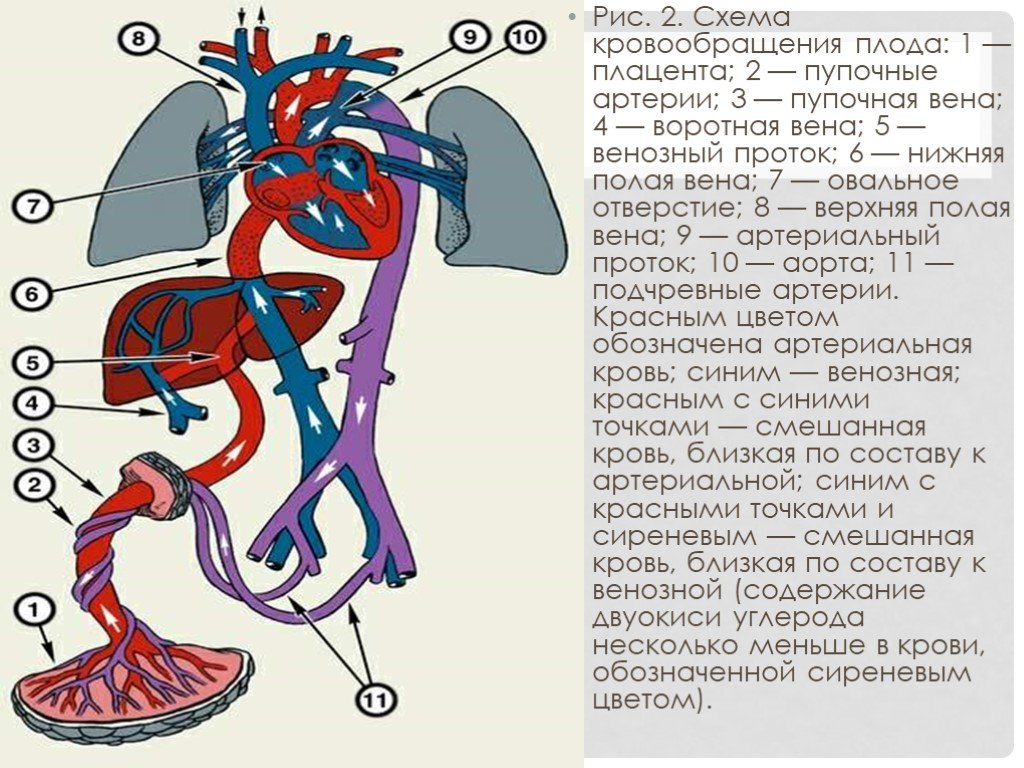 Рисунок. Схема кровообращения плода: 1 -- плацента; 2 -- пупочные артерии; 3 -- пупочная вена; 4 -- воротная вена; 5 -- венозный проток; 6 -- нижняя полая вена; 7 -- овальное отверстие; 8 -- верхняя полая вена; 9 -- артериальный проток; 10 -- аорта; 11 -- подчревные артерии. Кислород из атмосферного воздуха проникает сначала в кровь матери через легкие, где газообмен происходит первый раз. Второй раз газообмен и происходит в плаценте. Во внутриутробном периоде дыхание плода осуществляется через плаценту - плацентарное дыхание. При этом кровь плода и кровь матери не смешиваются. Через плаценту плод получает питательные вещества и удаляет шлаки. От плаценты кровь поступает к плоду через пупочную вену. Как мы знаем, вены - это сосуды, приносящие кровь. В данном случае по пупочной вене течет не венозная, а артериальная кровь- это единственное исключение из правил. В организме плода от пупочной вены отходят сосуды (венозные капилляры печени), питающие печень, которая получает наиболее богатую кислородом и питательными веществами кровь. Основная часть крови из пупочной вены через венозный - Аранциев - поток(G.C. Aranzi, 1530--1589, итал. анатом и хирург) попадает в нижнюю полую вену. Здесь артериальная кровь смешивается с венозной кровью нижней полой вены - первое смешивание. Затем смешанная кровь попадает в правое предсердие и, практически не смешиваясь с кровью, поступающей из верхней полой вены, попадает в левое предсердие через открытое овальное отверстие (окно) между предсердиями. Препятствует смешиванию крови в правом предсердии заслонка нижней полой вены. Далее смешанная кровь поступает в левый желудочек и аорту. От аорты отходят венечные артерии, питающие сердце. В восходящей части аорты отходят плечеголовной ствол, подключичные и сонные артерии. Головной мозг и верхние конечности получают достаточно оксигенированную и богатую питательными веществами кровь. В нисходящей части аорты расположено второе соединение (коммуникация) между большим и малым кругами кровообращения - артериальный - Боталлов - проток(L. Botallo, 1530-1600, итал. хирург и анатом), который соединяет аорту и легочную артерию. Здесь происходит сброс крови из легочной артерии (кровь из верхней полой вены - правое предсердие - правый желудочек) в аорту - второе смешивание крови. Внутренние органы (кроме печени и сердца) и нижние конечности получают наименее оксигенированную кровь с низким содержанием питательных веществ. Поэтому нижняя часть туловища и ноги развиты у новорожденного ребенка в меньшей степени. От общих подвздошных артерий отходят пупочные артерии, по которым течет венозная кровь к плаценте. Между большим и малым кругами кровообращения имеются два анастомоза (соединения) - венозный (Аранциев) проток и артериальный (Боталлов) проток. По этом анастомозам кровь сбрасывается по градиенту давления из малого круга кровообращения в большой. Так как во внутриутробном периоде легкие плода не функционируют, они находятся в спавшемся состоянии, в том числе и сосуды малого круга кровообращения. Поэтому сопротивление току крови в этих сосудах большое и давление крови в малом круге кровообращения выше, чем в большом. После рождения ребенок начинает дышать, с первыми вдохами легкие расправляются, сопротивление сосудов малого круга кровообращения снижается, давление крови в кругах кровообращения выравнивается. Поэтому сброса крови уже не происходит, анастомозы между кругами кровообращения закрываются сначала функционально, а затем и анатомически. Из пупочной вены образуется круглая связка печени, из венозного (Аранциева) протока - венозная связка, из артериального (Боталлова) протока - артериальная связка, из пупочных артерий - медиальные пупочные связки. Овальное отверстие зарастает и превращается в овальную ямку. Анатомически артериальный (Боталлов) проток закрывается к 2 месяцам жизни, овальное окно - к 5-7 месяцу жизни. Если закрытия этих анастомозов не происходит, формируется порок сердца. Сердце у новорожденного занимает достаточно большой объем грудной клетки, и более высокое положение, чем у взрослых, что связано с высоким стоянием диафрагмы. Желудочки развиты недостаточно по отношению к предсердяиям, толщина стенок левого и правого желудочков одинаковая - соотношение 1:1 (в 5 лет - 1:2,5, в 14 лет - 1:2,75). Миокард у новорожденных имеет признаки эмбрионального строения: мышечные волокна тонкие, плохо разделены, имеют большое количество овальных ядер, исчерченность отсутствует. Соединительная ткань миокарда выражена слабо, эластических волокон практически нет. Миокард имеет очень хорошее кровоснабжение с хорошо развитой сосудистой сетью. Нервная регуляция сердца несовершенна, что обуславливает достаточно частые дисфункции в виде эмбриокардии, экстрасистолии, дыхательной аритмии. С возрастом появляется исчерченность миофибрилл, интенсивно развивается соединительная ткань, мышечные волокна утолщаются, и к началу полового созревания развитие миокарда, как правило, заканчивается. Артерии у детей относительно шире, чем у взрослых. Их просвет даже больше, чем просвет вен. Но, так как вены растут быстрее, чем артерии, к 15 годам просвет вен становится вдвое больше, чем артерий. Развитие сосудов в основном заканчивается к 12 годам. План обследования сердечно-сосудистой системыІ. Жалобы. -боль в области сердца (локализация, характер, иррадиация, время появления, связь с физической или (и) эмоциональной нагрузкой); -ощущение "перебоев" в работе сердца, сердцебиений (интенсивность, длительность, частота, условия возникновения); -одышка (условия появления,- в покое или при физической нагрузке, затруднен вдох или (и) выдох); -бледность, цианоз кожи (локализация, распространенность, условия появления); -наличие отеков (локализация, время появления в течение суток); -наличие высыпаний (аннулярная эритема, ревматические узелки, сыпь в виде бабочки на лице); -боль и припухлость в области суставов (локализация, симметричность, выраженность, длительность); -ограничение или затруднение движений в суставах (локализация, время появления в течение суток, длительность); -отставание в физическом развитии; -частые простудные заболевания, пневмонии; -наличие приступов с потерей сознания, цианозом, одышкой, судорогами; ІІ. Объективное исследование. 1.Осмотр: -оценка физического развития; -пропорциональность развития верхней и нижней половин тела; -осмотр кожи: Øцвет (при наличии бледности, цианоза, мраморного рисунка - указать локализацию, распространенность, условия возникновения); Øналичие высыпаний (аннулярная эритема, ревматические узелки, симптом «бабочки» на лице); Øвыраженность венозной сети на голове, груди, животе, конечностях; -осмотр пальцев рук (наличие «барабанных палочек», «часовых стекол»); -наличие одышки (затруднен вдох, выдох, участие вспомогательной мускулатуры, условия появления, - в покое или при физической нагрузке); -пульсация сосудов шеи (артериальная, венозная); -симметричность грудной клетки, наличие «сердечного горба»; -наличие сердечной пульсации, пульсации основания сердца; -наличие эпигастральной пульсации (желудочковая или аортальная); -верхушечный толчок: Øлокализация (по межреберьям и линиям); Øплощадь (в квадратных сантиметрах); -наличие отеков (локализация, распространенность). 2.Пальпация: -сердечный толчок (наличие, локализация, распространенность); -верхушечный толчок (локализация, распространенность, резистентность, высота); -систолическое или диастолическое дрожание (наличие, локализация, распространенность); -пульсация периферических артерий (симметричность, частота, ритм, наполнение, напряжение, форма, величина): Øлучевые артерии; Øсонные артерии; Øбедренные артерии; Øартерии тыла стопы; -исследование венозной пульсации (на яремных венах); -наличие отеков (на нижних конечностях, лице; у детей грудного возраста - в области грудины, живота, поясницы, крестца, мошонки у мальчиков); -пальпация печени (размеры, болезненность, консистенция); -пульсация сосудов кожи спины (ниже углов лопаток). 3.Перкуссия: -границы относительной тупости сердца (правая, верхняя, левая); -границы абсолютной тупости сердца (правая, верхняя, левая); -ширина сосудистого пучка (симптом чаши Философова); -поперечник относительной и абсолютной тупости сердца (в см). 4.Аускультация. А.Аускультация сердца - проводится в вертикальном положении ребенка, лежа на спине. При наличии аускультативных изменений - лежа на левом боку, у детей школьного возраста - на высоте вдоха, на высоте выдоха, после умеренной физической нагрузки (пробы по Шалкову №№ 1 - 6). При выслушивании 5 стандартных точек, всей области сердца, левой подмышечной, подлопаточной, межлопаточной областей необходимо охарактеризовать: -частота сердечных сокращений; -ритмичность тонов; -количество тонов; -сила (громкость) I и II тона в каждой точке; -наличие расщепления, раздвоения I или (и) II тона (в каких точках, каком положении ребенка); -при наличии патологических шумов дать им характеристику: Øсистолический или (и) диастолический; Øсила, продолжительность, тембр, характер (нарастающий или ослабевающий); Øраспространенность и места наилучшего выслушивания; Øиррадиация за пределы сердца - в левую подмышечную, подлопаточную, межлопаточную области, в область сосудов шеи; Øзависимость от положения тела; Øдинамика после физической нагрузки; -шум трения перикарда (наличие, локализация, распространенность). Б. Аускультация сосудов(при наличии патологических шумов указать локализацию, интенсивность, характер): -артерии (аорта, сонные артерии, подключичные артерии, бедренные артерии); -яремные вены. В. Измерение артериального давления(систолического и диастолического): - на руках (слева и справа); - на ногах (слева и справа). 5.Проведение функциональных проб: -клино-ортостатическая (Мартине); -ортостатическая (Шеллонга); -дифференцированные пробы по Шалкову; -пробы с задержкой дыхания на вдохе ( Штанге ) и на выдохе (Генча). Особенности клинического обследования сердечно-сосудистой системы. Анамнез.Анамнез. Наиболее характерными жалобами детей с заболеваниями сердца являются слабость, быстрая утомляемость при физической нагрузке (при ходьбе, играх, езде на велосипеде, при подъеме по лестнице и т.д.). Обычно ребенок просит, чтобы его взяли на руки, прекращает игру. Грудной ребенок быстро перестает сосать грудь, тяжело и часто дышит, затем снова берет грудь и после нескольких сосательных движений опять оставляет ее. Одышка, утомляемость, изменение аппетита, похудание и замедление роста - наиболее типичные признаки недостаточности кровообращения у детей. Характерны повторные и длительные бронхолегочные заболевания, связанные с переполнением малого круга кровообращения, которое отмечается при многих врожденных пороках сердца. При нарушении коронарного кровообращения ребенок внезапно начинает кричать, беспокоиться, но через короткое время затихает и длительно остается вялым и бледным. Дети с нарушениями ритма сердца при поражении проводящей системы могут внезапно терять сознание, переставать дышать, но через несколько секунд самостоятельно или когда их берут на руки они снова приходят в сознание. В период приступа пароксизмальной тахикардии ребенок обычно не теряет сознание, но становится беспокойным, у него появляется одышка, иногда рвота, кожа покрывается холодным потом. Дети старшего возраста могут жаловаться на боли в области сердца.Эти боли чаще обусловлены изменением сосудистого тонуса (гипотензией или гипертензией) и обычно не носят острого характера и такой степени выраженности, как у взрослых. Нередко сопутствующими жалобами являются головные боли, которые связывают с переутомлением в школе или с наличием конфликтной ситуации в семье или детском коллективе. Реже боли в сердце возникают при воспалительных поражениях самого сердца, его оболочек или сосудов. Нередким поводом для обращения к врачу является упоминание о случайно обнаруженных шумах в области сердца. При этом также могут упоминаться бледность или цианотическая окраска кожи, но чаще в качестве дополнительных, а не основных причин обращения. Необходимо: - установить сроки возникновения симптомов, вызывающих тревогу родителей; - оценить уровень физического развития ребенка, что необходимо для решения вопроса о врожденном или приобретенном характере болезни; - важно уточнить обстоятельства, сопутствующие появлению жалоб или болезни (ангина, респираторно-вирусное заболевание, профилактические прививки, неадекватная физическая нагрузка при спортивных тренировках и соревнованиях). Если ребенок когда-то проходил обследование по поводу заболевания сердца и сосудов, то, кроме выписок из историй болезни и справок, необходимо проанализировать всю имеющуюся на руках у родителей документацию: результаты анализов, электрокардиограммы и т.д. Часто только констатация прогрессирования ранее имевшихся изменений является основой для уточнения диагноза и необходимого лечения. Выясняется наличие заболеваний сердечно-сосудистой системы у родственников и других детей в семье, причины смерти родственников. Особенности клинического обследования сердечно-сосудистой системы. Осмотр.Осмотр. Общий осмотр начинают с оценки состояния сознания, позы ребенка в постели, его реакции на врача. Большое значение имеет оценка физического развития. Отставание в росте всегда свидетельствует о большой давности заболевания, хронических нарушениях гемодинамики и трофики тканей. Констатация диспропорции развития верхней и нижней половин тела, особенно «атлетический» плечевой пояс при отстающих в росте нижних конечностях и слаборазвитом тазе, может навести на предположение об аномалиях строения аорты (коарктация). У детей с заболеваниями сердца могут возникнуть разнообразные деформации грудной клетки в виде выбухания в области сердца.Если «сердечный горб» расположен парастернально, то это больше указывает на увеличение правых отделов сердца. При более латеральном расположении это свидетельствует об увеличении левых отделов сердца.Увеличение переднезаднего размера грудной клетки и выбухание вперед верхней трети грудины сопутствуют гиперволемии малого круга кровообращения. При осмотре грудной клетки следует обращать внимание на частоту и ритмичность дыхания, наличие межреберных втяжений. Недостаточности кровообращения свойственна цианотическая окраска дистальных отделов конечностей: ладоней, стоп, кончиков пальцев. При этом кожа имеет мраморный оттенок и всегда холодная, липкая на ощупь. Цианоз имеет голубой оттенок и может быть разлитым при врожденных пороках, сопровождающихся декстрапозицией аорты, фиолетовый - при полной транспозиции сосудов. Резко выраженная бледность кожи отмечается при недостаточности клапанов, но особенно характерна бледность кожи для стенозов. При стенозе митрального клапана отмечается сочетание бледности с лилово-малиновым «румянцем» на щеках (faciesmitralis). Приобретенные или врожденные пороки с нарушением функции трехстворчатого клапана могут сопровождаться появлением легкой иктеричности кожи. При общем осмотре выявляются и отеки. У детей старшего возраста они располагаются на стопах и голенях. У детей, находящихся в постели, отеки также отмечаются на крестце и в поясничной области. У грудных - отеки мошонки и лица, а также накопление жидкости в полостях тела - брюшной (асцит) и плевральных (гидроторакс). При осмотре обращается внимание, в частности, на пульсацию сосудов шеи. При этом нужно определить пульсирует артерия или вена. Сонная артерия расположена кнаружи (впереди) от грудиноключичнососцевидной мышцы, а яремная вена - сзади. При прижатии пульсирующего сосуда пульсация может сохраняться выше места прижатия (сонная артерия) или снизу места прижатия (яремная вена). У здоровых худых детей дошкольного возраста может быть видна незначительная пульсация сонных артерий, особенно в горизонтальном положении. Набухание и пульсация шейных вен у детей наблюдаются только при патологиии отражают застой, возникающий при сдавлении верхней полой вены, ее облитерации или тромбировании. Аналогичный застой может возникнуть и при внутрисердечном препятствии для оттока крови из правого предсердия, например, при стенозе или недоразвитии венозного отверстия, недоразвитии самого предсердия, его переполнении кровью вследствие патологического сброса. Пульсация шейных вен наблюдается при недостаточности трикуспидального клапана. При осмотре эпигастральной области также может определяться незначительная пульсация, которая может быть за счет правого желудочка или за счет брюшной аорты. С целью дифференцирования просим ребенка сделать глубокий вдох и задержать дыхание. Если пульсация усиливается - это правожелудочковая пульсация (сердце смещается вниз), если пульсация ослабевает - это пульсация брюшной аорты. Верхушечный толчок следует отличать от сердечного. Верхушечный толчок - это колебание грудной стенки в месте непосредственного прилежания миокарда. Сердечный толчок - это более обширное колебание сердечной области. У здоровых детей раннего возраста верхушечный толчок определяется в 4 межреберье кнутри от среднеключичной линии, у детей более старшего возраста - в 5 межреберье. Площадь верхушечного толчка в норме до 1 см2 и верхушечный толчок должен определяться только в одном межреберье. В норме у некоторых здоровых детей вследствие узости межреберных промежутков и избыточного развития подкожного жирового слоя верхушечный толчок не просматривается. Выраженная пульсация верхушечного толчка при отсутствии его смещения вниз указывает на усиление деятельности левого желудочка и возможную его гипертрофию. Смещение верхушечного толчка вниз - в пятом, шестом и даже седьмом межреберье - наблюдается при увеличении левого желудочка. Обычно при этом наблюдается и смещение толчка кнаружи. Смещение верхушечного толчка отражает обычно общее смещение сердца в сторону вследствие изменения состояния органов грудной клетки при пневмотораксе или вследствие расширения сердца влево. Сердечный толчокв норме обычно не определяется. Он выявляется по пульсации только при патологии. При значительной гипертрофии и дилатации правого желудочка сердца появляется пульсация в области эпигастрия (эпигастральная пульсация). Пульсация основания сердца слева от грудины создается расширенной и переполненной легочной артерией, а справа - аортой. Эти виды пульсации возникают только при некоторых врожденных пороках сердца, создающих переполнение и расширение сосудов. Особенности клинического обследования сердечно-сосудистой системы. Пальпация.Пальпация дополняет и уточняет данные, полученные при осмотре. При наложении ладони на левую половину грудной клетки у основания грудины пальцами, вытянутыми вдоль межреберий к аксиллярной области, удается ориентировочно определить положение верхушечного толчка, наличие или отсутствие сердечного толчка и дрожания над митральным клапаном. Затем ладонь накладывают параллельно грудине слева. При этом уточняется сила и распространенность сердечного толчка, наличие толчка основания сердца и сердечного дрожания над проекцией клапанов легочной артерии. Перемещение ладони на грудину и правую половину грудной клетки у грудины помогает уточнить наличие аортального толчка, толчка основания сердца и сердечного дрожания над проекцией аорты. Затем проводят пальпацию верхушечного толчка сердца кончиками двух-трех согнутых пальцев правой руки в межреберьях, где предварительно определен верхушечный толчок. Пальпация верхушечного толчка позволяет, кроме его локализации, оценить распространенность (локализованный или разлитой). Разлитым толчком у детей раннего возраста следует считать толчок, пальпируемый в двух и более межреберьях. Описывают высоту, силу верхушечного толчка и у старших детей его резистентность. Необходимо помнить, что локализация верхушечного толчка может меняться с изменением положения ребенка - лежа на спине, на боку, сидя, стоя. Нужно помнить, что увеличение высоты толчка нередко сопутствует возбужденному состоянию ребенка и может сочетаться с учащением сердечных сокращений. Кроме того, изменение высоты и силы толчка зависит от развития подкожного жирового слоя и мышц грудной клетки. Появление сильного сердечного толчка при увеличении и гипертрофии правого желудочка и сердца у детей может приводить к стиранию границы сердечного и верхушечного толчков. Для пульсации эпигастральной области сердечного происхождения характерно ее направление сверху вниз (из-под мечевидного отростка) и заметное усиление при глубоком вдохе. При аортальном генезе пульсации толчка максимальная ее выраженность находится ниже, вдох приводит к ее ослаблению, а направление пульсации - от позвоночника на брюшную стенку. В этом месте может определяться и пульсация печени. Она может быть передаточной, отражая просто небольшие механические перемещения сердца при сокращении. Ее выявляют только у детей старше 3 лет, а в правых отделах печени она может не отмечаться. Более важна пульсация печени, характеризующая наличие венного пульса, т.е. ритмические изменения кровенаполнения печени при недостаточности трикуспидального клапана. Венный пульс печени, как правило, сочетается с положительным венным пульсом, определяемым на венах шеи. Надавливание на печень в этих случаях приводит к заметному увеличению набухания шейных вен ребенка. Диагностическое значение имеет определение симптома «кошачьего мурлыканья», определяемого ладонной или пальцевой пальпацией. Оно может быть систолическим или диастолическим. Систолическое дрожание совпадает с толчком, диастолическое определяется в интервале между сокращениями. Сердечное дрожание над областью второго межреберья, справа от грудины, характерно для стеноза аорты, слева от грудины - для открытого артериального протока, и реже - клапанного стеноза легочной артерии, диастолическое дрожание у верхушки сердца - для митрального стеноза. Исследование пульса(от лат. pulsus - удар, толчок). Пальпация периферических артерий позволяет судить об особенностях их пульсации, и в некоторой степени - о состоянии стенок сосудов. Пальпаторно исследуют пульс на лучевой, височной, сонной, подколенной, задней большеберцовой, бедренной артериях, на артерии тыла стопы. Основные характеристики пульса определяются, как правило, по пульсу лучевой артерии. Пальпация лучевой артерии у детей, как и у взрослых, осуществляется на тыльной внутренней поверхности предплечья, над лучезапястным суставом, в ямке между шиловидным отростком лучевой кости и сухожилием внутренней лучевой мышцы. Руку ребенка берут так: большой палец врача охватывает тыл предплечья ребенка, а II и III пальцы накладывают на его внутреннюю поверхность. После этого II и III пальцы слегка сгибают, и подушечками нащупывают точку максимально выраженной пульсации сосуда. Пульс исследуют при расслабленных мышцах предплечья у лежащего или сидящего ребенка. Исследование пульса начинают со сравнения его характеристик на правой и левой руке ребенка и используют для этого одновременную пальпацию двумя руками исследующего. При одинаковых характеристиках пульса на правой и левой руке дальнейшее исследование проводят только на правой стороне. Пальпаторно определяются следующие 7 основных характеристик пульса. 1.Симметричность. Оцениваются характеристики пульса слева и справа. 2.Частота. Подсчитывается частота пульса за 1 минуту. В норме у новорожденных детей ЧСС составляет 140-160 в минуту, в 1 год - 130-135, в 5 лет - 100, в 10 лет - 80-85, старше 12 лет - 70-75 в минуту. 3.Ритмичность(пульс ритмичный - p. regularis и неритмичный - р. irregularis). Оценивается время между пульсовыми ударами. В норме Пульс ритмичный. У здоровых детей раннего возраста возможна дыхательная аритмия. 4.Наполнение. Оценивается двумя пальцами. Проводится прижатие артерии (Рис 4930), затем давление проксимального пальца прекращается (Рис 4931), а дистальный палец получает ощущение наполнения сосуда кровью. В норме пульс удовлетворительного наполнения. Возможен пульс полный (p. plenus) и пустой (p. vocuus). 5.Напряжение. Оценивается сила (врача), с которой нужно прижать артерию до прекращения пульсации. В норме пульс удовлетворительного напряжения. Возможен пульс твердый (p. durus)или мягкий (p. mollis). 6.Форма пульса. Оценивается скорость подъема и спуска пульсовой волны. В норме пульс обычной формы. Возможен пульс ускоренный (р. celer)или замедленный (р. tardus). 7.Величина пульса. Оценивается амплитуда колебания стенки сосуда. В норме пульс средней величины. Возможен пульс большой, или высокий (р. altus); малый (р. parvus); нитевидный - едва ощутимый(р. filiformis). Кроме того, можно оценить следующие характеристики пульса: - число колебаний сосудистой стенки (одно или два) на одно сокращение сердца (пульс монокротический - р. monocroticus и пульс дикротический - р. dicroticus); - уменьшение амплитуды и частоты пульса на выдохе (пульс парадоксальный - р. paradoxus). Аритмия пульса у детей чаще всего связана с дыханием; она максимально выражена в возрасте от 2 до 10-11 лет, позднее может исчезнуть. Учащение пульса чаще всего наблюдается при эмоциональном возбуждении, тогда же определяется и ускоренный характер пульса. Дикротический пульс пальпаторно может определяться при снижении тонуса сосудов, например, при инфекционных заболеваниях. У здоровых новорожденных иногда может отмечаться альтернирующий пульс, свидетельствующий о незавершенности процессов тканевой дифференцировки сердечной мышцы. В более поздних возрастных периодах альтернирующий пульс является признаком выраженного поражения мышцы левого желудочка сердца. Подсчет частоты пульса у детей при пальпации лучевой артерии может представлять определенные трудности в связи с высокой частотой сокращения сердца. В этих случаях целесообразно проводить такой подсчет, ориентируясь не на одиночную пульсацию, а на 2-3 пульсовых удара, и фиксируя число таких «двоек» или «троек» в интервале времени. Подсчет пульса проводят в течение 1 мин. Оценка частоты пульса. Пульс у детей очень лабилен, и более объективные данные о его частоте можно получить утром, до перехода ребенка в вертикальное положение, непосредственно после его пробуждения и обязательно натощак. Такой пульс можно условно назвать базальнымпульсом. На практике пульс чаще исследуют в момент обследования ребенка по поводу явных признаков его нездоровья. Однако и при этом необходимо выбирать момент, когда с ребенком установится контакт, его напряжение уменьшится, и он в течение 10-15 мин будет в состоянии физического покоя. Отклонения частоты пульса от возрастной нормы на 10-15% могут быть вариантами нормы. Учащение пульса при острых заболеваниях с повышением температуры тела также является вариантом нормальной реакции сердечно-сосудистой системы. На каждый градус повышения температуры тела пульс ребенка должен учащаться на 10-15 уд/мин. Большие же степени отклонений являются уже замедлением пульса (брадикардия) или его учащением (тахикардия). Пальпацию пульса височных артерий осуществляют кончиками фаланг II и III пальцев непосредственно в височных ямках; сонных артерий -очень мягким односторонним надавливанием на внутренний край грудиноключичнососцевидной мышцы на уровне перстневидного хряща гортани; бедренных артерий - на уровне середины паховой (пупартовой) связки у ребенка, лежащего на спине с бедром, повернутым кнаружи. Подколенную артерию пальпируют в глубине подколенной ямки, заднеберцовую - в мыщелковом желобке за внутренней лодыжкой, артерию тыла стопы - на границе дистальной и средней трети стопы. Пальпацию венного пульса проводят только на яремных венах - снаружи от грудиноключичнососцевидной мышцы. ильное приложение Особенности клинического обследования сердечно-сосудистой системы. Перкуссия.Перкуссия. Методика перкуссии сердца у детей старше 4 лет не отличается от таковой у взрослых. У детей более раннего возраста желательно использовать ее модификации. Так, для повышения точности исследований при небольшой грудной клетке целесообразноограничить поверхность пальца-плессиметра. Для этого при непосредственной перкуссии согнутыми пальцами следует использовать только один перкутирующий палец - указательный или средний. Перкутировать следует таким образом, что бы с грудной клеткой соприкасалось лишь закругление пальца, а не вся дистальная фаланга. Это достигается при расположении пальца приблизительно под углом 45 к поверхности перкуссии (грудной клетке) - Рис. 53. Если верхушечный толчок разлитой и пальпируется в двух межреберьях, ориентируемся на 4 межреберье у детей раннего возраста и на 5 межреберье у детей старшего возраста (Рис. 61). Затем следует подняться по данному межреберью косо вверх до передней подмышечной линии. Данное действие контролируется пальпаторно, то есть следует пропальпировать данное межреберье от верхушечного толчка до передней подмышечной линии (Рис. 62). Затем палец-плессиметр устанавливается по данному межреберью параллельно искомой границе (перпендикулярно ребрам). Перкуссия проводится от передней подмышечной линии строго по межреберью по направлению к грудине (Рис 63). Не следует во время перкуссии смещаться с межреберья на ребро, так как это может быть причиной изменения перкуторного звука. Определяется граница относительной и абсолютной сердечной тупости. Граница отмечается со стороны пальца, обращенной к более ясному звуку (Рис 64). Ориентиром для левой границы относительной и абсолютной сердечной тупости является среднеключичная линия. Для перкуссии левой границы, сердца у грудных детей и детей с увеличенным сердцем существует только один относительно точный способ - так называемая ортоперкуссия - перкуссия строго в сагиттальной плоскости. Ортоперкуссия - метод объективного исследования, преследующий такие же цели, как и ортодиаграфия. При перкуссии перпендикулярно плоскости грудной клетки вследствие выпуклости грудной стенки перкуторные границы сердечной тупости обнаруживаются латеральнее, чем границы, установленные ортодиаграфически и, таким образом, область относительной сердечной тупости оказывается больше, чем фактически (и на ортодиаграмме) - Рис. . Так как кривизна грудной клетки искажает результаты топографической перкуссии сердца, рекомендуется производить перкуссию всегда в сагиттальной плоскости (ортоперкуссия) - Рис. , а не перпендикулярно к поверхности грудной клетки - Рис . При перкуссии сердца необходимо учитывать, что в разных положениях тела (стоя или лежа), а также в зависимости от фазы дыхания и высоты стояния диафрагмы, меняется также форма сердечной тупости (Рис. ). Изменение области сердечной тупости при разном стоянии диафрагмы. При спокойном дыхании в вертикальном положении пациента размеры и положение сердечной тупости практически не меняются. При глубоком вдохе сердечная тупость в результате опускания диафрагмы смещается вниз и суживается в горизонтальной плоскости. При усиленном выдохе, в результате поднятия диафрагмы, сердечная тупость расширяется в горизонтальной плоскости. Методика ортоперкуссии. Для такой перкуссии палец-плессиметр на дуге перехода передней поверхности грудной клетки в боковую прижимается к поверхности грудной клетки не всей плоскостью подушечки пальца, а только боковой поверхностью (Рис. 65), а перкутирующий палец наносит удар по пальцу-плессиметру строго в переднезаднем направлении (Рис. 66). По мере продвижения к передней поверхности грудной клетки палец-плессиметр соприкасается с грудной клеткой ладонной поверхностью (Рис. 67, 68). У детей раннего возраста при проведении ортоперкуссии с помощью непосредственной перкуссии удар наносится строго в передне-заднем направлении (Рис. 69). Большое значение имеет выбор оптимальной силы перкуторного удара, или громкости перкуссии. Целесообразно повторно производить перкуторное исследование, используя разную громкость. При подозрении на поражение сердца у детей обязательно должна быть проведена проверка результатов перкуссии данными рентгенологического исследования. Границы относительной и абсолютной тупости сердца зависят от возраста. Границы относительной сердечной тупости у здоровых детей.
|
