Пальчун В.Т. Учебник по ЛОР М.Медицина 2002г.. Пальчун Владимир Тимофеевич
 Скачать 7.7 Mb. Скачать 7.7 Mb.
|
|
Диагностика. Диагностируют отогенные абсцессы мозга с учетом рассмотренных клинических признаков, среди которых ведущее значение для определения локализации патологического процесса имеют очаговые симптомы. К дополнительным методам исследования относятся рентгенография черепа, рентгеновская томография и МРТ мозга, эхоэнцефалография (смещение М-эха), электроэнцефалография, поясничная пункция, ангиография, пневмо- и вентрикулография, радионуклидная сцинтиграфия. Эти методы применяют в тех случаях, когда клиническая картина заболевания указывает на необходимость их использования. Рентгенография черепа и височных костей по Шюллеру, Майеру и Стенверсу позволяет определить объем разрушения височной кости, наличие или отсутствие петрозита. Дислокацию структур головного мозга со смещением срединных структур выявляют с помощью эхоэнцефалографии (М-эхо). Метод достаточно информативен в случаях полушар-ной локализации абсцесса; при абсцессе мозжечка не бывает выраженного смещения М-эха, но может определяться ликвор-ная гипертензия. Необходимо следить и за динамикой изменений М-эха. При формирующемся абсцессе с перифокальной зоной энцефалита и отека смещение может быть более значительным, чем при инкапсулированном абсцессе. Поэтому исчезновение смещения М-эха при остающейся очаговой симптоматике не означает отсутствия абсцесса. Электроэнцефалография является простым методом исследования, который, однако, может применяться только при сохранении сознания больного, ценной информации для диагностики абсцесса это исследование не дает. Ангиографию широко применяют в нейрохирургической практике. При абсцессе височной доли с локализацией над или под латеральной (сильвиевой) бороздой наблюдается смещение средней мозговой артерии соответственно книзу или кверху. При абсцессе в глубине латеральной борозды обычно нет смещения средней мозговой артерии, но имеется развернутость ветвей передней и средней мозговых артерий. Вентрикулографию применяют только в условиях нейрохирургического стационара. При полушарной локализации абсцесса на вентрикулограмме видно боковое смещение желудочковой системы; следует отметить, что почти всегда смещаются передние рога бокового желудочка даже при более отдаленной локализации абсцесса. Наиболее точным и по возможности обязательным методом диагностики абсцессов является КТ, которая практически всегда позволяет выявить и определить локализацию любого абсцесса. Этот метод, а также МРТ головного мозга являются наиболее информативными и широко используются в диагностике отогенных абсцессов различной локализации. 488 . ■ ■ ■■..: ■■■ : ,,. ■ ■■■ • :,■;■.■ ■■■■ ' :, ■ /.■■ Лечение. При отогенных абсцессах мозга лечение хирургическое. Оно включает расширенную радикальную операцию уха, поиски и вскрытие абсцесса. При расширенной операции, кроме обычного объема хирургического вмешательства, производят обнажение твердой мозговой оболочки в области средней и задней черепных ямок, а при необходимости и в области траутманновского треугольника. В зависимости от данных обследования и операционных находок выполняют пункцию височной доли мозга, сигмовидного синуса и мозжечка через траутманновский треугольник и в редких случаях через сигмовидный синус, когда он запустел. Как правило, более чем в трех направлениях пункцию не производят, глубина продвижения иглы в мозг не должна превышать 4 см. При обнаружении абсцесса иглу оставляют на месте и по ней делают разрез твердой мозговой оболочки, чаще всего крестообразно, после чего по игле вводят ушные щипцы в сомкнутом состоянии до абсцесса мозга. Затем, раскрыв щипцы на 1,5—2 см, выводят их из мозга и тем самым формируют ход в вещество мозга до гнойника; в полость абсцесса вводят полоску из перчаточной резины. Санация абсцесса может производиться и закрытым способом посредством пункций и промывания полости абсцесса растворами антибиотиков с помощью двух игл; через одну из них раствор вводят в полость абсцесса, через другую оттекает гной с введенным раствором. Таким путем удается опорожнять глубоколежащие абсцессы, вскрытие которых обычным путем наносит травму широкому слою здоровой мозговой ткани. Наряду с хирургическим лечением проводят активную антибактериальную, дегидратационную, детоксикационную терапию, как при гнойном менингите. Прогноз. В тех случаях, когда абсцесс мозга или мозжечка найден и дренирован, прогноз в отношении жизни и функций мозга улучшается; в подавляющем большинстве случаев больные выздоравливают. Прогноз ухудшается при распространении энцефалита вокруг гнойника, при прорыве гноя в желудочки мозга или в подпаутинное пространство, при множественных абсцессах. 5.7.4. Тромбоз сигмовидного синуса и отогенный сепсис Тромбоз сигмовидного синуса (trombophlebitissinussigmoidei) — формирование и последующее инфицирование тромба в просвете венозного синуса вплоть до полной его окклюзии, сопровождаемое воспалением сосудистой стенки. Чаще всего развивается тромбофлебит сигмовидного и поперечного синусов. Причиной синустромбоза и следующего за , .■• ' ■ ■,.■: .. ■. ■■■ ■.. 489 ним сепсиса является гнойное воспаление среднего уха, особенно в тех случаях, когда процесс распространяется на сосцевидный отросток. Обычно развивается тромбоз сигмовидного и поперечного синусов, поражение других синусов (каменистых, пещеристого) встречается значительно реже и бывает вторичным. При контакте с гнойным очагом в височной кости стенка синуса обычно реагирует воспалительной реакцией — развивается перифлебит, перисинуозный абсцесс. В отличие от других венозных сосудов стенки синусов не спадаются, в них отсутствуют клапаны и давление крови очень невысокое. Все это способствует образованию тромба в нем. При развитии флебита воспаление постепенно захватывает всю толщу стенки, включая и эндотелий. На внутренней стенке синуса происходит отложение фибрина, что еще больше затрудняет кровоток и ведет к быстрому росту тромба, который постепенно становится обтурирующим. Дальнейшее увеличение тромба возможно в краниальном направлении, где он может распространиться даже на противоположную сторону, или по направлению к верхней луковице внутренней яремной вены и ниже по яремной вене вплоть до плечеголовной вены. Бактерии и их токсины ведут к гнойному расплавлению тромба, а иногда к некрозу стенки синуса. Гнойные метастазы и частички тромба, которые отрываются от его концов, попадают в правое предсердие, а оттуда разносятся по малому кругу, формируя метастазы в легких. Возможно попадание бактерий в левые отделы сердца и в большой круг кровообращения с образованием метастазов на клапанах сердца, в суставах, почках, подкожной жировой клетчатке и в других органах. Клиника. Клиническая картина при тромбозе сигмовидного и поперечного синусов характеризуется общими и местными симптомами. Наиболее демонстративным признаком является температурная реакция. Уже в первые часы и дни заболевания у подавляющего большинства больных развивается сепсис и температурная кривая становится гектической с перепадами на 2—3 °С. Быстрое повышение температуры тела до 39—40 °С сопровождается потрясающим ознобом; через несколько часов происходит критическое снижение температуры, сопровождающееся проливным потом. Иногда в течение суток может быть несколько таких подъемов температуры тела, поэтому у больного следует измерять ее каждые 3 ч, делая исключение на время сна. Безлихорадочное течение синустромбоза в ряде случаев может быть связано с применением антибиотиков, а также наблюдается у больных со сниженной реактивностью организма, например при диабете. Поэтому по отсутствию значительного подъема температуры тела не следует делать вывод о благоприятном течении заболевания. У детей гекти-ческая температура с ознобом наблюдается редко, температурная кривая чаще имеет постоянный характер. 490 При синустромбозе нередко отмечается бледность кожных покровов, иногда с землистым оттенком; можно наблюдать желтушность кожи и склер. В крови отмечается нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, токсическая зернистость нейтрофилов, увеличенная СОЭ, нарастающая гипохромная анемия. Обязательно производят посев крови на стерильность; обнаружение возбудителя подтверждает диагноз сепсиса. Однако отрицательный результат посева еще не исключает этого диагноза, так как появление в крови микробов происходит не непрерывно. Забор крови необходимо делать в момент подъема температуры тела, во время озноба, который связан с выходом микробов в кровяное русло. При спинномозговой пункции определяется высокое лик-ворное давление, но состав спинномозговой жидкости нормальный. Иногда получают ксантохромную спинномозговую жидкость за счет примеси эритроцитов. Это наблюдается при ретроградном распространении тромбоза на вены мозга. Среди местных симптомов тромбоза сигмовидного синуса отмечают отечность и болезненность при пальпации мягких тканей по заднему краю сосцевидного отростка, соответственно месту выхода эмиссарных вен, соединяющих сигмовидный синус с венами мягких тканей отростка {симптом Гризингера). Возникновение этого симптома объясняется распространением тромба в эмиссарные вены сосцевидного отростка. При тромбозе внутренней яремной вены определяется болезненность в области сосудистого пучка шеи по переднему краю грудино-ключично-сосцевидной мышцы {симптом Уай-тинга). При этом голова больного бывает наклонена в сторону поражения. При явлениях перифлебита в области верхней луковицы внутренней яремной вены могут наблюдаться симптомы поражения языкоглоточного (IX) и блуждающего (X) нервов, что проявляется замедлением пульса, затруднением глотания, охриплостью голоса. Характерным для тромбоза поперечного синуса считается парез мышц, иннервируемых отводящим (VI) нервом, обусловленный, возможно, отеком твердой мозговой оболочки на основании мозга. При синустромбозе, осложненном ограниченным менингитом, могут наблюдаться парезы и других глазных мышц. На рентгенограммах височной кости отмечаются деструктивные изменения сосцевидного отростка, разрушение ячеек и часто признаки холестеатомы. Диагностика. В типичных случаях синустромбоза не представляет затруднений. Если у больного с гнойным средним отитом не нарушен отток гноя, а температура тела повышается до 39 °С и выше и имеет при этом ремиттирующий характер, то это должно насторожить врача в отношении возможности 491 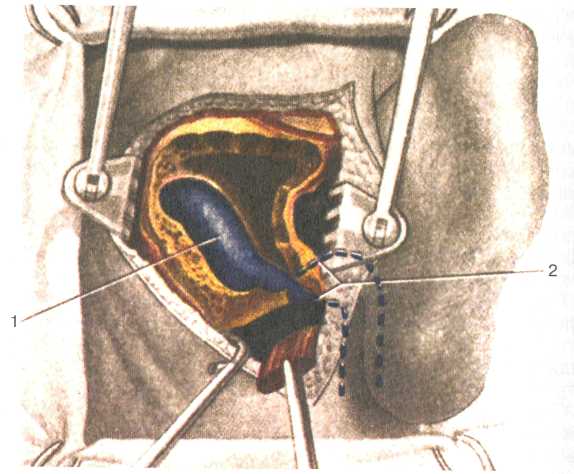 Рис. 5.53. Обнажение сигмовидного синуса и верхней луковицы внутренней яремной вены. 1 — сигмовидный синус; 2 — верхняя луковица внутренней яремной вены. синустромбоза. Диагноз облегчается при наличии метастазов. Затруднения в диагностике возникают при нетипичной температурной реакции (например, если температура тела держится на субфебрильных цифрах). Подтверждается диагноз на операции, сопровождающейся ревизией синуса. Лечение. При отогенном тромбозе сигмовидного синуса и сепсисе лечение хирургическое и проводится экстренно, как и при других внутричерепных отогенных осложнениях. Сразу по установлении диагноза хронического или острого гнойного среднего отита и наличия синустромбоза и сепсиса выполняют расширенную радикальную операцию на среднем ухе. В ходе операции обнажают стенку синуса (рис. 5.53) и пунктируют верхнее и нижнее колена сигмовидного синуса. Если через иглу кровь не получена, скальпелем вскрывают переднюю стенку синуса и удаляют тромб. В ряде случаев тромб распространяется так далеко в нижнем и верхнем отделах синуса, что удалить его полностью не удается. Чаще всего и не следует стремиться это сделать, так как элиминация основного очага в среднем ухе и в центральной части синуса, а также интенсивная антибактериальная терапия нередко оказываются достаточными. Лишь в тех редких случаях, когда септические явления 492 в первые дни после операции не проходят, показана перевязка внутренней яремной вены или раскрытие поперечного синуса. Антибиотики назначают в максимальных дозах, часто несколько антибиотиков, осуществляя их подбор после получения результатов исследования микробной флоры и чувствительности ее к различным антибиотикам. Назначают также нистатин, витамины, антикоагулянтную, детоксикационную и дегидрата-ционную, а также симптоматическую терапию. 5.7.5. Арахноидит задней черепной ямки Арахноидит — это хроническое серозное воспаление паутинной и мягкой оболочек головного мозга преимущественно в задней черепной ямке. Обычно является осложнением хронического гнойного среднего отита, значительно реже — острого. Инфекция проникает в заднюю черепную ямку через периваскулярные и перинев-ральные щели, внутренний слуховой проход, водопроводы внутреннего уха и перифлебитические зоны при тромбозе синусов. Отогенный арахноидит может быть кистозным с опухолепо-добным или абсцессоподобным течением, фиброзно-пластичес-ким без окклюзии срединной и латеральных апертур IV желудочка и с окклюзией их, приводящей к гидроцефалии с лик-вородинамическими нарушениями. Воспалительный процесс нередко локализуется не только в оболочках, но и в мозговой ткани. Начало арахноидита совпадает с обострением отита, а в дальнейшем ухудшение состояния провоцируется интеркур-рентными инфекциями или обострением отита в случаях, когда не производилась санирующая операция. Клиника и диагностика. Симптоматика при арахноидитах мостомозжечкового треугольника проявляется в первую очередь нарушением слуха и вестибулярной функции, носящим ремиттирующий характер — с нарастанием симптомов после обострения отита, гриппа, инфекций верхних дыхательных путей, охлаждения и уменьшением выраженности нарушений после противовоспалительной терапии. Обычными являются жалобы на головную боль, головокружение, часто системное, вынужденное положение головы, бывают рвота и очаговые симптомы, указывающие на поражение мостомозжечкового треугольника: поражение тройничного (V), лицевого (VII) нервов, реже отводящего (VI), нарушение вкуса на передних 2/з языка. Основные симптомы — спонтанный нистагм, возникающий во время приступа, головокружение, неустойчивость в позе Ромберга и при ходьбе. Нарушение функций тройничного нерва проявляется в виде гипестезии на лице и снижения роговичных рефлексов. 493 Снижение слуха при арахноидите мостомозжечкового треугольника отмечается у всех больных и проявляется шумом в ухе или в затылочной области на стороне поражения, односторонним снижением слуха вплоть до полной глухоты. Тугоухость чаще имеет корешковый характер: слух снижается параллельно по костной и воздушной проводимости преимущественно на высокие тоны, латерализация звука в опыте Вебера отсутствует, несмотря на выраженную асимметрию слуха. Если в воспалительный процесс вовлекается также и внутреннее ухо, то в опыте Вебера отмечается латерализация в лучшеслы-шащее ухо. Вестибулярные нарушения выявляются при арахноидите практически у всех больных. Спонтанный нистагм наблюдается У V4 больных, выражен он нерезко, чаще бывает мелко- и среднеразмашистым, горизонтальным, I степени, направлен в одну или обе стороны. Интенсивность его меняется в зависимости от фазы болезни, усиливаясь при обострении и исчезая или уменьшаясь в период ремиссии. Нарушение экспериментальных вестибулярных проб отмечено у всех больных и также четко зависит от стадии болезни. На стороне поражения чаще всего отмечается понижение вестибулярной возбудимости, которое в стадии обострения сменяется повышением возбудимости, с выраженными вестибуловегетативными и вестибулосен-сорными реакциями после калоризации, а особенно после вращательной пробы. Ликворная гипертензия приводит к изменениям на глазном дне. Застойные диски бывают выражены различно в разных стадиях заболевания. Острота зрения при этом никогда не страдает. В острой стадии арахноидита в спинномозговой жидкости отмечается небольшой плеоцитоз, наблюдается повышение ликворного давления. В хронической фазе заболевания состав спинномозговой жидкости обычно нормальный. Однако иногда отмечается белково-клеточная диссоциация — отчетливое повышение содержания белка в спинномозговой жидкости при нормальном или очень умеренно повышенном цитозе. Такая клиническая картина, развивающаяся во время обострения отита и сопровождающаяся ухудшением общего состояния больного, фиксацией головы в вынужденном положении, требует дифференциального диагноза с отогенным абсцессом мозга. Следует учесть превалирование головокружения над головной болью, весьма ценны данные отоневрологического обследования. Иногда все же во время санирующей операции на среднем ухе производят пункцию в траутманновском треугольнике, во время которой возможно попадание в арахноидальную кисту и опорожнение ее, что немедленно улучшает состояние больного. Арахноидит мостомозжечкового треугольника необходимо 494 дифференцировать в первую очередь от опухоли преддверно-улиткового нерва, поскольку лечение этих двух заболеваний совершенно различное: только операция при невриномах пред-дверно-улиткового нерва и элиминация гнойного очага и консервативное при отогенных арахноидитах. Дифференциальная диагностика основана на учете ряда отоневрологических признаков заболеваний: нередко двустороннее нарушение восприятия высоких тонов, часто встречающееся головокружение, повышение вестибулярной возбудимости на стороне поражения при снижении слуха (симптом "кохлеовестибулярных ножниц") у больных арахноидитом. В сложных случаях больному назначают противовоспалительную терапию и через 3—6 мес проводят контрольное отоневрологическое обследование. При арахноидите после лечения симптоматика регрессирует — улучшаются слух, вкус на передних 2/з языка, исчезает или становится менее выраженным головокружение, уменьшается спонтанный нистагм. При невриноме отмеченная динамика не наблюдается. Лечение. Проводят хирургическое и антибактериальное лечение. Выполняют расширенную санирующую операцию уха и назначают антибиотики, дегидратационные, сосудорасширяющие средства. Лечение в зависимости от выраженности симптомов периодически повторяют. При обширном кистозном процессе в задней черепной ямке производят нейрохирургическое вмешательство. 5.7.6. Отогенный неврит лицевого нерва Отогенный неврит лицевого нерва — это нарушение функции лицевого нерва с преимущественным расстройством двигательной иннервации лицевой мускулатуры. Отогенный неврит лицевого нерва всегда вызывает периферические парезы и параличи, в то время как центральные наблюдаются при различных патологических процессах в полости черепа, чаще всего опухолевого, сосудистого или воспалительного генеза. Отогенное поражение лицевого нерва может развиться как осложнение воспалительных заболеваний среднего уха или в результате травмы ствола нерва. Воспалительный неврит лицевого нерва наблюдается как при остром, так и при хроническом гнойном среднем отите, при этом существуют определенные различия в механизме развития патологического процесса. Горизонтальный отдел лицевого нерва располагается в костном лицевом (фаллопиевом) канале на медиальной стенке барабанной полости. На границе ее внутренней и задней стенок, на уровне пирамидального возвышения, нерв изменяет направление на вертикальное и вступает в шилососцевидный канал, 495   через который он выходит на основание черепа. Костный канал на внутренней стенке барабанной полости, в котором проходит ствол нерва, прикрыт тонкой костной пластинкой, в некоторых местах содержащей небольшие отверстия (дегисцен-ции). Иногда имеются более значительные дефекты этой стенки, и тогда нерв оказывается прикрыт лишь слизистой оболочкой барабанной полости. Проникновение микробных токсинов через слизистую оболочку при остром среднем отите может привести к отеку периневральных оболочек и сдавлению ствола нерва в замкнутом пространстве костного канала. Не исключено также и воздействие токсинов непосредственно на нервные волокна. Таким образом, неврит лицевого нерва при остром гнойном среднем отите может развиться вследствие воспалительного отека оболочек нерва в тесном костном канале и в результате неблагоприятного влияния микробных токсинов. При этом парез мышц, иннервируемых лицевым нервом, может возникнуть без разрушения стенки канала, в котором располагается нерв. Вероятность поражения нерва повышается при выраженной воспалительной реакции и нарушении дренирования содержимого полостей среднего уха. через который он выходит на основание черепа. Костный канал на внутренней стенке барабанной полости, в котором проходит ствол нерва, прикрыт тонкой костной пластинкой, в некоторых местах содержащей небольшие отверстия (дегисцен-ции). Иногда имеются более значительные дефекты этой стенки, и тогда нерв оказывается прикрыт лишь слизистой оболочкой барабанной полости. Проникновение микробных токсинов через слизистую оболочку при остром среднем отите может привести к отеку периневральных оболочек и сдавлению ствола нерва в замкнутом пространстве костного канала. Не исключено также и воздействие токсинов непосредственно на нервные волокна. Таким образом, неврит лицевого нерва при остром гнойном среднем отите может развиться вследствие воспалительного отека оболочек нерва в тесном костном канале и в результате неблагоприятного влияния микробных токсинов. При этом парез мышц, иннервируемых лицевым нервом, может возникнуть без разрушения стенки канала, в котором располагается нерв. Вероятность поражения нерва повышается при выраженной воспалительной реакции и нарушении дренирования содержимого полостей среднего уха.Хронический воспалительный процесс в ухе бывает причиной неврита лицевого нерва значительно чаще, чем острый, при этом вероятность поражения нерва при эпитимпаните гораздо выше. Обычно неврит развивается во время обострения процесса в ухе, однако возможно его развитие и в период стойкой ремиссии. При этом происходит разрушение костной стенки лицевого канала кариесом или холестеатомой, механическое сдавление или даже деструкция нервных волокон либо сдавление ствола лицевого нерва вследствие воспалительного отека оболочек нерва в тесном ложе канала. Поражение лицевого нерва может быть одним из проявлений тяжелой черепно-мозговой травмы с переломом основания черепа, когда перелом или трещина проходят через пирамиду височной кости. Наиболее выраженное поражение лицевого нерва наблюдается при поперечном переломе пирамиды, при этом возможен паралич мышц вследствие полного разрыва ствола лицевого нерва во внутреннем слуховом проходе или в участке, где он проходит между преддверием и улиткой. Продольная трещина или перелом пирамиды сопровождаются обычно лишь парезом мышц в результате сдавления нерва при развитии периневрального отека, гематомы. Отогенные поражения лицевого нерва могут быть следствием различных вмешательств в области уха: санирующих операций по поводу мастоидита или хронического гнойного среднего отита, при тимпанопластике, удалении из уха полипов, инородных тел, экзостозов и т.д. Во время антромастоидото-мии ранение нерва может произойти при манипуляциях в области входа в пещеру, при удалении пораженных кариесом 496 пороговых или ретрофациальных клеток. При операции по поводу хронического гнойного среднего отита нерв может быть поврежден как в горизонтальном отделе в пределах барабанной полости, так и в вертикальной его части в сосцевидном отростке. Целостность лицевого нерва может быть нарушена при снесении мостика или латеральной стенки надбарабанного углубления (аттика) в момент сглаживания шпоры, при удалении кариозно-измененных участков кости и грануляций из барабанной полости. Глубокое знание топографических взаимоотношений различных структур среднего уха, использование операционной оптики и микроинструментария при выполнении ушных операций значительно уменьшает риск травмирования лицевого нерва даже при атипичном его расположении. |
