Пальчун В.Т. Учебник по ЛОР М.Медицина 2002г.. Пальчун Владимир Тимофеевич
 Скачать 7.7 Mb. Скачать 7.7 Mb.
|
|
Глава 1 МЕТОДЫ ИССЛЕДОВАНИЯ ЛОР-ОРГАНОВ Методы осмотра и исследования ЛОР-органов имеют ряд общих принципов.
а) укрепляют рефлектор на лбу при помощи лобной повяз ки. Отверстие рефлектора помещают против левого глаза (рис. 1.1); б) рефлектор должен быть удален от исследуемого органа на расстоянии 25—30 см (фокусное расстояние зеркала); в) с помощью рефлектора направляют пучок отраженного света на нос обследуемого. Затем закрывают правый глаз, а левым смотрят через отверстие рефлектора и повора чивают его так, чтобы был виден пучок света ("зайчик") на носу. Открывают правый глаз и продолжают осмотр двумя глазами. 1.1. Методика исследования носа и околоносовых пазух I этап. Наружный осмотр и пальпация. 1. Осмотр наружного носа и мест проекции околоносовых пазух на лице.
4. Пальпация передних стенок верхнечелюстных пазух: боль- 16 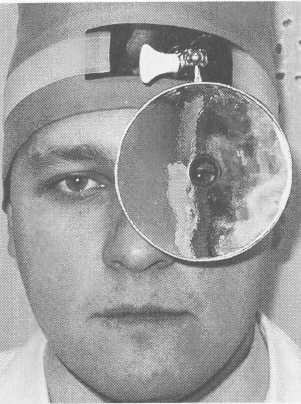 Рис. 1.1. Положение лобного рефлектора на голове врача. шие пальцы обеих рук располагают в области клыковой ямки на передней поверхности верхнечелюстной кости и несильно надавливают. Пальпируют точки выходов вторых ветвей тройничного нерва. В норме пальпация передней стенки верхнечелюстной пазухи безболезненна. 5. Пальпация подчелюстных и шейных лимфатических узлов: поднижнечелюст-ные лимфатические узлы пальпируют при несколько наклоненной вперед голове обследуемого легкими массирующими движениями концами фаланг пальцев в поднижнечелюстной области в направлении от середины к краю нижней челюсти. Глубокие шейные лимфатические узлы пальпируют сначала с одной стороны, потом с другой. Голова больного наклонена вперед. При пальпации лимфатических узлов справа правая рука врача лежит на темени обследуемого, а левой рукой производят массирующие движения с мягким глубоким погружением в ткань концами дистальных (ногтевых) фаланг пальцев впереди переднего края грудиноключично-сосцевидной мыш- 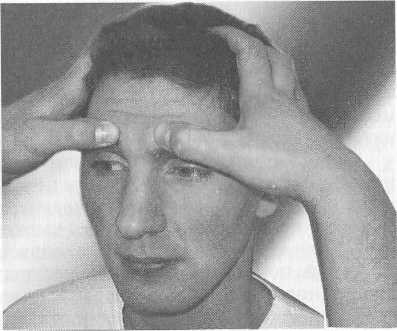 17 Рис. 1.2. Пальпация стенок лобных пазух.   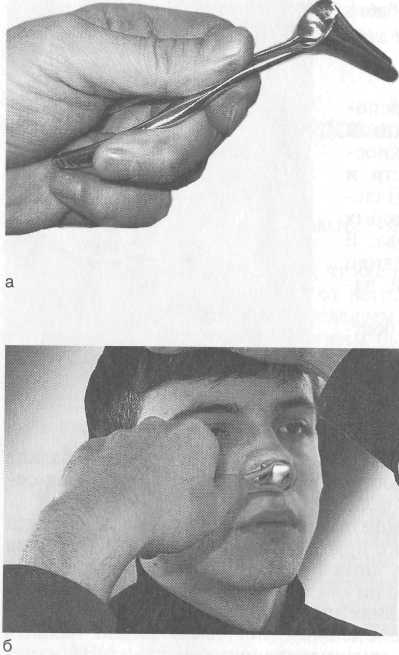 Рис. 1.3. Передняя риноскопия. а — правильное положение носового расширителя "в-руке; б — положение носового расширителя при осмотре. цы. При пальпации лимфатических узлов слева левая рука находится на темени, правой производят пальпацию. В норме лимфатические узлы не пальпируются (не прощупываются). II этап. Передняя риноскопия. Осмотр полости носа проводят при искусственном освещении (налобный рефлектор или автономный источник света), используя носовое зеркало — носорасширитель, который нужно держать в левой руке так, как это показано на рис. 1.3.
18 ный и средний пальцы — снаружи на браншу, IV и V пальцы должны находиться между браншами носорасширителя.
10. Осмотр левой половины носа производят аналогично: левая рука держит носорасширитель, а правая рука расположе на на темени. При этом правая половина клюва носорасши рителя находится в верхневнутреннем углу преддверия полости носа слева, а левая — в нижненаружном. III этап. Исследование дыхательной и обонятельной функций носа. 1. Определение дыхательной функции носа производят попеременно сначала одной половины носа, потом другой. Для определения дыхания через правую половину носа прижимают левое крыло носа к носовой перегородке указательным пальцем правой руки, а левой рукой комочек ваты подносят к правому преддверию полости носа и просят больного сделать короткий вдох и выдох. Аналогично определяют носовое дыхание через левую половину носа. По отклонению ватки нужно оценить дыхательную функцию носа. Дыхание через каждую половину носа может быть нормальным, затрудненным или отсутствовать. 2. Определение обонятельной функции производят пооче- 19   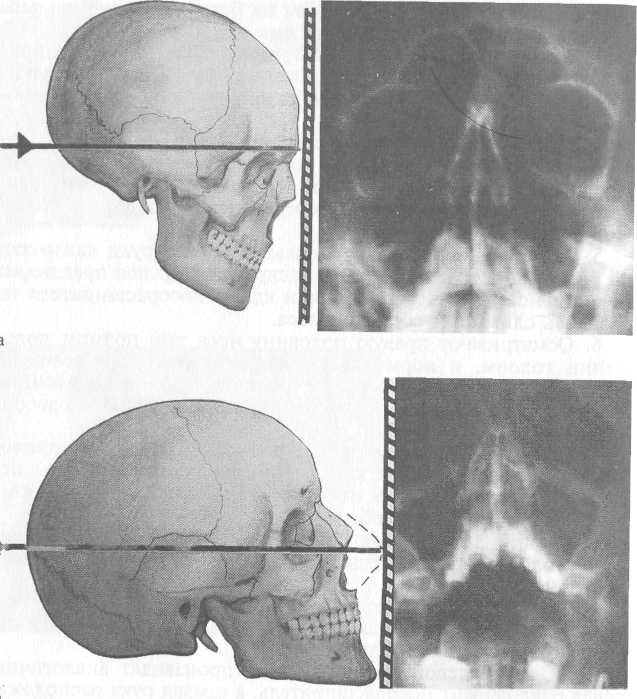 Рис. 1.4. Наиболее распространенные рентгенологические укладки используемые при исследовании околоносовых пазух. а - носолобная (затылочно-лобная); б - носоподбородочная (затылочно-под-бородочная). редно каждой половины носа пахучими веществами из ольфак-тометрического набора или с помощью прибора ольфактомет-ра. Для определения обонятельной функции справа прижимают указательным пальцем правой руки левое крыло носа к носовой перегородке, а левой рукой берут флакон пахучего вещества и подносят к правому преддверию полости носа, просят больного сделать вдох и определить запах данного вещества. Определение обоняния через левую половину носа производят аналогично, только правое крыло носа прижимают указательным пальцем левой руки, а правой рукой подносят пахучее вещество к левой 20 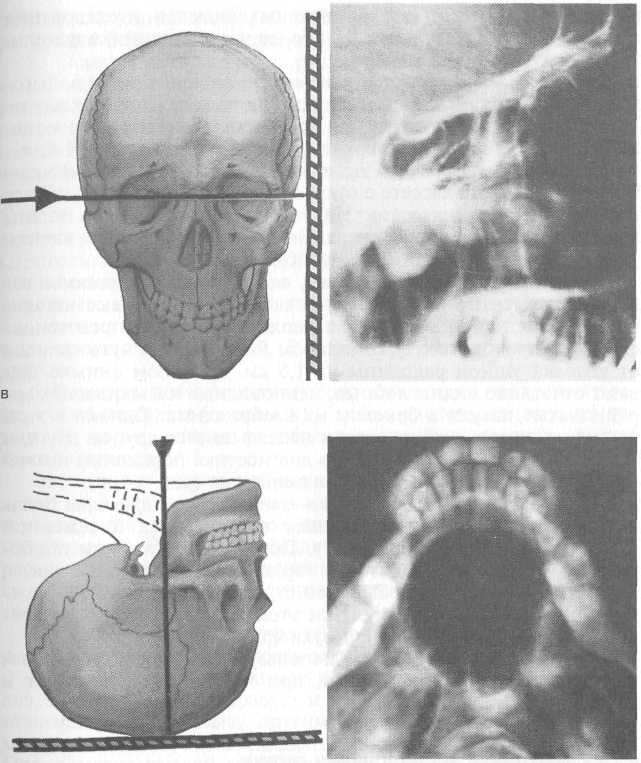 Рис. 1.4. Продолжение. в — боковая (битемпоральная, профильная); г — аксиальная (подбородочно-вертикальная). половине носа. Обоняние может быть нормальным (нормос-мия), пониженным (гипосмия), отсутствовать (аносмия), извращенным (какосмия).
21 распространенных и информативных методов исследования носа и околоносовых пазух. Наиболее часто в клинике используют следующие методы. При носолобной проекции (затылочно-лобная) голову больного укладывают так, чтобы лоб и кончик носа лежалнна кассете. На полученном снимке лучше всего видны лобныей^в меньшей мере решетчатые и верхнечелюстные пазухи (рис. 1.4, а). При носоподбородочной проекции (затылочно-подбородочная) больной лежит на кассете с открытым ртом, прикасаясь губами и подбородком к кассете. На таком снимке хорошо видны лобные пазухи, а также верхнечелюстные пазухи и ячейки решетчатого лабиринта (рис. 1.4, б). При боковой (битемпоральная), или профильной, проекции голову обследуемого укладывают на кассете так, чтобы сагиттальная плоскость головы была параллельна кассете, рентгеновский луч проходит во фронтальном направлении чуть спереди от козелка ушной раковины на 1,5 см. На таком снимке бывают отчетливо видны лобные, клиновидные и в меньшей мере решетчатые пазухи в боковом их изображении. Однако в этой проекции пазухи с обеих сторон накладываются друг на друга, и можно судить об их глубине, но диагностика поражений правой или левой околоносовых пазух невозможна (рис. 1.4, в). При аксиальной (подбородочно-вертикальная) проекции больной лежит на спине, откидывает голову назад и теменной частью укладывается на кассету. При этом положении подбородочная область находится в горизонтальном положении, а рентгеновский луч направляется строго вертикально на верхнюю щитовидную вырезку. При этой укладке хорошо дифференцируются клиновидные пазухи (рис. 1.4, г). В практике, как правило, используют две проекции: носо-подбородочную и носолобную, при показаниях назначают и другие укладки. 1.2. Методика исследования глотки I этап. Наружный осмотр и пальпация. 1. Осматривают об ласть шеи, слизистую оболочку губ. 2. Пальпируют регионарные лимфатические узлы глотки: поднижнечелюстные, в ретромандибулярных ямках, глубокие шейные, задние шейные, в над- и подключичных ямках. II этап. Эндоскопия глотки. Ороскопия. 1. Шпатель берут в левую руку так, чтобы большой палец поддерживал шпатель снизу, а указательный и средний (можно безымянный) пальцы были сверху. Правую руку кладут на темя больного. 2. Просят больного открыть рот, шпателем плашмя оттягивают поочередно левый и правый углы рта и осматривают преддверие рта: слизистую оболочку, выводные протоки око- 22 лоушных слюнных желез, находящихся на щечной поверхности на уровне верхнего премоляра. 3. Осматривают полость рта: зубы, десны, твердое небо, язык, выводные протоки подъязычных и поднижнечелюстных слюнных желез, дно рта. Дно полости рта можно осмотреть, попросив обследуемого приподнять кончик языка или приподнимая его шпателем. На дне рта находятся выводные протоки подъязычных и поднижнечелюстных желез, иногда они сливаются вместе. Мезофарингоскопия. 4. Держа шпатель в левой руке, отдавливают передние 2/3 языка книзу, не касаясь корня языка. Шпатель вводят через правый угол рта, язык отдавливают не плоскостью шпателя, а его концом. При прикосновении к корню языка сразу возникает рвотное движение. Определяют подвижность и симметричность мягкого неба, попросив больного произнести звук "а". В норме мягкое небо хорошо подвижно. 5. Осматривают слизистую оболочку мягкого неба, его языч ка, небно-язычных (передних) и небно-глоточных (задних) ду жек. В норме слизистая оболочка гладкая, розовая, дужки контурируются. Определяют размер небных миндалин, для этого мысленно делят на 3 части расстояние между небно-язычной дужкой и вертикальной линией, проходящей через середину язычка и мягкого неба. Величину миндалины, выступающей до Уз этого расстояния, относят к I степени, выступающей до 2/з — ко II, выступающей до средней линии глотки — к III степени гипертрофии. 6. Осматривают слизистую оболочку миндалин. В норме она розовая, влажная, поверхность ее гладкая, устья лакун сомкнуты.
Эпифарингоскопия (задняя риноскопия). 9. Носоглоточное зеркало укрепляют в ручке, подогревают в горячей воде до 40—45 °С, протирают салфеткой.
23   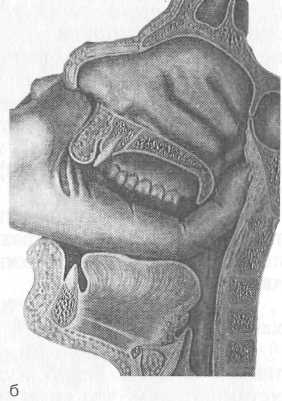 Рис. 1.6. Пальцевое исследование носоглотки, а — положение врача и пациента; б — положение пальца врача в носоглотке. 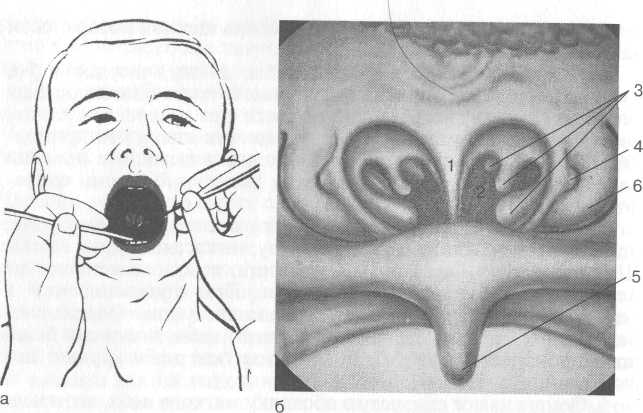 Рис. 1.5. Задняя риноскопия (эпифарингоскопия). а — положение носоглоточного зеркала; б — картина носоглотки при задней риноскопии: 1 — сошник, 2 — хоаны, 3 — задние концы нижней, средней и верхней носовых раковин, 4 — глоточное отверстие слуховой трубы, 5 — язычок, 6 — трубный валик. должна быть направлена кверху. Затем заводят зеркало за мягкое небо, не касаясь корня языка и задней стенки глотки. При легких поворотах зеркала осматривают носоглотку (рис. 1.5). 12. При задней риноскопии нужно осмотреть свод носоглотки, хоаны, задние концы носовых раковин, глоточные отверстия слуховых (евстахиевых) труб. В норме свод носоглотки у взрослых людей свободный, слизистая оболочка розовая, хоаны свободные, сошник по средней линии, слизистая оболочка задних концов носовых раковин розового цвета с гладкой поверхностью, концы раковин не выступают из хоан, носовые ходы свободные. На боковых стенках носоглотки на уровне задних концов нижних носовых раковин имеются небольшие углубления — глоточные отверстия слуховых труб. Пальцевое исследование носоглотки. 13. Больной сидит, врач встает сзади справа от обследуемого. Указательным пальцем левой руки мягко вдавливают левую щеку больного между зубами при открытом рте. Указательным пальцем правой руки быстро проходят за мягкое небо в носоглотку и ощупывают хоаны, свод носоглотки, боковые стенки (рис. 1.6). При этом глоточная (носоглоточная) миндалина ощущается концом тыльной стороны указательного пальца. Гипофарингоскопия представлена в разделе 1.3. 24 1.3. Методика исследования гортани I этап. Наружный осмотр и пальпация. 1. Осматривают шею, конфигурацию гортани.
II этап. Непрямая ларингоскопия (гипофарингоскопия). 1. Гор танное зеркало укрепляют в ручке, подогревают в горячей воде или над спиртовкой в течение 2—3 с до 40—45 °С, протирают салфеткой. Степень нагрева определяют прикладыванием зер кала к тыльной поверхности кисти.
25 палец — на нижней поверхности языка, а указательный палец приподнимал верхнюю губу. Слегка потягивают\язык на себя и книзу. 4. Гортанное зеркало берут в правую руку, как ручку для письма, вводят его в полость рта зеркальной плоскостью па раллельно плоскости языка, не касаясь корня языка и задней стенки глотки. Дойдя до мягкого неба, приподнимают тыль ной стороной зеркала язычок и ставят плоскость зеркала под углом 45° к срединной оси глотки; при необходимости можно слегка приподнять мягкое небо кверху, световой пучок от рефлектора направляют точно на зеркало. Просят больного издать протяжно звук "и", затем сделать вдох. Таким образом, вы увидите гортань в двух фазах физиологической деятельнос ти: фонации и вдохе. Коррекцию расположения зеркала нужно производить до тех пор, пока в нем отразится картина гортани, однако это делают с большой осторожностью, очень тонкими "мелкими" движениями. 5. Удаляют зеркало из гортани, отделяют от ручки и опус кают в дезинфицирующий раствор. Картина при непрямой ларингоскопии. 1. В гортанном зеркале видно изображение, которое отличается от истинного тем, что передние отделы гортани в зеркале находятся вверху (они кажутся позади), задние — внизу (кажутся впереди). Правая и левая стороны гортани в зеркале соответствуют действительности — не изменяются (рис. 1.7).
26 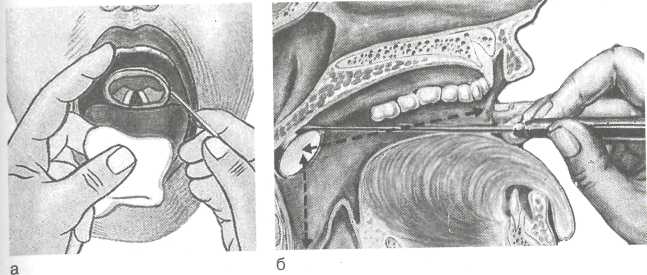 Рис. 1.7. Непрямая ларингоскопия (гипофарин-госкопия). 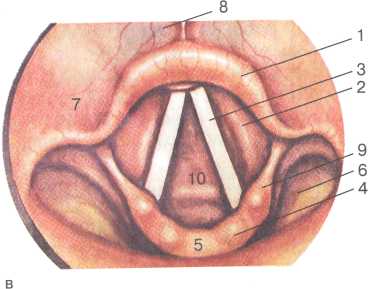 а — положение гортанного зеркала (вид спереди); б — положение гортанного зеркала (вид сбоку); в — картина гортани при непрямой ларингоскопии: 1 — надгортанник, 2 — ложные голосовые складки, 3 — истинные голосовые складки, 4 — черпало-видный хрящ, 5 — межчерпаловидное пространство, 6 — грушевидный карман, 7 — ямки надгортанника, 8 — корень языка, 9 — черпалонад-гортанная складка, 10 — под-голосовая полость (кольца трахеи).
9. Осматривая гортань, следует произвести общий обзор и оценить состояние отдельных ее частей. |
